Uchebnik_obbshchaja_khirurgija.FR10
.pdf418 • Общая хирургия «О- Глава 10
го, горячего питья, введения спазмолитических средств. Своевременная и правильно проведённая помощь в дореактивном
периоде позволяет избежать первичного некроза тканей.
Лечение
Предусматривают восстановление нарушенного кровообращения, терапию местных поражений, профилактику и лечение инфекционных осложнений. Применяют консервативные и оперативные методы лечения.
Консервативное лечение
Основное место в консервативном лечении занимает инфузионная терапия. Инфузионно-трансфузионные среды применяют с учётом периода поражения. В дореактивный период (период гипотермии), сопровождающийся стойким спазмом сосудов, повышением вязкости крови и агрегацией форменных элементов крови, применяют внутриартериальные и внутривенные инфузии препаратов, нормализующих обменные процессы: декстран [ср. мол. масса 30 000-40 000], Декстран [ср. мол. масса 30 000-50 000] + Маннитол + Натрия хлорид; спазмолитические средства: 2% раствор папаверина — 2 мл, 1% раствор никотиновой кислоты — 2 мл в смеси с 10 мл 0,25% раствора прокаина (внутриартериально). Для профилактики тромбоза вводят гепарин натрия в дозе 20 000-30 000 ЕД. Эту терапию продолжают и в раннем реактивном периоде — первые 12 ч после отогревания конечности. При ранней интоксикации в состав инфузируемых сред включают кровезамещающие жидкости дезинтоксикационного действия (Повидон + Натрия хлорид + Калия хлорид + Кальция хлорид + Магния хлорид + Натрия гидрокарбонат), кристаллоидные растворы. Помимо внутриартериальной и внутривенной инфузии гепарина натрия, его вводят подкожно по 5000 ЕД каждые 6 ч.
В позднем реактивном периоде в связи с развитием некрозов, интоксикацией, присоединением инфекционных осложнений применяют дезинтоксикационные средства, компоненты крови, иммунологические препараты, смеси для парентерального питания, из антибактериальных средств — антибиотики, бактериофаги, химические антисептики.
Местное лечение отморожений начинают с первичного туалета. Снимают повязку, обрабатывают кожу спиртом и накладывают мазевую повязку с антисептическим средством, например с эмульсией хлорамфеникола.
При отморожениях I и II степени лечение консервативное, оно заключается в смене повязок через каждые 2—3 дня. Возникшие при отморожении II степени пузыри можно подрезать у основания, а при
т
Общие вопросы травматологии -О- 419
оеНИИ — удалить содержимое пузыря и отслоившийся эпидермис. 0осле удаления пузырей накладывают повязку с антисептическим препаратом.
При отморожениях 111 степени лечение в основном консервативное, йо заключается в смене повязок с антисептическими средствами, про- клитическими ферментами. После очищения раны от некротических ^ е й при небольших её размерах применяют мазевые повязки для ус- корения рубцевания. При больших ранах прибегают к пересадке кожи.
П р и отморожениях IV степени консервативное лечение (антисепти- ческие средства для профилактики инфицирования ран) является этапом подготовки к хирургическому лечению.
Хирургическое лечение
Хирургическое лечение при отморожениях направлено на иссечение некротических тканей и замещение дефекта собственными тканями. Применяют некротомию — рассечение некротизированных тканей в сроки до 3 сут, некрэктомию: раннюю (в первые сутки) — при гангрене и угрозе сепсиса, отсроченную — спустя 15—30 дней после травмы; ампутацию конечности — удаление поражённого сегмента проксимальнее демаркационной линии; восстановительные и реконструктивные операции - пересадку кожи на гранулирующие раны, улучшение функций культи, устранение косметических дефектов.
Местное лечение отморожений IV степени проводят поэтапно: некротомия, некрэктомия и ампутация. Некротомию выполняют к концу первой недели: рассекают некротизированные ткани до кости. Обезболивания не требуется, так как чувствительность утрачена. Образовавшиеся раны лечат по принципу лечения гнойных ран, применяют антисептические средства, протеолитические ферменты. После некротомии состояние больных улучшается, так как уменьшаются интоксикация, отёк окружающих тканей и гиперемия кожи, чётко определяется демаркационная линия. Через 7—10 дней после некротомии выполняют некрэктомию: иссекают некротизированные лани в пределах омертвения, на 1—2 см дистальнее демаркационной линии. Спустя 2-3 нед после некрэктомии выполняют ампутацию конечности в функционально выгодном положении конечности.
Общее охлаждение, замерзание
Общее охлаждение, замерзание — тяжёлое патологическое состояние
°Рганизма, возникающее при понижении температуры тела ниже 34 °С, в прям°й кишке - ниже 35 °С.
420 • Обшая хирургия Ц Глава 10
В основе возникающих в организме изменений лежат нарушения кровообращения, обмена веществ, гипоксия тканей и тд. Различают три степени (формы) общего охлаждения: лёгкую — при снижении температуры тела до 35-34 °С, средней тяжести — при её снижении до 33-29 °С, тяжёлую — ниже 29 °С. Снижение температуры тела до 25-22 °С приводит к смерти пострадавшего.
Лёгкая степень общего охлаждения (адинамическая форма) характеризуется общей усталостью, слабостью, сонливостью. Движения скованные, речь скандированная, пульс редкий — 60—66 в минуту, АД часто умеренно повышено (до 140/100 мм рт.ст.). Пострадавшие отмечают жажду, озноб. Кожа бледная или синюшная, мраморной окраски (чередование бледных и синюшных пятен), появляется «гусиная кожа», температура в прямой кишке 35—33 °С.
При охлаждении средней тяжести (ступорозная форма) сознание угнетено, взгляд бессмысленный, движения в суставах резко скованы, дыхание редкое (8—12 в минуту), поверхностное, брадикардия (34-56 в минуту), пульс слабого наполнения, АД умеренно снижено. Кожа бледная, синюшная, холодная на ощупь.
При тяжёлой степени охлаждения (судорожная форма) сознание отсутствует, зрачки узкие, реакция их на свет вялая или вовсе отсутствует. Отмечаются тонические судороги конечностей, распрямить их удаётся с большим трудом (окоченение). Жевательные мышцы, мышцы брюшного пресса сокращены, напряжены. Кожные покровы бледные, синюшные, холодные на ощупь. Дыхание редкое (4—6 в минуту), поверхностное, прерывистое. Пульс редкий, слабого наполнения (30—34 в минуту), АД понижено или не определяется.
Оказание первой помощи
Оказание первой помощи направлено на быстрое согревание пострадавшего. Его помещают в ванну с водой температуры 36 °С и доводят её до 38—40 °С в течение 15—20 мин. Согревание продолжают обычно в течение 1,5—2 ч до повышения температуры тела до 35 °С. Одновременно пострадавшему дают горячее питьё: чай, кофе, внутривенно вводят сердечные, сосудистые средства (ландыша гликозид, кофеин), антигистаминные препараты, анальгетики.
После согревания в реактивном периоде начинают профилактику возможных осложнений или лечение развившихся осложнений (бронхита, пневмонии, отёка лёгких, отёка мозга, невритов, пареза, паралича и др.).
v
(1 гшл |
ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ |
|
|
|
(ГНОЙНО-ВОСПАЛИТЕЛЬНЫЕ |
|
ЗАБОЛЕВАНИЯ) |
Гнойная (неспецифическая) инфекция — воспалительные заболевания различной локализации и характера, вызванные гноеродной микробной флорой; занимает в хирургии одно из основных мест и определяет сущность многих заболеваний и послеоперационных осложнений.
Больные с гнойно-воспалительными заболеваниями составляют треть всех хирургических больных, большинство послеоперационных осложнений связано с гнойной инфекцией.
С о в р е м е н ндиапазоны й хирургических вмешательств (операции на органахбрюшной и грудной полости, костях и суставах, сосудах и др.) создаётопасность нагноений послеоперационных ран, которые неред- ко п р и в о д якт прямой угрозе жизни оперируемых. Более половины всех л е т а л ь н ыисходов после операции связано с развитием инфекционных ( г н о й н ы х осложнений) .
Факторы, определяющие начало развития, особенности течения и исход заболеваний, связанных с инфекцией в хирургии:
а) состояние иммунобиологических сил макроорганизма; б) количество, вирулентность, лекарственная устойчивость и другие
биологические свойства микробов, проникших во внутреннюю среду организма человека;
в) анатомо-физиологические особенности очага внедрения микрофлоры;
г) состояние общего и местного кровообращения; Д) степень аллергизации больного.
За последние годы отмечаются значительные изменения иммунобиологической реактивности населения, вызванные как аллергизирующим влиянием факторов окружающей среды, так и широким применением ле- ЭДно-профилактических мероприятий (например, прививки, перелива- Ниекрови и кровезамещающих жидкостей, лекарственные препараты и т.д.).
Отмечающееся в о всех странах увеличение частоты гнойно-воспа- йтельных заболеваний и послеоперационных осложнений, снижение эффективности их лечения объясняются также быстрым увеличением НИсла штаммов микроорганизмов, устойчивых к воздействию антибак- ТеРйальных препаратов.
422 ^ Общая хирургия Ф Глава 11
Для возникновения гнойного воспаления важно наличие в очаге внедрения микрофлоры мёртвых тканей, т.е. питательной среды для бактерий, а нарушения местного и общего кровообращения (вызванные шоком, острой анемией, сердечной слабостью или другими причинами), затрудняющие доставку в очаг клеточных и химических структур, необходимых для борьбы организма с микробами, создают условия для более тяжёлого течения гнойного процесса.
Выявляется определённая зависимость характера гнойно-воспа- лительных заболеваний от возраста больных. В молодом возрасте (1735 лет) чаще встречаются флегмона, абсцесс, гнойный лимфаденит, мастит, остеомиелит; в возрасте 36—55 лет преобладают заболевания мочевыводящей системы — пиелит, цистит, пиелонефрит, а также парапроктит, перитонит; в возрасте старше 65 лет — карбункул, некротическая флегмона, постинъекционный абсцесс, гангрена и др. У детей гнойная инфекция протекает по типу флегмоны новорождённых, сепсиса, нагноительных заболеваний лёгких и плевры, острого гематогенного остеомиелита, перитонита.
Классификация хирургической инфекции
I.Инфекции.
1.Неспецифическая: а) гнойная; б) гнилостная; в) анаэробная
2. Специфическая: а) туберкулёз; б) столбняк; в) газовая гангрена; г) актиномикоз; д) сибирская язва; е) дифтерия ран.
И. Этиология: а) стафилококковая; б) стрептококковая; в) пневмококковая; г) колибациллярная; д) гонококковая; е) анаэробная неспорообразующая; ж) клостридиальная анаэробная; з) смешанная; и) грибковая и др.
III. Структура патологии: а) инфекционные хирургические болезни; б) инфекционные осложнения хирургических болезней; в) послеоперационные инфекционные осложнения; г) инфекционные осложнения закрытых и открытых травм.
IV. Локализация: а) поражения кожи и подкожной клетчатки; б) поражения покровов черепа, мозга и его оболочек; в) поражения шеи; г) поражения грудной клетки, плевральной полости, лёгких; д) поражения средостения (медиастинит, перикардит); е) поражения брюшины и органов брюшной полости; ж) поражения органов таза; з) поражения костей и суставов.
V. Клиническое течение.
1.Острая гнойная инфекция: а) локализованная; б) генерализованная.
2.Хроническая гнойная инфекция.
Хирургическая инфекция (гнойно-воспалительные заболевания) <0- 4 2 3
этиология
Гнойно-воспалительные заболевания имеют инфекционную природу, они вызываются различными видами возбудителей: грамположительными и грамотрицательными, аэробными и анаэробными, спорообразующими и неспорообразующими и другими микроорганизмами, а также патогенными грибами. При определённых, благоприятных для развития микроорганизмов условиях воспалительный процесс может быть вызван условно-патогенными микробами: Klebsiella pneumoniae,
Enterobacter aerogenes, сапрофитами — Proteus vulgaris и др. Заболевание
может быть вызвано одним возбудителем (моноинфекция) или несколькими (смешанная инфекция). Группа микробов, вызвавших воспалительный процесс, называется микробной ассоциацией. Микроорганизмы могут проникать в рану, в зону повреждения тканей из внешней среды (экзогенное инфицирование) или из очагов скопления микрофлоры в самом организме человека (эндогенное инфицирование; см. главу 2).
Стафилококки — наиболее частый возбудитель гнойно-воспалитель- ных заболеваний, основной путь инфицирования — контактный. Источником экзогенного инфицирования чаще бывают больные с гнойно-вос- палительными заболеваниями. Источники эндогенного инфицирования — хронические или острые очаги воспаления в самом организме человека, но стафилококки могут также сапрофитировать на коже, слизистых оболочках носа, носоглотки, дыхательных путей, половых органов. Для стафилококковой инфекции характерно свойство микробов выделять экзотоксины (стафилогемолизин, стафилолейцин, плазмокоагулазу и др.), а также высокая устойчивость микробов к антибиотикам и химическим антисептикам. Чаще стафилококки вызывают локализованные гнойновоспалительные заболевания кожи (фурункул, карбункул, гидраденит и др.), а также остеомиелит, абсцессы лёгких, флегмону и другие; возможна общая гнойная инфекция — сепсис. Для стафилококкового сепсиса характерно появление метастазов гнойной инфекции в различных органах.
Стрептококки. (З-Гемолитические стрептококки А, В, D могут вызывать холецистит, пиелонефрит, .сепсис, рожу, бактериальный эндокардит, тяжёлые инфекции у детей (пневмонию, остеомиелит, менингит, а также сепсис новорождённых). Особенностью стрептококковой инфекции является тяжёлая интоксикация, а общая гнойная инфекция протекает без метастазирования.
Пневмококки вызывают чаще всего пневмонию, реже — гнойный артрит, гнойный отит, менингит, перитонит у детей (пневмококковый перитонит). Особенность пневмококков — отсутствие токсинообразования.
424 ^ Общая хирургия Ф Глава 11
Гонококки известны как возбудители гонореи, но могут вызывать, распространяясь восходящим путём, гнойный эндометрит, аднексит (сальпингоофорит), гнойный пельвиоперитонит (воспаление тазовой брюшины), при переносе гематогенным путём вызывают гнойное воспаление в других органах — гнойный артрит, гнойный синовит и др.
Кишечная палочка вызывает гнойно-воспалительные заболевания органов брюшной полости (аппендицит, холецистит, гнойный перитонит), а также сепсис. Обитает в кишечнике человека, существует как в аэробных, так и в анаэробных условиях, отличается высокой устойчивостью к антибактериальным препаратам. Особенностью вызываемого кишечной палочкой воспалительного процесса является гнилостный распад тканей (кожи, жировой клетчатки, мышц) с развитием тяжёлой интоксикации. В очагах гнойного воспаления кишечная палочка может быть в ассоциациях со стафилококками, стрептококками, в таких случаях воспалительный процесс принимает наиболее тяжёлое течение.
Протей — род микроорганизмов, объединяющий грамотрицательные палочки. Некоторые из них (Proteus mirabilis, Pr. vulgaris, Pr. incostans)
сапрофитируют в полости рта, кишечнике. При попадании в рану вызывают гнойное воспаление с гнилостным распадом мягких тканей, протекающее с тяжёлой интоксикацией. Отличаются высокой устойчивостью к антибиотикам и химическим антисептикам, встречаются в гнойных очагах в ассоциациях с другими микроорганизмами, являются опасными возбудителями внутрибольничной инфекции.
Синегнойная палочка (Pseudomonas aeruginosa) сапрофитирует на коже человека, чаще в местах, где развиты потовые железы. Является одним из возбудителей внутрибольничной инфекции в ожоговых отделениях и отделениях интенсивной терапии. Развивается при пониженной сопротивляемости организма. Подавляет регенерацию тканей, обладает высокой устойчивостью к антибиотикам и химическим антисептикам (кроме полимиксина, амикацина, карбенициллина, борной кислоты).
Неспорообразующие анаэробы — большая группа возбудителей гной- но-воспалительных заболеваний, развивающихся в анаэробных условиях, но не образующих спор. Наибольшее значение среди микробов этой группы имеют грамположительные кокки (пептококки, пептострептококки и др.), грамотрицательные бактерии (бактероиды, фузобактерии и др.). Неспорообразующие анаэробы чаще вызывают гнойно-воспали- тельные осложнения после операций на органах брюшной полости, а также абсцессы лёгкого, внутритазовые абсцессы. Неспорообразующие анаэробы могут вызывать воспалительный процесс самостоятельно или в ассоциации с аэробными бактериями.

Реакция агглютинации со стандартными сыворотками |
Группа |
||
|
|
|
исследуемой |
|
|
|
|
1(0) |
11(A) |
111(B) |
крови |
! Ф |
Ф |
ф |
1(0) |
||
Ф Ф |
ф |
||||
|
|
|
|
||
Ф |
Ф |
ф |
|
|
11(A) |
ф |
Ф |
ф |
|
|
|
|
|
|
|
|
|
Ш |
щ ? |
ф |
|
|
|
ф |
|
|
111(B) |
||
|
ф |
|
|
||
|
|
|
|
|
|
ф |
ф |
w |
|
|
|
Ф |
ф |
|
|
|
IV(AB) |
|
|
|
|
|
|
Контроль с сывороткой IV (АВ) |
^^ |
|
|
|
|
|
|
|
|
||
Рис. 37. Определение группы по системе АВО |
|
|
|
||
1(0) |
11(A) |
111(B) |
|
|
IV(AB) |
Рис. 38. Определение группы крови с помощью моноклональных антител.
° |
6 |
7 |
8 |
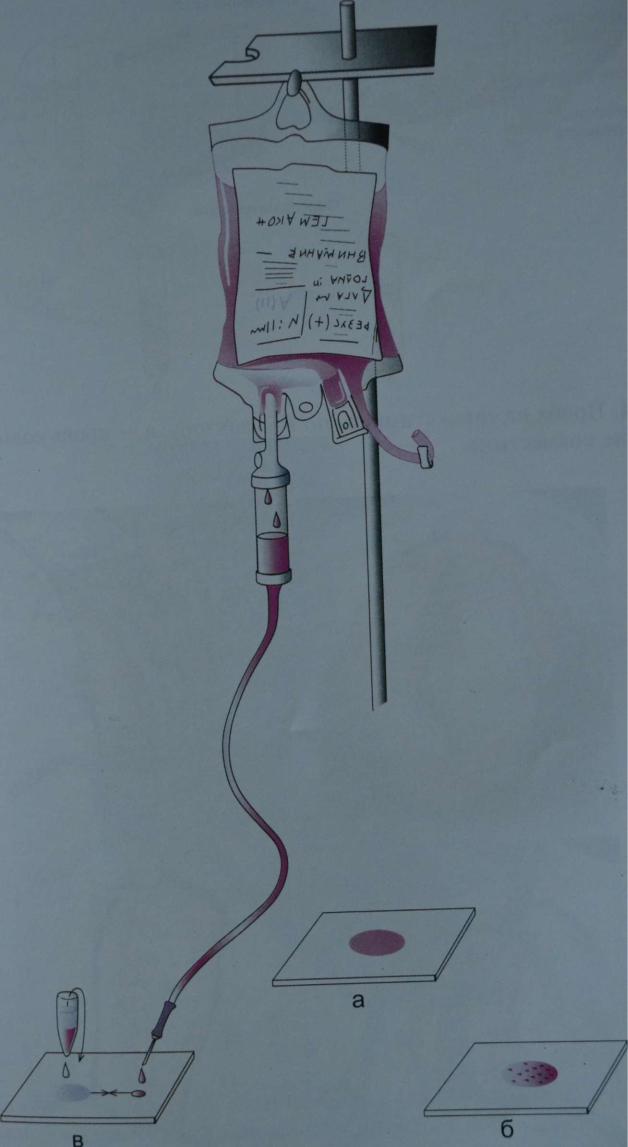
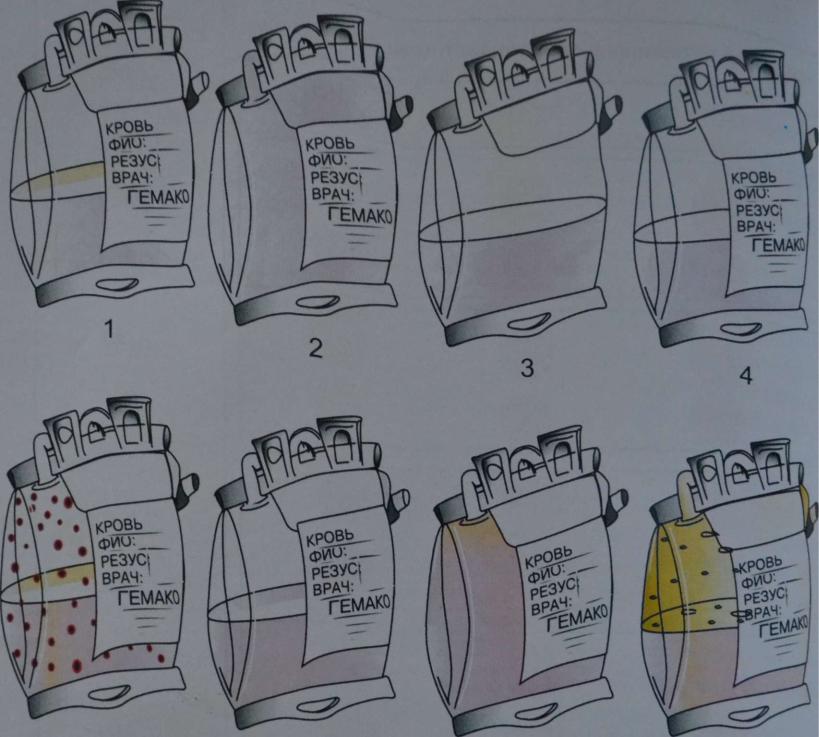
Рис. 41. Оценка пригодности крови для переливания.
1 — кровь, пригодная к переливанию; 2 — непригодная для оценки (нет отстоя крови); 3—6 — непригодная для переливания: из-за отсутствия этикетки (3); нарушения герметичности упаковки (4); наличия массивных сгустков (5); гемолиза (6); 7 — инфицированная кровь (мутная плазма, отсутствие разделения на слои); 8 — инфицированная кровь (в плазме — взвесь и плёнка).