
Лабораторная Диагностика / учебное пособие по лаб д / Руководство по лаб. методам диагностики A.A.Кишкун
.pdf
22 ■ Глава 1
Претестовая вероятность наличия у больного острого панкреатита (по заключению клинициста с учётом анамнеза, клинической картины заболевания, данных объективного обследования) может варьировать очень широко — от 7 до 59%, составляя в среднем 21% [Buchler M.W. et al., 1999]. Это значит, что острый панкреатит присутствует у 1 из 5 пациентов с подозрением на данное заболевание. С учётом этой (21%) претестовой вероятности наличия заболевания (либо его отсутствия — 79%) и принимая во внимание чувствительность и специфичность представленных в табл. 1-5 тестов, посттестовая вероятность острого панкреатита составит 65%, если она базируется только на положительном результате исследования общей амилазы в сыворотке крови (табл. 1-6). Данная посттестовая вероятность недостаточна для подтверждения диагноза острого панкреатита. В случае, если активность амилазы будет в норме, посттестовая вероятность составит только 6%. Показатели лучше для панкреатической амилазы и ещё лучше для липазы. Если активность липазы в сыворотке крови выше нормы, вероятность острого панкреатита достигает 86%, а при нормальной активности липазы она составит только 1,6%.
Активность липазы в крови остаётся повышенной более длительное время, чем общей амилазы и панкреатической амилазы. Таким образом, диагностическая эффективность исследования липазы при остром панкреатите значительно выше, чем любой из амилаз, начиная со вторых суток заболевания. При претестовой вероятности 50% и положительном результате исследования общей амилазы (чувствительность 83%), посттестовая вероятность острого панкреатита составит уже 87%.
Таблица 1-6. Чувствительность, специфичность, ПЦПР и ПЦОР лабораторных тестов для диагностики острого панкреатита при претестовой вероятности 21% [Buchler M.W. et al., 1999]
Лабораторный тест |
Чувствитель- |
Специфич- |
ПЦПР, |
ПЦОР, |
|
ность,% |
ность,% |
% |
% |
||
|
|||||
|
|
|
|
|
|
Общая α-амилаза |
83 |
88 |
65 |
6 |
|
в сыворотке крови |
|||||
|
|
|
|
||
Панкреатическая α-амилаза |
95 |
93 |
78 |
1,4 |
|
в сыворотке крови |
|||||
|
|
|
|
||
Липаза в сыворотке |
94 |
96 |
86 |
1,6 |
Приведённые примеры показывают, что претестовая вероятность заболевания оказывает большое влияние на посттестовую вероятность. Несколько тестов, проведённых параллельно, обеспечивают, как правило, более высокую чувствительность, а следовательно, и большую ПЦОР при данной патологии, чем каждый тест в отдельности.
Таким образом, ПЦ лабораторного теста (посттестовая вероятность) — наиболее адекватная характеристика для интерпретации его результатов. Она определяется не только чувствительностью и специфичностью теста, но и претестовой вероятностью. Обычно для того, чтобы получить достаточно надёжный диагноз, приходится использовать несколько лабораторных тестов параллельно или последовательно.
Использование приведённых подходов к оценке результатов лабораторных исследований существенно усиливает методический уровень клини-
Технология оценки результатов лабораторных исследований ■ 23
ческой практики, помогая точнее оценить вероятность наличия или отсутствия острого панкреатита у больного.
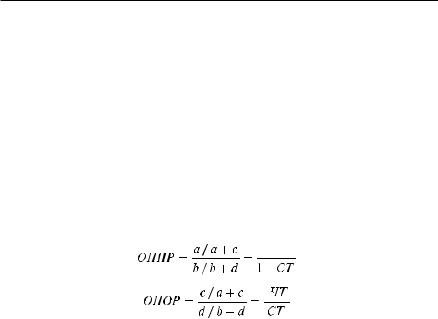
Другой путь оценки эффективности диагностического теста — использование отношений правдоподобия (ОП), которые обобщают ту же информацию, что и показатели чувствительности и специфичности, и могут использоваться для вычисления вероятности болезни (посттестовой вероятности) на основании положительного или отрицательного результата теста.
ОП для конкретного результата диагностического теста называют отношение вероятности данного результата у лиц с заболеванием к вероятности этого же результата у лиц без заболевания. ОП показывает, во сколько раз выше или ниже вероятность получить данный результат теста у больных, нежели у здоровых. Если оценка теста проводится дихотомически (положительный−отрицательный), то его способность различать больных и здоровых соответствует двум типам: один тип связан с положительным результатом теста, другой с отрицательным.
ОП положительного (ОППР) или отрицательного (ОПОР) результата рассчитывают следующим образом (см. рис. 1-6 и табл. 1-3).
ЧТ
где: ЧТ — чувствительность теста; СТ — специфичность теста.
Величины ОП можно найти в учебниках, медицинских журналах и компьютерных программах (табл. 1-7) или рассчитать по приведённым формулам.
Таблица 1-7. Примеры ОП для некоторых тестов [Nicoll D. et al., 1997]
Тест |
Заболевание |
ОП(+) |
ОП(-) |
|
|
|
|
Карциоэмбриональный Аг |
Рак толстой кишки |
1,6 |
0,87 |
|
(стадия А по Dukes) |
||
|
|
|
|
КК-MB |
ИМ |
32 |
0,05 |
Индекс сT4 |
Гипертиреоз |
6,8 |
0,06 |
Ферритин |
Железодефицитная анемия |
85 |
0,15 |
Антинуклеарные АТ |
СКВ |
4,5 |
0,13 |
Наиболее простой способ расчёта посттестовой вероятности по претестовой вероятности (распространённости заболевания) и ОП — использование номограммы (рис. 1-7). Необходимо поместить линейку так, чтобы её край прошёл через точки, соответствующие величине претестовой вероятности
иОП, и отметить точку пересечения с линией посттестовой вероятности. Посттестовую вероятность также можно рассчитать по следующей формуле:
посттестовые шансы = претестовые шансы × ОП.
Для использования приведённой формулы вероятности следует перевести в шансы. Шансы и вероятность (претестовая или посттестовая) содержат одну и ту же информацию, но по-разному выражают её.

24 ■ Глава 1
Например, распространённость заболевания (претестовая вероятность) — 75% (0,75), следовательно, претестовые шансы составят:
В дальнейшем, зная претестовые шансы и ОППР/ОПОР, путём их перемножения можно получить посттестовые шансы наличия болезни, если тест положительный / отрицательный.
Например, врач предполагает, что у пациента вероятность ИМ составляет 60% (претестовые шансы 3:2), а активность MB-фракции КК (КК-MB) в сыворотке крови повышена (положительный тест). В табл. 1-7 находим ОППР и ОПОР исследования КК-МB — 32 и 0,05 соответственно. Посттестовые шансы наличия ИМ составят: при положительном результате — 3 / 2 × 32 = 48 / 1 [посттестовая вероятность — (48 / 1)/(48 / 1) + 1 = 0,98 или 98%]; при отрицательном результате — 3 / 2 × 0,05 = 0,15 / 2 [посттестовая вероятность — (0,15 / 2)/(0,15 / 2) + 1 = 0,07 или 7%].
Главное преимущество ОП состоит в том, что они помогают выйти за рамки грубой оценки результатов лабораторного теста (либо норма, либо патология), с которой сталкивается клиницист, если оценивает точность диагностического теста, используя только понятия чувствительности и специфичности при единственной точке разделения. Однако для большинства лабораторных тестов достичь этого не удаётся. В подобных ситуациях положение точки разделения на непрерывном переходе между нормой и патологией устанавливают произвольно. ОП можно определять для любого количества результатов теста по всему диапазону допустимых значений. Очевидно, что наличие заболевания более вероятно при крайнем отклонении результата теста от нормы, чем в случае результата, близкого к границе нормы. При таком подходе клиницист получает информацию о степени отклонения от нормы, а не только о факте наличия или отсутствия болезни. При вычислении ОП внутри некоторого диапазона значений результатов теста под чувствительностью понимается уверенность врача при использовании конкретного результата теста для идентификации лиц с заболеванием, а не с той или иной степенью отклонения от нормы. То же относится и к специфичности. Обычно ОППР более 10 или ОПОР менее 0,1 позволяют вынести окончательное диагностическое решение. Значения ОППР в диапазоне от 5 до 10 и ОПОР от 0,1 до 0,2 дают умеренные основания для диагностического решения, а если они составляют 2−5 и 0,2−0,5 соответственно, то это мало изменяет вероятность наличия болезни
упациента. При ОППР и ОПОР от 0,5 до 2 вероятность наличия болезни
упациента практически не изменяется. Проиллюстрируем данные рассуж-
дения на примере определения концентрации тироксина (T4) в крови для диагностики гипотиреоза (табл. 1-8).
Величины ОП для гипотиреоза наибольшие при низких концентрациях
T4 и наименьшие — при высоких концентрациях. Наименьшие значения концентрации T4 (менее 4 мкг/дл) обнаружены только у больных гипотиреозом, то есть они наверняка подтверждают диагноз. Самые высокие

Технология оценки результатов лабораторных исследований ■ 25
Рис. 1-7. Номограмма для определения посттестовой вероятности заболевания по претестовой вероятности и ОП [Nicoll D. et al., 1997]
концентрации T4 (более 8 мкг/дл) у больных гипотиреозом вообще не наблюдают, то есть они исключают данный диагноз.
Таким образом, показатель ОП отвечает разумной клинической практике, когда при оценке вероятности заболевания больший вес придаётся крайне высоким (или низким) результатам теста, а не пограничным между нормой и патологией. ОП особенно удобно использовать для определения вероятности наличия заболевания, когда применяют несколько диагностических тестов последовательно.

26 ■ Глава 1
Поскольку в клинической практике применяют лабораторные тесты, чувствительность и специфичность которых ниже 100%, вероятность наличия заболевания при использовании только одного теста часто определяется как не очень высокая и не очень низкая, между 10 и 90%. Как правило, получив такой результат, врач не может прекращать диагностический поиск. В подобных ситуациях он старается значительно повысить или понизить вероятность обнаружения заболевания (посттестовую вероятность) и продолжает обследование пациента, применяя дополнительные тесты.
Когда проведено несколько тестов и результаты всех положительны (патологические) или отрицательны (нормальные), их смысл очевиден. Гораздо чаще бывает так, что результаты одних тестов положительные, а других — отрицательные. Тогда их клиническая оценка усложняется.
Существует два способа применения нескольких тестов: параллельный (несколько тестов одновременно, причём положительный результат любого из них рассматривается в пользу наличия болезни) и последовательный, с учётом результатов предыдущего теста. При последовательном подходе для установления диагноза результаты всех тестов должны быть положительны, поскольку в случае отрицательного результата диагностический поиск прекращается.
Несколько тестов назначают параллельно, когда необходима быстрая оценка состояния, например у госпитализированных больных при неотложных состояниях или же у амбулаторных пациентов, прибывших для обследования на короткое время. Примером параллельного назначения нескольких тестов одновременно может служить назначение исследования миоглобина, КК, ЛДГ1 у больного с подозрением на ИМ.
Несколько тестов, проведённых параллельно, обеспечивают, как правило, более высокую чувствительность, а следовательно, и большую ПЦОР при данной патологии, чем каждый тест в отдельности. В то же время снижаются специфичность и ПЦПР теста. Таким образом, уменьшается вероятность того, что заболевание будет пропущено, но одновременно возрастает вероятность ложноположительных диагнозов.
Параллельное использование нескольких тестов особенно полезно в ситуации, когда нужен очень чувствительный тест, но реально доступны только несколько относительно малочувствительных. Благодаря параллельному использованию нескольких тестов повышается общая чувствительность. Платой за такое повышение чувствительности становиться обследование или лечение некоторого количества пациентов, у которых изучаемое заболевание отсутствует.
Последовательное применение нескольких диагностических тестов предпочтительнее в клинических ситуациях, при которых в быстрой оценке состояния больного необходимости нет, например в амбулаторной практике. Кроме того, последовательное применение диагностических тестов целесообразно, если встаёт вопрос о дорогостоящем или рискованном исследовании (например, инвазивном). Такой метод исследования обычно назначают только после положительных результатов применения неинвазивных методов. Например, при высоком риске рождения ребёнка с синдромом Дауна сначала проводят исследование крови матери на α-фето- протеин (АФП), хорионический гонадотропин (ХГ), свободный эстриол, ингибин А, что повышает вероятность диагностики синдрома у плода до

Технология оценки результатов лабораторных исследований ■ 27
Таблица 1-8. Распределение концентраций T4 в сыворотке у пациентов с гипотиреозом и без него [Флетчер Р. и соавт., 1998]
Концентрация T4 |
Количество |
Количество |
Отношение правдо- |
||
в сыворотке крови, |
больных, |
здоровых, |
подобия |
||
мкг/дл |
абс. (%) |
абс. (%) |
|||
|
|||||
|
|
|
|
|
|
<1,1 |
2 (7,4) |
|
− |
|
|
1,1−2 |
3 (11,1) |
|
− |
|
|
2,1−3 |
1 (3,7) |
|
− |
|
|
3,1−4 |
8 (29,6) |
|
− |
Диагноз подтверждён |
|
4,1−5 |
4 (14,8) |
1 |
(1,1) |
13,8 |
|
5,1−6 |
4 (14,8) |
6 |
(6,5) |
2,3 |
|
6,1−7 |
3 (11,1) |
11 |
(11,8) |
0,9 |
|
7,1−8 |
2 (7,4) |
19 |
(20,4) |
0,4 |
|
8,1−9 |
- |
17 |
(18,3) |
Диагноз исключён |
|
9,1−10 |
- |
20 |
(21,5) |
|
|
10,1−11 |
- |
11 |
(11,8) |
|
|
11,1−12 |
- |
4 |
(4,3) |
|
|
>12 |
- |
4 |
(4,3) |
|
|
Всего |
27 (100) |
93 (100) |
|
||
76%, и лишь затем беременным предлагают амниоцентез [Wald N.J. et al., 1997]. Последовательное применение тестов по сравнению с параллельным уменьшает объём лабораторных исследований, так как каждый последующий тест учитывает результаты предыдущего. Вместе с тем последовательное проведение тестов требует большего времени, так как очередное исследование назначают только после получения результатов предыдущего.
При последовательном проведении тестов повышается специфичность и ПЦПР (посттестовая вероятность), но снижаются чувствительность и ПЦОР. В итоге возрастает уверенность клинициста в том, что положительный результат теста подтверждает наличие предполагаемой болезни, но одновременно возрастает риск пропустить заболевание. Последовательное применение тестов особенно полезно, когда ни один из доступных методов диагностики не обладает высокой специфичностью. Если врач собирается применить два теста последовательно, то эффективнее назначить сначала тест с большей специфичностью.
При последовательном применении тестов (А, В, С) ОП позволяют рассчитывать посттестовую вероятность заболевания с использованием результатов всех тестов: посттестовые шансы = претестовые шансы × ОП теста А ×. ОП теста В × ОП теста С.
Таким образом, ПЦ лабораторного теста (посттестовая вероятность) — наиболее адекватная характеристика для интерпретации его результатов. Она определяется не только чувствительностью и специфичностью теста, но и распространённостью заболевания в популяции. Обычно для постановки достаточно надёжного диагноза приходится использовать несколько лабораторных тестов параллельно или последовательно.

28 ■ Глава 1
ВЛИЯНИЕ РЕЗУЛЬТАТОВ АНАЛИЗОВ НА ПРИНЯТИЕ КЛИНИЧЕСКОГО РЕШЕНИЯ
При трактовке лабораторных тестов полезно использование понятия «порог клинического решения». Под последним понимают значение лабораторного результата, при котором необходимы немедленные врачебные действия (табл. 1-9). Обычно это предельные величины, на которые ориентируются при подтверждении или исключении определённых клинических проявлений или при регистрации значительных физиологических эффектов, происходящих в том случае, когда определённый исследуемый показатель, который обычно участвует в поддержании гомеостаза, достигает этой величины. В большей части случаев приведённые в таблице величины отражают нарушения гомеостаза, опасные для жизни больного. Для строго физиологически контролируемых параметров гомеостаза в организме (калий, натрий и др.) пороги клинического решения тесно связаны с референтными интервалами. Величины исследуемого параметра выше или ниже референтного предела и составляют порог клинического решения. Следует иметь в виду, что пороги клинического решения для многих тестов имеют отношение к нескольким болезням.
Критические величины результатов лабораторных исследований, при которых необходимы немедленные действия, обязан знать каждый клиницист.
Помимо приведённых выше подходов для оценки результатов лабораторных исследований, необходимо помнить и о следующих фундаментальных принципах.
■Диапазоны референтных величин — статистические величины 95% популяции, отклонения за пределы диапазона не обязательно свидетельствуют о патологии. Результаты анализа могут уложиться в пределы референтных величин, но они будут выше базовых показателей (нормальных величин) данного пациента; поэтому в некоторых случаях надо проводить серию анализов, чтобы получить представление относительно полученных результатов.
■Диагноз никогда не ставят по результату одного исследования; необходимо установить тенденцию изменения полученных результатов. Отклонения сразу в нескольких показателях всегда более достоверны и значимы, чем отклонения только одного показателя. Если отклонения в двух или трёх тестах характерны для данной патологии, то это с большей вероятностью подтверждает диагноз, чем если выявлено отклонение только одного показателя.
■Чем больше степень отклонения результата от референтной величины, тем выше вероятность наличия патологии или это свидетельствует о том, что существующая патология весьма значительна.
■Правило Остера: если больной моложе 60 лет, постарайтесь объяснить патологические результаты одной причиной, если этого не удаётся, то ищите вторую причину.
■При получении патологических результатов необходимы повторные исследования для подтверждения и определения тенденции их изменений; важнейший аспект в таких случаях — одновременное проведение внутрилабораторного контроля качества.
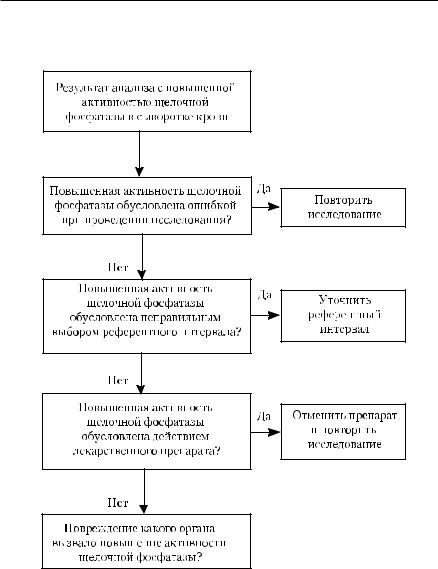
Технология оценки результатов лабораторных исследований ■ 29
Рис. 1-8. Алгоритм оценки результатов лабораторных тестов (на примере установления причины повышения активности щелочной фосфатазы в сыворотке крови)

30 ■ Глава 1
Таблица 1-9. Критические величины результатов лабораторных исследований, при которых необходимы немедленные действия [Sacher R.A., 1983]
Показатель |
Критическая величина |
|
|
|
|
Анализ крови |
|
|
Ht |
Менее 14 или более 60% |
|
Лейкоциты |
Менее 2×109/л у нового пациента или |
|
|
разница в 1×109/л по сравнению с пре- |
|
|
дыдущим анализом при их содержании |
|
|
на уровне 4×109/л; >50×109/л у нового |
|
|
пациента |
|
Мазок крови |
Наличие лейкемических клеток (програ- |
|
нулоцитов или бластов) |
||
|
||
Тромбоциты |
Менее 20×109/л или более 1000×109/л |
|
Ретикулоциты |
Более 20% |
|
Протромбиновое время |
Более 40 с |
|
Микробиологические исследования |
|
|
Культура крови |
Положительная |
|
Окраска по Граму ликвора и |
Положительная |
|
других жидкостей (плевральной, |
|
|
синовиальной) |
|
|
|
|
|
Биохимический анализ |
|
|
билирубин |
Более 307,8 мкмоль/л (новорождённый) |
|
тропонин Т |
Более 0,1 нг/мл |
|
КК-MB |
Более 6% от активности общей КК |
|
кальций |
Менее 1,5 ммоль/л или более 3,25 ммоль/л |
|
глюкоза |
Менее 2,22 ммоль/л или более |
|
|
27,8 ммоль/л |
|
фосфаты |
Менее 0,323 ммоль/л |
|
калий |
Менее 2,5 ммоль/л или более 6,5 ммоль/л |
|
натрий |
Менее 120 ммоль/л или более 160 ммоль/л |
|
бикарбонаты |
Менее 10 ммоль/л или более 40 ммоль/л |
|
D-димер |
Более 500 мкг/мл |
|
paO2 (или в капиллярной крови) |
Менее 40 мм рт.ст. |
|
рН (в артериальной или |
Менее 7,2 или более 7,6 |
|
капиллярной крови) |
|
|
paСO2 (или в капиллярной крови) |
Менее 20 мм рт.ст. или более 70 мм рт.ст. |
■Результаты лабораторных анализов, полученные даже в самых лучших лабораториях, не абсолютны (то есть не обладают 100% чувствительностью, специфичностью, ПЦ), в любом конкретном случае они могут ввести клинициста в заблуждение.
Если приведённые подходы к оценке результатов лабораторных исследований вызывают затруднения, используйте алгоритм, приведённый на рис. 1-8.

Глава 2
Гематологические исследования
Кровь
Общеклиническое исследование крови
Общеклиническое исследование — один из важнейших диагностических методов, тонко отражающий реакцию кроветворных органов на воздействие различных физиологических и патологических факторов. Во многих случаях оно имеет большое значение в постановке диагноза, а при заболеваниях системы кроветворения ему отводится ведущая роль.
В понятие «общеклиническое исследование крови» входят определение концентрации Hb, подсчёт количества эритроцитов, цветового показателя, лейкоцитов, скорости оседания эритроцитов (СОЭ) и лейкоцитарной формулы. В необходимых случаях дополнительно определяют время свёртывания крови, длительность кровотечения, количество ретикулоцитов и тромбоцитов. В настоящее время большинство показателей определяют на автоматических гематологических анализаторах, которые позволяют одновременно исследовать от 5 до 36 параметров, основные из которых включают концентрацию Hb, Ht, количество эритроцитов, MCV, среднюю концентрацию Hb в эритроците, среднее содержание Hb в эритроците, полуширину распределения эритроцитов по размерам, количество тромбоцитов, средний объём тромбоцита, количество лейкоцитов.
ГЕМОГЛОБИН
Hb — основной компонент эритроцитов, представляет собой сложный белок, состоящий из гема и глобина. Главная функция Hb состоит в переносе кислорода от лёгких к тканям, а также в выведении углекислого газа из организма и регуляции КОС. Референтные величины концентрации Hb
вкрови представлены в табл. 2-1 [Тиц Н., 1997].
Определение концентрации Hb в крови играет важнейшую роль в диа-
гностике анемий. Заключение о наличии анемии основывается на результатах определения концентрации Hb и величины Ht в крови: для мужчин — снижение концентрации Hb ниже 140 г/л и показателя Ht менее 42%; для женщин — менее 120 г/л и 37% соответственно. При анемиях концентрация Hb варьирует в широких пределах и зависит от её формы и степени выраженности. При железодефицитной анемии у большинства больных снижение Hb относительно умеренное (до 85−114 г/л), реже более выраженное (до 60−84 г/л). Значительное снижение концентрации Hb в крови (до 50−85 г/л) характерно для острой кровопотери, гипопластической анемии, гемолитической анемии после гемолитического криза, витамин В12-дефицитной анемии. Концентрация Hb 30−40 г/л — показатель выраженной анемии, при которой необходимы неотложные мероприятия. Минимальная концентрация Hb в крови, совместимая с жизнью, — 10 г/л.
