
Лабораторная Диагностика / учебное пособие по лаб д / Руководство по лаб. методам диагностики A.A.Кишкун
.pdf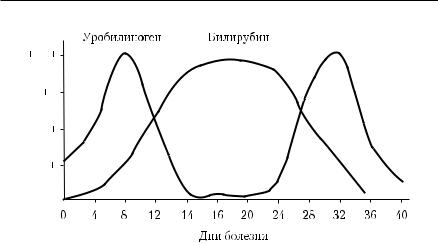
102 ■ Глава 3
Рис. 3-1. Выделение уробилиногена и билирубина с мочой при вирусном гепатите А
достаточности. Выраженную кетонурию отмечают при гиперкетонемической диабетической коме.
У больных сахарным диабетом мониторинг кетонурии используют для контроля правильности подбора пищевого режима: если количество вводимых жиров не соответствует количеству усваиваемых углеводов, то кетонурия увеличивается. При уменьшении введения углеводов (лечение без инсулина) и обычном количестве жиров начинает выделяться ацетон; при лечении инсулином снижение глюкозурии достигается лучшим усвоением углеводов и не сопровождается кетонурией.
Помимо сахарного диабета, кетонурия может выявляться при прекоматозных состояниях, церебральной коме, длительном голодании, тяжёлых лихорадках, алкогольной интоксикации, гиперинсулинизме, гиперкатехолемии, в послеоперационный период.
Нитриты. В норме нитриты в моче отсутствуют. Escherichia coli, Proteus, Klebsiella, Citrobacter, Salmonella, некоторые энтерококки, стафилококки и другие патогенные бактерии восстанавливают присутствующие в моче нитраты в нитриты. Поэтому обнаружение нитритов в моче свидетельствует об инфицировании мочевого тракта. Тест может оказаться ложноотрицательным, если бактерии (Staphylococcus, Enterococcus и Pseudomonas spp.) не вырабатывают фермент нитратредуктазу.
Частота инфицирования по результатам пробы на нитриты составляет среди женщин 3−8%, среди мужчин — 0,5−2%. Высокий риск асимптоматических инфекций мочевого тракта и хронического пиелонефрита имеет место среди следующих категорий населения: девушки и женщины, пожилые (свыше 70 лет) люди, больные с аденомой простаты, сахарным диабетом, подагрой, после урологических операций или инструментальных процедур на мочевом тракте.
Лейкоциты. В норме в моче при исследовании тест-полосками лейкоциты отсутствуют. Тест на лейкоцитарную эстеразу положителен, если

Общеклинические исследования ■ 103
содержание лейкоцитов в моче превышает 10−20 клеток/мкл. Лейкоцитурия — признак воспаления почек и/или нижних отделов мочевого тракта. Лейкоцитурия — наиболее характерный признак острого и хронического пиелонефрита, цистита, уретрита, камней в мочеточнике.
Эритроциты. Физиологическая микрогематурия при исследовании тестполосками составляет до 3 эритроцитов/мкл мочи (1−3 эритроцита в поле зрения при микроскопии). Гематурию — содержание эритроцитов свыше 5 в 1 мкл мочи — считают патологическим признаком. Основные причины гематурии — почечные или урологические заболевания (мочекаменная болезнь, опухоли, гломерулонефрит, пиелонефрит, инфекции мочевого тракта, травма почек поражение почек при системных заболеваниях и др.)
игеморрагические диатезы. Ложноположительные результаты исследования мочи на наличие крови тест-полосками могут иметь место при употреблении свёклы, пищевых красителей, больших количеств витамина С, приёме ЛС (ибупрофен, сульфаметоксазол, нитрофурантоин, рифампицин, хинин и др.), наличии в моче жёлчных пигментов, миоглобина, порфиринов, при попадании крови во время менструации.
Согласно «Рекомендациям Европейской ассоциации урологов по лечению инфекций мочевыводящих путей и инфекций репродуктивной системы у мужчин» определение лейкоцитурии (эстеразы лейкоцитов), эритроцитурии (Hb) и бактериурии (нитратредуктазы) с помощью тестполосок — приемлемые для клинической практики методы диагностики
иоценки лечения острого цистита и пиелонефрита.
Hb. При исследовании тест-полосками в норме отсутствует. Гемоглоби-
нурия и миоглобинурия могут иметь место при тяжёлой гемолитической анемии, тяжёлых отравлениях, сепсисе, ожогах, ИМ, повреждении мышц (синдром длительного раздавливания) и тяжёлых физических нагрузках.
МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ ОСАДКА МОЧИ
Микроскопическое исследование осадка мочи — неотъемлемая и важнейшая часть общеклинического исследования. Различают элементы организованного и неорганизованного осадков мочи. Основные элементы организованного осадка включают эритроциты, лейкоциты, эпителий и цилиндры; неорганизованного — кристаллические и аморфные соли.
Эпителий. У здоровых людей в осадке мочи обнаруживаются единичные в поле зрения клетки плоского (уретра) и переходного эпителия (лоханки, мочеточник, мочевой пузырь). Почечный (канальцы) эпителий у здоровых людей отсутствует.
■ Плоский эпителий. У мужчин в норме выявляют только единичные клетки, их количество увеличивается при уретритах и простатитах. В моче женщин клетки плоского эпителия присутствуют в большем количестве. Обнаружение в осадке мочи пластов плоского эпителия
ироговых чешуек — безусловное подтверждение плоскоклеточной метаплазии слизистой оболочки мочевых путей.
■Клетки переходного эпителия могут присутствовать в значительном количестве при острых воспалительных процессах в мочевом пузыре
ипочечных лоханках, интоксикациях, мочекаменной болезни и новообразованиях мочевыводящих путей.

104 ■ Глава 3
■Клетки эпителия мочевых канальцев (почечный эпителий) появляются при нефритах, интоксикациях, недостаточности кровообращения. При амилоидозе почек в альбуминурической стадии почечный эпителий выявляют редко, в отёчно-гипертонической и азотемической стадиях — часто. Появление эпителия с признаками жирового пере-
рождения при амилоидозе свидетельствует о присоединении липоидного компонента. Этот же эпителий часто выявляют при липоидном нефрозе. Появление почечного эпителия в очень большом количестве наблюдают при некротическом нефрозе (например, при отравлении сулемой, антифризом, дихлорэтаном и др.).
Лейкоциты. В норме отсутствуют, либо выявляются единичные в препарате и в поле зрения. Лейкоцитурия (свыше 5 лейкоцитов в поле зрения или более 2000/мл) может быть инфекционной (бактериальные воспалительные процессы мочевого тракта) и асептической (при гломерулонефрите, амилоидозе, хроническом отторжении почечного трансплантата, хроническом интерстициальном нефрите). Пиурией считают обнаружение при микроскопии с высоким разрешением (×400) 10 лейкоцитов в поле зрения в осадке, полученном при центрифугировании мочи, или в 1 мл нецентрифугированной мочи.
Активные лейкоциты (клетки Штернгеймера−Мальбина) в норме отсутствуют. «Живые» нейтрофилы проникают в мочу из воспалённой почечной паренхимы или из простаты. Обнаружение в моче активных лейкоцитов свидетельствует о воспалительном процессе в мочевой системе, но не указывает на его локализацию.
Эритроциты. В норме в осадке мочи отсутствуют, или единичные в препарате. При обнаружении в моче эритроцитов даже в небольшом количестве всегда необходимы дальнейшее наблюдение и повторные исследования. Наиболее частые причины гематурии — острый и хронический гломерулонефрит, пиелит, пиелоцистит, хроническая почечная недостаточность (ХПН), травма почек, мочевого пузыря, мочекаменная болезнь, папиломы, опухоли, туберкулёз почек и мочевыводящих путей, передозировка антикоагулянтов, сульфаниламидов, уротропина.
Цилиндры. В норме в осадке мочи могут быть гиалиновые цилиндры (единичные в препарате). Зернистые, восковидные, эпителиальные, эритроцитарные, лейкоцитарные цилиндры и цилиндроиды в норме отсутствуют. Наличие цилиндров в моче (цилиндрурия) — первый признак реакции со стороны почек на общую инфекцию, интоксикацию или на наличие изменений в самих почках.
■Гиалиновые цилиндры состоят из белка, попадающего в мочу вследствие застойных явлений или воспалительного процесса. Появление гиалиновых цилиндров даже в значительном количестве возможно при протеинурии, не связанной с поражением почек (ортостатическая альбуминурия, застойная, связанная с физической нагрузкой, охлаждением). Часто гиалиновые цилиндры появляются при лихорадочных состояниях. Почти постоянно гиалиновые цилиндры обнаруживают при различных органических поражениях почек, как острых так и хронических. Параллелизма между выраженностью протеинурии и количеством цилиндров нет (зависит от рН мочи).

Общеклинические исследования ■ 105
■Эпителиальные цилиндры представляют собой слущенные и «склеенные» друг с другом эпителиальные клетки канальцев. Наличие эпителиальных цилиндров указывает на поражение тубулярного аппарата. Они появляются при нефрозах, в том числе, как правило, в значительном количестве при нефронекрозах. Появление этих цилиндров при нефритах указывает на вовлечение в патологический процесс канальцевого аппарата. Появление в моче эпителиальных цилиндров всегда указывает на патологический процесс в почках.
■ Зернистые цилиндры состоят из эпителиальных клеток канальцев
иобразуются при наличии в эпителиальных клетках выраженной дегенерации. Клиническое значение их обнаружения такое же, как и эпителиальных цилиндров.
■Восковидные цилиндры обнаруживают при тяжёлых поражениях паренхимы почек. Чаще их выявляют при хронических болезнях почек (хотя они могут появиться и при острых поражениях).
■Эритроцитарные цилиндры образуются из скоплений эритроцитов.
Их наличие свидетельствует о почечном происхождении гематурии (обнаруживают у 50−80% больных острым гломерулонефритом) [Рябов С.И.
идр., 1979]. Следует иметь в виду, что эритроцитарные цилиндры наблюдают не только при воспалительных заболеваниях почек, но и при почечных паренхиматозных кровотечениях.
■Лейкоцитарные цилиндры наблюдают довольно редко, практически исключительно при пиелонефритах.
■Цилиндроиды — нити слизи, происходящие из собирательных трубочек. Нередко появляются в моче в конце нефритического процесса, диагностического значения не имеют.
Соли и другие элементы. Выпадение солей в осадок зависит, в основном, от свойств мочи, в частности от её рН. Мочевая и гиппуровая кислота, мочекислые соли, кальция фосфат, сернокислый кальций выпадают в моче, имеющей кислую реакцию. Аморфные фосфаты, трипельфосфаты, нейтральный магния фосфат, кальция карбонат, кристаллы сульфаниламидов выпадают в моче, имеющей щелочную реакцию.
■Мочевая кислота. Кристаллы мочевой кислоты в норме отсутствуют. Раннее (в течение 1 ч после мочеиспускания) выпадение кристаллов мочевой кислоты в осадок свидетельствует о патологически кислой рН мочи, что наблюдают при почечной недостаточности. Кристаллы мочевой кислоты обнаруживают при лихорадке, состояниях, сопровождающихся повышенным распадом тканей (лейкозы, массивные распадающиеся опухоли, разрешающаяся пневмония), а также при тяжёлой физической нагрузке, мочекислом диатезе, потреблении исключительно мясной пищи. При подагре значительного выпадения кристаллов мочевой кислоты в моче не отмечают.
■Аморфные ураты — мочекислые соли, придают осадку мочи кирпич- но-розовый цвет. Аморфные ураты в норме единичные в поле зрения. В больших количествах они появляются в моче при остром и хроническом гломерулонефрите, ХПН, застойной почке, лихорадочных со-
стояниях.
■ Оксалаты — соли щавелевой кислоты, в основном оксалат кальция. В норме оксалаты единичные в поле зрения. В значительном количест-

106 ■ Глава 3
ве их обнаруживают в моче при пиелонефрите, сахарном диабете, нарушении обмена кальция, после приступа эпилепсии, при употреблении
в большом количестве фруктов и овощей.
■Трипельфосфаты, нейтральные фосфаты, карбонат кальция в норме отсутствуют. Появляются при циститах, обильном приёме растительной пищи, минеральной воды, рвоте. Эти соли могут вызвать образование конкрементов — чаще в почках, реже в мочевом пузыре.
■Кислый мочекислый аммоний в норме отсутствует. Появляется при цистите с аммиачным брожением в мочевом пузыре; у новорождённых и грудных детей в нейтральной или кислой моче; мочекислом инфаркте почек у новорождённых.
■Кристаллы цистина в норме отсутствуют; появляются при цистинозе (врождённое нарушение обмена аминокислот).
■Кристаллы лейцина, тирозина в норме отсутствуют; появляются при острой жёлтой дистрофии печени, лейкозах, оспе, отравлении фосфором.
■Кристаллы ХС в норме отсутствуют; их обнаруживают при амилоидной и липоидной дистрофии почек, эхинококкозе мочевых путей, новообразованиях, абсцессе почек.
■Жирные кислоты в норме отсутствуют; их выявляют редко при жировой дистрофии, распаде эпителия почечных канальцев.
■ Гемосидерин (продукт распада Hb) в норме отсутствует, появляется
в моче при гемолитической анемии с внутрисосудистым гемолизом.
■Гематоидин (продукт распада Hb, не содержащий железа) в норме отсутствует, появляется при калькулёзном пиелите, абсцессе почек, новообразованиях мочевого пузыря и почек.
Бактерии в норме отсутствуют или их количество не превышает 2×103 в 1 мл. Бактериурия — не абсолютно достоверное свидетельство воспалительного процесса в мочевыводящей системе. Решающее значение имеет содержание микроорганизмов. Наличие в 1 мл мочи взрослого человека 105 микробных тел и более можно расценивать как косвенный признак воспалительного процесса в мочевых органах. Определение количества микробных тел выполняют в бактериологической лаборатории, при исследовании общего анализа мочи констатируется только сам факт наличия бактериурии (более подробно — см. раздел «Бактериоскопическое исследование осадка мочи»).
Грибы дрожжевые в норме отсутствуют; их обнаруживают при глюкозурии, антибактериальной терапии, длительном хранении мочи.
Простейшие в норме отсутствуют; довольно часто при исследовании мочи обнаруживают Trichomonas vaginalis.
Белок в суточном количестве мочи
У здоровых людей в суточном количестве мочи содержится 50−100 мг белка. Обнаружение белка в моче (протеинурия) — один из наиболее важных
и практически значимых признаков поражения почек и мочевыводящих путей, который может быть как изолированным, так и сочетаться с другими изменениями мочевого осадка в виде эритроцитурии, лейкоцитурии, цилиндрурии, бактериурии.
Общеклинические исследования ■ 107
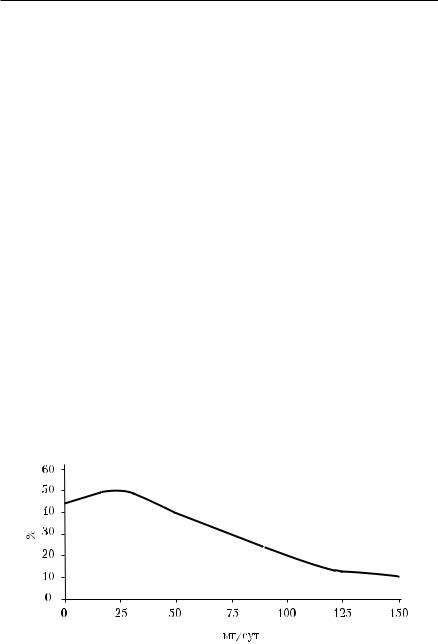
Содержание белка в отдельных порциях мочи, собранной в течение суток, может колебаться в значительных пределах. Для большинства здоровых людей характерна небольшая протеинурия в пределах 50 мг/сут, в то время как в популяции протеинурия достигает более существенных величин. Протеинурия в «норме» имеет негауссовский характер распределения (рис. 3-2), и верхняя граница протеинурии, равная 0,020−0,050 г/сут или до 0,033 г/л, имеет место у большинства здоровых людей, но не у всех. У незначительной части (10−15%) протеинурия может достигать 150 мг/сут. Кроме того, в клинической практике имеют значение особенности используемых методов, «захватывающих» различный спектр протеинов мочи. Общепринятыми методами (проба с сульфосалициловой кислотой для качественного определения, биуретовая реакция — для количественного) в моче здорового человека белок, как правило, не обнаруживают. Поэтому если в моче при проведении общего анализа мочи обычными методами обнаружены следы белка или концентрация его составляет 0,033 г/л, необходимо повторить анализ, поскольку даже минимальное количество должно настораживать в отношении возможного заболевания почек. В сомнительных случаях следует определять суточную потерю белка с мочой. Для выявления изменений белкового спектра мочи при патологических состояниях необходимо иметь представление не только о качественном, но и количественном составе белков в норме. Днём с мочой белка выделяется больше, чем ночью. Экскреция белка с мочой, превышающая 100−120 мг/сут, часто связана с заболеванием почек, что обусловливает необходимость проведения дальнейшего обследования пациента.
В моче здоровых людей обнаружено более двухсот белков, имеющих различное происхождение: одни фильтруются из плазмы крови, другие имеют почечное происхождение или секретируются эпителием мочевого тракта. При использовании современных методов исследования в норме в моче обнаруживают более 30 белков сыворотки крови. В моче также можно выявить различные тканевые белки, которые способны проходить через клубочек (попадают из поджелудочной железы, сердца, печени, Аг групп крови А и В, трансплантационные Аг и пр.). Часть белков попадает в мочу
Рис. 3-2. Референтные величины суточной протеинурии

108 ■ Глава 3
врезультате нормальной тубулярной секреции или естественных процессов обновления почечной ткани: растворимый Аг гломерулярной базальной мембраны, урокалликреин, эритропоэтин. К белкам почечного происхож-
дения относится и количественно преобладающий белковый компонент нормальной мочи — мукопротеин Тамма−Хорсфалла (в норме в моче 30−50 мг/сут), синтезируемый эпителиальными клетками восходящего отдела петли Хенле и начального сегмента дистальных извитых канальцев за исключением macula densa.
По патогенетическим механизмам развития различают клубочковую, тубулярную и смешанную протеинурии. Клубочковая протеинурия развивается вследствие структурного повреждения гломерулярных капилляров. К нарушению избирательной проницаемости гломерулярного фильтра приводят патологические иммунные (гуморальные, клеточные) реакции, дегенеративные и склерозирующие процессы. Тубулярная протеинурия возникает в результате нарушения канальцевой абсорбции (заболевания канальцев почек) нескольких фильтруемых в норме белков (у здорового человека они в дальнейшем реабсорбируются и катаболизируются эпителиальными клетками проксимальных канальцев). Кроме того, некоторые протеины секретируют в мочу клетки канальцев. Протеинурия может возникнуть вследствие избыточного образования некоторых белков (концентрация фильтруемого белка в плазме крови превышает способность канальцев реабсорбировать его, что наблюдают при парапротеинемиях — миеломной болезни, болезни лёгких цепей). С другой стороны, в ряде случаев протеинурия при парапротеинемиях может быть связана и с поражением клубочков (например, вследствие развития амилоидоза).
Тубулярный тип протеинурии характеризуется нарушением реабсорбции белков в проксимальных канальцах почек и преимущественной экс-
крецией с мочой низкомолекулярных протеинов (мол. масса до 40 000). В норме низкомолекулярные белки, профильтровавшиеся из плазмы крови, практически полностью реабсорбируются в проксимальных канальцах. При тубулярных повреждениях реабсорбция низкомолекулярных белков в проксимальных канальцах почек снижается, что приводит к их повышенной экскреции с мочой. Тубулярная протеинурия обычно не превышает 2 г/1,73 м2/сут.
Повышение экскреции низкомолекулярных белков наблюдают и при гломерулонефритах (смешанный тип протеинурии), поскольку при высокой фильтрационной нагрузке альбумин снижает тубулярную реабсорбцию низкомолекулярных белков, конкурируя за общие транспортные механизмы. В качестве индикатора тубулярной протеинурии чаще всего используют определение в моче β2-микроглобулина (мол. масса 11 800), ретинолсвязывающего белка (мол. масса 21 000), α1-микроглобулина (мол. масса 27 000), цистатина С (мол. масса 13 000), а также исследуют активность ферментов мочи, имеющих почечное происхождение. Повышение альбуминурии при нормальной экскреции β2-микроглобулина характерно для клубочковой протеинурии, а преобладающая экскреция β2-микроглобули- на — для канальцевой протеинурии. Впрочем, экскреция β2-микроглобу- лина с мочой возможна не только при повреждении почечных канальцев при различных заболеваниях почек, но и при онкологической патологии, миеломной болезни, лимфогранулематозе, болезни Крона, гепатитах и т.д.

Общеклинические исследования ■ 109
Кроме того, существует большая вероятность получения ошибочных результатов исследования из-за влияний факторов преаналитического этапа на содержание этого белка.
Патологическая протеинурия может быть преренальной, ренальной и постренальной.
■Преренальная, или «перегрузочная», протеинурия не связана с поражением почек, а возникает в результате ряда заболеваний или па-
тологических состояний, сопровождающихся повышенным синтезом низкомолекулярных белков (с мол. массой 20 000−40 000), которые циркулируют в крови и фильтруются нормальными клубочками, но полностью не реабсорбируются (из-за их высокой концентрации
вплазме). Наиболее часто перегрузочная протеинурия представлена лёгкими цепями Ig (белок Бенс−Джонса), миоглобином, Hb, лизоцимом и наблюдается при миеломной болезни, макроглобулинемии Вальдестрёма, внутрисосудистом гемолизе, рабдомиолизе, моноцитарном лейкозе и некоторых других заболеваниях.
■Ренальная протеинурия обусловлена поражением клубочков и/или канальцев почек. В зависимости от локализации патологического процесса в нефроне закономерно меняется состав и количество протеинов
вмоче. При преимущественном поражении клубочков почек в основном страдает процесс фильтрации, что приводит к гломерулярному типу протеинурии, который может быть связан с потерей полианионного слоя или с нарушением целостности гломерулярных базальных мембран. В первом случае через незаряженный барьер проходят низкомолекулярные белки, в том числе альбумин (3,6 нм), трансферрин (4 нм), но не IgG (5,5 нм); во втором случае в мочу попадают и крупномолекулярные белки. Способность повреждённого клубочкового барьера пропускать в мочу белковые молекулы различной молекулярной массы меняется в зависимости от степени и характера повреждения. По составу белков мочи выделяют три типа протеинурии: высокоселективный, селективный и неселективный. При высокоселективном типе
вмоче обнаруживают низкомолекулярные белковые фракции (до 70 000,
восновном альбумин). При селективной протеинурии в моче выявляют
белки как при высокоселективном типе, так и с мол. массой до 150 000, при неселективной протеинурии − с мол. массой 830 000−930 000. Для характеристики селективности протеинурии определяют индекс селективности, который рассчитывают как отношение клиренсов высокомолекулярных белков (чаще всего IgG) к низкомолекулярным (альбумину или трансферрину). Низкая величина этого отношения (<0,1) указывает на дефект фильтра, связанный с нарушением его способности задерживать заряженные молекулы (селективная протеинурия). Напротив, повышение индекса >0,1 свидетельствует о неселективном характере протеинурии. Таким образом, индекс селективности протеинурии отражает степень проницаемости клубочкового фильтрационного барьера для макромолекул. Это имеет важное диагностическое значение, так как селективная протеинурия характерна для пациентов с болезнью минимальных изменений и предполагает высокую чувствительность к терапии ГК. В то же время неселективная протеинурия связана с более грубыми изменениями базальной мембраны и возникает при различных

110 ■ Глава 3
морфологических вариантах первично хронического гломерулонефрита (мембранозная нефропатия, мембранозно-пролиферативный гломерулонефрит, фокально-сегментарный гломерулосклероз), вторичном гломерулонефрите и, как правило, свидетельствует о резистентности к ГК.
■Постренальная протеинурия обусловлена попаданием воспалительного экссудата, богатого белком, в мочу при заболеваниях мочевыводящих путей (цистит, простатит).
В зависимости от суточной потери белка выделяют следующие степени протеинурии [Ратнер М.Я., 1981].
■Слабо выраженная — экскреция белка 0,1−0,3 г/сут.
■Умеренная — экскреция белка 0,5−1 г/сут.
■Выраженная — экскреция белка 1−3 г/сут.
■Более высокие степени протеинурии расценивают как проявление нефротического синдрома.
Определение содержания белка в суточном количестве мочи даёт более полное представление о заболевании и должно быть обязательным при обследовании больных с любой патологией почек. Определение содержания белка в суточной моче позволяет врачу адекватно оценивать потери белка у пациента (и, соответственно, проводить их коррекцию), активность патологического процесса в почках и эффективность проводимого лечения.
Для определения достоверной величины протеинурии необходимо правильно собрать суточную мочу. В случае сомнений в достоверности сбора суточной мочи это легко проконтролировать, определив концентрацию креатинина в анализируемой моче. У женщин с нормальной мышечной массой выделение креатинина составляет 15−20 мг/(кг.сут), у мужчин — 20−25 мг/(кг.сут). Получение в результате расчётов величин ниже указанных, вне зависимости от количества доставленной на исследование мочи, свидетельствует о её неправильном сборе. В таких случаях результаты суточной протеинурии будут недостоверны (занижены).
Глюкозурический профиль
Уздоровых людей глюкоза, попадающая в первичную мочу, почти полностью реабсорбируется в почечных канальцах и в моче общепринятыми
методами не определяется. При повышении концентрации глюкозы в крови выше почечного порога (8,88−9,99 ммоль/л) она начинает поступать
вмочу — возникает глюкозурия. Появление глюкозы в моче возможно в двух случаях: при значительном увеличении гликемии и при снижении почечного порога глюкозы (почечном диабете). Очень редко эпизоды умеренной глюкозурии возможны у здоровых людей после значительной алиментарной нагрузки продуктами с высоким содержанием углеводов.
Обычно определяют процентное содержание глюкозы в моче, что само по себе несёт недостаточную информацию, поскольку величина диуреза и, соответственно, истинные потери глюкозы с мочой могут широко варьировать. Поэтому необходимо высчитывать суточную глюкозурию или глюкозурию в отдельных порциях мочи.
Убольных сахарным диабетом исследование глюкозурии проводят для оценки эффективности проводимого лечения и в качестве дополнительного критерия компенсации заболевания. Уменьшение суточной глюкозурии свидетельствует об эффективности лечебных мероприятий. Критерий ком-

Общеклинические исследования ■ 111
пенсации сахарного диабета типа 2 — достижение аглюкозурии. При сахарном диабете типа 1 (инсулинозависимого) допускается потеря с мочой 20−30 г глюкозы в сутки.
Следует помнить, что у больных сахарным диабетом может значительно изменяться почечный порог глюкозы, что затрудняет использование данных критериев. Иногда глюкозурия сохраняется при стойкой нормогликемии, что не следует считать показанием к усилению гипогликемической терапии. С другой стороны, при развитии диабетического гломерулосклероза почечный порог глюкозы возрастает, и глюкозурии может отсутствовать даже при весьма выраженной гипергликемии.
Для подбора правильного режима введения противодиабетических препаратов целесообразно исследовать глюкозурию в трёх порциях мочи. Первую порцию собирают с 8 до 16 ч, вторую — с 16 до 24 ч и третью — с 0 до 8 ч следующего дня. В каждой порции определяют количество глюкозы (в граммах). На основании полученного суточного профиля глюкозурии увеличивают дозу противодиабетического препарата, максимум действия которого будет приходиться на период наибольшей глюкозурии [Медведев В.В., Волчек Ю.З., 1995]. Инсулин больным сахарным диабетом вводятся из расчёта 1 ЕД на 4 г глюкозы (22,2 ммоль) в моче.
Следует помнить, что с возрастом почечный порог для глюкозы увеличивается, у пожилых людей он может составлять более 16,6 ммоль/л. Поэтому у пожилых людей исследование мочи на глюкозу для диагностики сахарного диабета неэффективно. Рассчитывать необходимую дозу инсулина по содержанию глюкозы в моче нельзя.
Проба Аддиса−Каковского
Референтные величины: эритроциты — 0−0,5×106/сут, лейкоцитов — до 2×106/сут, цилиндров — до 2×104/сут.
Для вычисления количества клеточных элементов, выделяемых с мочой за сутки, и истинного соотношения различных форм клеточных элементов проводят пробу Аддиса−Каковского. Исследование мочи по Аддису−Каковскому так же, как и проба по Нечипоренко, в клинической практике применяется с целью:
■выявления скрытой лейкоцитурии и гематурии и оценки их степеней;
■динамического наблюдения за течением заболевания;
■выяснения вопроса о преобладании лейкоцитурии или гематурии. Выяснение степени преобладания лейкоцитурии или гематурии име-
ет важное значение при проведении дифференциального диагноза между гломерулонефритами и пиелонефритами. При хроническом пиелонефрите обычно значительно увеличивается содержание лейкоцитов в суточной моче (до 3−4×107 и более) и они преобладают над эритроцитами. Увеличение количества лейкоцитов в суточной моче чаще наблюдают в первой, воспалительной стадии хронического пиелонефрита, при развитии же второй, склеротической стадии пиурия уменьшается. Увеличение пиурии в этот период свидетельствует об обострении воспалительного процесса. Всегда необходимо помнить, что результаты исследования могут изменяться в связи со вторичной гематурией, вызванной мочекаменной болезнью, нередко сочетающейся с хроническим пиелонефритом. У больных с гломерулонефритами эритроциты в моче преобладают над лейкоцитами.
