
- •ВВЕДЕНИЕ
- •ПРЕДИСЛОВИЕ
- •ГЛАВА 1
- •ВСТУПЛЕНИЕ
- •ГЛАВА 2
- •НОРМАЛЬНЫЕ ГЕМАТОЛОГИЧЕСКИЕ ПОКАЗАТЕЛИ
- •ВВЕДЕНИЕ
- •АВТОМАТИЗИРОВАННЫЙ АНАЛИЗ КРОВИ
- •Эритроциты
- •Классификация эритроцитарных нарушений
- •Тромбоциты
- •Классификация тромбоцитарных нарушений
- •Последовательность изменений СОТ
- •Лейкоциты
- •МАЗОК ПЕРИФЕРИЧЕСКОЙ КРОВИ
- •Эритроциты
- •Тромбоциты
- •Лейкоциты
- •СВЕРТЫВАНИЕ КРОВИ
- •Протромбиновое время и частичное тромбопластиновое время
- •Время кровотечения
- •Время свертывания крови
- •Агрегация тромбоцитов
- •НОРМАЛЬНЫЕ ПОКАЗАТЕЛИ
- •ПОКАЗАНИЯ К ПРОВЕДЕНИЮ ИССЛЕДОВАНИЯ КОСТНОГО МОЗГА И ЕГО ЗНАЧЕНИЕ
- •ГЛАВА 3
- •ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ
- •ВВЕДЕНИЕ
- •МЕТАБОЛИЗМ ЖЕЛЕЗА
- •ВСАСЫВАНИЕ ЖЕЛЕЗА
- •ЭКСКРЕЦИЯ ЖЕЛЕЗА
- •ЗАПАСЫ ЖЕЛЕЗА
- •РАСПРОСТРАНЕННОСТЬ ЖЕЛЕЗОДЕФИЦИТНЫХ СОСТОЯНИИ
- •Этиология
- •Недостаточное потребление
- •Нарушение всасывания
- •Хроническая кровопотеря
- •ПОСЛЕДСТВИЯ ДЕФИЦИТА ЖЕЛЕЗА
- •Связанные с анемией
- •Не связанные с анемией
- •КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
- •ЛАБОРАТОРНЫЕ ДАННЫЕ
- •Картина крови
- •Определение запасов железа
- •Оценка потребления железа
- •ДИАГНОСТИКА
- •ЛЕЧЕНИЕ
- •Терапия пероральными препаратами железа
- •Терапия парентеральными препаратами железа
- •Необоснованное лечение препаратами железа
- •ГЛАВА 4
- •МАКРОЦИТОЗ И МЕГАЛОБЛАСТНАЯ АНЕМИЯ
- •ВВЕДЕНИЕ
- •НОРМОБЛАСТНЫЙ МАКРОЦИТОЗ
- •Этиология
- •ДЛЯ ЧЕГО НЕОБХОДИМО ОБСЛЕДОВАНИЕ?
- •Ход обследования
- •Диагностика дефицита витамина B12
- •Диагностика дефицита фолиевой кислоты
- •ПЕРНИЦИОЗНАЯ АНЕМИЯ
- •Определение
- •Частота
- •Этиология
- •Клинические проявления
- •Диагностика
- •Лечение
- •АТРОФИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ЖЕЛУДКА И ТЯЖЕЛЫЙ АТРОФИЧЕСКИЙ ГАСТРИТ
- •МЕГАЛОБЛАСТНАЯ АНЕМИЯ ПОСЛЕ ГАСТРЭКТОМИИ
- •Распространенность
- •Этиология
- •Клинические проявления
- •Диагностика
- •Лечение
- •МЕГАЛОБЛАСТНАЯ АНЕМИЯ, ОБУСЛОВЛЕННАЯ НАРУШЕНИЕМ КИШЕЧНОЙ МИКРОФЛОРЫ
- •ПИЩЕВОЙ ДЕФИЦИТ ВИТАМИНА В12
- •ПИЩЕВОЙ ДЕФИЦИТ ФОЛИЕВОЙ КИСЛОТЫ
- •ЦЕЛИАКИЯ
- •СПРУ
- •ПРОТИВОСУДОРОЖНЫЕ ПРЕПАРАТЫ
- •БИСЕПТОЛ
- •ХРОНИЧЕСКИЕ ГЕМОЛИТИЧЕСКИЕ СОСТОЯНИЯ
- •ХРОНИЧЕСКИЙ МИЕЛОФИБРОЗ
- •ПЕРЕЛИВАНИЕ КРОВИ БОЛЬНЫМ С ТЯЖЕЛОЙ МЕГАЛОБЛАСТНОЙ АНЕМИЕЙ
- •ГЛАВА 5
- •НОРМОЦИТАРНАЯ АНЕМИЯ И АНЕМИИ КАК ОСЛОЖНЕНИЕ ДРУГИХ БОЛЕЗНЕЙ
- •ВВЕДЕНИЕ
- •АНЕМИЯ ПРИ ХРОНИЧЕСКИХ БОЛЕЗНЯХ
- •Патогенез
- •Клинические проявления
- •Лечение
- •Злокачественные новообразования
- •Инфекции
- •Ревматоидный артрит
- •Синдром Фелти
- •Системная красная волчанка (СКВ)
- •Ревматическая полимиалгия — височный артериит
- •Склеродермия
- •Анкилозирующий спондилит
- •Дерматомиозит и болезнь Рейтера
- •Хронические болезни печени
- •НАРУШЕНИЕ СЕКРЕЦИИ ЭРИТРОПОЭТИНА
- •Хроническая почечная недостаточность
- •ЭНДОКРИННЫЕ БОЛЕЗНИ
- •Гипотиреоз
- •Болезнь Аддисона
- •Гипопитуитаризм
- •ГЛАВА 6
- •ЦИТОПЕНИИ, ОБУСЛОВЛЕННЫЕ НЕДОСТАТОЧНОСТЬЮ КОСТНОГО МОЗГА. ГИПЕРСПЛЕНИЗМ
- •ВВЕДЕНИЕ
- •НЕДОСТАТОЧНОСТЬ КОСТНОГО МОЗГА
- •АПЛАСТИЧЕСКАЯ АНЕМИЯ
- •Этиология
- •Клиническая картина
- •Дифференциальный диагноз
- •Лечение АА
- •ИЗОЛИРОВАННЫЕ ЦИТОПЕНИИ
- •ЭРИТРОЦИТАРНАЯ АПЛАЗИЯ
- •НЕЙТРОПЕНИЯ
- •ТРОМБОЦИТОПЕНИЯ, ОБУСЛОВЛЕННАЯ НЕДОСТАТОЧНОСТЬЮ КОСТНОГО МОЗГА
- •ГИПЕРСПЛЕНИЗМ
- •ГЛАВА 7
- •СКРИНИНГ НА АНЕМИЮ И ЕЕ ПРОФИЛАКТИКА
- •СКРИНИНГ
- •ЗНАЧЕНИЕ АНЕМИИ
- •ПОДДАЕТСЯ ЛИ АНЕМИЯ ЛЕЧЕНИЮ?
- •МОЖНО ЛИ ЧЕТКО ОХАРАКТЕРИЗОВАТЬ АНЕМИЮ?
- •ПОГРАНИЧНЫЕ РЕЗУЛЬТАТЫ
- •ТЕСТЫ
- •ТИПЫ АНЕМИИ
- •СКРИНИНГ НА АНЕМИЮ РАЗЛИЧНЫХ ГРУПП БОЛЬНЫХ
- •Группы больных, подвергающихся риску возникновения анемии
- •ПРОФИЛАКТИКА АНЕМИИ
- •ЗАКЛЮЧЕНИЕ
- •ГЛАВА 8
- •ГЕМОЛИТИЧЕСКАЯ АНЕМИЯ
- •ОПРЕДЕЛЕНИЕ
- •КЛАССИФИКАЦИЯ
- •ПРИОБРЕТЕННЫЕ ГЕМОЛИТИЧЕСКИЕ АНЕМИИ
- •Приобретенные гемолитические анемии, обусловленные действием инфекционных, химических или физических факторов
- •Иммунная гемолитическая анемия
- •НАСЛЕДСТВЕННЫЕ ГЕМОЛИТИЧЕСКИЕ ЗАБОЛЕВАНИЯ
- •ГЛАВА 9
- •КРОВОТОЧИВОСТЬ И НАРУШЕНИЯ СВЕРТЫВАНИЯ
- •ФИЗИОЛОГИЯ ГЕМОСТАЗА
- •КЛИНИЧЕСКАЯ И ЛАБОРАТОРНАЯ ДИАГНОСТИКА НАРУШЕНИЙ ГЕМОСТАЗА
- •ТРОМБОЦИТАРНЫЕ НАРУШЕНИЯ
- •НАРУШЕНИЯ СВЕРТЫВАНИЯ
- •ВРОЖДЕННЫЕ НАРУШЕНИЯ СВЕРТЫВАНИЯ КРОВИ
- •ДЕФИЦИТ ВИТАМИНА К
- •БОЛЕЗНИ ПЕЧЕНИ
- •ДИССЕМИНИРОВАННОЕ ВНУТРИСОСУДИСТОЕ СВЕРТЫВАНИЕ КРОВИ
- •ПРОБЛЕМЫ, СВЯЗАННЫЕ С ПЕРЕЛИВАНИЕМ КРОВИ
- •ПРИОБРЕТЕННЫЕ ИНГИБИТОРЫ ФАКТОРОВ СВЕРТЫВАНИЯ
- •СОСУДИСТЫЕ БОЛЕЗНИ
- •ИЗБЫТОЧНЫЙ ПАТОЛОГИЧЕСКИЙ ФИБРИНОЛИЗ
- •ГЛАВА 10
- •КЛИНИЧЕСКАЯ ТАКТИКА ПРИ ВЕНОЗНЫХ ТРОМБОЗАХ
- •ВВЕДЕНИЕ
- •ДИАГНОСТИКА ТРОМБОЗА ГЛУБОКИХ ВЕН
- •Клиническая диагностика
- •Диагностика с помощью объективных методов
- •Практический подход к диагностике тромбоза глубоких вен
- •РЕЦИДИВЫ ТРОМБОЗА ГЛУБОКИХ ВЕН
- •Подход к диагностике
- •Диагностика острого рецидива венозного тромбоза
- •Практический подход к диагностике острого рецидива венозного тромбоза
- •Диагностическая тактика в отношении больных с ранее нормальным результатом импедансной плетизмографии
- •Диагностика посттромбофлебитического синдрома
- •Другие причины болей в нижних конечностях
- •СУБКЛИНИЧЕСКИЙ ТРОМБОЗ У БОЛЬНЫХ, ОТНОСЯЩИХСЯ К ГРУППАМ ВЫСОКОГО РИСКА
- •ПРОФИЛАКТИКА ВЕНОЗНОГО ТРОМБОЗА
- •ВЫБОР ПРОФИЛАКТИЧЕСКИХ МЕР ДЛЯ РАЗЛИЧНЫХ ГРУПП ВЫСОКОГО РИСКА
- •Плановые абдоминальные и торакальные операции
- •Операции на бедре
- •Обширные операции на коленном суставе
- •Операции на органах мочеполовой системы
- •ГРУППЫ ВЫСОКОГО РИСКА НЕХИРУРГИЧЕСКОГО ПРОФИЛЯ
- •Инфаркт миокарда
- •Цереброваскулярные катастрофы
- •ДИАГНОСТИКА ТРОМБОЭМБОЛИИ ЛЕГОЧНОЙ АРТЕРИИ
- •Сцинтиграфия (сканирование) легких
- •Ангиография легких
- •Рекомендуемый подход к диагностике тромбоэмболии легочной артерии
- •ЛЕЧЕНИЕ ВЕНОЗНОГО ТРОМБОЗА И ТРОМБОЭМБОЛИИ
- •Тромбоз глубоких проксимальных вен и тромбоэмболия легочной артерии
- •Тромбоз глубоких вен голени
- •Тяжелая тромбоэмболия легочной артерии
- •Рецидив венозного тромбоза
- •ЛЕЧЕНИЕ ПОСТТРОМБОФЛЕБИТИЧЕСКОГО СИНДРОМА
- •ЛЕЧЕНИЕ ТРОМБОНЕВРОЗА
- •ГЛАВА 11
- •ЛЕЙКОЗЫ
- •ОПРЕДЕЛЕНИЕ, КЛАССИФИКАЦИЯ И РАСПРОСТРАНЕННОСТЬ
- •БИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ЛЕЙКОЗОВ У ПОЖИЛЫХ БОЛЬНЫХ
- •ОСОБЕННОСТИ КЛИНИЧЕСКОЙ КАРТИНЫ В МОМЕНТ УСТАНОВЛЕНИЯ ДИАГНОЗА
- •Острые лейкозы
- •Хронические лейкозы
- •ЛЕЧЕНИЕ
- •Острые лейкозы
- •Лечение малопроцентного лейкоза и предлейкозов
- •ГЛАВА 12
- •ПАТОЛОГИЯ ПЛАЗМАТИЧЕСКИХ КЛЕТОК
- •ЗАБОЛЕВАЕМОСТЬ
- •ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
- •Кинетика миеломных клеток
- •КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
- •Физикальные изменения
- •Костные поражения и рентгенологические изменения
- •Поражения почек: «миеломная почка»
- •Неврологические осложнения
- •Синдром повышенной вязкости
- •Гиперкальциемия
- •Нарушение гемостаза
- •Инфекции
- •ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
- •Анализ крови
- •Костный мозг
- •Парапротеин
- •Зональный электрофорез
- •Количественное определение иммуноглобулинов
- •Иммуноэлектрофорез (ИЭФ)
- •Другие лабораторные исследования
- •КЛИНИЧЕСКИЕ СТАДИИ И ПРОГНОСТИЧЕСКИЕ ХАРАКТЕРИСТИКИ
- •ЛЕЧЕНИЕ
- •Комбинированная химиотерапия
- •Поддерживающая терапия
- •Лечение рефрактерного заболевания
- •Острый лейкоз
- •Тактика при осложнениях миеломной болезни
- •МОНОКЛОНАЛЬНЫЕ ГАММАПАТИИ НЕОПРЕДЕЛЕННОГО ГЕНЕЗА (МГНГ) И ВЯЛО ТЕКУЩИЕ ЗАБОЛЕВАНИЯ
- •СОЛИТАРНАЯ ПЛАЗМОЦИТОМА
- •МАКРОГЛОБУЛИНЕМИЯ ВАЛЬДЕНСТРЕМА
- •Лабораторные исследования
- •Лечение
- •Прогноз
- •ГЛАВА 13
- •ПОЛИЦИТЕМИЯ И МИЕЛОФИБРОЗ
- •ПОЛИЦИТЕМИЯ
- •Истинная полицитемия
- •Вторичная полицитемия
- •Миелофиброз
- •ОТНОСИТЕЛЬНАЯ ПОЛИЦИТЕМИЯ
- •ЭССЕНЦИАЛЬНЫЙ ТРОМБОЦИТОЗ
- •ГЛАВА 14
- •ЛИМФОМЫ
- •ВВЕДЕНИЕ
- •ЭПИДЕМИОЛОГИЯ ЛИМФОМ
- •ДИАГНОСТИКА И ОПРЕДЕЛЕНИЕ СТАДИИ БОЛЕЗНИ
- •ОПРЕДЕЛЕНИЕ СТАДИИ ЛИМФОМЫ
- •КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ У ПОЖИЛЫХ БОЛЬНЫХ
- •ВЛИЯНИЕ ОПРЕДЕЛЕНИЯ СТАДИИ БОЛЕЗНИ И ТЕРАПИИ НА ВЫЖИВАЕМОСТЬ ПОЖИЛЫХ БОЛЬНЫХ ЛИМФОГРАНУЛЕМАТОЗОМ
- •НЕХОДЖКИНСКАЯ ЛИМФОМА
- •ВЛИЯНИЕ ОПРЕДЕЛЕНИЯ СТАДИИ БОЛЕЗНИ И ТЕРАПИИ НА ВЫЖИВАЕМОСТЬ ПОЖИЛЫХ БОЛЬНЫХ С НЕХОДЖКИНСКИЙ ЛИМФОМОЙ
- •ГЛАВА 15
- •ГЕМАТОЛОГИЧЕСКИЕ НАРУШЕНИЯ, ВЫЗВАННЫЕ ЛЕКАРСТВАМИ
- •ВВЕДЕНИЕ
- •Типы лекарственных реакций
- •Частота неблагоприятных реакций
- •АПЛАСТИЧЕСКИЯ АНЕМИЯ
- •Прогноз
- •Лечение
- •АГРАНУЛОЦИТОЗ
- •Клинические проявления
- •Изменения крови и костного мозга
- •Патогенез
- •Лекарственные средства, вызывающие агранулоцитоз
- •Прогноз
- •Лечение
- •ГЕМОЛИТИЧЕСКАЯ АНЕМИЯ
- •Основные клинические проявления
- •Типы гемолитической анемии
- •Прогноз
- •Лечение
- •ТРОМБОЦИТОПЕНИЯ
- •Клинические проявления
- •Лабораторные исследования
- •Патогенез
- •Лекарственные средства, вызывающие тромбоцитопению
- •Прогноз
- •Лечение
- •МЕГАЛОБЛАСТНАЯ АНЕМИЯ
- •СИДЕРОБЛАСТНЫЙ КОСТНЫЙ МОЗГ
- •МЕТГЕМОГЛОБИНЕМИЯ И СУЛЬФГЕМОГЛОБИНЕМИЯ
ем месте (14%). Предполагается, что в последние годы частота этой болезни действительно возросла [Osserman, 1982].
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Миеломная болезнь возникает в результате злокачественной пролиферации плазматических клеток, происходящей главным образом в костном мозге, но иногда и в экстрамедуллярных очагах. На моделях с использованием экспериментальных животных было показано, что в развитии злокачественных плазмоцитов участвуют как генетические, так и средовые факторы. Вместе с тем у человека роль ни одного из этих факторов до сих пор не доказана. У мышей чувствительных линий BALB/c и NZB плазмоцитомы удается индуцировать путем воздействия определенных химических веществ [Potter, 1973]. У мышей других линий такое воздействие не вызывает развития плазмоцитомы.
Есть отдельные сообщения о семейных случаях миеломной (болезни, однако надежных свидетельств генетической предрасположенности у человека нет. Гипотеза «двух ударов» [Salmon, Seligmann, 1974] постулирует роль двух средовых факторов в этиологии миеломы. Доброкачественная моноклональная гаммапатия довольно широко распространена среди лиц пожилого возраста. Она возникает в результате моноклональной пролиферации плазматических клеток, которые секретируют иммуноглобулин одного и того же идиотипа. Число клеток (повидимому, меньше 1011) довольно стабильно, и только в небольшом числе случаев возникает злокачественная опухоль. У некоторых больных миеломной болезнью парапротеин обладает специфичностью к определенным антигенам (например, к стрептолизину или g-глобулину). Salmon, Seligmann (1974), исходя из результатов экспериментов на мышах, предположили, что миелома начинается с образования, в ответ на антигенный стимул, клона доброкачественных В-клеток (доброкачественная гаммапатия). Позднее, в ответ на онкогенный стимул, возможно, вирусной природы, этот клон может подвергнуться злокачественной трансформации, и когда число клеток достигнет 1011—1012 (миелома), возникает клиническая картина заболевания.
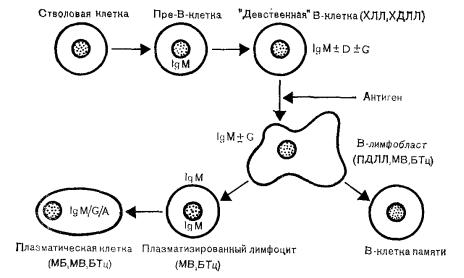
21. Схема созревания В-лимфоцитов и предполагаемые клеткимишени при развитии лимфопролиферативных заболеваний В-клеточной природы. ХЛЛ — хронический лимфолейкоз; ХДЛЛ — хорошо дифференцированная лимфоцитарная лимфома; ПДЛЛ — плохо дифференцированная
лимфоцитарная лимфома; БТц — болезнь тяжелых цепей; МВ — макроглобулинемия Вальденстрема; МБ — миеломная болезнь.
Причина возникновения миеломы во многом неясна, однако сейчас уже довольно много известно о клеточном субстрате и кинетике роста этой опухоли. Созревание нормальных В-лимфоцитов и их эволюцию вплоть до антителообразующих плазмоцитов удается теперь проследить с помощью антител к
легким |
или |
тяжелым цепям |
молекул иммуноглобулинов(рис. |
|
21). Использование иммунофлюоресцентных или иммуноперокси- |
||||
дазных |
методик позволяет |
идентифицировать ранние пре- -В |
||
клетки, в цитоплазме которых содержится IgM. По мере созре- |
||||
вания эти клетки утрачивают цитоплазматический иммуноглобу- |
||||
лин, но |
зато |
иммуноглобулин (IgM и IgD) появляется |
на их |
|
поверхностной |
мембране. Такие |
«девственные» В-клетки |
спо- |
|
собны отвечать на специфические антигены. Контакт с антигенами приводит к созреванию до стадии лимфобласта, что сопровождается усилением синтеза поверхностных иммуноглобулинов, а затем и до стадии плазматизированного лимфоцита, способного синтезировать цитоплазматические иммуноглобулины. В конечном счете эти клетки превращаются в полностью зрелые плазмоциты, которые окончательно теряют поверхностные иммуноглобулины, однако способны секретировать иммуноглобулины соответствующего подкласса в межклеточную среду.
Используя названные методы идентификации клеточных маркеров, можно полагать, что многие разновидности злокачественных опухолей лимфоидной ткани имеют В-клеточное происхождение. Так, хронический лимфолейкоз (В-ХЛЛ) обусловлен пролиферацией клеток на стадии «девственных» В-лимфоцитов, тогда как большинство неходжкинских лимфом происходят из клеток той же стадии дифференцировки, что и В-ХЛЛ (хорошо дифференцированная лимфома, ХДЛЛ), или из лимфобластов (плохо дифференцированные лимфомы, ПДЛЛ). При макроглобулинемии доминируют плазматизированные лимфоциты(наряду с плазмоцитами), и клональная экспансия клеток этой стадии дифференцировки приводит к секреции IgM, который можно лег-
ко идентифицировать в сыворотке. При миеломной болезни в процесс вовлекаются только плазматические клетки, а клональный характер их пролиферации приводит к тому, что и сывороточный парапротеин, и цитоплазматический иммуноглобулин имеют одни и те же тяжелые (g или a) и легкие (k или l) цепи.
Возможность идентификации клеточного фенотипа имеет важное диагностическое значение. Клетки в тканевых срезах можно окрасить с помощью антител, конъюгированных пероксидазой. Такие иммунопероксидазные красители со специфичностью к тяжелым или легким цепям помогают определить, является ли плазмоклеточный инфильтрат реактивным (поликлональным) или злокачественным (моноклональным).
Кинетика миеломных клеток
Большинство миеломных плазматических клеток в костном мозге находится вне клеточного цикла. Возможность изучать клоногенные стволовые клетки(МКОЕ-к), образующие в культурах вне организма плазмоцитарные колонии, позволила детально проследить клеточную кинетику при миеломной болезни. Этот метод может быть также использован для исследования синтеза парапротеина и чувствительности миеломных клеток к химиотерапевтический препаратам [Durie, 1982; Salmon, 1982].
Применение методов мечения или самоубийства клеток после их краткосрочной инкубации с3Н-тимидином привело к пересмотру взглядов на опухолевый рост при миеломной болезни. На стадии клинических проявлений болезни доля плазматических клеток, находящихся в клеточном цикле (S-фаза), со-
