
Neonatologia
.pdfНеонатология
1. |
Понятие об антенатальном, перинатальном и неонатальном периодах. Значение для развития плода, |
|
|
новорожденного. ............................................................................................................................................................ |
3 |
||
2. |
Особенности адаптации новорожденных, пограничные состояния периода новорожденности. ..................... |
4 |
|
3. |
Кардиореспираторная адаптация новорожденного. Механизм первого вдоха................................................... |
7 |
|
4. |
Пограничные состояния периода новорожденности: транзиторная убыль массы тела, транзиторные |
|
|
нарушения теплового баланса новорожденных........................................................................................................ |
11 |
||
5. |
Пограничные состояния периода новорожденности: транзиторные изменения кожи новорожденных, |
|
|
транзиторные особенности функции почек. .............................................................................................................. |
12 |
||
6. |
Физиологическая и конъюгационная желтуха новорождѐнных: клинические и лабораторные критерии. .... |
17 |
|
7. |
Гипоксия плода и новорождѐнного – причины и факторы риска, патогенез и патологическая физиология, |
|
|
диагностика на антенатальном этапе.......................................................................................................................... |
20 |
||
8. |
Оценка степени тяжести гипоксии при рождении, шкала Апгар. Протокол первичной реанимационной |
|
|
помощи в родильном зале........................................................................................................................................... |
22 |
||
9. |
Протокол интенсивной терапии и принципы выхаживания новорождѐнных после перенесѐнной гипоксии. |
||
Современные технологии на этапах выхаживания новорождѐнных....................................................................... |
27 |
||
10. |
Организация работы родильного дома: вакцинация, неонатальный скрининг ............................................... |
28 |
|
11. |
Вскармливание новорожденных в родильном доме. Рекомендации ВОЗ, ЮНИСЕФ по грудному |
|
|
вскармливанию. Преимущества грудного вскармливания....................................................................................... |
29 |
||
12. |
Недоношенность: критерии, степени, признаки, причины. Оценка гестационного возраста (по |
|
|
антропометрическим параметрам, морфофункциональной зрелости по шкале Боллард). ................................. |
36 |
||
13. |
Анатомо-физиологические особенности недоношенных новорожденных. Особенности адаптации и |
|
|
перинатальной патологии. Современные технологии на этапах выхаживания. .................................................... |
40 |
||
14. |
Задержка внутриутробного развития: причины, клинические варианты, степени тяжести. Особенности |
|
|
адаптации и течения перинатальной патологии новорождѐнных с ЗВУР, прогноз. .............................................. |
43 |
||
15. |
Респираторный дистресс-синдром 1 типа: этиология, патогенез, клиническая картина, диагностика, |
|
|
лечение и алгоритм выхаживания недоношенных новорожденных. ..................................................................... |
45 |
||
16. |
Респираторный дистресс-синдром 2 типа: этиология, патогенез, клиническая картина, диагностика, |
|
|
лечение и алгоритм выхаживания недоношенных новорожденных. ..................................................................... |
47 |
||
17. |
Аспирационные синдромы, понятие, причины и факторы риска. ..................................................................... |
48 |
|
18.Мекониальная аспирация: причины и факторы риска, патогенез, клиническая картина, осложнения, |
|
||
диагностика, особенности первичной реанимационной помощи в родильном зале, лечение. .......................... |
49 |
||
19.Гемолитическая болезнь новорожденного по резус-фактору: причины, патогенез, клинические формы. ... |
54 |
||
20. |
Диагностика, тактика ведения и лечения гемолитической болезни новорождѐнных по резус-фактору. |
|
|
Показания к заменному переливанию крови, принципы заменного переливания крови.................................... |
55 |
||
21. |
Гемолитическая болезнь новорожденного по системе АВ0: причины, патогенез, клинические формы. ..... |
56 |
|
22. |
Диагностика, тактика ведения и лечения гемолитической болезни новорожденного по системе АВО. |
|
|
Показания к заменному переливанию крови, принципы заменного переливания крови.................................... |
56 |
||
23. |
Геморрагическая болезнь новорожденного: этиология, патогенез, клинические формы, диагностика, |
|
|
профилактика, лечение. ............................................................................................................................................... |
58 |
||
24. |
Анемии новорождѐнных: этиология и факторы риска, клиническая картина, принципы интенсивной |
|
|
терапии........................................................................................................................................................................... |
60 |
||
25. |
Классификация перинатальных поражений ЦНС, периоды и характерные клинические синдромы. ........... |
61 |
|
26. |
Перинатальные поражения ЦНС гипоксического генеза: причины и факторы риска, патогенез. .................. |
63 |
27. |
Церебральная ишемия: степени тяжести, клинические синдромы, понятие о перивентрикулярной |
|
лейкомаляции. Диагностика, лечение. ....................................................................................................................... |
64 |
|
28. |
Внутрижелудочковые кровоизлияния: степени тяжести, клинические синдромы, понятие о |
|
геморрагическом паренхиматозном инфаркте. Диагностика, лечение. ................................................................. |
68 |
|
29. |
Методы диагностики и принципы интенсивной терапии перинатальных поражений ЦНС гипоксического |
|
генеза. ............................................................................................................................................................................ |
71 |
|
30. |
Перинатальные поражения ЦНС травматического генеза: причины и факторы риска, патогенез. ................ |
76 |
31. |
Основы гемостазиологии у новорожденных. Общий анализ крови у новорожденных и детей до 1 месяца |
|
жизни.............................................................................................................................................................................. |
79 |
|
32. |
Тромбофилия у новорожденных. Клиника, диагностика и лечение тромбозов у новорожденных. |
|
Антикоагулятная и дезагрегантная терапия. .............................................................................................................. |
83 |
|
33. |
Геморрагический синдром у новорожденных. Клиника. Диагностика. Лечение. ............................................ |
88 |
34. |
Методы диагностики и принципы терапии родовых травм. .............................................................................. |
95 |
35. |
Инфекционно-воспалительные заболевания кожи новорожденных: везикулопустулез, эксфолиативный |
|
дерматит, пузырчатка, флегмона. ............................................................................................................................... |
97 |
|
36. |
Воспалительные заболевания пупочной ранки и пупочных сосудов у новорождѐнных............................... |
103 |
37. |
Пневмонии новорожденных: классификация, этиология, клиническая картина, диагностика, лечение. ... |
108 |
38. |
Бактериальные менингиты новорожденных: классификация, этиология, клиническая картина, диагностика, |
|
лечение. ....................................................................................................................................................................... |
113 |
|
39. |
Врожденная цитомегаловирусная инфекция: этиология, клинический симптомокомплекс и особенности у |
|
новорожденных при первичной и вторичной ЦМВИ у беременных, диагностика, лечение. ............................. |
120 |
|
40. |
Врожденная герпетическая инфекция: этиология, клинические формы и особенности течения, |
|
диагностика, лечение. ................................................................................................................................................ |
126 |
|
41.Врожденная краснуха: этиология, клинический симптомокомплекс. Особенности ведения беременных, |
|
|
контактных по краснухе.............................................................................................................................................. |
132 |
|
42. |
Врожденный токсоплазмоз: этиология, клинический симптомокомплекс, диагностика, особенности |
|
лечения в неонатальном периоде............................................................................................................................. |
134 |
|
43. |
Этиология и факторы риска, классификация неонатального сепсиса, патогенез – понятие о системной |
|
воспалительной реакции............................................................................................................................................ |
137 |
|
44. |
Клиническая картина неонатального сепсиса (понятие о полиорганной недостаточности и септическом |
|
шоке), особенности врожденной и нозокомиальной форм. .................................................................................. |
143 |
|
45. |
Современные методы диагностики и лечения неонатального сепсиса. ......................................................... |
147 |
46. |
Причины и факторы риска наследственных и врожденных заболеваний. Понятие об эмбрио- и фетопатиях. |
|
...................................................................................................................................................................................... |
|
154 |
47. |
Врожденные заболевания, диагностируемые с помощью неонатального скрининга. Клиническая картина, |
|
диагностика, принципы лечения врожденного гипотиреоза. ................................................................................ |
158 |
|
48. |
Врожденные заболевания, диагностируемые с помощью неонатального скрининга. Клиническая картина, |
|
диагностика, принципы лечения фенилкетонурии.................................................................................................. |
161 |
|
49. |
Врожденные заболевания, диагностируемые с помощью неонатального скрининга. Клиническая картина, |
|
диагностика, принципы лечения галактоземии....................................................................................................... |
165 |
|
50. |
Врожденные заболевания, диагностируемые с помощью неонатального скрининга. Клиническая картина, |
|
диагностика, принципы лечения адреногенитального синдрома. ........................................................................ |
168 |
|

1. Понятие об антенатальном, перинатальном и неонатальном периодах. Значение для развития плода, новорожденного.
Перинатальный период
Перинатальный период - это период, который начинается с 22 полных недель беременности (154 дня) и завершается на 7-й полный день после родов. Несмотря на то, что перинатальный период заканчивается: первой неделей жизни, клинические проявления заболеваний, возникших в это время, могут сохраняться в течение нескольких месяцев, а их неблагоприятные последствия - в течение многих лет жизни. Перинатальные заболевания возникают вследствие воздействия на плод патогенных факторов, тесно связанных с экстрагенитальной и акушерской патологией матери. Перинатальный период разделяют на три периода: антенатальный, интранатальный и ранний неонатальный.
Антенатальный период
Антенатальный период начинается с момента образования зиготы и заканчивается началом родов. С онтогенетической точки зрения антенатальный период целесообразно делить на эмбриональный, ранний фетальный и поздний фетальный. Различные неблагоприятные факторы, воздействующие на организм человека в антенатальном периоде, могут приводить к врождённым порокам развития и спонтанному прерыванию беременности на ранних сроках.
Неблагоприятные воздействия на плод в раннем фетальном периоде нередко приводят к уменьшению массы органов и тканей плода, а также к гипоплазии плаценты. Наиболее типичное клиническое проявление внутриутробных заболеваний в этом периоде - симметричная форма задержки внутриутробного развития плода (ЗВУР) и выраженная недостаточность маточно-плацентарного кровообращения.
Различные неблагоприятные воздействия на плод в позднем фетальном периоде приводят к нарушению процессов морфофункционального созревания плода. Хроническая недостаточность маточно-плацентарного кровообращения сопровождается развитием асимметричной формы ЗВУР. иммунные и инфекционные факторы вызывают острые врожденные заболевания гемолитическая болезнь новорождённых (ГБН), гепатиты, пневмонии, миокардиты, энцефалиты и др.
Интранатальный период
Интранатальный период исчисляют от начала родовой деятельности до рождения ребёнка. Несмотря на свою непродолжительность, данный период имеет чрезвычайное значение для здоровья плода и новорождённого, так как осложнения процесса родов приводят неблагоприятным последствиям в виде тяжёлой асфиксии плода и родовой травмы.
Неонатальный период
Неонатальный период начинается от момента рождения и заканчивается через 28 полных дней после рождения. В рамках неонатального периода выделяют ранний неонатальный период (с момента рождения до 6 дней 23 ч и 59 мин жизни) и поздний неонатальный период (7 дней - 27 дней 23 ч 59 мин). В раннем неонатальном периоде на организм ребёнка могут оказывать неблагоприятное влияние некоторые антенатальные факторы (биохимические последствия хронической внутриутробной гипоксии плода, цитопатогенное действие антител (АТ) матери при иммунном конфликте, инфекционный процессвязанный с врожденной инфекцией), а также факторы, возникшие в неонатальном периоде (гипотермия, дефицит сурфактанта, госпитальная инфекция и др.).
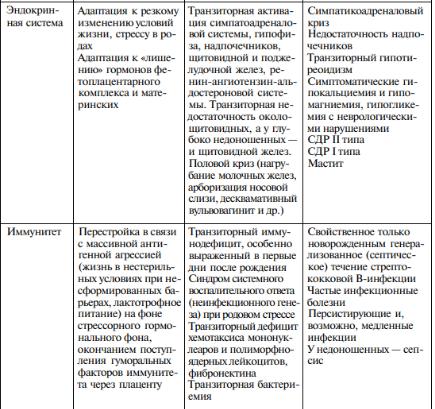
2. Особенности адаптации новорожденных, пограничные состояния периода новорожденности.
Адаптация в период новорождённости - совокупность реакций организмов матери и ребёнка, направленных на поддержание физиологических констант. Этот процесс подчинён гомеопатическим закономерностям и создаёт предпосылки для дальнейшего развития организма ребёнка. Важно разделить следующие виды адаптации:
•адаптация как вид нормального функционирования органов;
•адаптация, достигнутая в результате чрезвычайного напряжения организма («гиперадаптация»);
•адаптация, вызванная патологией (отклонение от нормы).
Акт родов - самое яркое проявление адаптационного синдрома. Переход к постнатальной жизни сопровождает множество изменений физиологических, биохимических, иммунологических и гормональных функций. Состояния, отражающие процесс адаптации к новым условиям жизни, называют переходными (пограничными, транзиторными, физиологическими).
Пограничными же их называют не только потому, что они возникают на границе двух периодов жизни (внутриутробного и внеутробного), но и потому, что обычно физиологичные для новорожденных, они при определенных условиях (прежде всего в зависимости от гестационного возраста при Рождении, особенностей течения внутриутробного периода и родового акта, Условий внешней среды после рождения, ухода, вскармливания, наличия У ребенка заболеваний) могут принимать патологические черты.
Наиболее изученные переходные состояния новорождённых:
•транзиторная гипервентиляция и особенности акта дыхания в раннем неонатальном периоде;
•транзиторное кровообращение;
•транзиторная гиперфункция желёз внутренней секреции;
•половой криз;
•транзиторная потеря первоначальной массы тела;
••транзиторное нарушение теплового баланса;
•транзиторные изменения кожных покровов;
••транзиторная гипербилирубинемия;
•транзиторный катар кишечника и дисбактериоз;
Про основные подробно в вопросах ниже↓
Следует отметить, что не все пограничные состояния развиваются у каждого ребенка, и более того, некоторые из них — практически лишь у недоношенных (например, транзиторные гипераммониемия и гипертирозинемия, транзиторный гипотиреоидизм). Многие пограничные состояния — лабораторные феномены, реакции, не имеющие клинических проявлений, но тем не менее их следует знать, так как они предрасполагают к определенным патологическим процессам.
Период новорожденности - период адаптации к условиям внеутробной жизни, и окончание его определяется исчезновением пограничных (транзиторных, адаптивных) состояний. Длительность его течения у разных

детей может быть разной — от 2,5 до 3,5 нед., а у недоношенных и более. Для удобства Комитет экспертов ВОЗ предложил считать неонатальным периодом первые 4 недели внеутробной жизни — 28 дней.
В раннем неонатальном периоде выделяют следующие фазы (периоды) наибольшего напряжения адаптивных реакций:
•первые 30 мин жизни (острая респираторно-гемодинамическая адаптация);
•1—6 ч {период аутостабилизации, синхронизацосновных функциональных систем в условиях внеутробной жизни);
•3—4-е сутки внеугробной жизни {напряженная метаболическая адаптация в связи с переходом на анаболические характеристики обмена веществ, лактотрофный тип питания).

3. Кардиореспираторная адаптация новорожденного. Механизм первого вдоха. Транзиторная гипервентиляция и особенности акта дыхания в раннем неонатальном периоде.
Транзиторная гипервентиляция наблюдается у всех новорожденных. Плод на последнем месяце внутриутробной жизни периодически совершает около 40—50 дыхательных движений в минуту (при закрытой голосовой щели), что облегчает поступление крови к сердцу
Сразу после рождения происходят следующие процессы:
1)активация дыхательного центра, что определяет первый вдох;
2)заполнение легких воздухом и создание функциональной остаточной емкости (ФОЕ);
3)освобождение легких от фетальной легочной жидкости (ее объем примерно 30 мл/кг, что соответствует ФОЕ легких после рождения) путем удаления примерно 50% ее через рот и нос при прохождении ребенка по родовым путям и всасывания оставшейся в лимфатические пути и прекращение ее секреции;
4)расширение легочных артериальных сосудов и снижение сосудистого сопротивления в легких, увеличение легочного кровотока, закрытие фетальных шунтов между малым и большим кругом кровообращения.
Первый вдох осуществляется под нисходящим влиянием ретикулярной формации на дыхательный центр. Активируют ретикулярную формацию нарастающие в родах гипоксемия, гиперкапния, ацидоз и другие метаболические изменения, а также комплекс температурных, проприорецетивных, тактильных и других стимулов в момент рождения.
Минутная легочная вентиляция после окончания фазы острой адаптации к внеутробной жизни (первые 30 минут жизни) на протяжении первых 2—3 дней жизни в 1,5—2 раза больше, чем у более старших детей. Это и есть физиологическая транзиторная гипервентиляция, направленная на компенсацию ацидоза при рождении.
Первое дыхательное движение после рождения осуществляется по типу гасп — с глубоким вдохом и затрудненным выдохом, отмечается у здоровых доношенных детей в первые 3 ч жизни в 4-8% всех дыханий. У детей более старшего возраста частота подобных периодических «инспираторных вспышек» падает; так, у детей старше 5-го дня жизни они составляют менее 1%. Возникающий после «инспираторных вспышек» симптом «воздушной ловушки» (уровень спокойной экспирации достигается через 2—3 дыхательных

движения) способствует расправлению легких. На это же направлены наблюдающийся у 2/3 новорожденных в первые 30 мин жизни (часто до 6 ч) апноэтический тип дыхания, а также высокое экспираторное сопротивление дыхательных путей, крик.
Взаимоотношение давлений крови в легочной артерии и аорте во многом определяется как состоянием легких (их расправлением, вентиляцией), так и особенностями гемодинамики в большом круге кровообращения, поэтому в настоящее время говорят о кардиореспираторной адаптации к условиям внеутробной жизни.
После рождения и перевязки пуповины артериальное давление на короткий период повышается из-за увеличения периферического сопротивления и уменьшения емкости сосудистого русла. В первые минуты жизни более низкое давление в легочной артерии, чем в аорте, обусловливает обратный шунт (в сравнении с тем, который был у плода) — поступление крови через открытый артериальный проток из аорты в легочную артерию. В первый час жизни доля крови, поступающей из аорты в легочную артерию, составляет около 50% легочного кровотока.
Артериальный проток начинает закрываться приблизительно через 10—15 мин, но этот процесс не завершается за 24—48 ч. В течение этого времени может быть шунт как слева направо (как правило), так и наоборот (реже), но возможен и бидиректоральный (в обоих направлениях) шунт.

Именно наличием транзиторного кровообращения и возможностью бидиректорального или левоправого шунта можно объяснить цианоз нижних конечностей у части совершенно здоровых новорожденных в первые часы после рождения. Тот факт, что сразу после рождения происходит лишь функциональное закрытие фетальных коммуникаций, создает предпосылки для возникновения Патологических шунтов у новорожденных при различных заболеваниях. Спазм мускулатуры протока объясняют повышением напряжения кислорода в крови, приводящим к торможению синтеза вазодилатарных простагландинов EI и
Е2.
Анатомическое закрытие артериального протока к 2 нед. жизни отмечается в 35% случаев, к 8 нед. — в 80%. Закрытие овального окна (захлопывается клапан) происходит вскоре после рождения, а анатомическая облитерация отверстия — через несколько месяцев или лет, но и у 10—20% взрослых при зондировании обнаруживается анатомически не закрытое межпредсердное отверстие (при обычной нагрузке функционально оно закрыто).
Стенки пупочных артерий довольно быстро сокращаются после рождения, и через 15с в них насчитывается более 15 спазмированных участков, а через 45с пупочные артерии считают уже функционально закрытыми. Давление в пупочной вене падает более медленно (за счет этих факторов и происходит плацентарная трансфузия ребенку), что приводит и к более медленному закрытию венозного (аранциева) протока и возможности в первые дни жизни попадания части крови, оттекающей от кишечника, в нижнюю полую вену, минуя печень. Анатомическое закрытие венозного протока начинается на 2-й и наиболее активно происходит на 3-й неделе жизни.
В связи с преобладанием в миофибриллах новорожденных β-миозина с относительно низкой АТФ-азной активностью, недостаточной функцией кальциевых каналов, небольшим содержанием в митохондриях ферментов, осуществляющих метаболизм и утилизацию свободных жирных кислот, в основном L-карнитина, большим объемом соединительнотканной стромы (70% в периоде новорожденности против 40% в старшем возрасте), но меньшим количеством эластических волокон, сердце новорожденных характеризуется меньшей, чем в другие возрастные периоды, инотропной активностью миокарда и быстрой дилатацией камер с относительной недостаточностью атриовентрикулярных клапанов при энергодефиците и других повреждениях.
Коронарный кровоток новорожденного — рассыпной, имеется большое количество анастомозов между правой и левой коронарными артериями. Вегетативная регуляция сердца новорожденного характеризуется доминированием симпатического отдела, тогда как вагусное влияние выражено слабо. Соотношение диаметра артерий и вен у новорожденных 1:1, тогда как у взрослых 1:2, что является одной из причин более низкого артериального давления у новорожденных.

