
4 курс / Общая токсикология (доп.) / Врожденные пороки сердца
.pdf
Глава 22
ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ (БОТАЛЛОВ) ПРОТОК
Артериальный (боталлов) проток у плода явля ется неотъемлемым элементом плодного кровооб ращения. Он соединяет аорту с легочной артерией
ивскоре после рождения закрывается, а затем об литерируется. Персистирование протока после истечения срока его закрытия приводит к гемоди намическим нарушениям и расценивается как псевдоврожденный порок.
Частота порока составляет около 20% всех врожденных аномалий сердца. Впервые данный порок упоминал Гален (II в. до н. э.). Позднее его описывали de Capri (1521), затем Aranzi (Аранций)
иFabrizzi (Фабриций) и, наконец, Botallo в 1560 г., чьим именем был назван этот порок. Открытый артериальный проток (ОАП) у лиц женского пола встречается в 3 раза чаще, чем у лиц мужского по ла. Он является характерной проблемой у недоно шенных детей.
АНАТОМИЯ
Открытый артериальный проток отходит от аорты сразу после отхождения от нее левой под ключичной артерии и впадает в легочный ствол в месте бифуркации (рис. 1). Диаметр и длина его варьируют от 3–4 мм до 2–3 см. При левосторонней дуге аорты он чаще всего расположен слева, при правосторонней — справа. При наличии редких аномалий дуги аорты артериальный проток может быть двусторонним и иногда является составной частью сосудистого кольца. Проток имеет конусо образную форму, вершиной обращенную к легоч ной артерии, может быть коротким или длинным, прямым или извитым.
Проток может быть изолированным или соче таться с другими ВПС (5%). При так называемых дуктусзависимых пороках он выполняет функцию компенсаторного соединения, которое является жизненно необходимым. Артериальный проток остается незакрытым в течение нескольких меся цев у недоношенных детей, у каждого пятого ре бенка он персистирует за период 1–2 года.
При инфузии ПГЕ1 в целях поддержания про
ходимости боталлова протока происходит артери ализация его стенки. Структура стенки ОАП отли чается от структуры остальных сосудов. Она более склонна к пролифирации и фиброзированию. Сохранение ткани протока при коррекции коарк тации аорты в период новорожденности часто яв ляется причиной рецидива стеноза. У детей стар шего возраста и взрослых ОАП может подвергать ся кальцификации и становится хрупким, что соз дает повышенный риск кровотечения во время операции.
ПАТОФИЗИОЛОГИЯ
После рождения ребенка с началом самостоя тельного дыхания ЛСС снижается, что приводит к реверсии внутриутробного шунта крови из ствола легочной артерии в аорту на обратный — лево правый. Изменение газового состава крови, про текающей по артериальному протоку, а также уменьшение концентрации ПГE1 и ПГE2 в крови
Рис. 1. Открытый артериальный проток соединяет аорту с легочным стволом в месте бифуркации

приводят к повышению тонуса сосудистой стенки, ее спазму и облитерации протока с образованием артериальной связки.
В период внутриутробного развития основное количество крови поступает в большой круг кро вообращения из правого желудочка и легочного ствола через артериальный проток. С первым вдо хом родившегося ребенка легочное сопротивление падает и увеличивается давление в аорте. Направ ление потока крови по протоку меняется на про тивоположный. Насыщение кислородом крови, которая протекает по протоку, повышается после появления легочного дыхания. Это приводит к сокращению клеток гладкой мускулатуры в стенке протока. В механизме спазмирования протока принимают участие также брадикинин и ацетил холин. Функциональное закрытие происходит в течение 15–20 ч, окончательная облитерация — на протяжении 2–10 нед.
Первичное нарушение гемодинамики связано с разницей давления в аорте и легочной артерии. Артериальная кровь поступает в легочную арте рию в обе фазы сердечного цикла. У детей первых месяцев жизни сброс происходит только во время систолы, так как отсутствует диастолический гра диент между аортой и легочным стволом. По мере физиологической инволюции строения легочных сосудов снижается общее ЛСС, увеличивается сброс артериальной крови в легочную артерию. Кровь поступает дальше в левые отделы сердца, создавая объемную перегрузку. При больших раз мерах протока объем легочного кровотока может в несколько раз превышать кровоток в большом кругу кровообращения.
Объем и направление сброса крови на протяже нии жизни изменяются в зависимости от измене ний общего легочного сопротивления. После рож дения сопротивление большого и малого кругов кровообращения приблизительно равное, поэто му у новорожденных во время крика, плача и за держки дыхания направление тока крови может изменятся и вызывать появление временного циа ноза. Небольшая разница давления является при чиной временного отсутствия шума после рожде ния. По мере снижения ЛСС увеличивается объем лево правого шунта. Повышение давления в ле вом предсердии и легочных венах приводит к реф лекторному спазму легочных артериол, а со време нем — к склерозу легочных сосудов. Легочная ги пертензия постепенно снижает градиент давления между аортой и легочным стволом сначала в диас толическую фазу, а затем и во время систолы. Объ ем артериовенозного шунта уменьшается вплоть до его исчезновения. В заключительной фазе ге
313
модинамических нарушений возникает право ле вый шунт.
КЛИНИКА, ДИАГНОСТИКА
Персистенция ОАП чаще всего отмечается у новорожденных с низкой массой тела и наруше нием функции дыхания. У большинства новорож денных с данным пороком отсутствуют какие ли бо симптомы заболевания. Боталлов проток боль шого диаметра сопровождается респираторной инфекцией, ателектазом, застойной сердечной не достаточностью и стойкой легочной гипертензи ей. При изменении направления сброса крови раз вивается цианоз в первую очередь нижних конеч ностей, так как артериальная кровь из дуги аорты смывает венозную кровь из артериального прото ка в нисходящую аорту.
Клинические проявления зависят от величины протока и стадии гемодинамических нарушений. Течение порока варьирует от бессимптомного до крайне тяжелого. При больших размерах протока он проявляет себя уже с первых недель жизни признаками сердечной недостаточности (одышка, тахикардия, гепатоспленомегалия), отставанием в физическом развитии.
К характерным признакам, на основании кото рых можно поставить диагноз, относятся непре рывный систолодиастолический шум во ІІ–ІІІ межреберном промежутке слева от грудины (рис. 2) и снижение диастолического артериального давления, иногда до нуля.
В связи с утечкой крови из аорты в легочную ар терию увеличивается пульсовое давление (разница между систолическим и диастолическим давлени ем). У новорожденных и грудных детей иногда оп ределяется только систолический шум, который при возникновении пневмонии может исчезнуть. При развитии вторичной легочной гипертензии изменяется характер шума. С повышением давле ния в легочной артерии диастолический компо нент шума уменьшается, а затем полностью исче зает. В этих случаях аускультативная картина сос тоит из короткого систолического шума во II меж реберном промежутке по левому краю грудины и резкого акцента II тона над легочной артерией. В дальнейшем может исчезнуть и систолический шум.
На обзорной рентгенограмме грудной клетки отмечается увеличение тени сердца за счет расши рения сначала левого, а затем обоих желудочков и левого предсердия, выбухание легочной артерии и усиление сосудистого рисунка. При отсутствии гипертензии изменений на рентгенограмме может
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

314 |
Часть 5. ПОРОКИ РАЗВИТИЯ АОРТЫ И ЕЕ ПРОКСИМАЛЬНЫХ ВЕТВЕЙ |
|
|
|
|
Рис. 2. Графическое изображение систолодиастолического шума при ОАП (Т — сердечные тоны)
не быть. При высоком общелегочном сопротивле нии вследствие развития склеротических измене ний в легочных сосудах и уменьшения объема сброса размеры сердца уменьшаются.
Электрокардиографическая картина также пре терпевает изменения в зависимости от выражен ности легочной гипертензии. При отсутствии высо кой гипертензии на ЭКГ могут определяться приз наки гипертрофии левого желудочка. При гиперво лемической форме гипертензии могут быть призна ки гипертрофии левого и правого желудочков, при склеротической стадии на первый план выступают признаки гипертрофии правого желудочка.
При ЭхоКГ исследовании специфических признаков ОАП нет, поэтому используют косвен ные признаки. Характерными являются увеличе ние полости левого желудочка и изменение соот ношения размеров левого предсердия и диаметра аорты, которое в норме равно 1. При ОАП оно мо жет составить 1,2 и больше. Иногда проток можно увидеть на ЭхоКГ.
В диагностике ОАП ведущее место принадле жит допплерЭхоКГ (рис. 3). Она позволяет опреде лить шунтирование крови слева направо, а при обструктивной форме легочной гипертензии — противоположное, выявить увеличение полостей сердца, связанное с объемной перегрузкой левых отделов сердца. При помощи этого исследования можно провести дифференциальный диагноз меж ду ОАП, дефектом аортолегочной перегородки и общим артериальным стволом, так как клиничес кая картина этих пороков может быть схожей.
Как правило, диагноз ОАП можно с уверен ностью поставить по клиническим данным. При наличии легочной гипертензии клиническая кар тина теряет свои характерные признаки, поэтому
возникает необходимость прибегнуть к рентгено хирургическому исследованию.
Если зонд из легочной артерии через проток проходит в аорту или на уровне легочной артерии определяется сброс артериальной крови, т.е. насы щение крови кислородом выше, чем в правом же лудочке, можно заподозрить наличие ОАП. При введении контрастного вещества в область дуги аорты одновременное заполнение легочной арте рии указывает на наличие лево правого сброса че рез ОАП. Если контрастное вещество вводится в
легочный ствол и оно попадает в аорту, это свиде тельствует о право левом сбросе через проток.
ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ
В отличие от недоношенных младенцев, у до ношенных детей ОАП как порок обычно не закры вается спонтанно. Это обусловлено структурной аномалией гладкой мускулатуры его стенки, а не сниженной чувствительностью к кислороду. При больших ОАП развиваются сердечная недостаточ ность, рецидивирующие пневмонии. При малых протоках в большей степени, чем при больших, ха рактерно осложнение септическим эндокардитом. Легочная гипертензия может привести к необра тимым изменениям резистивных сосудов.
Течение порока крайне неблагоприятно у недо ношенных детей. Перегрузка малого круга крово обращения и застойная сердечная недостаточ ность являются причиной смерти многих пациен тов в первые несколько месяцев жизни. Впослед ствии состояние стабилизируется. Средняя про должительность жизни больных с ОАП составляет приблизительно 40 лет. До З0 лет умирают 20 % больных, до 45 лет — 42 %, до 60 лет — 60 %. Ос

Глава 22. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ (БОТАЛЛОВ) ПРОТОК |
315 |
|
|
|
|
Рис. 3. Эхокардиограмма при ОАП (RVOT— выводной тракт правого желудочка, PA — легочная артерия, Ао — аорта, D — проток)
новными причинами летальных исходов являются сердечная недостаточность, бактериальный эндо кардит (эндартериит), развитие и разрыв аневриз мы протока.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
Показания
Хирургическое закрытие артериального прото ка показано на всех стадиях заболевания, за за исключением случаев высокой гипертензии с пе рекрестным или право левым сбросом крови. В этих ситуациях ОАП способствует разгрузке пра вого желудочка и поэтому операция не только не целесообразна, но и опасна.
Пациентам с явлениями сердечной недостаточ ности, особенно детям с малой массой тела, пока зано неотложное хирургическое вмешательство. Остальным детям выполняют операции в плано вом порядке. Хирургическая операция необходи ма при любых размерах протока, за исключением случаев склеротической легочной гипертензии. Сроки операции определяются наличием сердеч ной недостаточности и гипертензии.
Недоношенным детям вначале проводят курс лечения индометацином, предложенный Heymann (2). При отсутствии эффекта ОАП зак рывают хирургическим путем. У недоношенных детей операция в условиях острой инфекции про тивопоказана. У многих также недоразвита систе ма коагуляции. Попытки нормализовать сверты ваемость крови переливанием свежезаморожен ной плазмы приводят к нежелательной объемной нагрузке и не являются необходимыми на доопе рационном этапе.
Старшие дети или взрослые с большим артери
альным протоком и сердечной недостаточностью или наличием право левого шунта нуждаются в катетеризации для оценки ЛСС. При аневризме или кальцинировании протока показана аорто графия. Пациентам с бактериальным эндокарди том следует провести курс терапии антибиотика ми. Если лечение позволило купировать инфек цию, проток можно закрыть спустя несколько ме сяцев. При наличии устойчивости к консерватив ному лечению операцию безотлагательно выпол няют на высоте эндокардита.
Общие замечания к технике операции
Gross в 1938 г. впервые перевязал артериаль ный проток (1). Это было первое в истории сер дечной хирургии вмешательство по поводу ВПС, стимулировавшее развитие клинической сердеч но сосудистой хирургии. Как и все новое в хирур гии, закрытие боталлова протока казалось труд ным и опасным вмешательством, особенно у па циентов с бактериальным эндокардитом и легоч ной гипертензией. Уже скоро операция потеряла эту репутацию. Однако в осложненных случаях может возникнуть сильное, быстро опустошаю щее кровотечение, вызывающее ужас даже у опыт ного хирурга. Поэтому врач, испытавший подоб ное осложнение в своей хирургической практике, всегда будет относиться к этому пороку с уважени ем. Операция должна выполняться с осторож ностью и осмотрительностью. Наиболее опасным моментом является подведение изогнутого зажи ма под проток, чтобы захватить лигатуру. Неожи данно возникшее внезапное тяжелое кровотече ние из задней стенки протока, трудно контроли ровать. Cooley (3) в такой отчаянной ситуации предлагает чрезвычайный прием — искусствен ную фибрилляцию желудочков, дающую 5–8 ми нут более благоприятных условий для остановки кровотечения. Электрический фибриллятор для этих целей всегда наготове в его операционных.
Закрытие ОАП стандартным левосторонним доступом
Перевязка боталлова протока
Обычно операцию выполняют левосторонним заднебоковым доступом по IV межреберью. После оттеснения легкого вскрывают плевру средосте ния позади места прохождения блуждающего нер ва, разрез продлевают вдоль нисходящей аорты в сторону левой подключичной артерии. Легкое удерживают в нужном положении при помощи
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
316 |
Часть 5. ПОРОКИ РАЗВИТИЯ АОРТЫ И ЕЕ ПРОКСИМАЛЬНЫХ ВЕТВЕЙ |
|
|
|
|
швов держалок, наложенных на передний край разреза плевры средостения. Если верхняя межре берная вена лежит на аорте, ее следует пересечь для улучшения экспозиции. Аккуратно сепариру ют подключичную артерию, нисходящую аорту и дугу аорты. Необходимо четко определить, являет ся ли выделенный сосуд артериальным протоком, так как описаны случаи ошибочного лигирования трахеи, аорты или левой легочной артерии.
Ориентирами для обнаружения протока явля ются блуждающий нерв и его возвратная гортан ная ветвь, которая огибает артериальный проток (рис. 4, а). Если предполагаемый проток не огиба ется возвратным нервом, значит, это другой сосуд
— дуга аорты, подключичная артерия или что ни будь еще. Поэтому следует найти блуждающий нерв и, подтягивая его кверху и книзу, идентифи цировать возвратный нерв. Боталлов проток нахо
а |
б |
в |
|
|
г |
д |
е |
ж |
|
з |
|
и |
|
|
|
|
|
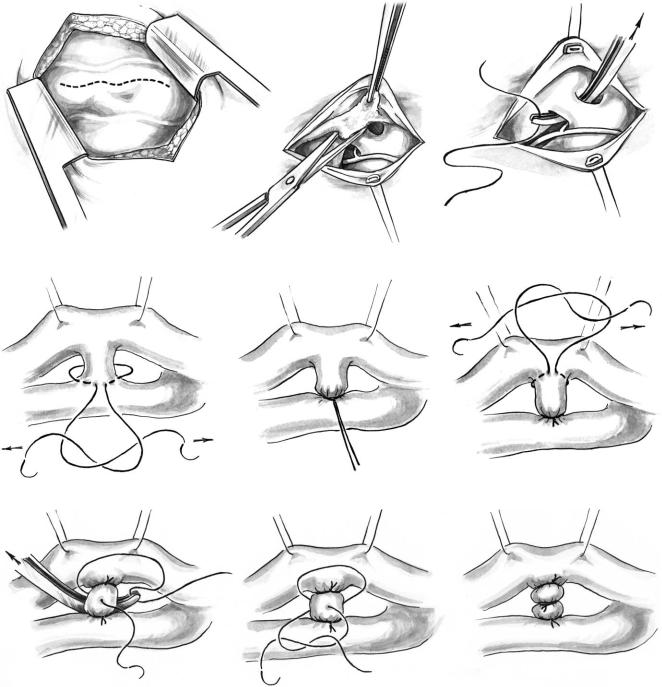
Рис. 4. Техника закрытия артериального протока

Глава 22. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ (БОТАЛЛОВ) ПРОТОК
дится здесь. Могут возникнуть трудности с обна ружением протока, когда он частично проходит внутри перикарда, поэтому перед обведением про тока лигатурой перикард препарируют от его стен ки и прилежащей левой главной легочной артерии (рис. 4, б). Рыхлые ткани выше и ниже протока разделяют ножницами, оставляя только узкую часть позади протока, который еще полностью не выделен. Когда оценены размеры и характер сте нок протока, наиболее ответственное выделение задней поверхности выполняют с помощью изог нутого зажима (рис. 4, в). Проведение его снизу безопасно, но следует соблюдать осторожность. Необходимо следить за тем, чтобы кончик инстру мента проходил глубже протока и поверх возврат ного нерва. Под проток подводят толстую лигату ру (шелк № 2) и оставшиеся ткани разделяют для увеличения длины и возможности пережатия за жимом. Оттягивая кзади блуждающий и возврат ный нервы, боталлов проток перевязывают у аор тального конца (рис. 4, г, д). Затем перевязывают легочный конец, оставляя максимальное расстоя ние между лигатурами (рис. 4, е). Для надежного перекрытия просвета мы обычно прошиваем про ток между лигатурами и перевязываем обе его по луокружности (рис. 4, ж, з, и). Вместо лигатур иногда используем кисетные швы, осторожно проведенные по адвентиции у обоих концов про тока. Вначале перевязываем кисетный шов у аор тального конца. Если проток достаточно велик, на короткое время пережимаем перешеек аорты для снижения давления в момент перевязки первого шва. Подтягивая аорту латерально, завязываем шов у легочного конца.
Для лигирования протока используют также специальные металлические (титановые) клипсы (см. рис. 4). В исключительных случаях ОАП пред варительно прошивают швами с прокладками, а затем пересекают. Данный метод препятствует развитию реканализации протока, однако он от личается повышенным риском возникновения кровотечения и поэтому редко используется в практической кардиохирургии.
При закрытии протока у новорожденных сле дует соблюдать особую осторожность, оставляя на протоке окружающие его ткани.
У новорожденных с аневризматически расши ренным артериальным протоком, прилегающим к нисходящей аорте и ее дуге, рекомендуется пред варительно обвести тесемками аорту, а затем уже артериальный проток. При помощи изогнутого за жима под артериальный проток подводят две толс тые лигатуры, которые затем завязывают и пере крывают просвет протока. Не исключена вероят
317
ность возникновения острого кровотечения, по этому необходимо иметь наготове сосудистые за жимы и функционирующий отсос.
При появлении кровотечения проток прижи мают небольшим плотным марлевым тампоном на зажиме. У анестезиолога всегда должна быть гото ва кровь для экстренного переливания. При необ ходимости торакотомический доступ должен быть увеличен. Быстро выделяют аорту выше и ниже протока и пережимают двумя изогнутыми зажима ми. Прямое давление на проток теперь позволяет контролировать кровотечение. Изогнутым зажи мом или марлевым тампоном перекрывают легоч ный конец протока. Отверстие в аорте ушивают 6/0 проленовым швом и снимают зажимы с аорты. Легочный конец дефекта закрывают непрерыв ным 6/0 проленовым швом под зажимом или мед ленно смещая марлевый тампон.
Пересечение артериального протока
Пересечение протока выполняют, если он слишком короток для подведения двух лигатур с расстоянием между ними хотя бы в несколько миллиметров. Выделяют блуждающий нерв и под водят под него держалки. Мобилизуют проток, пе решеек и проксимальный отдел нисходящей аор ты. Аорту подтягивают кпереди, что позволяет вы делять заднюю поверхность протока под контро лем зрения.
Аорту отжимают изогнутым зажимом в месте отхождения протока (рис. 5, а). Для пережатия ле гочного конца протока используют прямой зажим, отводя возвратный нерв медиально. Натяжение обоих зажимов недопустимо из за риска соскаль зывания. Наоборот, их следует толкать в сторону легочной артерии и аорты. Если проток слишком короток, аорту пережимают прямыми зажимами проксимальнее и дистальнее протока (рис. 5, б), одновременно пережимая проток (рис. 5, в). Пос ледний пересекают и каждый конец ушивают про леновой нитью 5/0, используя сначала матрац ный, затем обвивной шов (рис. 5, г).
Закрытие ОАП через трансстернальный доступ
Срединный доступ для закрытия ОАП приме няют в случае, когда порок сопровождается други ми врожденными внутрисердечными аномалия ми, подлежащими коррекции с применением ис кусственного кровообращения. После типичного выделения сердца и подшивания перикарда к гру дине ствол легочной артерии оттягивают книзу за адвентицию. Аккуратно препарируют структуры,
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/

318 |
Часть 5. ПОРОКИ РАЗВИТИЯ АОРТЫ И ЕЕ ПРОКСИМАЛЬНЫХ ВЕТВЕЙ |
|
|
|
|
а
б
в |
|
г |
|
Рис. 5. Техника пересечения артериального протока |
|
|
|
находящиеся между аортой и стволом легочной |
проток или перекрывают ветви легочной артерии |
||
артерии, выделяя правую ветвь легочной артерии. |
турникетами для предупреждения растяжения |
||
Для выделения левой легочной артерии и артери |
сердца. По достижении температуры 20–24 0С |
||
ального протока разрезают верхний карман полос |
снижают объемную скорость перфузии до 1/4 ис |
||
ти перикарда. При наличии короткого и широкого |
ходной, но полностью кровообращение не оста |
||
артериального протока важно не захватить в шов |
навливают из за опасности попадания воздуха в |
||
участок аорты. Для закрытия протока используют |
аорту. Легочный ствол открывают дистально, |
||
лигатуру либо накладывают полипропиленовый |
продлевая разрез на левую ветвь. Устье протока |
||
шов. При необходимости пересечения артериаль |
ушивают или закрывают синтетической заплатой. |
||
ного протока (например, при операции switch) |
Для уменьшения поступления крови в операцион |
||
лучше использовать шов с прокладками во избе |
ное поле можно временно перекрыть артериаль |
||
жание кровотечения, которое может возникнуть |
ный проток при помощи введенного в него бал |
||
вследствие ослабления лигатуры на аортальном |
лон катетера (рис. 6, а, б). Если устье боталлова |
||
конце протока. |
протока широкое или есть необходимость удале |
||
Серьезную хирургическую проблему представ |
ния септических наслоений, предпочтительнее |
||
ляет кальцинированный, воспаленный или анев |
использовать краткосрочную остановку кровооб |
||
ризматически расширенный артериальный про |
ращения в условиях глубокой гипотермии. При |
||
ток. Простое лигирование может оказаться труд |
этом необходимо перекрыть турникетами безы |
||
ным и опасным. В этих случаях проток закрывают |
мянную и левую сонную артерии, пережать восхо |
||
изнутри легочного ствола в условиях искусствен |
дящую аорту и ввести кардиоплегический раствор |
||
ного кровообращения, гипотермии и сниженной |
для предупреждения воздушной эмболии. После |
||
объемной скорости перфузии. Во время охлажде |
вшивания заплаты восстанавливают кровообра |
||
ния пациента пережимают пальцем артериальный |
щение, удаляют воздух через пункционное отверс |
||

Глава 22. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ (БОТАЛЛОВ) ПРОТОК |
319 |
|
|
|
|
а |
|
б |
Рис. 6. Техника закрытия кальцинированного, воспаленного, аневризматически расширенного артериального протока
тие в аорте, снимают зажим с восходящей аорты и освобождают турникеты на сосудах дуги. Во время согревания пациента ушивают проленом разрез легочной артерии.
Закрытие ОАП правосторонним доступом при левосторонней дуге аорты
Закрытие артериального протока возможно так же через правосторонний доступ. Его используют при недиагностированной правосторонней дуге аорты во время операции из левостороннего досту па либо в том случае, когда необходимо проведение важной дополнительной операции с правой сторо ны (например, операции Blalock–Hanlon) при ле востороннем (типичном) расположении дуги аор ты. После торакотомии вскрывают перикард кпе реди от места прохождения диафрагмального нер ва. На перикард накладывают швы держалки, фик сирующие его к разрезу кожи. Аккуратно препари руют пространство между аортой и стволом легоч ной артерии, выделяют правую легочную артерию и устье левой легочной артерии. После этого выделя ют артериальный проток и перевязывают его толс той лигатурой.
Распространенным вариантом вмешательства стало закрытие артериального протока доступом через торакоскопию (4). Это метод позволяет про водить операции даже у новорожденных со значи тельным дефицитом массы тела.
Закрытие артериального протока доступом чрез аорту
Альтернативная техника описана Johnson и Kron (5). Отверстие артериального протока закры вают изнутри аорты между двумя зажимами, нало женными проксимально и дистально от протока. Просвет протока со стороны легочной артерии пе рекрывают баллон катетером.
Закрытие ОАП катетерным способом
Развитие интервенционной кардиологии поз волило проводить закрытие артериального прото ка при помощи стента или нитиноловой пробки. Данный метод используется все чаще, даже у детей раннего возраста.
Впервые закрытие ОАП чрескожным путем бы ло выполнено Portsmann и соавторами (6) в 1967 г. Была использована специальная пробка. Техника предложенной процедуры была довольно слож ной. Rashkind и Cuaso (7) помимо методики бал лонной атриосептостомии разработали методику закрытия просвета ОАП при помощи специально го зонтика. В последующем техника процедуры была модифицирована. Согласно новой методике ОАП закрывали двумя отдельными зеркально рас положенными зонтиками, которые доставлялии по венозной системе и раскрывали последователь но на аортальном и легочном концах ОАП. Высо
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
320 |
Часть 5. ПОРОКИ РАЗВИТИЯ АОРТЫ И ЕЕ ПРОКСИМАЛЬНЫХ ВЕТВЕЙ |
|
|
|
|
кая частота остаточного шунтирования (15—20%), довольно сложная техника постановки и высокая стоимость процедуры явились причиной того, что в 90 х годах зонтики Rashkind перестали использо вать в клинической практике. Однако они послу жили прообразом нового поколения имплантатов, таких, как Cardio SEAL/Starflex. Для окклюзии ОАП особое значение имеют спирали. Они могут имплантироваться с венозной или более удобной артериальной стороны. Спираль раскрывается та ким образом, что один виток спирали располага ется в легочной артерии, а остальные (как прави ло, 2–4 завитка) в аортальном конце. Внутрисосу дистые пружинки (Gianturco, PDA и Jackson) ис пользуются при ОАП малых и средних размеров (до 3,5 мм), с достаточно широкой аортальной ам пулой. При наличии широкого ОАП с расширен ной аортальной ампулой наилучшие результаты получены при использовании Amplatzer Duct Septal Occluder (ADO) (8). Пробки ADO состоят из нитиноловой сети (сплава никеля и титана, кото рый способен приобретать первоначальные свой ства), содержащей полиэфирные заплаты. Они имеют разные диаметры — 4, 6, 8, 10 и 12 мм, вы пускаются с указанием соответствующих размеров и позволяют закрывать даже самые широкие ОАП при отсутствии персистирующей легочной гипер тензии. С аналогичной целью можно использовать технику одновременной имплантации двух (или более) стентов венозным и артериальным досту пом, но в этом случае процедура отличается высо ким риском эмболии. При наличии широкого ОАП по типу окна (без артериальной ампулы) луч шие результаты получены при использовании зер кально расположенных зонтиков (например,
Cardio SEAL). При туннелеобразных длинных ОАП можно использовать приспособление Gianturco Grifk, однако более легкой является имплантация ADO. К осложнениям, которые воз никают при чрескожном закрытии ОАП, относят ся смещение имплантата с эмболизацией сосуда (в основном ветви легочной артерии) или отсутствие пульса, чаще у детей младшего возраста. Эмболи зированные спирали можно относительно легко извлечь из просвета сосуда во время зондирования при помощи различных приспособлений.
Катетерное закрытие протока находится на ста дии разработки, дает большее число осложнений, чем хирургическое, и является более дорогостоящим.
ПОСЛЕОПЕРАЦИОННОЕ ТЕЧЕНИЕ
Послеоперационный период после закрытия изолированного артериального протока не отли чается от такового после выполнения простых операций на органах грудной клетки. Плевраль ный дренаж при отсутствии осложнений удаляют на 2 е сутки. Особый контингент составляют больные с низкой массой тела и выраженной сер дечной недостаточностью. Данной категории больных может потребоваться применение кар диотоников.
Крайне редко наблюдаются следующие ослож нения: лимфорея, пневмо и гемоторакс, повреж дение возвратного нерва, послеоперационное нагноение раны. Госпитальная летальность сос тавляет менее 1%. В отдаленном периоде изредка отмечается реканализация, если проток был толь ко перевязан и не был прошит или пересечен.
Литература
1.Gross R. E., Hubbard J. P. Surgical ligation of a patent ductus arterio sus. Report of first successful case, J.A.M.A. 1939, 112,729.
2.Heymann M. A., Rudolph A. M, Silverman N. H. Closure of the ductus arteriosus in premature infants by inhibition of prostaglandin synthe sis. N. Engl. J. Med. 1976, 295, 530.
3.Cooley D.A. Techniques in cardiac surgery, second edition. W.B.Saunders company, 1984.
4.La Borde E, Noirhomme T., Karam J. A new video thoracoscopy surgi cal technique for management of patent ductus arteriosus in infants and children. Abstract. American Association of Thoracic Surgery Annual Meeting, Los Angeles, CA, 1992.
5.Johnson A.M., Kron I.L. Closure of the calcified patent ductus in the eld erly: avoidance of ductal clamps and shunts. Annals of Thoracic Surgery, 1988, 45, 572.
6.Portsmann W., Wierny L., Warnke H. Der Verschluss des D.a.p. Ohne thorakotomie (1 Mitteliung). Thoraxchirurgie 1967, 15, 199.
7.Rashkind W. J., Cuaso C. C. Transcatheter closure of patent ductus arte riosus: successful use in a 3,5 kilogram infant. Pediatr. Cardiol. 1979, 1,3.
8.Bilkis A., Mazeni A., Hasri S. 1. The Amplatzer Duct Occluder: Experience in 209 patients. J. Am. Coll. Cardiol. 2001, 37,258.
Глава 23
АОРТОЛЕГОЧНОЕ ОКНО
Аортолегочное окно впервые описано Elliotson в 1830 г. (1). Первый прижизненный диагноз был поставлен Dadds и Hoyle (2). Этот редкий порок характеризуется наличием отверстия между при лежащими частями восходящей аорты и легочного ствола или правой легочной артерией (2–11). Эта аномалия принципиально отличается от V аор тальной дуги, которая также отходит от восходя щей аорты проксимальнее брахиоцефальных арте рий, однако является сосудом, имеющим опреде ленную длину (12–16). Некоторые специалисты отмечают схожесть с общим артериальным ство лом, распложенным в том же месте. Однако эти две аномалии патогенетически не связаны (7).
Форма и размер аортолегочного окна различ ны, отверстие всегда расположено в стенке аорты выше синусов. Эта аномалия однозначно отлича ется от ОАП, хотя по клиническим признакам и гемодинамике они очень похожи (10, 11), что иногда приводит к диагностическим ошибкам.
Аортолегочное окно может быть изолирован ным и сочетаться с различными пороками сердца. Широкое распространение получило другое наз вание порока — «дефект аортолегочной перего родки», которое не соответствует сути этой анома лии, так как перегородка между артериальными стволами отсутствует или она очень мала (5).
ЧАСТОТА
Согласно данным Kutsche и Van Mierop (7), среди 6522 детей с ВПС аортолегочное окно было диагностировано в 13 случаях (0,2%). По совокуп ным данным New England Regional Infant Cardiac Program, среди 2251 младенцев только у 7 (0,3%) обнаружено аортолегочное окно (17). У 2 из них этот порок был изолированным, у 3 — сочетался с перерывом дуги аорты, у 1 — с коарктацией аорты и у 1 — с тетрадой Фалло.
ЭМБРИОЛОГИЯ
Аортолегочная перегородка формируется дву мя противолежащими подушечками трункуса, ко торые появляются уже на стадии зародыша разме ром 9 мм и затем быстро увеличиваются и сраста ются, разделяя артериальный трункус на отдель ные аортальный и легочный каналы (18). В разде лении принимают участие клетки, которые мигри руют из неврального гребня. Удаление ткани нев рального гребня приводит к различным аномали ям артерий, включая ОАС, ТМА и перерыв аорты (19). Однако при удалении неврального гребня аортолегочное окно не образуется. Кроме того, в отличие от ОАС, синдром Di George никогда не сочетается с аортолегочным окном (20–24). Если общий артериальный ствол сочетается с переры вом дуги типа В, то при аортолегочном окне наб людается перерыв дуги аорты типа А (25–29). Хотя эти аномалии находятся в одной области сердца, эмбриологически они не связаны и не являются вариантами одной и той же патологии.
Согласно наиболее ранним представлениям о морфогенезе этого порока, аортолегочное окно образуется вследствие прекращения роста аорто легочной перегородки (Collett и Edwards, 1949). В дальнейшем стало ясно, что происхождение раз личных анатомических типов порока неодинако во. Kutsche и Van Mierop (7) выделили три типа аортолегочного окна:
1)дефект с относительно круглыми краями, рас положенный между полулунными клапанами и бифуркацией легочного ствола;
2)такой же локализации фенестрация, при кото рой края имеют спиралеобразную ориентацию;
3)большой дефект без заднего или дистального края.
Первый тип образуется в результате несраще
ния эмбриональной аортолегочной перегородки и
Рекомендовано к покупке и изучению сайтом МедУнивер - https://meduniver.com/
