
6 курс / Кардиология / Джон_Кэмм_Болезни_сердца_и_сосудов_2011
.pdf
Рис. 30.6. Алгоритм для определения локализации зоны происхождения ЖТ.
Рис. 30.7. Идиопатическая бигеминия выходного тракта ЛЖ: у пациента были зарегистрированы эпизоды возвратной устойчивой тахикардии, связанной с нагрузкой. Точка выхода и успешной абляции (Абл) тахикардии была картирована в верхней части кольца МК над АК. Ангиограмма левой венечной артерии иллюстрирует взаимосвязь зоны абляции с левой венечной артерией. КС - коронарный синус.
Тахикардия с широкими комплексами QRS, напоминающими по морфологии БЛНПГ и левую верхнюю ось (рис. 30.8), может указывать на существование атриофасцикулярного дополнительного пути проведения Махайма (см. главу 28). У пациентов с такими дополнительными путями может возникать тахикардия с предвозбуждением без признаков предэкзитации (предвозбуждения) во время синусового ритма. Из-за отсутствия ретроградного проведения по дополнительным путям почти никогда не развиваются тахикардии с узкими комплексами QRS. Во время тахикардии комплекс QRS обычно имеет небольшую короткую начальную часть и крутое нисходящее колено зубца R в прекардиальных отведениях.

Рис. 30.8. Типичная ЭКГ при антидромной предсердно-желудочковой re-entry тахикардии через атриофасцикулярный проводящий тракт (волокна Махайма): следует обратить внимание на признаки БЛНПГ с верхней осью (смещение электрической оси вверх). Дифференциальную диагностику проводят с ПЖ-тахикардией при аритмогенной кардиомиопатии ПЖ. Абл - успешная зона абляции на кольце трехстворчатого клапана; КС - коронарный синус; Гис - катетер на пучке Гиса; МК - кольцо митрального клапана, ТК - кольцо трехстворчатого клапана.
ЭЛЕКТРОФИЗИОЛОГИЧЕСКИЕ МЕХАНИЗМЫ ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ
РЕЦИПРОКНЫЕ (RE-ENTRY) ЖЕЛУДОЧКОВЫЕ АРИТМИИ
В основе большинства мономорфных ЖТ лежит механизм re-entry. В отличие от автоматических аритмий, условия для возникновения re-entry связаны с хроническими, а не с острыми заболеваниями (см. главу 17). С помощь эндокардиального и интраоперационного картирования было показано, что эти аритмии возникают в пределах или на границе зоны измененного миокарда. Размер круга re-entry может быть большим (особенно у пациентов с аневризмой ЛЖ) или ограничиваться небольшим участком.
Для возникновения re-entry необходим ряд условий:
•два или более потенциально проводящих путей;
•однонаправленный блок, возникающий в одном из путей;
•волна возбуждения, распространяющаяся вокруг зоны однонаправленного блока проведения через альтернативный путь;
•дальнейшее возбуждение миокарда дистальнее зоны однонаправленного блока с задержкой (т.е. с медленным проведением);
•ретроградное вхождение волны возбуждения в зону блока и повторное возбуждение тех тканей, где она возникла первоначально.
Зоны медленного проведения в миокарде можно обнаружить при эндокардиальном картировании в виде фракционированных и (или) среднедиастолических электрограмм (рис. 30.9) постоянной электрической активности, или при регистрации длительной задержки между артефактом стимула и результирующим комплексом QRS. Не все зоны медленного проведения участвуют в цепи reentry, так как могут существовать тупиковые пути или "пути-наблюдатели". Таким образом, для успешного проведения процедуры абляции следует предоставить доказательства того, что картируемая область действительно располагается внутри круга re-entry и она критично связана с поддержанием аритмии. Если ЖТ во время процедуры абляции не индуцируется или плохо гемодинамически переносится, с целью обнаружения областей критического сужения, например
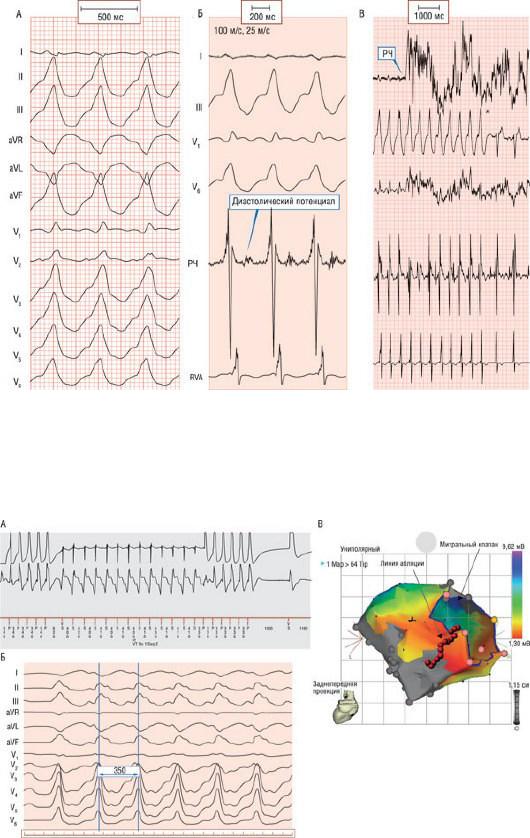

успешную абляцию. Цветовое распределение характеризует амплитуду локальных потенциалов. Серым цветом обозначена плотная рубцовая ткань. Линейное абляционное воздействие было нанесено от митрального кольца до края рубцовой ткани для предотвращения развития re-entry тахикардии с вовлечением митрального "кольца" (вокруг МК или заднего рубца).
Следует отметить, что при СН re-entry в системе Гиса-Пуркинье (re-entry в ножках пучка Гиса; рис. 30.11) обусловливает значительное число мономорфных ЖТ. Фронт волны re-entry проходит вниз по одной ножке пучка Гиса (в основном по правой) и вверх по контралатеральной ножке. Это
создает комплекс QRS с признаками БЛНПГ и нормальной или отклоненной влево во фронтальной плоскости ЭОС. Именно поэтому катетерная абляция ПНПГ позволяет легко устранить такую ЖТ.
Рис. 30.11. ЭКГ, записанная у пациента с дилатационной кардиомиопатией и устойчивой возвратной ЖТ. А - показана устойчивая re-entry тахикардия в ножках пучка Гиса с морфологией БЛНПГ. Внутрисердечные сигналы (Б) указывают на желудочковопредсердную диссоциацию (ПП - правый предсердный катетер; ВПЖ - верхушка ПЖ) и возбуждение ПНПГ от проксимальной части (ПНПГ прокс) к дистальной (ПНПГ дист). Тахикардия была вылечена с помощью радиочастотной абляции.
АРИТМИИ ВСЛЕДСТВИЕ ЖЕЛУДОЧКОВОГО АВТОМАТИЗМА
Патологический автоматизм считают более редким механизмом ЖТ. Автоматические ЖТ, как правило, связаны с такими состояниями, как острый ИМ, гипоксия, электролитные нарушения и высокий адренергический тонус. Автоматические ЖТ, которые регистрируют в течение первых 2448 ч после острого ИМ, служат основной причиной ВСС. Они, вероятно, связаны с остаточной ишемией, возникающей в зоне инфаркта. В стадии рубцевания инфаркта субстрат таких аритмий исчезает, но остается субстрат для развития аритмий по механизму re-entry. Поскольку автоматические аритмии обычно возникают вторично на фоне метаболических нарушений, лечение должно быть направлено на обнаружение и устранение причин, лежащих в их основе.
ТРИГГЕРНАЯ АКТИВНОСТЬ
Хотя ЖТ, основанные на триггерной активности, возникают нечасто, идентифицированы два различных клинических синдрома, включающих триггерную активность: паузо- и катехоламинзависимые аритмии. При каждом из них у пациентов развивается полиморфная ЖТ. Указанные аритмии, как правило, манифестируют относительно короткими "залпами" (эпизодами), что может сопровождаться головокружением или обморочными состояниями, но они могут трансформироваться в ФЖ и ВСС.
Паузозависимую триггерную активность вызывают постдеполяризации, которые возникают в течение третьей фазы потенциала действия (так называемые ранние постдеполяризации) кардиомиоцитов. Если они достигают порогового потенциала кардиомиоцитов, генерируется

следующий дополнительный потенциал действия. Паузозависимая триггерная активность в ряде случаев связана с врожденными аномалиями ионных каналов (см. "Синдром удлиненного интервала Q-T" и главу 9), особыми состояниями (гипокалиемия и гипомагниемия) и (или) использованием сердечно-сосудистых и других ЛС, удлиняющих реполяризацию (так называемый синдром приобретенного удлиненного интервала Q-T). Лица, у которых в таких условиях развиваются желудочковые тахиаритмии (например, двунаправленная ЖТ), имеют укороченный резерв реполяризации (рис. 30.12).
Рис. 30.12. Рецидивирующие эпизоды двунаправленной ЖТ у пациента с синдромом удлиненного интервала Q-T.
Катехоламинзависимой триггерной активностью вызывают постдеполяризации, возникающие во время четвертой фазы потенциала действия кардиомиоцитов (задержанные постдеполяризации). Они возникают в результате врожденных нарушений ионных каналов (см. "Катехоламинергическая полиморфная ЖТ" и главу 9), интоксикации сердечными гликозидами или ишемии миокарда, и могут вызывать двунаправленную ЖТ (рис. 30.13). Катехоламинзависимая триггерная активность, как правило, не бывает паузозависимой. Напротив, эти аритмии возникают на фоне синусовой тахикардии при высоком тонусе симпатической нервной системы. Именно поэтому у пациентов регистрируют ЖТ, манифестирующую обмороками или остановками сердца во время физической нагрузки или эмоционального стресса.
Рис. 30.13. Двунаправленная тахикардия после физической нагрузки у пациента с катехоламинергической полиморфной ЖТ.
ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ: КЛИНИЧЕСКИЕ ПРИЗНАКИ
Проявления ЖТ зависят от гемодинамических последствий, к которым она приводит. Частично они зависят от частоты сокращений желудочков, степени дисфункции миокарда и факторов, обусловленных автономной нервной системой. При физикальном обследовании пациента во время пароксизма ЖТ чаще всего можно обнаружить гемодинамические расстройства (низкое АД, СН или кардиогенный шок). Когда сердечный выброс и АД стабильны и (или) пароксизм ЖТ короткий, аритмия может ощущаться пациентом как сердцебиение, одышка или боль в грудной клетке. Иногда, особенно у пациентов без органических изменений в сердце, пароксизмы ЖТ проходят бессимптомно (см. табл. 30.2). Персистирующая медленная (менее 150 в минуту) ЖТ может привести к одышке, застою в легких и отекам.
Обмороки (см. главу 26) - единственное наиболее значимое клиническое событие для градации риска ВСС у пациентов с СН [28]. Известно, что пароксизмы ЖТ были причиной обмороков у 35% таких пациентов [29]. У лиц с СН и обмороками, причина которых не установлена, риск внезапной смерти в течение года возрастает на 45% [29]. Частота и сложность ЖТ коррелирует со степенью дисфункции желудочков. Неустойчивой ЖТ страдают 15-20% пациентов с СН I-II класса (NYHA) по сравнению с 50-70% пациентов с СН IV класса. Устойчивая полиморфная ЖТ менее стабильна, чем мономорфная ЖТ, обычно сопровождается высокой частотой сокращений желудочков и часто переходит в ФЖ. Устойчивая мономорфная ЖТ может хорошо переноситься гемодинамически, но приводить к ФЖ или стать причиной обмороков до ее спонтанного окончания. Пациенты с гемодинамически незначимой ЖТ имеют более низкий риск возникновения ВСС, чем те, у которых первый эпизод вызвал остановку сердца, но он все равно остается значительным.
ТАХИКАРДИЯ С ШИРОКИМИ КОМПЛЕКСАМИ QRS: КЛИНИЧЕСКИЙ ПОДХОД
Клинический подход к тахикардии с широкими комплексами QRS основан на изучении истории болезни и электрокардиографической документации. Если она похожа на НЖТ с аберрантным проведением, потребуется использование лишь некоторых дополнительных клинических методов обследования (см. главу 28).
Нарушение внутрижелудочкового проведения может возникать как в связи с изменением ЧСС, так и вследствие патологических процессов в собственно проводящей системе. У пациентов с предшествующей или фиксированной (постоянной, наблюдаемой на фоне обычного ритма) БНПГ любая НЖТ будет тахикардией с широкими комплексами, но к ее возникновению также может приводить и частотозависимая, и (или) функциональная (преходящая, присутствующая только во время тахикардии) БНПГ.
Функциональная аберрантность проведения возникает при внезапном приросте частоты сердечного цикла, когда волокна системы Гиса-Пуркинье находятся в состоянии относительной или абсолютной рефрактерности. Функциональная БПНПГ встречается намного чаще, чем функциональная БЛНПГ вследствие ее более длительного рефрактерного периода [30]. Она может сохраняться в течение нескольких последующих комплексов вследствие того, что ножка пучка Гиса, заблокированная антероградно, может активироваться межфасцикулярно через другую ножку пучка Гиса (процесс, известный как феномен сцепления) [31]. Его суть состоит в том, что импульс, ретроградно проникший в ножку из другой ножки пучка Гиса, поддерживает рефрактерность. Поскольку длительность рефрактерного периода зависит непосредственно от предшествующего сердечного цикла (чем больше длина сердечного цикла, тем длиннее последующий рефрактерный период), резкие колебания длины сердечного цикла (т.е. длинныйкороткий интервал R-R или короткий-длинный интервал R-R) предрасполагают к развитию функциональной БНПГ, или феномена Ашмана (рис. 30.14) [32]. Его довольно часто наблюдают у пациентов с ФП и нельзя интерпретировать как неустойчивую ЖТ.

Рис. 30.14. Фибрилляция предсердий с аберрантным проведением (феномен Ашмана) и скрытым межфасцикулярным проведением: после длинной паузы (*) рефрактерный период ЛНПГ удлиняется, следствием чего становится возникновение десяти комплексов RS с признаками БЛНПГ (А). Длительно сохраняющаяся аберрация, возможно, обусловлена скрытым межфасцикулярным проведением из правой в левую ножку с антероградной блокадой последующих импульсов в левой ножке (феномен сцепления). Б - сплошные линии представляют пучок Гиса; пунктиром (точками) обозначена левая (правая) ножка пучка Гиса. Непрерывные горизонтальные черточки обозначают рефрактерный период.
НЕИНВАЗИВНЫЕ ИССЛЕДОВАНИЯ
Помимо сбора подробной истории болезни и физикального осмотра, используют неинвазивные методы исследования, включающие ЭКГ в 12 отведениях и ЭхоКГ.
С помощью ЭКГ можно диагностировать синдром WPW (см. главы 21 и 28). При WPW-синдроме тахикардии с проведением по дополнительным путям составляют меньшую часть среди тахикардий с широкими комплексами QRS. При этом типе нарушений желудочковая активация происходит преимущественно или исключительно по дополнительным путям проведения. Колебания степени предвозбуждения (рис. 30.15) в соответствии с изменениями длины сердечного цикла наблюдают при ФП и проведении по дополнительным путям, тогда как мономорфная картина предвозбуждения практически всегда обусловлена re-entry тахикардией (исключение - предсердная тахикардия или ТП с проведением импульсов к желудочкам через дополнительный путь). При ФП быстрые желудочковые ответы вследствие АВ-проведения через дополнительный путь (рис. 30.16) могут вызвать ФЖ и ВСС. Частота возникновения ВСС у пациентов с WPWсиндромом составляет менее одного случая на 100 человеко-лет наблюдения. У 70% пациентов с желудочковыми тахиаритмиями в анамнезе уже были указания на соответствующие симптомы [33]. ЭКГ при НЖТ с проведением по дополнительным путям бывает неотличима от таковой при ЖТ, исходящей из базальных отделов желудочков (см. главу 28).

Рис. 30.15. Антидромная тахикардия (А) через левосторонний дополнительный путь у пациента с синдромом WPW. ФП (Б) с быстрым проведением по дополнительному пути у того же пациента (самый короткий интервал R-R - 200 мс).
Рис. 30.16. Фибрилляция предсердий с быстрым проведением по дополнительному пути с трансформацией в фибрилляцию желудочков: в выделенном окне показан фрагмент ЭКГ в 12 отведениях после дефибрилляции, где видны лишь минимальные признаки предвозбуждения.
У пациентов с мономорфной ЖТ пробу с физической нагрузкой следует проводить только после исключения ОКС. Это исследование имеет особое значение у пациентов с идиопатической ЖТ, связанной с физической нагрузкой (например, при идиопатической ЖТ выходного тракта ПЖ или

фасцикулярной тахикардии), и катехоламинергической полиморфной ЖТ (класс I показаний, уровень доказательности В) [1]. Оно позволяет обнаружить ИБС или даже индуцировать полиморфную ЖТ, связанную с ишемией (рис. 30.17). Известно, что устойчивая мономорфная ЖТ очень редко свидетельствует об острой ишемии, и маловероятно, что на нее влияет реваскуляризация.
Рис. 30.17. Фрагмент пробы с нагрузкой (А) у пациента с обмороком в анамнезе, демонстрирующий возникновение устойчивой полиморфной ЖТ (Б) в ходе физической нагрузки с ее спонтанным прекращением: ангиограмма (В) демонстрирует тяжелый стеноз правой венечной артерии.
ЭхоКГ выполняют для исключения органического заболевания сердца (например, перенесенного ИМ, снижения ФВ ЛЖ) и врожденных аномалий (см. главу 10). Редкие врожденные заболевания, такие как аномалия Эпштейна, часто сочетаются с правосторонними дополнительными путями проведения. При тахикардии с БЛНПГ в ряде случаев обнаруживают ЭхоКГ-признаки аритмогенной кардиомиопатии ПЖ, например повышенную трабекулярность и аневризматические выпячивания (см. главу 18 и табл. 30.3). В отдельных случаях, когда ЭхоКГ не может обеспечить точную оценку функции ЛЖ и ПЖ, может быть полезным проведение МРТ, КТ или радионуклидной ангиографии (см. главы 5-7). МРТ с поздним контрастированием также помогает обнаружить такие заболевания, как миокардит, саркоидоз или амилоидоз, но этот метод не относят к рутинным.
Таблица 30.3. Дифференциальная диагностика идиопатической желудочковой тахикардии, происходящей из выходного тракта правого желудочка, и аритмогенной кардиомиопатии правого желудочка
Характеристики |
Идиопатическая желудочковая |
Аритмогенная |
|
тахикардия, происходящая из |
кардиомиопатия правого |
|
выходного тракта правого |
желудочка |
|
желудочка |
|
|
|
|
Клинические признаки |
|
|
|
|
|
Аритмии |
БЛНПГ с отклонением электрической |
Могут быть похожи, но чаще |
|
оси вниз (+II, III, aVF; -aVL) |
отличаются: БЛНПГ -II, III, aVF, |
|
|
+ aVL |
|
|
|
ВСС |
Частота не повышена |
Около 1% в год |
|
|
|
