
6 курс / Кардиология / Белялов Ф. И. - Аритмии сердца - 2014
.pdf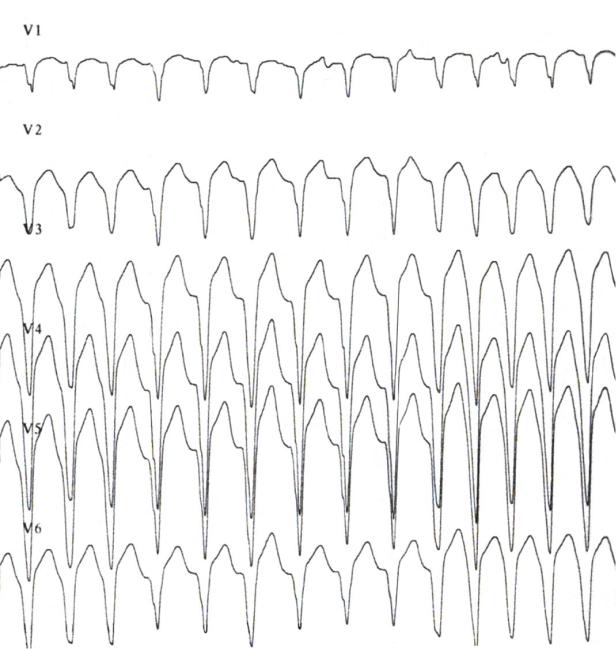
Рис. 227. Грудные отведения ЭКГ пациентки Л. во время ЖТ от 07.12.2010. В отведении V1 видна АВ диссоциация
291

Рис. 228. ЭКГ пациентки Л. во время ЖТ от 12.01.2011
Профилактика аритмии. С целью профилактики устойчивой ЖТ рекомендуют, прежде всего, провести ангиографию и чрескожное коронарное вмеша-
тельство, а при необходимости коронарное шунтирование и аневризмэктомию.
Для медикаментозной профилактики устойчивой ЖТ применяют амиодарон, который снижает риск внезапной смерти, особенно в комбинации с бета-блока- торами. В то же время, общая смертность не снижается, а при сердечной недостаточности III–IV ФК препарат может быть опасен. По-видимому, достаточно
эффективен и соталол (Kovoor P. et al., 1999). Бета-блокаторы не способны эф-
фективно предотвращать устойчивую ЖТ.
В случае сердечной недостаточности у пациентов после инфаркта миокарда риск внезапной сердечной смерти увеличился в 3,2 раза за пять лет наблюдения
(Adabag A.S. et al., 2008). Поэтому у пациентов с дисфункцией левого желудочка (ФВЛЖ < 30–35%) и сердечной недостаточностью после 40 сут целесообразна имплантация кардиовертера-дефибриллятора (ACC/AHA/HRS, 2008).
При частых приступах ЖТ без гемодинамических нарушений катетерная абляция снижает частоту рецидивов тахикардии (O'Callaghan P.A. et al., 2001).
Неустойчивые ЖТ обычно не вызывают гемодинамических нарушений и не требуют лечения. Для профилактики применяются бета-блокаторы (атенолол
100 мг 1 раз, метопролол 100 мг 2 раза). В случае дисфункции левого желудочка (ФВЛЖ < 40%) показаны ИАПФ. В контролируемых исследованиях применение препаратов 1 класса у пациентов после инфаркта миокарда ассоциировалось с
292

повышением летальности (Teo K.K. et al., 1993; CAST I), поэтому эти препараты
не показаны.
АВ блокады
АВ блокада встречается у 6–14% пациентов с инфарктом миокарда (Brady W.J., Harrigan R.A., 2001). При инфаркте миокарда нижней стенки проксимальная
АВ блокада 1 степени может развиться в 13% случаев, 2 степени — в 5% и 3 степени — в 3% (рис. 229, 230, 231). У большинства больных блокада спонтанно проходит в течение 72–96 ч.
Втрети случаев АВ блокада 1 степени переходит во 2 степень, а АВ блокада 2 степени с такой же частотой переходит в 3 степень. Прогрессирует АВ блокада
обычно постепенно через 24–48 ч.
У пациентов с инфарктом миокарда передней стенки чаще встречается дистальная АВ блокада с плохим прогнозом вследствие сердечной недостаточно-
сти, синкопе или кардиогенного шока.
АВ блокада высокой градации развивается после 3 недель от начала ин-
фаркта миокарда у 10,5% пациентов с сердечной недостаточностью и ассоциируется с повышением частоты (в 4 раза) обострений сердечной недостаточности
ижелудочковых тахикаритмий (в 5 раз) (Gang U.J.O. et al., 2011).
Враннем периоде нижнего инфаркта миокарда синусовая брадикардия и АВ блокада обычно вызваны ваготонией, часто преходящей и отвечают на атропин.
Через 24–72 ч после начала симптомов нарушение АВ проведения может быть
обусловлено (дополнительно к ваготонии) отеком тканей и эффект атропина снижается.
Вслучае острой брадикардии с ишемией миокарда или гемодинамическими
нарушениями показано введение 0,5–1 мг атропина в/в, который можно повто-
рять через 3–5 мин до эффекта или дозы 2 мг. В случае стойкой брадиаритмии проводят инфузию симпатомиметиков (например, начать допамин с 2–5 мкг/кг*мин [200 мг на 250 мл, 15 мл/ч]) или временную кардиостимуляцию. При инфаркте миокарда опасно введение аминофиллина.
Показаниями к временной кардиостимуляции считаются (ACC/AHA, 2004):
Асистолия.
Симптомная брадикардия (включая синусовую брадикардию с гипотензией и АВ блокадой Мобитц I c гипотензией без эффекта от атропина).
Двухпучковая БНПГ (альтернирующая или БПНПГ с альтернацией перед-
ней или задней ветви ЛНПГ).
Новая или неопределенной давности двухпучковая блокада с АВ блокадой 1 степени или АВ блокада Мобитц II.
Рис. 229. АВ блокада 2 степени I типa при нижнем инфаркте миокарда
Рис. 230. Полная АВ блокада при нижнем инфаркте миокарда
293

Рис. 231. Полная АВ блокада и фибрилляция предсердий при нижнем инфаркте миокарда
Таблица 101 Рекомендации по кардиостимуляции приостром инфаркте миокарда
(AHA/ACC/HRS, 2008; ВНОА, 2013)
Класс I (рекомендуется)
1.АВ блокада 3 степени на уровне пучка Гиса или ниже, а также стойкая АВ блокада 3 степени ниже пучка Гиса в сочетании с бифасцикулярной (альтерни-
рующей) блокадой.
2.Преходящая далекозашедшая АВ блокада 2 степени и 3 степени с уровнем поражения ниже АВ соединения в сочетании с БНПГ. Если локализация бло-
кады неизвестна, возможно проведение ЭФИ.
3.Стойко сохраняющаяся симптомная АВ блокада 2–3 степени.
Примечение. I класс — доказана эффективность.
Рис. 232. Полная АВ блокада, ритм АВ–соединения с экстрасистолией при
нижнем инфаркте миокарда
Нарушения внутрижелудочкового проведения
Блокада ножек пучка Гиса встречается у 4% пациентов с инфарктом миокарда с подъемом сегмента ST и ассоциируется с повышением госпитальной леталь-
ности (FTT).
294
Диагностика инфаркта миокарда
Несмотря на имеющиеся отличительные признаки, диагностика инфаркта миокарда при БНПГ, особенно левой ножки, остается трудной задачей. Напри-
мер, по данным исследования M.G.Shlipak с соавт. (1999), при БЛНПГ электрокардиографические признаки позволили диагностировать инфаркт миокарда
лишь в 30% случаев.
Внастоящеевремярекомендуютпроводитьтромболизисвсем пациентампри наличии ангинозных болей и новой или предположительно новой БНПГ, скрыва-
ющей изменения сегмента ST.
Заметим, что около половины инфарктов миокарда с БЛНПГ развивается без
ангинозных болей и таким пациентам часто не проводится адекватное лечение (Shlipak M.G. et al., 2000). При наличии БНПГ чаще встречается дисфункция левого желудочка, выше госпитальная и отдаленная (1–5 лет) летальность, хотя
этот признак не является независимым (Brilakis E.S. et al., 2001).
Выявление даже предположительных признаков инфаркта миокарда на ЭКГ,
может помочь в оптимальном ведении пациентов. Ведь активность маркеров некроза в крови возрастает только через несколько часов от начала инфаркта миокарда, а клинические проявления могут быть нетипичными.
Отметим, что наряду с описанными ниже признаками инфаркта миокарда при
БНПГ, важное значение имеет временная динамика изменений на ЭКГ и сравнение изменений с ЭКГ до появления симптомов.
Вслучае преходящей БНПГ удается увидеть признаки поражения миокарда в нормальных комплексах (рис. 239, 240). Важно знать, что перемежающаяся БЛНПГ иногда сопровождается отрицательным зубцом Т, который обусловлен
нарушениями реполяризации («память зубца Т») и не связан с ишемией мио-
карда. В этих случаях отрицательный зубец Т может сохраняться в течение нескольких часов и даже дней после исчезновения БЛНПГ.
Блокада левой ножки пучка Гиса
На рис. 233 представлены ЭКГ с БЛНПГ и доказанным инфарктом миокарда.
В отведениях V1–4 характерны следующие признаки септального и переднего ин-
фаркта:
депрессия сегмента ST 1 мм, отрицательный зубец Т,
подъем куполообразного сегмента ST > 5–7 мм,
зубцы QS, q, Q,
снижение амплитуды зубцов R в отведениях V3–4, по сравнению с отведе-
ниями V1–2.
Для бокового инфаркта миокарда характерны следующие признаки в отведениях V5–6:
подъем сегмента ST 1 мм,
зубец q, Q,
(Зубец Q нередко встречается при выраженной гипертрофии или неспецифическом фиброзе левого желудочка без инфаркта миокарда),
глубокий зубец S,
очень низкий зубец R,
ранняя зазубрина (первые 30 мс) на восходящем колене зубца R — экви-
валент q, Q.
Для нижнего инфаркта миокарда характерны следующие признаки в отведе-
ниях II и III:
депрессия сегмента ST 1 мм при доминирующем зубце Q или S,
значительный подъем куполообразного сегмента ST (> 5–7 мм),
295

qR или QR,
QS во II отведении,
ранняя зазубрина (первые 30 мс) на восходящем колене зубца R — эквивалент q, Q.
Важное значение приобретает диагностика инфаркта миокарда при БЛНПГ в
связи с необходимостью экстренного восстановления коронарного кровотока. Для инфаркта миокарда при БЛНПГ характерны конкордантные смещения ST со-
гласно критериям E.Sgarbossa (AHA/ACCF, 2013):
ST ≥ 1 мм в отведениях +QRS,
ST ≥ 1 мм в отведениях V1–3.
Однако важно помнить, что отсутствие данных критериев не исключает заболевания.
Конкордантный подъем сегмента ST ≥ 1 мм чаще (71% vs 44%) у пациентов с предположительно новой БЛНПГ ассоциируется с документированным инфарк-
том миокарда с окклюзией коронарной артерии, чем в случаях отсутствия данного феномена (Lopes R.D. et al., 2011). Эти данные поддерживают тактику экстренной реперфузии, предпочтительно инвазивной.
Рис. 233. Слева: передне–перегородочный инфаркт миокарда при БЛНПГ. Справа: распространенный передний инфаркт миокарда при БЛНПГ
296

Рис. 234. Пациент М., слева картина БЛНПГ от 12.01.2011, справа — ЭКГ от
26.01.11 с клиникой отека легких, фибрилляции желудочков,
повышением уровня тропонина Т. Однако при аутопсии признаков некроза миокарда не выявлено
Блокада правой ножки пучка Гиса
На рис. 237–240 представлены ЭКГ с доказанным инфарктом миокарда и наличием картины БПНПГ. Обычно кровоснабжение ПНПГ и перегородочной области осуществляется одной коронарной артерией (правой коронарной артерией
или передней нисходящей ветвью левой коронарной артерии), поэтому перегородочный инфаркт миокарда и БПНПГ часто сочетаются. В этом случае отмеча-
ется подъем сегмента ST 1 мм в отведениях V1–2, Зубец Q в этих отведениях не является надежным признаком.
297

Рис. 235. Преходящая полная БЛНПГ. В нормальных комплексах отведений V1–3 видны отрицательные зубцы Т, обусловленные субэндокардиальным инфарктом миокарда
Для переднего инфаркта миокарда характерны следующие признаки в отведениях V3–4:
подъем сегмента ST 1 мм,
зубец Q, QS.
Для бокового инфаркта миокарда характерны следующие признаки в отведении V5–6:
подъем сегмента ST > 1 мм,
депрессия сегмента ST, отрицательный зубец Т,
выраженный зубец Q (QRS, QrS): амплитуда 15% от амплитуды зубца
R, ширина 30 мс.
Для нижнего инфаркта миокарда характерны следующие признаки в отведении II:
подъем сегмента ST 1 мм,
зубец Q (исключить слабо выраженный r).
298

Рис. 236. Перемежающаяся внутрижелудочковая блокада и бессимптомный
инфаркт миокарда
Рис. 237. Распространенный передний инфаркт миокарда при БПНПГ
299

Рис. 238. ЭКГ до и через 3 дня после длительных ангинозных болей
Рис. 239. Субэндокардиальный передне-боковой инфаркт миокарда при БПНПГ
300
