
6 курс / Кардиология / Белялов Ф. И. - Аритмии сердца - 2014
.pdf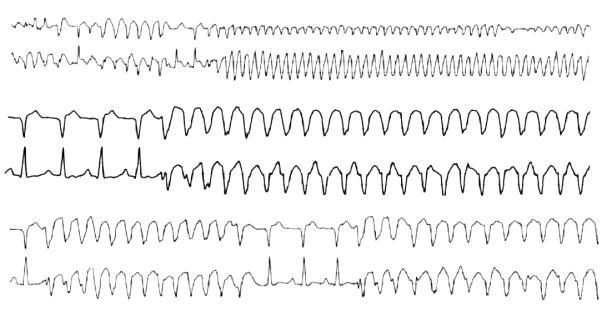
Желудочковый шторм
Желудочковый шторм (рис. 104) — особаяформажелудочковой тахиаритмии,
которая характеризуется (EHRA/HRS, 2009; ACC/AHA/ESC, 2006):
Рецидивами желудочковой аритмии в течение короткого времени: ≥ 3 отдельных эпизодов за 24 ч, которые потребовали вмешательства для ку-
пирования.
Частыми дефибрилляциями: ≥ 3 отдельных эпизодов с интервалом > 5 мин в течение 24 ч.
Непрекращающимися желудочковыми аритмиями: длительная желудочковая аритмия, рецидивирующая несмотря на попытки прекращения в те-
чение > 12 ч.
Причинами тяжелой желудочковой аритмии бывают ишемическая кардиомиопатия (68%), идиопатическая дилатационная кардиомиопатия (17%), аритмоген-
ная дисплазия правого желудочка (5%) (Nayyar S. et al., 2013). Обычно желудочковый шторм развивается у пациентов с низкой фракцией выброса ле-
вого желудочка. Лишь в 6% случаев не удается выявить структурного заболевания сердца.
Pис. 104. Желудочковый шторм
Лечение
Основным методом лечения желудочкового шторма является катетерная аб-
ляция, которая эффективна по данным мета-анализа у 72% пациентов (Nayyar
S.et al., 2013).
Вслучае развития желудочкового шторма у пациентов с инфарктом миокарда показана неотложная реваскуляризация, бета-блокаторы (пропранолол 0,1 г/кг,
метопролол 5 мг в/в до 3 раз через 2 мин), блокадой звездчатого ганглия.
Синдромы предвозбуждения желудочков
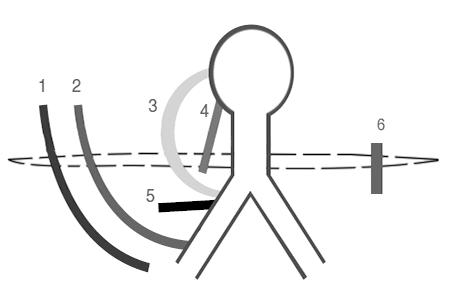
Раннее возбуждение (предвозбуждение) миокарда желудочков синусовыми или предсердными импульсами происходит через врожденные микроскопические волокна — так называемые дополнительные пути (ДП) (рис. 105). Чаще
141
всего встречается и имеет наибольшее клиническое значение типичное пред-
сердно-желудочковое соединение или пучок Кента.
Клиническая значимость тракта Джеймса между предсердиями и пучком Гиса недостаточно установлена. В настоящее время не существует убедительных до-
казательств специфического LGL-синдрома, характеризующегося коротким PR интервалом, нормальным комплексом QRS и тахикардией, связанной с пре-
сердно-Гисовым трактом (Olgin J.E., Zipes D.P., 2001)
Pис. 105. Дополнительные пути проведения. 1 — длинный атриовентрикулярный, 2 — артиофасцикулярный, 3 — нодофасцикулярный, 4
— нодовентрикулярный, 5 — фасцикуловентрикулярный, 6 — короткий атриовентикулярный (Ziad I. et al., 2009)
Синдром WPW
Под синдромом WPW (Wolf-Parkinson-White) понимают приступы НЖТ, связанные с наличием предсердно-желудочкового соединения или пучка Кента (рис. 106). Выявлена мутация гена (7q34–q36) ответственного за семейную форму синдрома WPW (Gollob M.H. et al., 2001).
Врожденное предсердно-желудочковое соединение встречается у 0,1–0,3%
населения, причем преобладают мужчины (60–70%). Частота пароксизмальных тахиаритмий при наличии электрокардиографических признаков ДП оценивается в 10–36%.
142
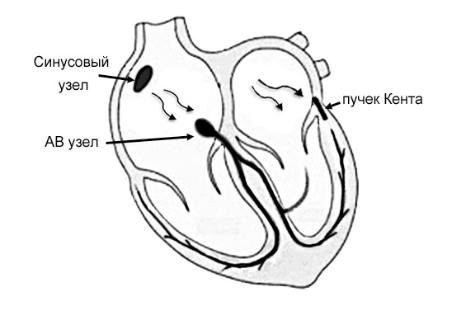
Pис. 106. Распространение импульса по основным и дополнительным
путям проведения
Диагностика
ЭКГ
Если существует ДП, то в большинстве случаев сначала возбуждается осно-
вание желудочка и это приводит к следующим изменениям на ЭКГ (рис. 108):
Укорочение интервала PR: PR < 120 мс, но интервал PJ нормальный, в отличие от БНПГ.
Широкий желудочковый комплекс: QRS > 100 мс.
Дельта-волна: пологое восходящее колено зубца R длительностью 20–70 мс
и высотой 2–5 мм. Нередко встречаются атипичные варианты дельта-волны: двухфазная или отрицательная в форме зубца q(Q), проявляющиеся только в одном–двух отведениях.
Заметим, что определить локализацию ДП по наличию и полярности дельта-
волны в различных отведениях ЭКГ весьма сложно. Например, предположитель-
ная локализация по типам А–С совпадает с данными ЭФИ только в 30–40%, а по таблице J.Gallagher — в 60% (Чирейкин Л.В. и соавт., 1999). Для проведения деструкции информативность этих методов недостаточна, а для медикаментозного лечения знание локализации ДП не имеет значения.
143
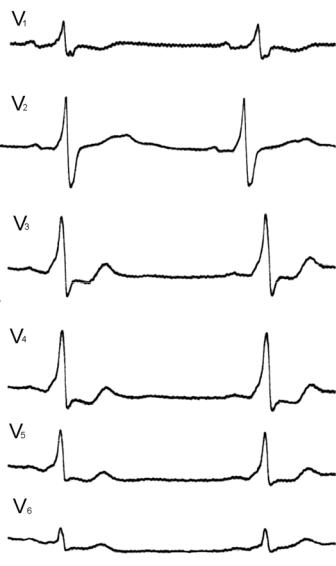
Рис. 107. Феномен WPW
Электрокардиографическая картина может быть атипичной, если интервал
PR ≥ 120 мс, комплекс QRS узкий, а дельта-волна слабо выражена. В этих слу-
чаях время проведения по нормальному АВ узлу и ДП является близким. Такие варианты заболевания не исключают высокую ЧСС при развитии ФП.
Интермиттирующая форма характеризуется наличием измененных и нормальных комплексов QRS на одной записи ЭКГ. В этих случаях в комплексах без
признаковпредвозбуждениямогут выявлятьсянарушенияреполяризации вследствие «электической памяти сердца». По данным холтеровского мониторирова-
ния ЭКГ преходящие признаки предвозбуждения выявлены у 67% пациентов
(Hindman M.C. et al., 1973).
При эхокардиографии в зоне предвозбуждения может определяться гипоки-
незия, более выраженная в септальной зоне, чем в области стенки левого желу-
дочка (Bart W.L.D. et al., 2010).
Симпатическая активация ускоряет проведение по ДП, в то время как измене-
ния тонуса парасимпатической нервной системы мало изменяет проведение. Иногда встречаются ЭКГ с признаками предвозбуждения и картиной БЛНПГ
(рис. 108). В этом случае чаще всего имеется предсерднофасцикулярный или
нодофасцикулярный дополнительный путь, волокна которого обычно внедря-
ются в правую ножку пучка Гиса.
144
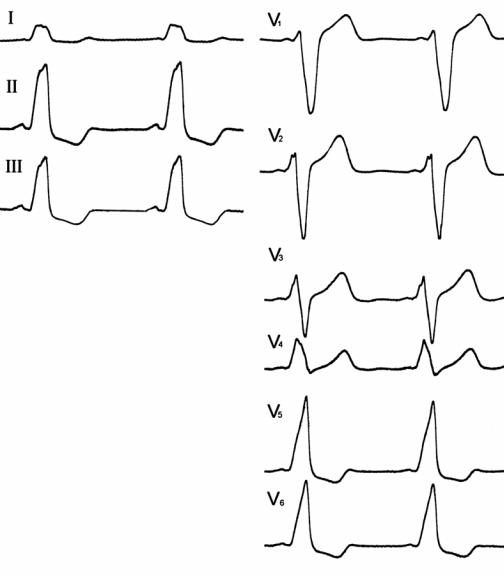
Рис. 108. Феномен предвозбуждения
Диагностика латентной и скрытой форм
Встречаются формы с нормальным интервалом PR и отсутствием дельта-
волны. При латентной форме такая картина обусловлена медленным ДП, левосторонней локализацией ДП или преходящей блокадой ДП. В этих случаях могут помочь приемы, усиливающие проявления феномена WPW:
Вагусная проба.
Блокада АВ проведения (верапамил, АТФ).
Электрофизиологическое исследование.
В случае скрытого ДП проведение импульса возможно только ретроградно (от
желудочков к предсердиям), поэтому признаки предвозбуждения на ЭКГ не видны. Ретроградный ДП можно выявить с помощью внутрисердечного ЭФИ или
во время реципрокной ритмичной узкокомплексной тахикардии с RP’ >100 мс.
Дифференциальная диагностика предвозбуждения
При нарушении внутрижелудочкового проведения возможны изменения комплекса QRS, похожие на дельта-волну. Такие случаи чаще всего встречаются при инфаркте миокарда, миокардите, кардиомиопатии, гипертрофии миокарда левого желудочка (рис. 109, 110, 111, 241).
145
Необходимость в уточнении природы нарушений проведения возникает при
наличии пароксизмальной тахикардии. В этих ситуациях, кроме анализа ЭКГ в момент тахикардии, полезны следующие диагностические приемы:
Вагусная проба — усиливается дельта-волна.
Тест с верапамилом или АТФ — усиливается дельта-волна.
Атропиновый тест — уменьшается дельта-волна.
Тест с прокаинамидом или гилуритмалом — уменьшается дельта-волна, усиливаются проявления внутрижелудочковой блокады.
Электрофизиологическое исследование.
Отметим, что изменение проведения по АВ узлу не изменяет ЭКГ в случае нодовентрикулярных волокон Махайма.
Формулировка диагноза
При наличии электрокардиографических признаков ДП по предложению Ра-
бочей группы экспертов ВОЗ (1980) используют термин феномен WPW, а в случае присоединения тахикардии — синдром WPW.
Выделяют следующие клинические формы феномена WPW:
Манифестирующая — постоянные изменения ЭКГ (укороченный PQ, дельта-волна, широкий QRS).
Интермиттирующая — преходящие изменения ЭКГ, включая бради- и тахизависимые блокады ДП. При суточном мониторировании ЭКГ типичные
изменения периодически исчезают в 30–40% случаев, что обычно связано с преходящей блокадой ДП.
Латентная — изменения ЭКГ появляются только при ЭФИ.
Скрытая — имеется только ретроградное проведение импульса по ДП,
поэтому ЭКГ покоя всегда нормальная и возможна ортодромная (АВ ре-
ципрокная) тахикардия.
Приведем несколько примеров оформления клинического диагноза при синдромах предвозбуждения желудочков:
Феномен WPW, интермиттирующая форма.
Синдром WPW, скрытая форма, пароксизмальная атриовентрикулярная
реципрокная тахикардия.
Синдром WPW, пароксизмальная фибрилляция предсердий с ЧСС до 240 в мин с обмороками.
Тахикардии при синдроме WPW
Врожденные ДП предрасполагают к возникновению пароксизмальных тахи-
кардий. Например, у половины больных с пучком Кента регистрируются тахикардии, среди которых встречаются следующие:
Ортодромная АВ реципрокная тахикардия 70–80%.
Фибрилляция предсердий 10–38%.
Трепетание предсердий 5%.
Антидромная АВ реципрокная и предвозбужденная тахикардии 4–5%.
Прогноз при большинстве тахикардий благоприятен, а частота внезапной
смерти составляет около 0,1% (Zardini M. et al., 1994).
В 20% случаев ортодромная АВ реципрокная тахикардия сочетается с пароксизмальной ФП.
Проведение импульсов от предсердий к желудочкам при синусовом ритме и реципрокных тахикардиях изображено на рис. 112. Заметим, что наличие призна-
ков ДП не исключает возможности развития у этих пациентов и других видов тахикардии. Например, достаточно часто выявляется АВ узловая реципрокная тахикардия, редко — ЖТ, чувствительная к верапамилу (Hu J. et al., 2012).
146
Обмороки при синдроме WPW связаны с быстрым проведением по ДП при
ортодромной тахикардии или ФП, встречаются в основном у детей и подростков, редко у взрослых и отсутствуют у пожилых (Brembilla-Perrot B. et al., 2013).
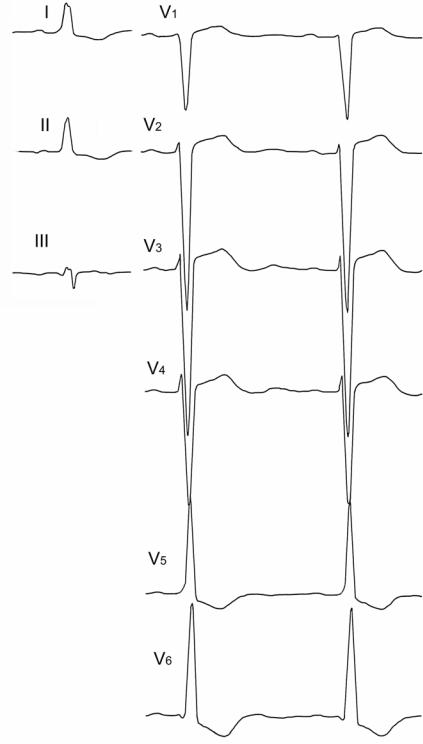
Рис. 109. В отведениях I и V5 регистрируется пологий подъем зубца R, похожий на дельта-волну. Пациент со вторичным инфекционным эндокардитом на фоне
недостаточности и стеноза аортального клапана и недостаточности митрального клапана
147
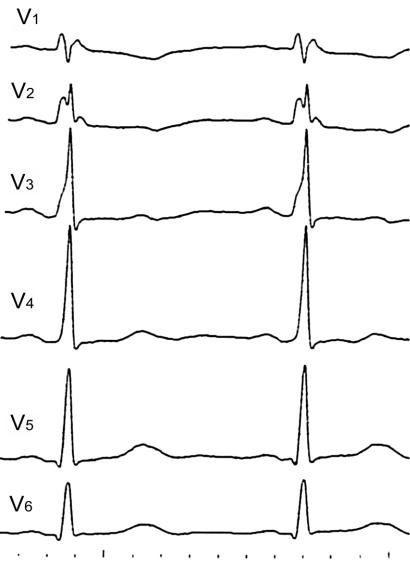
Рис. 110. В отведениях V3–4 регистрируется пологий подъем зубца R, похожий на дельта-волну. Пациент с хронической обструктивной болезнью легких и
легочным сердцем
148
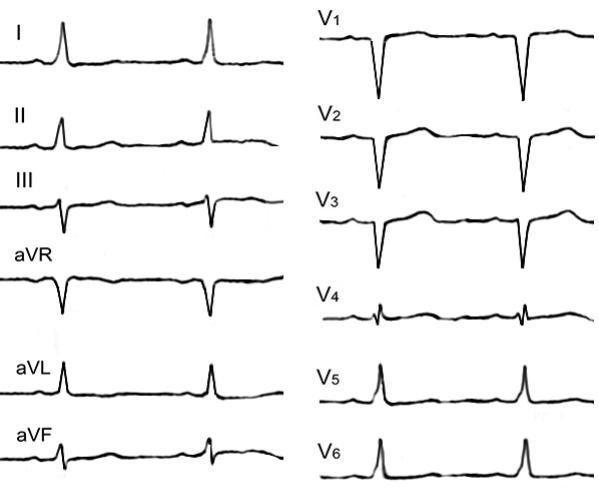
Рис. 111. Изменения ЭКГ в I, V5–6 отведениях, похожие на дельта-волну
Ортодромная тахикардия
Ортодромная (АВ реципрокная) тахикардия развивается по механизму reentry, когдаимпульсы проходят от предсердиякжелудочкамчерез нормальную
проводящую систему (АВ узел, система Гиса-Пуркинье), а возвращаются в предсердия через ДП. На ЭКГ такая тахикардия характеризуется следующими признаками (рис. 112):
Ретроградные зубцы Р’ (отрицательные во II отведении).
Зубец Р расположен за комплексом QRS с RP’ > 100 мс и обычно P’R >
RP’.
Тахикардия ритмичная, без АВ блокады.
Лучше всего предсердные зубцы видны в чреспищеводном отведении (рис. 114, 116).
В редких случаях медленного ретроградного проведения по ДП зубцы Р располагаются далеко позади комплекса QRS и P’R < RP’.
Тахикардия внезапно начинается и оканчивается, характеризуется ритмично-
стью и более высокой ЧСС (150–250 в мин), чем при АВ узловой реципрокной тахикардии. Широкие комплексы QRS во время тахикардии обусловлены наличием БНПГ и встречаются в 38–66%, т.е. значительно чаще, чем при АВ узловой
тахикардии.
Если блокада развивается в том желудочке, в котором расположен ДП, то ин-
тервал RP’ увеличивается и ритм тахикардии становится реже (эффект Кюмеля-
149
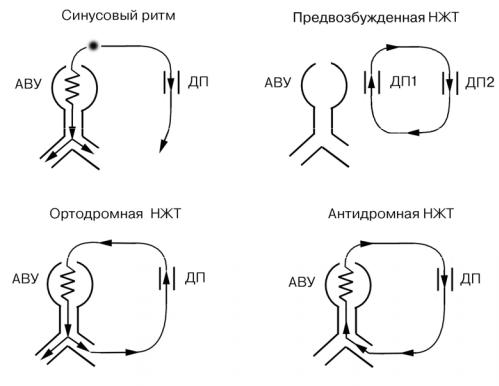
Слама). Подобная ситуация у пациентки с левосторонней локализацией ДП
представлена на рис. 113 и 114.
Рис. 112. Предсердно-желудочковое проведение при реципрокных тахикардиях (синдром WPW)
Антидромная тахикардия
Антидромная тахикардия встречается редко и развивается по механизму reentry, когда импульсы проходят от предсердия к желудочкам через ДП, а возвращаются в предсердия по нормальной проводящей системе (система ГисаПуркинье, АВ узел). На ЭКГ такая тахикардия характеризуется широкими ком-
плексами QRS. Зубца Р за широкими комплексами QRS практически не видно.
Значительно чаще встречается ортодромная тахикардия с блокадой проведения по ножкам пучка Гиса.
150
