
6 курс / Кардиология / Белялов Ф. И. - Аритмии сердца - 2014
.pdf
|
Таблица |
31 |
|
|
Предупреждение падений |
|
|
|
|
|
|
Мероприятия |
Характеристика |
|
|
|
|
|
|
Медикаменты |
Избегать медикаментов, провоцирующих падения |
|
|
|
|
|
|
Заболевания |
Лечение заболеваний, вызывающих падения (костномы- |
|
|
шечные, глазные, неврологические, вестибулярные...) |
|
||
|
|
||
Физическая |
Сохранять физическую активность; упражнения с плав- |
|
|
активность |
ными движениями (ходьба, в воде, тай-чи) |
|
|
Адекватная обувь |
Прочная, нескользящая и нетолстая подошва, адекват- |
|
|
ный размер, на шнурках туго затянутых |
|
||
|
Убрать провода, коробки, мебель с проходов; закрепить |
|
|
Домашняя |
напольные покрытия; расположить одежду, посуду, про- |
|
|
обстановка |
дукты для удобного доступа; нескользящие коврики в |
|
|
|
ванной |
|
|
Жизненное |
Ночники в спальне, коридорах и ванной; удобный доступ |
|
|
пространство |
к выключателям света (с подсветкой в темноте) |
|
|
Вспомогательные |
Поручни с обеих сторон лестницы, нескользящие сту- |
|
|
средства |
пеньки; унитаз с поручнями; поручни и прочные пласти- |
|
|
ковые сиденья в ванной |
|
||
|
|
||
Комбинированная терапия дезагрегантами (аспирин 75 мг + клопидогрел (75 мг) может быть целесообразна при высоком риске инсульта и невозможности
назначить пероральные антикоагулянты, если риск кровотечений невысок
(ACTIVE-A, 2009).
Перспективным методом профилактики тромбоэмболий, особенно для пациентов, не принимающих оральные антикоагулянты, представляется чрескожное закрытие аппендикса левого предсердий с помощью аппаратов WATCHMAN
(рис. 47) или PLAATO, которое оказалось не менее эффективным, чем постоян-
ный прием варфарина (PROTECT AF, CAP, PREVAIL). Имплантировать устройство удается у 95% пациентов, а риск периоперационных осложнений в последних исследованиях составил 4,1–4,5%.
На данном этапе развития метода пока далеко не всегда не удается добиться
полной окклюзии ушка и в 32% выявляется периаппаратный кровоток в ушко
предсердия, который, однако, не ассоциируется с повышением риска тромбоэм-
болий (Viles-Gonzalez J.F. et al., 2012).
Рис. 47. Аппарат WATCHMAN для закрытия аппендикса при ФП
81
Лечение тромбоэмболических осложнений
Даже проведение адекватной антикоагулянтной терапии не предотвращает полностью формирование тромбов в предсердиях и развитие тромбоэмболий.
Поэтому важно знание тактики лечения кардиоэмболических осложнений.
Кардиоэмболический инсульт
Лечение пациентов с ишемическим инсультом проводят в соответствие с со-
временными рекомендациями (AHA/ASA, 2005; European Stroke Initiative, 2002).
В случае госпитализации пациента не позднее 3 ч от начала инсульта и АД не
выше 180/110 мм рт. ст. возможно применение тканевого активатора плазмино-
гена(NINDS). Общаядозапрепаратасоставляет0,9 мг/кг( 90 мг). Сразуструйно
вводят 10% препарата, а через 60 мин оставшуюся дозу. Такой подход позволяет предупредить 160 случаев смерти или инвалидности на 1000 леченных больных. Эффективность тромболитиков подтверждена в исследованиях STARS и
PROACT II.
Впервые 48 ч ишемического инсульта необходимо назначить 162,5–325 мг
аспирина, который хотя и немного, но достоверно, снижает летальность и частоту ранних рецидивов инсульта.
Внастоящее время нет убедительных данных об эффективности гепарина
(как инфузии нефракционированного, так и низкомолекулярных) в остром периоде ишемического инсульта, в том числе и при ФП. Нефракционированный гепарин можно применять при длительной иммобилизации для профилактики
тромбоэмболии легочной артерии в дозе 5000 ед подкожно 2 раза в сутки.
Долгосрочная профилактика повторных инсультов должна проводиться пероральными антикоагулянтами. Назначают пероральные антикоагулянты после инсульта при исключении внутримозговых геморрагий с помощью магнитнорезонансной томографии. Обычно начинают прием варфарина сразу с поддер-
живающей дозы ориентируясь на МНО в пределах 2,0–3,0.
Предлагают начать/возобновить лечение оральными антикоагулянтами через 1 сут после транзиторной ишемической атаки, через 3 сут — после небольшого инфаркта, через 6 сут — после умеренного инфаркта и не ранее 14 сут — после большого инфаркта с вовлечением значительного числа артерий (EHRA, 2013).
Следует отметить возможность раннего повышения риска тромбоэмболий по-
сле начала лечения варфарином, особенно в первую неделю (Azoulay L . et al., 2014). Заслуживает внимание назначение гепарана в начале приема варфарина
сцелью нивелирования гиперкоагуляционной реакции.
Если имеются противопоказания для длительного лечения непрямыми антикоагулянтами, то показан аспирин (75–325 мг/сут) или клопидогрел (75 мг/сут),
которые снижают частоту рецидивов инсульта (Antiplatelet Trialist’s Collaboratioin,
CAPRIE). Заслуживает также внимания комбинация аспирина (25 мг) и дипиридамола (200 мг) 2 раз в сутки (ESPS II).
Тромбоэмболия легочной артерии
Хорошо известно, что ФП осложняется эмболиями в большой круг кровообра-
щения, а тромбоэмболии легочной артерия обычно рассматривается как причина аритмии.
Вместе с тем в ряде работ у пациентов с ФП выявили спонтанное эхоконтрастирование в полости правого предсердия, тромбы правого предсердия при
аутопсии (7,5%), а также повышенную частоту легочной эмболии (8–31%) (Aberg H., 1969; DeGeorgia M.A. et al., 1994; Flegel K.M., 1999; Kopecky S.L. et al., 1987).
Такие данные свидетельствуют, что ФП может быть причиной тромбоэмболии
легочной артерии.
82
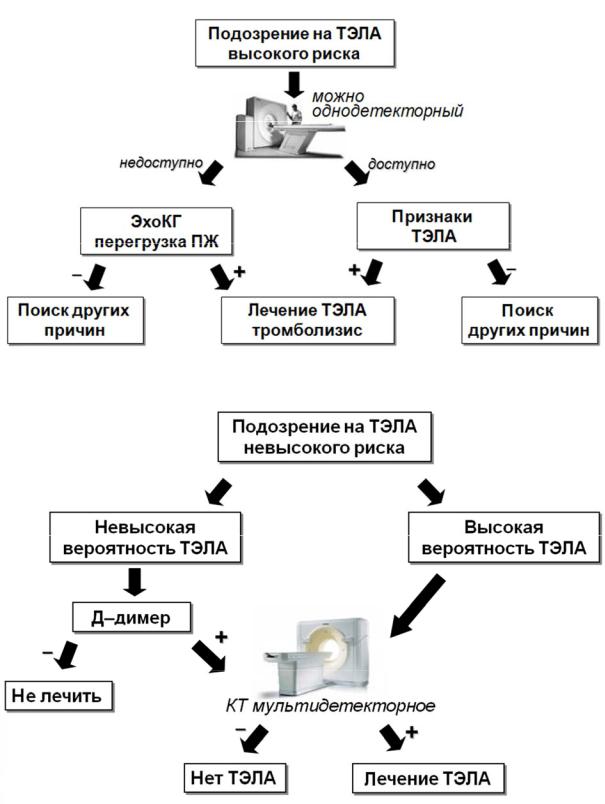
Диагностика тромбоэмболии легочной артерии нередко представляет серьез-
ную проблему. Алгоритм диагностики синдрома, предложенный экспертами Европейского общества кардиологов (2008) представлен на рис. 48.
Рис. 48. Алгоритм диагностики и лечения тромбоэмболии легочной артерии
(ESC, 2008). КТ — компьютерная томография, ЭхоКГ — эхокардиография, ТЭЛА — тромбоэмболия легочной артерии
83
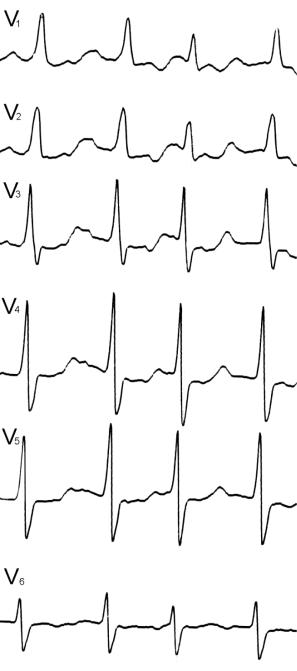
Электрокардиографическаякартинас перегрузкой правыхотделов сердцапо-
казана на рис. 49, 50 и 51.
Рис. 49. Фибрилляция предсердий. Перегрузка правого желудочка вследствие
рецидивирующей тромбоэмболии легочной артерии
84
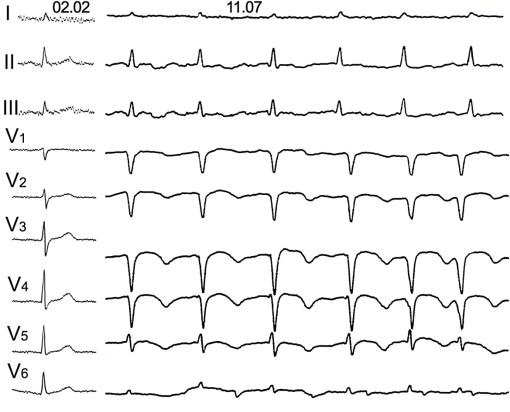
Рис. 50. Острая тромбоэмболия легочной артерии, вторичная фибрилляция предсердий, перегрузка правого желудочка и псеводинфарктные изменения у
пациента с раком кишечника. 02.02 — ЭКГ в анамнезе. 11.07 — ЭКГ через
несколько часов после появления кардиалгии, гипотензии и сердцебиения
При массивной тромбоэмболии для повышения сердечного выброса применяют симпатомиметики (допамин, добутамин), а введение жидкости не должно превышать 500 мл. В этих случаях рекомендуется введение тромболитиков
(ускоренный режим — стрептокиназа 1,5 млн за 2 ч или тканевой активатор плаз-
миногена 50 мг за 15 мин). Если не удается вывести пациента из шока возможно проведение экстренной эмболэктомии. После тромболизиса назначают инфузию гепарина 800–1000 ед/час добиваясь повышения активированного частичного тромбопластинового времени до 50–70 с.
При тромбоэмболии легочной артерии невысокого риска нефракционирован-
ному гепарину (инфузия или подкожно 333 ед/кг и далее 250 ед/кг 2 раза) предпочитают фондапаринукс или низкомолекулярные гепарины (ACCP, 2012).
Заметим, что кровохаркание не является противопоказанием для введения гепарина.
Варфарин начинают в первые дни на фоне лечения гепарином и отменяют последний через 5 дней при достижении МНО 2–3 в течение двух дней подряд. Для лечения и профилактики тромбоэмболии легочной артерии разрешен рива-
роксабан и ожидают решения регулирующих органов апиксабан, эдоксабан, дабигатран.
85
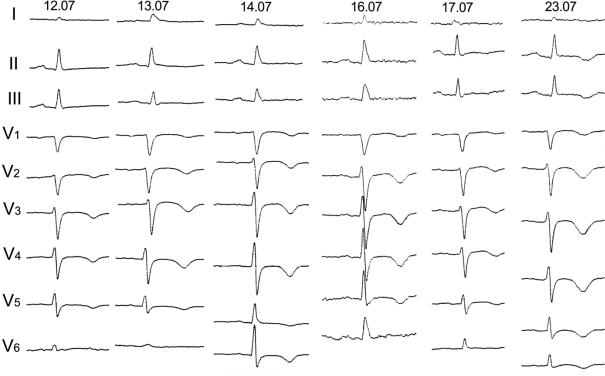
Рис. 51. Острая тромбоэмболия легочной артерии. ЭКГ в динамике
Практические рекомендации
При возникновении ФП можно контролировать ЧСС до 24 ч, ожидая спонтанного восстановления синусового ритма.
Если ФП продолжается > 2 сут требуется антикоагулянтная терапия в течение 3 нед. до кардиоверсии и 4 нед. после, независимо от способа
кардиоверсии.
Если ФП продолжается > 2–7 сут, то предпочтительнее восстанавливать синусовый ритм с помощью электрической кардиоверсии.
При отсутствии очевидной причины ФП нужно оценить уровень тиреотропного гормона в плазме.
При восстановлении синусового ритма нужно помнить о возможности
синдрома бради-тахикардии, особенно у пожилых, при головокружении или обмороках в анамнезе, невысокой ЧСС.
Применение нескольких ААП может увеличить риск проаритмогенных эффектов и требует оценки отношения польза/риск.
При ЧСС > 250 в мин обычно имеется дополнительный путь проведе-
ния, ускоренное проведение через АВ узел или гипертиреоз.
При пароксизмальной, особенно частой и длительной, ФП профилактическое лечение антикоагулянтами проводится аналогично постоянной
форме.
У пациентов до 60 лет без сердечно-сосудистых заболеваний риск нет необходимости в профилактике тромбоэмболий.
В случае повышенного риска травматизма на производстве или во время спортивных состязаний, приема нестероидных противовоспали-
тельных препаратов длительный прием непрямых антикоагулянтов не-
желателен.
86
Трепетание предсердий
Частота трепетания предсердий в 2,5 раза выше у мужчин и нарастает с воз-
растом: от 5 случаев на 100000 населения до 50 лет до 587 случаев на 100000
населения старше 80 лет (Granada J. et al., 2000).
Этиология
Причины трепетания предсердий во многом сходны с описанными выше в случае ФП. Обычно причиной ТП является структурное поражение предсердий.
Изолированное трепетание предсердий, при отсутствии гипертензии, болезни легких или структурной патологии сердца встречается редко, исключая спортсменов, людей, злоупотребляющих алкоголем, и пациентов с гипертиреозом.
Лекарственно–индуцированное трепетание предсердий выявляется при лечении ФП препаратами 1С, а также 1А и 3 класса (Marcus F.I., 1990; Reithmann
C., 2003). В этом случае антиаритмические препараты способствуют формированию более медленных и ритмичных возбуждений предсердий.
Патофизиология
При трепетании предсердий волна возбуждения распространяется вокруг крупных анатомических образований по одному пути.
В популярной до настоящего времени классификации H.Wells (1979) выде-
ляют I и II типы трепетания предсердий, которые близко соответствуют типичной
и атипичной форме соответственно
.
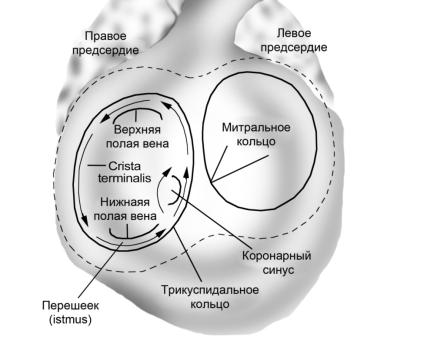
Рис. 52. Волна возбуждения при типичном трепетании предсердий
В 90% случаев типичной формы волна возбуждения распространяется против
часовой стрелки — вверх по межпредсердной перегородке и задней стенке правого предсердия, огибая верхнюю полую вену, затем вниз по передней и боковой
стенкам вдоль crista terminalis вокруг нижней полой вены к трикуспидальному кольцу и через перешеек (истмус) возвращается к межпредсердной перегородке
87
(рис. 52). В 10% типичного трепетания предсердий возбуждение движется по ча-
совой стрелке.
Такой механизм аритмии позволяет эффективно использовать абляцию для прерывания возвратного возбуждения в области истмуса между нижней полой
веной и трикуспидальным кольцом (истмус-зависимое трепетание предсердий). Реже встречаются формы трепетания предсердий с возвратным возбужде-
нием вокруг митрального кольца, рубцов и легочных вен, коронарного синуса и других анатомических образований.
Атипичное трепетание предсердий чаще развивается при значительном по-
ражении предсердий, предшествующей хирургии сердца или катетерной абляции.
Нередко трепетание предсердий инициируется короткими эпизодами предсердной тахикардии или ФП, поэтому после успешной абляции трепетания предсердий у большинства пациентов регистрируется ФП (Ellis K. et al., 2007).
Трепетание предсердий часто персистирует и требует для прекращения электрической кардиоверсии или абляции.
ЭКГ
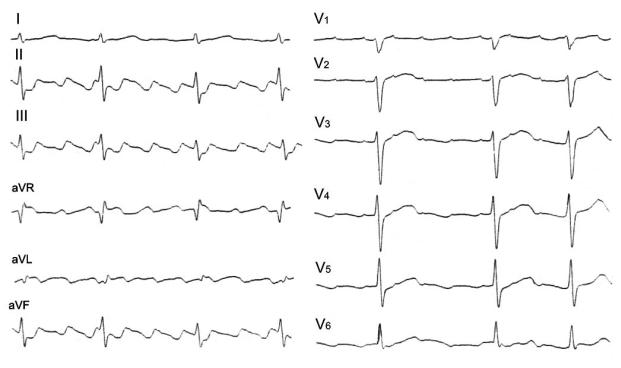
При типичном трепетании предсердий (I типа) на ЭКГ вместо зубцов Р определяются ритмичные волны F с частотой обычно 240–340 в мин (при отсутствии антиаритмического лечения). Различия FF интервалов не превышает 20 мс.
При типичном трепетании предсердий с возбуждением против часовой стрелки во II и III отведениях регистрируются волны F «пилообразной» формы с выраженной отрицательной фазой, а в отведении V1 положительные зубцы F (рис. 53). В случае возбуждения по часовой стрелке, наоборот, в нижних отведе-
ниях волны F положительные, а в отведении V1 — отрицательные.
88
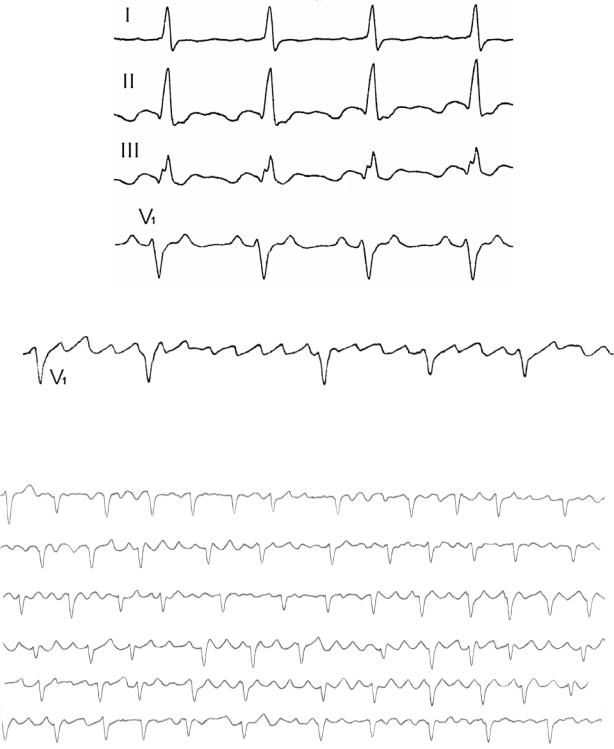
Рис. 53. Типичное трепетание предсердий
Рис. 54. Крупноволновая фибрилляция предсердий.
F волны различной продолжительности, формы и амплитуды
Рис. 55. Крупноволновая фибрилляция предсердий.
F волны различной продолжительности, формы и амплитуды
89
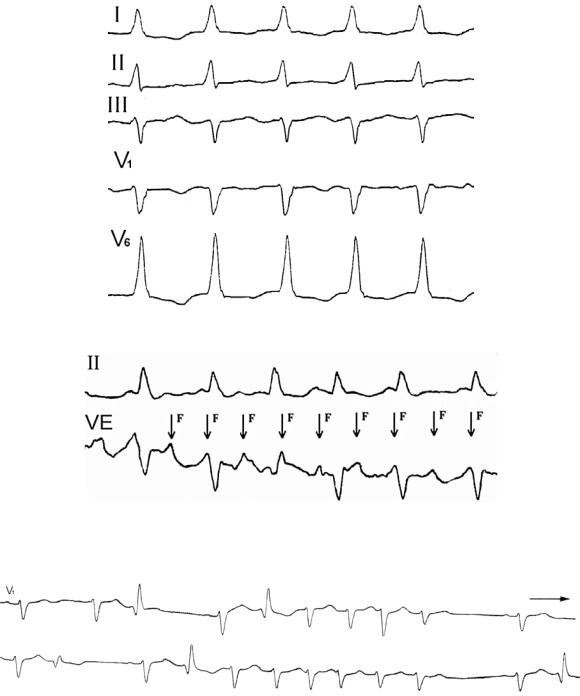
Рис. 56. Трепетание предсердий. Волны F плохо видны на поверхностной ЭКГ
Рис. 57. Трепетание предсердий. Возбуждение предсердий с частотой 280 в
мин видно в чреспищеводном отведении VE
Рис. 58. Возникновение трепетания предсердий после экстрасистолии
90
