
6 курс / Кардиология / Белялов Ф. И. - Аритмии сердца - 2014
.pdf
Таблица 50
Рекомендации по катетерной абляции дополнительных путей (ВНОА, 2013)
Класс I (рекомендуется)
1.Пациенты с симптомными АВ реципрокными тахикардиями, устойчивыми к антиаритмическим препаратом, а также при непереносимости препаратов
пациентом или его нежелании продолжать долгосрочную лекарственную терапию.
2.Пациенты с ФП (или другой предсердной тахиаритмией) и быстрым желу-
дочковым ответом, связанным с антероградным проведением импульса по ДП, если тахикардия устойчива к действию антиаритмических препаратов, а
также при непереносимости препаратов пациентом или его нежелании продолжать длительную антиаритмическую терапию.
Класс II (целесообразно)
1.Пациенты с АВ реципрокной тахикардией или ФП с высокой частотой сокращений желудочков, определяемой при ЭФИ по поводу изучения механизмов.
2.Пациенты с предвозбуждением желудочков, не имеющие симптомов, если их профессиональная деятельность, страховые возможности, душевный комфорт или интересы общественной безопасности будут нарушены в ре-
зультате возникновения спонтанных тахиаритмий.
3.Пациенты с ФП и контролируемой частотой желудочковых ответов с проведением по ДП.
4.Пациенты с семейным анамнезом внезапной сердечной смерти.
Оперативное лечение
В настоящее время оперативное лечение ДП применяется редко. Оперативная деструкция осуществляется в условиях искусственного кровообращения или
без него, через эндоили эпикардиальный доступ. Деструкция ДП осуществля-
ется с помощью пересечения острым путем, криодеструкции, электродеструкции, химической денатурации.
Эффективность около лечения достигает 100%. Летальность метода около 1,5%, а если одновременно проводится коррекция порока сердца — 2–5%. АВ блокада 3 степени появляется в 0,8%, что связано с разделением предсердий и
желудочков в зоне ДП во время операции. Повторная деструкция требуется в 0–
3%.
Практические рекомендации
Нормальная ЭКГ не исключает наличия ДП.
Определение локализации ДП по наличию и полярности дельта-волны в различных отведениях ЭКГ не имеет существенного клинического значе-
ния.
Врожденный пучок Кента может проявляться на ЭКГ псевдоинфарктными
изменениями.
Тактика ведения синдрома предвозбуждения желудочков определяется наличием тахикардии и проводящими свойствами ДП.
Пациентам определенных профессий с признаками предвозбуждения на
ЭКГ требуется определение электрофизиологических свойств ДП в связи с высоким риском неблагоприятных ситуаций уже при первом приступе тахикардии.
161
Верапамил и дигоксин ускоряют проведение по дополнительному пути
Кента и могут быть опасными при развитии фибрилляции или трепетания предсердий.
АВ узловая реципрокная тахикардия может быть обусловлена ретро-
градно функционирующим ДП.
При тахикардии с очень высокой ЧСС (> 200–250 в мин) нужно исключать
синдром предвозбуждения желудочков.
162

Внезапная сердечная смерть
Диагностика
Внезапная сердечная смерть определяется как неожиданная естественная
смерть вследствие сердечных причин в течение короткого времени (обычно до 1 ч) от появления острых симптомов (ВОЗ).
Ключевыми в этом определении являются быстрый летальный исход и отсут-
ствие тяжелого прогрессирующего поражения сердца, которое может вызвать смерть. Например, нет признаков отека легких или шока, вызванных инфарктом
миокарда.
В данном главе будет обсуждаться внезапная аритмическая смерть, которую часто отождествляют с понятием внезапная сердечная смерть. Заметим, что
ограничение временного интервала до 1 ч в основном преследовало цель повысить вероятность аритмического механизма смерти. Действительно, наиболее
частым механизмом смерти в ситуации, описанной в определении, является тахиаритмия. Однако внезапная смерть может быть также обусловлена массивной
тромбоэмболией, разрывом аорты или сердца. С другой стороны, пациент может погибнуть во время многочасовой ЖТ, сопровождавшейся шоком и последующими осложнениями, но эта аритмическая смерть не будет внезапной.
Заметим, что смерть представляет собой необратимое прекращение всех
биологических функций и поэтому в случае выживания пациента точнее было бы
говорить об остановке сердца.
Частота внезапной смерти (до 1 ч от начала симптомов) по данным многолетнего Фремингемского исследования составила 13% всех случаев естественной смерти, причем мужчины умирали внезапно в 3 раза чаще (Schatzkin A. et al.,
1984). В Массачусетском исследовании смерть у мужчин в 21%, а у женщин в
14,5% соответствовала критериям внезапной смерти (Kannel W.B., Schatzkin A.,1985). Повышенный риск внезапной смерти у мужчин связывают с преобладанием ИБС.
Причины и факторы риска
По данным эпидемиологических исследований в США в 1998 году 64% смер-
тей при заболеваниях сердца развивались внезапно, а среди последних у 65% имела место ИБС (Zheng Z.J. et al, 2001). С другой стороны, пациенты с ИБС в
50% случаев умирают внезапно (Kannel W.B. et al, 1975). Даже среди умерших
внезапно в возрасте 21–30 и 31–40 лет на аутопсии ИБС в качестве причины вы-
явили в 37 и 80% случаев (Arzamendi D. et al., 2011).
Коронарная обструкция приводит к острой ишемии или инфаркту миокарда,
способствующим развитию жизнеопасных аритмий и прежде всего ФЖ (рис. 128). Например, в сердцах умерших внезапно пациентов в 21% случаев выявили ост-
рый инфаркт миокарда, а в 41% случаев — перенесенный ранее инфаркт миокарда (Farb A. et al., 1995). Признаки острого коронарного повреждения (разрывы бляшки, тромбоз) находили в 89% сердец с острым инфарктом миокарда, в
46% — с перенесенным инфарктом миокарда и в 50% случаев при отсутствии признаков инфаркта миокарда.
163

Факторы риска ИБС
(возраст, диабет, дислипидемия)
Коронарный атеросклероз
(повреждение левого желудочка)
Триггерные факторы
(ишемия, алкоголь, лекарства…)
ФИБРИЛЛЯЦИЯ ЖЕЛУДОЧКОВ
ВНЕЗАПНАЯ СМЕРТЬ
Рис. 128. Патогенез внезапной смерти при ИБС
Около 10% случаев внезапной смерти развивается при сердечной недоста-
точности, связанной как с первичной, так и постинфарктной кардиомиопатией. Пациенты с сердечной недостаточностью в 50–60% умирают внезапно независимо от этиологии, при этом чаще при нетяжелой форме заболевания (MERITHF).
В5–10% случаев установить структурные изменения сердца при внезапной
смерти выявить не удается. Такие случаи расцениваются как первичная вне-
запная аритмическая смерть (sudden arrhythmic death syndrome). Эти случаи могут быть связаны с различными аритмическими синдромами.
Висследовании CASPER среди пациентов, выживших после внезапной
смерти без снижения ФВЛЖ, лишь у 56% удалось установить определенный ди-
агноз (Krahn A.D. et al., 2009). Среди последних выявили синдром удлиненного интервала QT (23%), катехоламинергическую полиморфную ЖТ (23%), аритмогенную кардиомиопатию правого желудочка (17%), раннюю реполяризацию (14%), коронарный спазм (11%), синдром Бругада (9%) и миокардит (3%).
Повышение риска внезапной сердечной смерти, а также синкопе, ФП, тяжелых
желудочковых тахикардий выявлено недавно при малом интервале QT.
Синдром укороченного интервала QT диагностируется в следующих слу-
чаях (HRS/EHRA/APHRS, 2013):
1.Укорочение интервала QTc ≤ 330 мс (рис. 129).
2.Укорочение интервала QTc < 360 мс и наличие хотя бы одного признака —
семейный анамнез диагноза синдрома укороченного интервала QT, семейный анамнез внезапной смерти в возрасте ≤ 40 лет, выжившие после эпизода
ЖТ/ФЖ при отсутствии заболевания сердца.
Синдром укороченного интервала QT обусловлен генетическими дефектами (KCNH2, KCNQ1 KCNJ2), влияющими на ионные каналы проводящей системы
сердца. Обычно выявляется до 30-летнего возраста и в три раза чаще у мужчин.
Проявляется синдром чаще остановками сердечной деятельности, обмороками,
сердцебиениями, ФП. Частота остановки сердца составляет 1,3% в год между 20
и 40 годами (Mazzanti A. et al., 2014).
Для профилактики внезапной смерти применяют ИКД, а при невозможности или недостаточной эффективности устройства — хинидин.
164
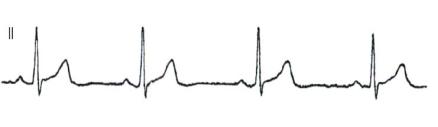
Рис. 129. ЭКГ молодого человека 23 лет с укороченным интервалом QTc (313 мс), умершего внезапно через месяц. Скорость записи 25 мм/с
Примерно в 40–60% случаев «первичной» внезапной сердечной смерти выявляют синдром Бругада, который диагностируют при наличии следующих при-
знаков (HRS/EHRA/APHRS, 2013):
1.Подъем ST I типа ≥ 2 мм в одном и более правых отведениях V1–2, расположенных во 2, 3 или 4 межреберьях, который появился спонтанно или после
провокационного теста с антиаритмиками 1 класса (рис. 130).
2.Подъем ST II или III типа в одном и более правых отведениях V1–2, располо-
женных во 2, 3 или 4 межреберьях, если провокационный тест с антиаритмиками 1 класса индуцировал появление подъема ST I типа.
Электрокардиографические признаки синдрома Бругада регистрируются до
0,15% населения, причем в девять раз чаще у мужчин, и часто бывают преходя-
щими (Matsuo K. et al., 2001).
Блокаторы натриевых каналов (гилуритмал, прокаинамид) могут выявить
подъем ST при латентной форме и даже спровоцировать полиморфную ЖТ (Rolf
S. et al., 2003; Morita H. et al., 2003).
При семейных формах синдрома Бругада выявлены генетические дефекты — мутации генов SCN5A и SCN10A , ответственных за натриевые каналы. Этот генетические дефекты расположны в другом участке, чем при синдроме
удлиненного интервала QT, и передаются по аутосомно-доминантному типу (Hu
D., et al., 2014).
Пациентам с синдромо Бругада рекомендуется избегать медикаментов, которые могут усилить или вызвать подъем ST (прокаинамид, пропафенон, амит-
риптилин, кломипрамин и т.д. (http://www.brugadadrugs.org)), избыточного
потребления алкоголя, а также немедленно снижать лихорадку антипиретиками.
Профилактика внезапной смерти заключается в имплантации кардиовертерадефибриллятора пациентам после внезапной сердечной смерти, с документированной спонтанной устойчивой ЖТ, с обмороками предположительно связанными с ЖТ. Возможно назначение хинидина при невозможности имплантации ИКД, наличии наджелудочковых аритмий (Belhassen B. et al, 2004; Yang F. et al., 2009).
165
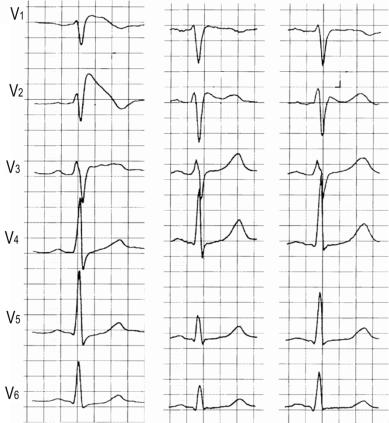
Рис. 130. ЭКГ при синдроме Бругада типы I, II и III
Вряде исследований было выявлена связь ранней реполяризации желудоч-
ков (рис. 131) с жизнеопасными желудочковыми аритмиями/внезапной смертью,
особенно у пациентов с хронической ИБС или острым инфарктом миокарда
(Antzelevitch C., Yan G.X., 2011; Lévy S., Sbragia P., 2011; Patel R.B. et al., 2010).
Мета-анализ S.Wu и соавт. (2013) показал повышение риска аритмогенной смерти на 70% у лиц с ранней реполяризации желудочков.
Эксперты HRS/EHRA/APHRS (2013) рекомендуют использовать следующие
критерии синдрома ранней реполяризации желудочков:
1.Подъем точки J ≥ 1 мм в ≥ 2 последовательных нижних и/или боковых отведениях стандартной ЭКГ у пациентов с успешной реанимацией после полиморфной ЖТ/ФЖ, которые нельзя объяснить другими причинами.
2.После внезапной сердечной смерти с отрицательными данными аутопсии и
подъем точки J ≥ 1 мм в ≥ 2 последовательных нижних и/или боковых отведе-
ниях стандартной ЭКГ.
Вслучае отсутствия жизнеопасных событий диагностируется феномен ран-
ней реполяризации желудочков.
Выделили признаки «злокачественной» формы синдрома ранней реполяризации желудочков с изменениями в нижних и боковых отведениях, высокой амплитудой J–волны более 2 мм, горизонтальным или косонисходящим сегментом
ST после J–волны (Derval N. et al., 2011; Krahn A.D., Obeyesekere M.N., 2013; рис. 132). Описаны семейные формы синдрома ранней реполяризации желудочков,
передающиеся по аутосомно–доминантному варианту (Gourraud J. et al., 2013).
166
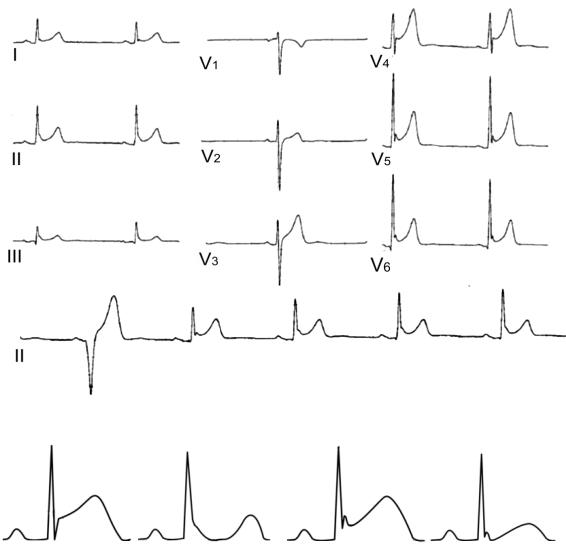
Рис. 131. ЭКГ при ранней реполяризации желудочков. Скорость записи 25 мм/с
Рис. 132. Два кардиоцикла слева являются признаками неблагоприятного
прогноза при ранней реполяризации желудочков
Предлагают синдром ранней реполяризации желудочков разделить на тип А (молодые, асимптомные, физически активные мужчины, J-волна доминирует в прекордиальных отведениях, исчезает обычно к 20 годам) и тип В (пациенты среднего возраста с горизонтальным подъемом ST, злокачественные желудочковые аритмии при определенных ситуациях [ишемия миокарда, симпатикото-
ния]) (Lombardi F., 2013).
Важное значение имеет обследование родственников жертвы внезапной сердечной смерти. Среди молодых (до 35 лет) родственников первой степени пациента, умершего внезапно, в четыре раза чаще обнаруживали сердечно-со-
судистые заболевания: ИБС — в 6 раз чаще, кардиомиопатии — в 18 раз, желу-
дочковые аритмии — в 19 раз (Ranthe M.V. et al., 2012). У 30% членов семьи жертвы внезапной сердечной смерти находят потенциальной врожденные забо-
левания сердца, чаще синдром удлиненного интервала QT, реже катехоламинергическая полиморфная ЖТ, синдром Бругада и другие заболевания
(McGorrian C. et al, 2013).
167
Клиника
При анализе событий, предшествующих летальному исходу, выделяют продромальный периодс появлением или усилением сердечных симптомов, внезап-
ное ухудшение состояния перед остановкой сердца, остановку сердечной деятельности и необратимую биологическую смерть (рис. 133).
Продром
Новые/усилившиеся симптомы
боль в груди одышка сердцебиение слабость
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Начало |
|
|
|
|
Остановка |
|
|
|
|
|
|
Внезапное |
|
|
|
|
сердца |
|
|
|
|
|
изменение клиники |
|
|
|
|
|
|
|
|
|
дни- |
|
|
аритмия |
< 1 ч |
|
внезапный коллапс |
|
минуты- |
||
|
месяцы |
|
|
|
|
отстутствие |
|
недели |
|||
|
|
|
|
|
|
|
|
||||
|
|
|
|
гипотензия |
|
|
|
|
кровообращения |
|
|
|
|
|
|
боль в груди |
|
|
|
|
потеря сознания |
|
|
|
|
|
|
одышка |
|
|
|
|
|
|
|
|
|
|
|
головокружение |
|
|
|
|
|
|
|
Биологическая
смерть
нет эффекта реанимации или отсутствие электрической, механической или ЦНС функции
Рис. 133. Развитие событий при внезапной смерти
(Myerburg R.J., Castellanos A., 2001)
Ухудшение состояния в виде появления или усиления стенокардии или стенокардии в течение месяца перед остановкой сердца регистрировались в 28%, а
в ближайшие 4 часа — в 24% случаев (Liberthson R.R. et al., 1974).
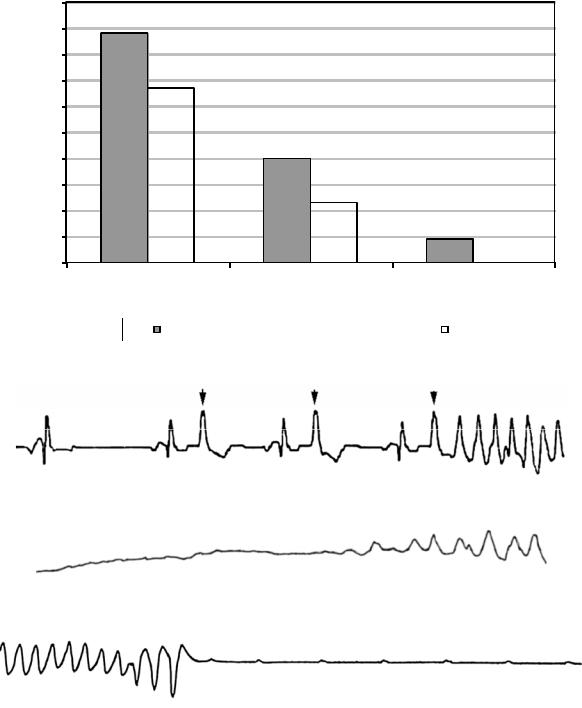
Основной формой электрической активности сердца при внезапной сердечной смерти является ФЖ и ЖТ (80–85%), реже встречается асистолия (15–20%), имеющая гораздо худший прогноз (рис. 134, 136). Отметим, что брадиаритмия
может предшествовать (вызывать) ФЖ.
При остановке сердечной деятельности в условиях стационара среди пациентов имеющих серьезные заболевания преобладает асистолия (35%) и реже выявляются электромеханическая диссоциация (32%), ФЖ (14%) и безпульсовая ЖТ (9%) (Nadkarni V.M. et al., 2006).
Последовательность электрофизиологических событий, регистрируемая во
время длительного мониторирования ЭКГ при внезапной смерти, может выглядеть следующим образом: желудочковая экстрасистолия — ЖТ — ФЖ или желудочковая экстрасистолия — ФЖ или сразу развивается ФЖ (рис. 135).
168
100 |
|
|
90 |
|
|
80 |
|
|
70 |
|
|
60 |
|
|
% 50 |
|
|
40 |
|
|
30 |
|
|
20 |
|
|
10 |
|
|
0 |
|
|
ЖТ |
ФЖ |
Асистолия |
|
Реанимированные и госпитализированные |
Выписанные |
Рис. 134. Выживаемость в зависимости от механизма внезапной остановки |
||
сердца (Myerburg R.J. et al., 1980) |
|
|
Рис. 135. Начало ФЖ после желудочковой экстрасистолы. Скорость записи 25 мм/с
Рис. 136. ФЖ во время холтеровского мониторирования.
Скорость записи 25 мм/с
Рис. 137. Трепетание желудочков перешедшее в полную АВ блокаду без замещающего ритма. Скорость записи 25 мм/с
После успешной реанимации пациента на ЭКГ возможны изменения в виде
феномена ранней реполяризации с наличием или отсутствием преходящего подъема сегмента ST (рис. 138, Lellouche N. et al., 2011). В случае изолированного подъема сегмента ST следует заподозрить инфаркт миокарда.
169
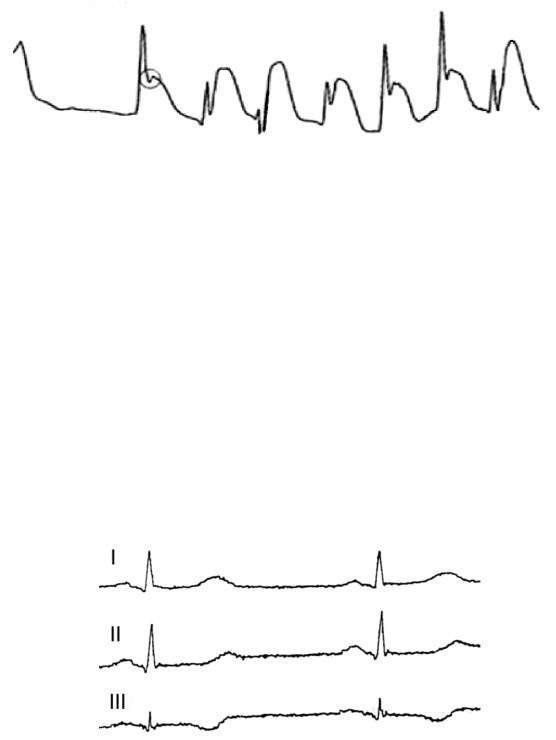
Рис. 138. Феномен ранней реполяризации с подъемом сегмента ST после реанимации (Lellouche N. et al., 2011). Скорость записи 25 мм/с
Формулировка диагноза
Большинство случаев внезапной смерти происходит на фоне явной или ма-
лосимптомной ИБС, особенно часто после инфаркта миокарда (рис. 139, 140). Поэтому при отсутствии других очевидных факторов риска внезапной смерти ра-
зумно формулировать диагноз в рамках ИБС.
В то же время у молодых, особенно прошедших адекватное обследование состояния сердца, целесообразно использовать рубрику МКБ I46.1.
ИБС: внезапная сердечная смерть (12.05.2010).
ИБС: инфаркт миокарда (04.11.2012, 08:00), внезапная сердечная смерть
(4.11.2012, 10:20).
Идиопатическая дилатационная кардиомиопатия, ХСН IV ФК, остановка
сердца с успешной реанимацией (7.10.2012, 06:15).
Внезапная сердечная смерть, фибрилляция желудочков (7.04.2012, 07:15).
Синдром укороченного интервала QT, внезапная сердечная смерть, фиб-
рилляция желудочков (30.06.12, 7:50).
170
