
- •Классификация анемий
- •Классификация анемии по среднему объему эритроцитов (мсv)
- •Железодефицитная анемия (жда)
- •Основные причины развития жда
- •Клиника железодефицитной анемии
- •Сидеропенический синдром
- •Лечение железодефицитной анемии
- •Клинические рекомендации лечения препаратами железа для приема внутрь:
- •Критерии эффективности терапии препаратами железа:
- •Железоперераспределительные анемии. Анемия при хронических заболеваниях (ахз)
- •Диагностика ахз
- •1. Анемия может быть опасна сама по себе, требуя увеличения сердечного выброса для поддержания системной оксигенации.
- •2. Анемия ассоциируется с усугублением клинических проявлений, более быстрым прогрессированием, худшим прогнозом при различных состояниях (например, при сердечной недостаточности).
- •I режим: 10 тыс. Ед. 3 раза в неделю п/к;
- •II режим: 30–40 тыс. Ед. 1 раз в неделю;
- •Клиническая картина в12– дефицитной анемии:
- •Диагностика в12– дефицитной анемии Основным методом является исследование костного мозга (км), при котором выявляется мегалобластический эритропоэз.
- •Основные причины развития в12–дефицитной анемии
- •Лечение в12-дефицитной анемии
- •Рекомендации воз по лечению в12-дефицитной анемии
- •Профилактика в12-дефицитной анемии
- •6. Фолиево-дефицитные анемии
- •Причины фолиево-дефицитных анемий
- •Профилактика.
- •Гемолитическая анемия
- •Приобретенные гемолитические анемии
- •Наследственные гемолитические анемии
- •Апластическая анемия
- •Этиология.
- •1. Врожденную (наследственную):
- •2. Приобретенную гипо- / апластическую анемию:
- •Классификация апластических анемий
- •Известные этиологические факторы аа
- •III. Лекарственные средства:
- •IV. Инфекционные агенты:
- •V. Иммунные заболевания:
- •Патогенез апластической анемии
- •Клиническая картина аа (синдромы)
- •Лабораторные данные:
- •1) Общий анализ крови:
- •Инструментальные методы исследвания
- •Апластическая анемия Диагностические критерии
Лечение железодефицитной анемии
• При выявлении причины развития ЖДА основное лечение должно быть направлено на ее устранение (оперативное лечение опухоли желудка, кишечника, лечение энтерита, коррекция алиментарной недостаточности и др.).
• В целом ряде случаев (меноррагии и др.) основное значение приобретает патогенетическая терапия лекарственными препаратами железа (ПЖ).
• Суточная доза для профилактики анемии и лечения лѐгкой формы заболевания составляет 60–100 мг железа, а для лечения выраженной анемии — 100–120 мг железа (для железа сульфата).
• В клинической практике ПЖ применяются внутрь или парентерально.
• Путь введения препарата у больных ЖДА определяется конкретной клинической ситуацией.
• В большинстве случаев для коррекции дефицита железа при отсутствии специальных показаний ПЖ следует назначать внутрь.
Клинические рекомендации лечения препаратами железа для приема внутрь:
• – назначение ПЖ в виде солей внутрь с достаточным содержанием двухвалентного железа;
• – назначение ПЖ, содержащих вещества, усиливающие всасывание железа;
• – нежелательность одновременного приема пищевых веществ и лекарств. препаратов, уменьшающих всасывание железа;
• – целесообразность назначения преп. железа, содержащих фолиевую кислоту, цианокобаламин при наличии смешанного характера анемии;
• – назначение препаратов железа парентерально при нарушении кишечного всасывания;
• – достаточная продолжительность насыщающего курса терапии (не менее 1–1,5 мес);
• – необходимость проведения поддерживающей терапии ПЖ в соответствующих ситуациях.
Критерии эффективности терапии препаратами железа:
• Положительная клиническая картина
• Повышение уровня ретикулоцитов до 30-50% на 5-10 день
• Повышение гемоглобина (обычно начинается через 2-3 недели)
• Улучшение качественного состава эритроцитов.
• Регрессия эпителиальных изменений
• Основным является прирост уровня Hb через 1 мес после начала применения препаратов железа;
• Минимальным приростом уровня Hb в периферической крови для признания терапии эффективной является его увеличение более чем на 10 г/л за 1 мес (Центр по контролю и профилактике заболеваний в США).
Железоперераспределительные анемии. Анемия при хронических заболеваниях (ахз)
• Среди гипохромных анемий определенное место занимают анемии при различных воспалительных заболеваниях как инфекционного, так и неинфекционного происхождения.
• При всем многообразии патогенетических механизмов анемий в данных ситуациях одним из основных считается перераспределение железа в клетки макрофагальной системы, активирующейся при различных воспалительных (инфекционных и неинфекционных) или опухолевых процессах.
• Поскольку истинного дефицита железа при этих анемиях не наблюдается, более оправданно говорить о железоперераспределительных анемиях.
Анемия при хронических заболеваниях (АХЗ) – анемия, возникающая у больных на фоне различных заболеваний, чаще всего воспалительного характера (как инфекционной, так и неинфекционной природы). АХЗ – не нозологическая форма, не синдром, а собирательное понятие, характеризующееся общностью патогенеза этого осложнения различных заболеваний.
Анемия хронических заболеваний (АХЗ) является наиболее распространенной (занимает 2-е место после железодефицитной анемии) среди анемий в мире. Среди пожилых людей (65 лет и старше) в мире по данным ВОЗ одна треть случаев приходится на анемии, обусловленные хроническими заболеваниями
Наиболее частыми заболеваниями, вызывающими АХЗ, являются активный туберкулез различной локализации, инфекционный эндокардит, инфекции мочевыводящих путей, холангит, нагноительные заболевания. Следует отметить, что название АХЗ является условным, поскольку подобная анемия может развиваться и при острых воспалениях, в частности, активных нагноительных процессах (абсцесс легкого, апостематозный нефрит и др.).
Среди неинфекционных заболеваний АХЗ могут вызывать системные заболевания соединительной ткани (ревматоидный артрит с высокой активностью, СКВ и др.), хронические гепатиты, опухоли различных локализаций (при отсутствии хронических и острых кровопотерь), эндокринопатии (гипофункция щитовидной железы, тиреоидит, сахарный диабет). К этим виду анемии относится и анемия при острой и хронической почечной недостаточности, в том числе и у больных, находящихся на гемодиализе и анемия при хронической сердечной недостаточности.
На данный тип анемии приходится значительная доля анемических синдромов в гериатрической практике. Частота данного варианта анемии в пожилом и старческом возрасте, по некоторым данным, составляет 35 – 50%. Такая анемия связана с уменьшением пролиферации эритроидных клеток-предшественников и нарушением утилизации железа.
• Анемии при хрон. заб-х (инфекционных, бластомных и воспалительных), называются анемиями перераспределения (Fe в клетки макрофагальной системы), сопровождающиеся сниженной продукцией эритроцитов и нарушенной реутилизацией Fe.
• АХЗ (анемия воспаления, цитокин-индуцированная анемия) развивается в результате иммунных нарушений.
• Поскольку истинного дефицита Fe при этих анемиях не наблюдается, оправданно говорить о железоперераспределительных анемиях.
Характерной особенностью АХЗ является многофакторность патогенеза, выделяют следующие механизмы:
1. Угнетение эритропоэза:
- активация ингибиторов эритропоэза,
- ингибиция эритропоэза цитостатиками,
- конкурентное вытеснение эритрона из костного мозга опухолевыми клетками.
2. Сокращение продолжительности жизни эритроцитов:
- внутрисосудистый механический гемолиз при ДВС-синдроме,
- аутоиммунный гемолиз,
- кровопотери.
3. Нарушение обмена железа:
- повышенное потребление железа неэритроидными клетками, в том числе бактериями,
- нарушение высвобождение железа запасов макрофагами,
- дефицит железа при хронических кровопотерях.
Основные причины анемии хронических заболеваний
Главным патогенетическим механизмом анемии в данном случае считается перераспределение железа в клетки макрофагальной системы.
В настоящее время считается, что образование гепсидина – ключевой механизм развития АХЗ. Являясь гормоном, секретируемым гепатоцитами в условиях воспаления, гепсидин блокирует всасывание железа в кишечнике и реутилизацию железа из депо (депонирование железа в клетках моноцитарно-макрофагальной системы), тем самым снижая концентрацию железа в плазме крови, что способствует развитию железодефицитного эритропоэза.
 Другим
важным фактором развития АХЗ является
неадекватно низкая продукция ЭПО
вследствие избыточной продукции
провоспалительных цитокинов
Другим
важным фактором развития АХЗ является
неадекватно низкая продукция ЭПО
вследствие избыточной продукции
провоспалительных цитокинов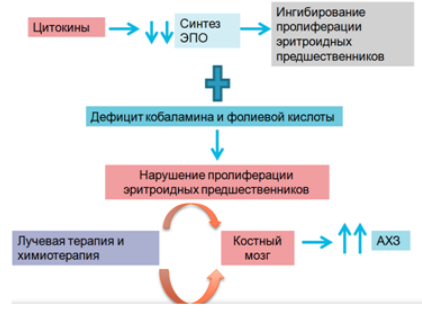 Критерии
железоперераспределительных анемий
(АХЗ):
Критерии
железоперераспределительных анемий
(АХЗ):
• умеренно гипохромный характер анемии;
• Норм. или умеренно сниженное содержание сывороточного железа;
• нормальная или сниженная железосвязывающая способность сыворотки;
• повышение содержания ферритина в сыворотке;
• повышение количества сидеробластов в костном мозге;
• клинико–лабораторные признаки активного процесса (воспалительного, опухолевого);
• отсутствие эффекта от препаратов железа.
