
Urologia_-_Komyakov_Urologia_2012
.pdf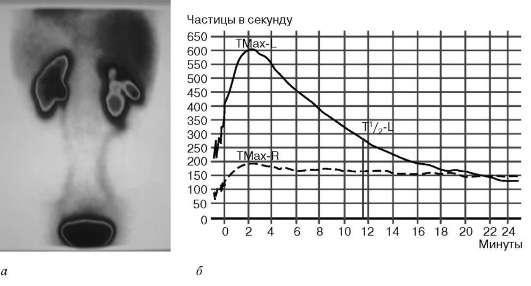
МРТ можно выполнить в разных режимах, в том числе не только получить изображение почек и их сосудов, но и произвести виртуальную уретеропиелоскопию.
Функциональное состояние почек и верхних мочевых путей можно уточнить с помощью радиоизотопныx исследований (ренография, динамическая и статическая сцинтиграфия, непрямая почечная ангиография), позволяющих оценить степень секреции радиофармпрепарата в почках и экскреции его по верхним мочевым путям, сохранность почечной паренхимы и состояние ее кровоснабжения. Чаще применяется динамическая сцинтиграфия. При начальных стадиях гидронефроза, когда функция почки сохранена или незначительно снижена, наблюдается только нарушение экскреции радиофармпрепарата. На сцинтиграмме определяется обструктивный тип кривой (рис. 6.11).
Рис. 6.11. Сцинтиграмма почек (а), ренограмма (б). Обструктивный тип кривой справа. Гидронефроз
При значительном нарушении оттока мочи экскреторная фаза может отсутствовать. По мере снижения функции почки изменения происходят и в секреторной фазе, а при терминальной стадии гидронефроза над почкой регистрируется афункциональная кривая.
Для оценки состояния почечных сосудов, определения их резервных возможностей выполняется непрямая почечная ангиография, которая позволяет сравнить гемодинамические нарушения почек с уродинамическими изменениями.
Дифференциальная диагностика. Дифференциальную диагностику гидронефроза следует проводить прежде всего с аномалиями, опухолями, кистами почек. Правильно установить диагноз позволяют УЗИ, экскреторная урография и мультиспиральная КТ с контрастированием. Наибольшие сложности возникают при дифференциальной диагностике гидронефроза и парапельвикальных кист. В обоих случаях при УЗИ определяются жидкостные образования в области почечного синуса, что может быть как расширенной почечной лоханкой, так и парапельвикальной кистой. Экскреторная урография, КТ почек с контрастированием и МРТ позволяют установить правильный диагноз. На урограммах при гидронефрозе визуализируются туго заполненные контрастным веществом расширенные чашечки и лоханка. При парапельвикальных кистах чашечки и лоханка не расширены, в ряде случаев может определяться полукруглая деформация контуров лоханки в результате сдавливания ее кистой.
Лечение. Лечение гидронефроза оперативное. Консервативная терапия является его составляющей и направлена на предупреждение и купирование инфекционновоспалительных осложнений, улучшение функции почки и результатов операции.
Выжидательная тактика допустима только при начальных стадиях заболевания, когда имеется небольшое расширение лоханки (пиелоэктазия) с нормальным тонусом чашечек.
Больным с обострением хронического пиелонефрита, анурией, обусловленной двусторонним процессом или стриктурой мочеточника единственной почки, а также с целью определения резервных возможностей почки при поздних стадиях гидронефроза предварительно выполняется чрескожная пункционная нефростомия.
Восстановление проходимости лоханочно-мочеточникового сегмента можно осуществить посредством эндоскопической реканализации суженного участка или путем реконструктивно-пластической операции, которая в последнее время все чаще производится эндовидеохирургическим способом, в том числе с применением роботассистированной техники.
Эндоскопическая коррекция сужения лоханочно-мочеточникового сегмента выполняется в рентген-операционной и включает: баллонную дилатацию, эндоуретеротомию и стентирование патологического участка лоханочно-мочеточникового сегмента специальными расширяющими просвет мочеточника стентами. К
преимуществам эндоскопических вмешательств относится их малая травматичность, однако они не являются радикальными, так как рубцовые ткани при их выполнении полностью не удаляются. Это делает показания к ним ограниченными, а эффективность сомнительной. Эндоскопические вмешательства показаны при коротких (менее 0,5 см), прежде всего послеоперационных сужениях лоханочно-мочеточникового сегмента, небольших размерах лоханки, особенно при наличии в ней камня. Эндоуретеротомию можно выполнить из ретроградного (трансуретрального) или антеградного (чрескожного) доступа. В первом случае производится уретероскопия, а во втором - нефроскопия. Антеградный доступ является более предпочтительным, так как суженный участок мочеточника при таком подходе наиболее доступен, а значительно большие размеры нефроскопа по сравнению с уретероскопом расширяют возможности операции и облегчают ее проведение. Ее осуществляют под ультразвуковым и/или рентгенологическим контролем и начинают с чрескожной пункции лоханки через верхнюю или нижнюю чашечку. Затем свищевой ход бужируют и по нему вводят нефроскоп. Производят осмотр чашечно-лоханочной системы, оценивают степень сужения лоханочно-мочеточникового сегмента. Имеющиеся в лоханке камни разрушают, а их фрагменты удаляют через тубус нефроскопа. Через суженный участок проводят направляющую струну, по которой холодным ножом, реже электродом, рассекают рубцово-суженный участок мочеточника. Рассечение производят по задней или заднелатеральной поверхности мочеточника до парауретеральной жировой клетчатки. В дополнение может быть выполнена баллонная дилатация лоханочномочеточникового сегмента. Операция заканчивается установкой расширяющего мочеточник эндоуретеротомического стента. Эндоуретеротомию следует выполнять с
особой осторожностью при наличии рядом расположенных нижнеполярных сосудов во избежание их повреждения.
Реконструктивно-пластические операции при сужении лоханочно-мочеточникового сегмента применяются в течение более 100 лет. За данный период многие из них стали достоянием истории. Проверку временем выдержали только наиболее эффективные, отвечающие следующим основным условиям:
-радикальное иссечение рубцово измененного участка лоханочно-мочеточникового сегмента и окружающих фиброзных тканей;
-создание широкого анастомоза между неизмененными участками верхних мочевыводящих путей;
-нивелирование обструктивного действия нижнеполярных сосудов почки с сохранением их целостности.
В настоящее время резекция пиелоуретерального сегмента по Андерсену-Хайнсу
сантевазальной транспозицией пиелоуретерального анастомоза является операцией
выбора при гидронефрозе, так как наиболее полно отвечает вышеуказанным требованиям. Это подтверждается многолетним опытом применения ее во всем мире при высокой эффективности полученных результатов.
Операцию по Андерсену-Хайнсу выполняют как открытым, так и эндовидеохирургическим доступом. При открытой операции производится люмбото-мия под XII ребром или в вышележащих межреберьях, обнажается забрюшинное пространство, брюшина отслаивается и отводится медиально. Выделяется нижняя половина почки, лоханка и верхняя треть мочеточника, а также (при его наличии) аккуратно мобилизуется и отделяется от лоханки нижнеполярный сосудистый пучок. Осуществляется резекция измененного лоханочно-мочеточникового сегмента и части расширенной лоханки. На введенном заранее или во время операции в мочеточник стенте формируется лоханочно-мочеточниковый анастомоз узловыми викриловыми швами 4/0 (рис. 49, см. цв. вклейку). При наличии вентрально расположенного нижнеполярного сосудистого пучка анастомоз выполняется антевазально, то есть кпереди от него.
Перевязка нижнеполярных почечных сосудов допустима только при значительных изменениях паренхимы нижнего полюса почки, требующих его резекции. Операция заканчивается дренированием послеоперационной раны и ее послойным ушиванием. В ряде случаев дренирование почки дополняется установкой нефростомы.
Значительно реже, при более протяженных сужениях прилоханочного отдела мочеточника или рецидивных стриктурах, применяется пластика мочеточника лоскутом из лоханки по Кальп-де Вирду (рис. 50, см. цв. вклейку) или уретерокаликоанастомоз по Нейверту (рис. 51, см. цв. вклейку).
Все большее распространение во всем мире при оперативном лечении гидронефроза приобретают эндовидеохирургические вмешательства, в том числе с использованием робота. Они могут выполняться из ретроперитонеального или трансперитонеального доступа. Последний, ввиду лучших технических возможностей, используется чаще. Этапы выполнения пластических операций аналогичны этапам при открытом доступе. Преимуществами данного подхода являются значительно меньшая травматичность, хороший косметический эффект и быстрая реабилитация больных.
Нефрэктомия при гидронефрозе выполняется только при атрофии паренхимы и отсутствии функции почки. В настоящее время она преимущественно производится эндовидеохирургическим способом, в том числе с применением роботассистированной техники.
Прогноз. Благоприятный, при своевременной диагностике и лечении гидронефроза. Технически правильно и вовремя выполненная операция позволяет остановить процесс разрушения почки и сохранить ее функцию. Бессимптомно длительно протекающий гидронефроз нередко приводит к гибели почки. Прогноз сомнительный при двустороннем процессе или гидронефрозе единственной почки и зависит от степени сохранности паренхимы на момент выполнения пластической операции.
6.2. ГИДРОУРЕТЕРОНЕФРОЗ
Гидроуретеронефроз - заболевание, возникающее в результате обструкции мочеточника на любом его уровне и характеризующееся расширением мочеточника и чашечно-лоханочной системы почки. В отличие от гидронефроза, в ретенционный патологический процесс при гидроуретеронефрозе вовлекается и мочеточник, развивается гидроуретер. Чем ниже располагается сужение, тем протяженнее участок вовлеченного в обструктивный процесс расширенного мочеточника.
Этиология и патогенез. Гидроуретеронефроз развивается в результате врожденной или приобретенной обструкции мочеточника. К первым относятся врожденные стриктуры, нейромышечная дисплазия мочеточника и аномалии его расположения (ретрокавальный и ретроилиакальный мочеточник) (рис. 43, см. цв. вклейку). Наиболее
частой причиной гидроуретеронефроза являются приобретенные стриктуры, облитерации и мочеточниковые свищи. Их можно разделить на посттравматические,
послеоперационные, постлучевые, поствоспалительные и вызванные обструкцией мочеточника извне. Преобладают послеоперационные рубцовые сужения, возникающие после эндоскопических и открытых операций на мочеточнике, а также в результате его ятрогенных повреждений при гинекологических и хирургических оперативных вмешательствах. Нередки также случаи постлучевых сужений мочеточников. Воспалительные стриктуры мочеточников делятся на неспецифические (уретерит, болезнь Ормонда) и специфические (туберкулезные, бильгарциозные). Сдавливание мочеточников с развитием гидроуретеронефроза могут вызывать растущие опухоли рядом расположенных органов: матки, яичника, прямой кишки и др.
Патогенез заболевания тот же, что и при гидронефрозе, с той лишь разницей, что в обструктивный процесс, в том числе и в первую очередь, вовлекается мочеточник.
Симптоматика и клиническое течение. Гидроуретеронефроз проявляется болями ноющего характера в соответствующей поясничной области, которые, как и сам процесс, чаще носят односторонний характер. Двусторонние стриктуры образуются в результате лучевого воздействия. В таких случаях, как и при сужениях мочеточника единственной почки, развивается хроническая почечная недостаточность или такое грозное осложнение, как постренальная анурия. Одним из симптомов травмы мочеточника является развитие мочевого свища. Чаще образуются мочеточниково-кожные и мочеточниково-влагалищные свищи. Последние возникают при незамеченном повреждении мочеточников во время гинекологических операций. Для них характерно постоянное подтекание мочи из влагалища (недержание мочи) при сохраненном акте мочеиспускания.
Хроническое нарушение оттока мочи приводит к развитию хронического пиелонефрита, вторичного нефросклероза и хронической почечной недостаточности, что является причиной нефрогенной артериальной гипертензии. Она наблюдается у 0-12 % больных.
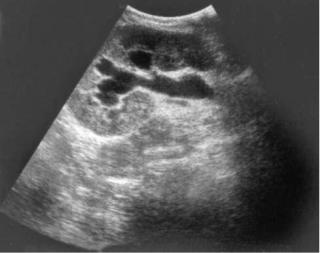
Рис. 6.12. Трансабдоминальная сонограмма. Гидроуретеронефроз
Диагностика. Обструкции мочеточников диагностируются на основании анамнестических данных (ранее выполненные операции, облучение и др.), клинической картины и данных объективного исследования. В анализах может отмечаться лейкоцит- и эритроцитурия. Повышение в крови содержания мочевины, креатинина и остаточного азота выявляется у больных с гидроуретеронефрозом единственной почки или с двусторонним процессом, осложненных хронической почечной недостаточностью. Диагноз устанавливается на основании ультразвуковых (рис. 6.12), рентгенологических, радионуклидных и эндоскопических методов исследования (рис. 27, см. цв. вклейку), а также МРТ. С помощью экскреторной урографии можно выявить наличие обструкции, ее
локализацию, характер, протяженность, степень расширения мочеточника, чашечнолоханочной системы и количество функционирующей паренхимы, а также функцию противоположной почки (рис. 6.13).
Рис. 6.13. Экскреторная урограмма. Правосторонний гидроуретеронефроз
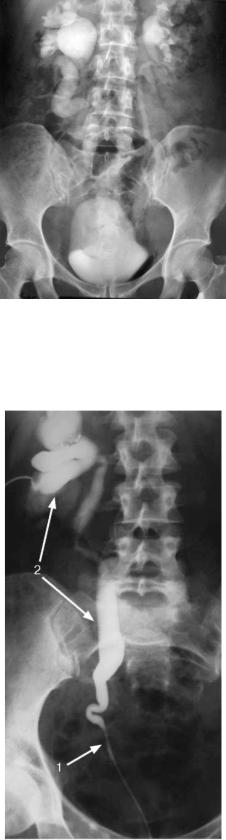
Если по данным экскреторной урографии не удается определить локализацию и протяженность сужения, выполняют антеградную (рис. 6.14) или ретроградную пиелоуретерографию, а при необходимости их сочетают (рис. 6.15).
Рис. 6.14. Антеградная пиелоуретерограмма справа. Стриктура тазового отдела мочеточника (1). Гидроуретеронефроз (2)
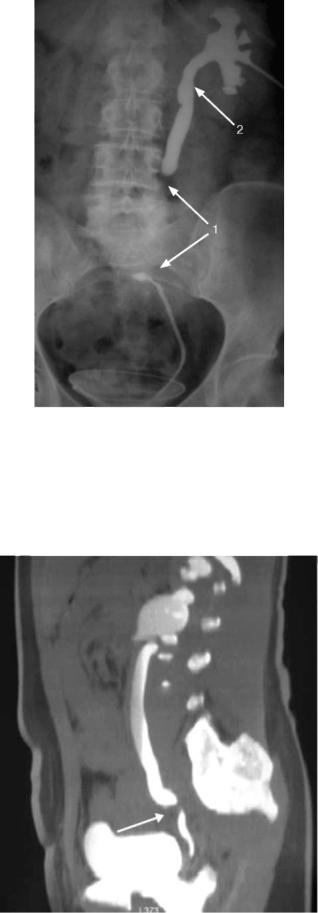
Рис. 6.15. Анте- и ретроградная уретерограмма слева. Протяженная облитерация мочеточника (1). Гидроуретеронефроз (2)
Мультиспиральная КТ с контрастированием (рис. 6.16) и трехмерным изображением (рис. 6.17) дает хорошее представление о степени расширения мочеточника и чашечнолоханочной системы почки, локализации и протяженности сужения (рис. 56, см. цв.
вклейку).
Рис. 6.16. Мультиспиральная КТ с контрастированием. Стриктура тазового отдела мочеточника (стрелка). Гидроуретеронефроз
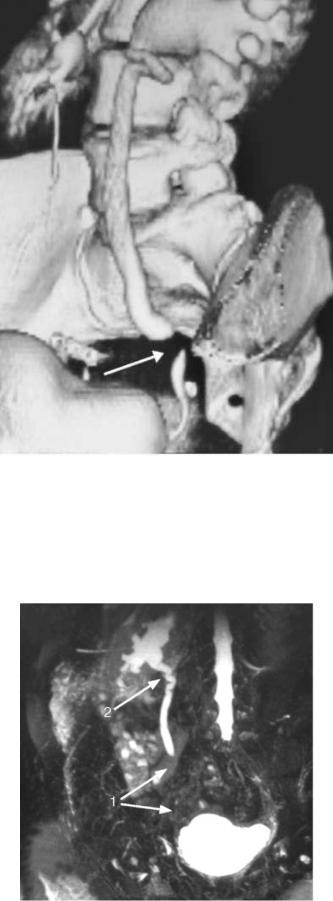
Рис. 6.17. Мультиспиральная КТ с трехмерным построением изображения. Стриктура тазового отдела левого мочеточника (стрелка). Гидроуретеронефроз
МРТпоказана больным с непереносимостью рентгеноконтрастных веществ. В некоторых случаях можно выполнить магнитно-резонансную урографию, которая помогает выявить зону сужения мочеточника и оценить состояние окружающих тканей
(рис. 6.18).
Рис. 6.18. Магнитно-резонансная урограмма. Облитерация тазового отдела правого мочеточника (1). Гидроуретеронефроз (2)
Радиоизотопные методы исследования при гидроуретеронефрозе направлены на уточнение функционального состояния почек и верхних мочевых путей. Они позволяют определить количество секреции почками радиофармакологического препарата, прохождение его по мочевыводящим путям, а также оценить состояние почечной паренхимы. Если функция почки нормальная или незначительно снижена, то при радиоизотопной ренографии и динамической сцинтиграфии выявляется обструктивный тип кривой, а при терминальном гидроуретеронефрозе - афункциональная кривая.
Лечение. Лечение гидроуретеронефроза хирургическое. Оно состоит в ликвидации причины обструкции и восстановлении адекватной проходимости мочевыводящих путей. С этой целью применяются малоинвазивные эндоскопические и открытые реконструктивные операции. Эндоскопические операции выполняются при коротких сужениях мочеточника (до 0,5 см) (рис. 27, см. цв. вклейку) и включают трансуретральную оптическую эндоуретеротомию, баллонную дилатацию суженного участка с установкой эндоуретеротомического стента. Преимущество эндоскопических операций - малая травматичность, позволяющая сократить сроки госпитализации и реабилитации больного. Однако они не являются радикальными и требуют дальнейшего динамического наблюдения за пациентом.
При протяженных и рецидивных стриктурах мочеточников показаны радикальные реконструктивно-пластические операции. В зависимости от локализации и протяженности сужения после резекции патологически измененной части мочеточника производятся различные виды пластических операций. При образовавшихся дефектах мочеточника не более 3-4 см может быть выполнено сшивание его концов между собой (уретероуретероанастомоз) или его проксимального конца с мочевым пузырем (прямой уретероцистоанастомоз). Имплантация мочеточника в мочевой пузырь осуществляется по антирефлюксной методике с образованием субмукозного тоннеля по ПолитаноЛидбеттеру (рис. 52, см. цв. вклейку).
Вследствие преимущественной локализации сужений, облитераций и свищей мочеточника в его тазовом отделе и образовании протяженных дефектов после их иссечения, наибольшее распространение в клинической урологии получила операция Боари (непрямой уретероцистоанастомоз). Она заключается в выкраивании хорошо кровоснабжаемого, с широким основанием пирамидального лоскута из стенки мочевого пузыря. Лоскут откидывается вверх по направлению к мочеточнику, боковые части его сшиваются между собой с образованием трубки, которая сшивается с проксимальным концом мочеточника. Таким образом за счет свернутой в виде трубки части стенки мочевого пузыря ликвидируются дефекты мочеточника длиной до 12 см (рис. 53, см. цв. вклейку). При более протяженных сужениях мочеточника или двустороннем процессе, которые часто возникают после лучевой терапии, выполняется односторонняя (рис. 54, см. цв. вклейку) или двусторонняя кишечная пластика мочеточников (рис. 55, см. цв. вклейку). В редких случаях может быть осуществлена аутотрансплантация почки.
Гидроуретеронефроз, вызванный обструкцией тазовых отделов мочеточника растущей опухолью женских половых органов, прямой кишки или лучевыми рецидивными стриктурами мочеточников у соматически тяжелых больных, требует отведения мочи путем чрескожной пункционной нефростомии. В настоящее время альтернативой ей являются современные методы реканализации мочевых путей: стентирование, эндопротезирование мочеточника и нефровезикальное обходное подкожное шунтирование. Они могут быть выполнены с одной или с двух сторон.
Стентирование мочеточника - введение в его просвет до лоханки специально изготовленных дренажных трубочек - стентов, с помощью которых восстанавливается отток мочи из лоханки в мочевой пузырь (рис. 6.19; рис. 22, см. цв. вклейку).
Эндопротезированием мочеточника - введение в его просвет специальных металлических конструкций - эндопротезов. Они представляют собой плотно свернутые пружинки, которые в процессе уретероскопии под контролем зрения заводятся в

измененный участок мочеточника и, расправляясь в нем, плотно фиксируются к стенке, удерживая просвет мочеточника (рис. 6.20). Длина их подбирается в зависимости от протяженности суженного участка.
Рис. 6.19. Обзорная рентгенограмма мочевых путей. Двустороннее стентирование мочеточников
Рис. 6.20. Обзорная рентгенограмма мочевых путей. Двустороннее эндопротезирование мочеточников
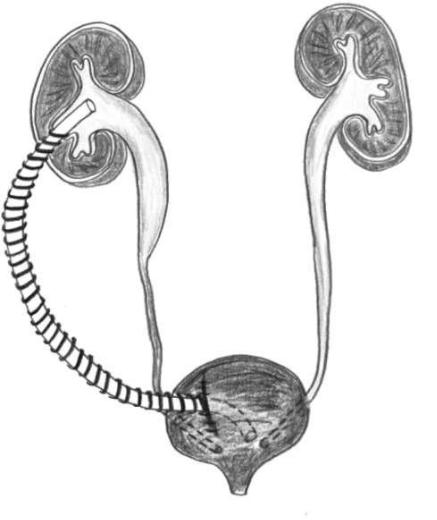
Нефровезикальное шунтирование заключается в подкожном проведении гофрированной дренажной трубки (шунта) в обход сдавленного мочеточника из лоханки в мочевой пузырь (рис. 6.21).
Рис. 6.21. Нефровезикальное подкожное шунтирование
Эти малотравматичные методы внутреннего дренирования позволяют восстановить отток мочи из почки, избавить больного от наружного мочевого свища и значительно улучшить качество его жизни.
Прогноз. Благоприятный при своевременной диагностике гидроуретеронефроза и радикальном устранении вызвавшей его обструкции мочеточника.
Контрольные вопросы
1.Изложите этиологию и патогенез гидронефроза.
2.Каковы основные методы диагностики гидронефротической трансформации?
3.С какими заболеваниями дифференцируют гидронефроз?
4.Какие существуют показания к эндоскопической коррекции гидронефроза?
5.Расскажите о видах пластических операций при гидронефрозе.
6.Изложите причины гидроуретеронефроза и методы его оперативного лечения.
7.Перечислите показания к эндопротезированию и нефровезикальному шунтированию мочеточника.
