
Глава 3
6. Рентгенотерапія. Зміст глави:
Рентгенотерапія. Влаштування рентгенотерапевтичного кабінету. Ренттенотерапевтичні апарати, фізико-технічні умови їх роботи. Призначення тубусів та фільтрів. Дозиметрична характеристика джерела рентгенівського випромінювання. Далекодистанційна рентгенотерапія запальних, дистрофічних процесів та злоякісних пухлин. Близькодистанційна рентгенотерапія непухлинних захворювань та злоякісних пухлин. Променеві реакції, променеві ушкодження при проведенні рентгенотерапії: клініка, лікування, профілактика.
Рентгенотерапія - це вид променевої терапії, при якому використовують рентгенівське випромінювання з лікувальною метою. Рентгенотерапію проводять в рентгенотерапевтичному кабінеті відділення променевої терапії лікувально-профілактичного закладу (онкодиспансеру, онкологічного центру), клініки науково-дослідного інституту тощо.
Структура. Рентгенотерапевтичний кабінет — це сукупність приміщень, апаратури і допоміжного обладнання для виконання рентгенотерапевтичних процедур. Рентгенотерапевтичні кабінети обладнують апаратами РУМ-7 (див. мал. 6.1), РУМ-17 (див. мал. 6.2.). Рентгенотерапевтичний апарат складається з рентгенівської трубки, генератора струму, штатива та стола для укладки хворого.
Кабінет рентгенотерапії повинен бути обладнаний відповідно до діючих ОСПУ – 2001 та НРБУ – 97.
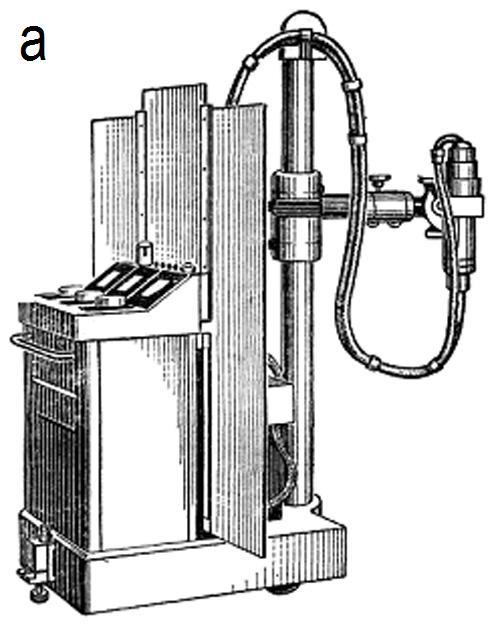

Мал. 6.1. Зовнішній вигляд рентгенотерапевтичного апарата РУМ-7.
а) апарат РУМ-7; б) тубуси; в) фільтр.
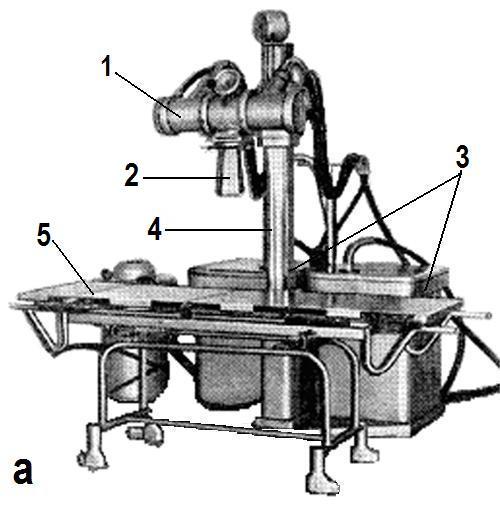


Мал. 6.2. Зовнішній вигляд рентгенотерапевтичного апарата РУМ-17.
а) влаштування апарата РУМ-17: 1 – рентгенівська трубка; 2 – тубус; 3 - генератор струму; 4 – штатив; 5 – стіл для укладки хворого; б) тубуси; в) фільтри.
Схема влаштування рентгенотерапевтичного кабінету див. мал. 6.3.
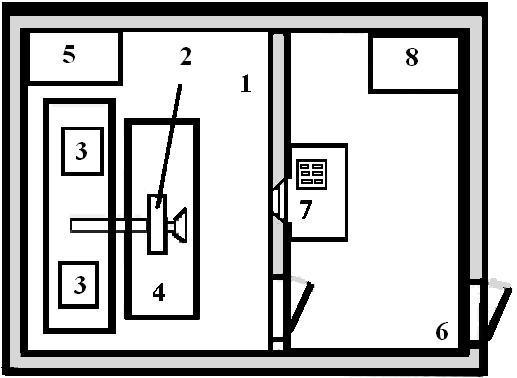
Мал. 6.3. Схема влаштування рентгенотерапевтичного кабінету.
1 - процедурна (апаратна) площею 30 м2; 2 – рентгенівська трубка; 3 – генератор струму; 4 - стіл для укладки хворого; 5 – стіл для тубусів; 6 - кімната управління (пультова) площею 10 м2; 7 - пульт управління; 8 - стіл лікаря.
Використання тубусів та фільтрів
В рентгенівській трубці генеруються неоднорідні за своєю проникаючою здатністю рентгенівські промені [довгохвильові кванти, так зване „м’яке” випромінювання, не проникає на глибину і викликає біологічний ефект (променеве пошкодження) в поверхневих шарах тканин організму; а короткохвильові кванти – „жорстке” випромінювання – має значно більшу енергію та проникає вглиб тканин організму і використовуються з терапевтичною метою], тому для отримання однорідного робочого пучка короткохвильового рентгенівського випромінювання використовують мідні та алюмінієві фільтри (див. мал.6.2.в). Відповідно до напруги генерування променів підбирають фільтри різної товщини. При напрузі 120 – 150 кВ використовують алюмінієві фільтри товщиною 3 – 5 мм, а при напрузі 160 – 230 кВ — мідні товщиною 0,5 – 2 мм. При проходженні рентгенівських променів через мідний фільтр виникає характеристичне довгохвильове випромінювання, яке при потраплянні на шкіру викликає променеві пошкодження. Тому для усунення впливу на шкіру характеристичного випромінювання мідного фільтру, після нього обов’язково розташовують алюмінієву пластину (фільтр) товщиною 1 мм, яка поглинає характеристичне випромінювання міді (характеристичне випромінювання алюмінію незначне).
Для обмеження площі поля опромінення та забезпечення постійної відстані джерело - шкіра (ВДШ) використовують тубуси (див. мал. 6.2.,б) різної форми та розмірів.
Дозиметрична характеристика пучка рентгенівського випромінювання.
При рентгенівському опромінюванні шкірного поля максимум поглинутої дози припадає на поверхню шкіри, в глибині тканин доза безперервно і круто спадає (див.мал 4.6. „Рентгенівське випромінювання”) за рахунок поглинання (фотоефект) та розсіювання (комптонівський ефект) енергії випромінювання молекулами та атомами тканини. Як видно з малюнка, із збільшенням глибини зменшується величина поглинутої дози, так глибини 7 см досягає лише 50% променистої енергії шкірної дози.
Далекодистанційна рентгенотерапія здійснюється на апараті РУМ-17 (див. мал. 6.2). Шляхом зміни напруги на рентгенівській трубці можна генерувати випромінювання різної проникаючої здатності.
В залежності від локалізації патологічного осередка далекодистанційна променева терапія поділяється на:
поверхневу ( використовується при локалізації вогнища ураження на глибині до 1 см від поверхні шкіри) — технічні умови: напруга 100 – 120 кВ, сила струму 5 - 10 мА, фільтр алюмінієвий 3 мм, ВДШ 30 см;
напівглибоку (використовується при локалізації вогнища ураження на глибині до 3 см від поверхні шкіри) — технічні умови: напруга 140 – 160 кВ, сила струму 10 мА, фільтр 0,5 мм міді + 3 мм алюмінію, ВДШ 30 – 40 см;
глибоку (використовується при локалізації вогнища ураження на глибині до 5 см від поверхні шкіри) — технічні умови: напруга 200 – 230 кВ, сила струму 10 мА, фільтр 1 мм міді + 5 мм алюмінію, ВДШ 40 – 50 см.
Близькодистанційна рентгенотерапія. Використовується для поверхневої рентгенотерапії при розташуванні патологічного осередка на глибині до 1 см від поверхні шкіри. Для отримання режиму близькодистанційної рентгенотерапії на апараті РУМ-7 (див. мал.6.1.а) необхідно створити наступні технічні умови: напруга 60 кВ, сила струму 5 – 10 мА, ВДШ 7,5 см. При близькодистанційній променевій терапії частіше використовуються алюмінієві фільтри товщиною 0,1-3 мм і тубуси (див. мал. 6.1.б, в та 6.2. б, в) різної форми та величини.
До близькодистанційної рентгенотерапії відноситься також ультрам’яка рентгенотерапія променями Буккі, які генеруються при напрузі 10 – 25 кВ. Проникаюча здатність променів Буккі в шкірі та слизових оболонках не перевищує 1,5 см. Їх використовують для лікування різних поверхнево розташованих запальних процесів, при екземі, дерматитах калитки, ділянки соска молочної залози, блефаритах тощо.
Розрахунок глибинних та осередкових доз див. главу 4 „Розрахунок глибинних осередкових доз”. Для розрахунку доз використовують ізодозні лінійки (див. мал. 4.6.), комплекти яких додаються до рентгенотерапевтичних апаратів.
Рентгенотерапія злоякісних пухлин
Показання до застосування рентгенотерапії злоякісних пухлин: меланома шкіри, рак шкіра І стадії, рак губи, ін.
Показання до застосування рентгенотерапії непухлинних захворювань див. пункти 3-8 загальних показань до променевої терапії.
Обґрунтування використання рентегенотерапії при злоякісних пухлинах див. вище.
Рентгенотерапія раку шкіри.
Гістологічні форми: плоскоклітинний зроговілий, плоскоклітинний незроговілий і базальноклітинний. Частіше зустрічається базально-клітинний рак – базаліома.
Класифікація раку шкіри по системі TNM:
Т — первинна пухлина, N — метастази в регіонарні лімфатичні вузли, М — віддалені метастази.
Т0 — пухлина не визначається;
Тis (in situ) — карцинома in situ;
Т1 — пухлина до 2 см в діаметрі розташована поверхнево;
Т2 — пухлина від 2 до 5 см в діаметрі, або незначна інфільтрація дерми;
Т3 — пухлина більша 5 см в діаметрі, або наявна глибока інфільтрація дерми;
Т4 — пухлина проростає в хрящ, м’язи або в кістку.
N0 — лімфатичні вузли не пальпуються;
N1 — рухомі лімфатичні вузли на стороні ураження;
N2 — рухомі лімфатичні вузли на протилежній стороні або з двох сторін;
N3 — нерухомі лімфатичні вузли з будь-якої сторони або з обох сторін.
М0 — віддалені метастази не виявляються;
М1 — наявні віддалені метастази.
При раку шкіри обличчя І - ІІ стадій найбільш ефективна поверхнева далекодистанційна або близькодистанційна рентгенотерапія. Поле опромінення включає пухлину і оточуючі здорові тканини по її периметру шириною 5-10 мм. РОД коливається в межах 4-6 Гр, СОД при базаліомах до 60 Гр, при плоскоклітинному раку до 70 Гр.
При раку шкіри ІІІ-IV стадій краще проводити далекодистанційну гамма-терапію СОД до 20-30 Гр, а потім над ділянкою залишку пухлини призначають внутрішньотканинну гама-терапію СОД до 60-70 Гр; більш кращі результати можна отримати при використанні електронотерапіі (див. в главі 8 „Променева терапія джерелами високих енергій”).
При неоперабельних метастазах в лімфатичні вузли кращі результати отримують при використанні електронотерапіі з енергією електронів 15-25 МеВ РОД 6 Гр і СОД 60 Гр.
Віддалені результати променевого лікування раку шкіри за п’ятирічним виживанням: 1 стадія – 97,9 %, 2 стадія 82,2 %, 3 і 4 стадії 34 %.
Рентгенотерапія раку нижньої губи.
Рак червоної облямівки нижньої губи спостерігається переважно у чоловіків похилого віку, які палять. Захворювання розвивається поступово, появі пухлини нерідко сприяють тріщини, які тривало не загоюються, поверхневі садна, лейкоплакії та інші передракові стани.
Рак верхньої губи зустрічається дуже рідко і перебігає доброякісно — майже не метастазує, і як правило, буває базальноклітинним.
За гістологічною структурою рак нижньої губи здебільшого плоскоклітинний зроговілий, рідше незроговілий.
Метастазує в підщелепні і підборідні лімфовузли, в більш пізніх стадіях розповсюджується на лімфатичні вузли шиї.
Класифікація раку губи по системі TNM:
Т0 — пухлина не визначається;
Т1 — пухлина до 2 см в діаметрі поверхнева;
Т2 — пухлина до 2 см в діаметрі з незначною інфільтрацією тканин розташованих нижче пухлини;
Т3 — пухлина більше 2 см в діаметрі з глибокою інфільтрацією не залежно від її величини;
Т4 — пухлина розповсюджується на кістку;
N0 — лімфатичні вузли не пальпуються;
N1 — пальпуються рухомі лімфатичні вузли на стороні ураження;
N2 — пальпуються рухомі лімфовузли на протилежній стороні або з обох сторін;
N3 — пальпуються нерухомі лімфатичні вузли;
М0 — метастазів немає;
М1 — наявні віддалені метастази.
Для лікування І - ІІ стадій захворювання застосовують близькодистанційну рентгенотерапію, внутрішньотканинну гамма-терапію, електронотерапію, хірургічне лікування. Рентгенотерапія забезпечує високий відсоток вилікування первинного осередка, а також достатній функціональний та косметичний результат. Променеве лікування метастазів в лімфатичні вузли недоцільне через їх високу резистентність, їх видаляють хірургічним методом після променевої терапії ділянки первинного осередка через два-три тижні після останнього сеансу.
Променевій терапії первинного осередка повинна передувати санація порожнини рота. При близькодистанційній рентгенотерапії умови опромінення наступні: напруга генерування 60 кВ, сила струму 6-10 мА, ВДШ 7,5 см, відповідна фільтрація. Поле опромінення повинно включати первинний осередок і 1 - 2 см здорових оточуючих тканин. РОД 3-5 Гр, СОД 60-70 Гр (І – ІІ стадія).
Внутрішньотканинна променева терапія закритими гамма-препаратами (голки, нейлонові нитки з ізотопом 60Со та ін.) виконується протягом 6-8 днів безперервним опроміненням потужністю дози 0,3-0,4 Гр/год. до СОД 55-60 Гр. Щоб запобігти опроміненню оточуючих здорових тканин, особливо альвеолярної дуги нижньої щелепи, використовують фігурні екрани із свинецьвмісної гуми. Після видалення регіонарних метастазів раку призначають дистанційну рентгено- або гамма-терапію на підщелепну, підборідну ділянки при тангенційному напрямку пучка променів РОД 2-2,5 Гр, СОД 40-50 Гр. При наявності збільшених лімфатичних вузлів рекомендується радіохірургічний метод опромінення СОД до 50 Гр. В таких випадках дистанційне опромінення не проводять.
При ІІІ – ІV ст. захворювання рекомендується електронотерапія СОД до 70 Гр, або далекодистанційна рентгенотерапія з наступною близькодистанційною рентгенотерапією, або внутрішньотканинною гамма-терапією. СОД збільшують до 80-90 Гр. Одночасно опромінюють зони розташування метастазів СОД 50-60 Гр.
Стійке одужання при променевій терапії раку нижньої губи першої стадії настає в 90%, другої стадії - в 80-84% випадків. З появою метастазів відсоток вилікування значно знижується і тривалість життя хворого скорочується.
Променева терапія непухлинних захворювань
Показання для лікування непухлинних захворювань див. в главі 4 „Загальні показання до призначення променевої терапії” пункти 4 – 8.
Обґрунтування використання рентегенотерапії при незлоякісних захворюваннях див. главу 5.
Дози і ритм рентгенотерапії при незлоякісних захворюваннях.
При гострих запальних захворюваннях РОД складає 0,25- 0,5 Гр, СОД — 1 – 1,5 Гр; при підгострих процесах – РОД 0,5 Гр, СОД — 1, 5 – 2 Гр; при хронічних процесах РОД – 1 Гр, СОД – 5 – 6 Гр; при дегенеративно-дистрофічних захворюваннях РОД – 1 Гр, СОД – 3 – 5 Гр.
Ритм опромінення: з інтервалом 1-3 доби опромінюють гострі запальні процеси в фазі інфільтрації, а при відсутності загострення після першої фракції - щодня або через день. В стадії регенерації, при хронічному запаленні і дегенеративно-дистрофічних захворюваннях кістково-суглобової системи опромінення проводять з інтервалом 2 доби, при виникненні загострення процесу інтервали збільшують до 2-3 днів без зміни величини РОД.
Променева терапія кістково-суглобового (кісткового) панарицію
Мета: зменшити перифокальне запалення в тканинах та обмежити ділянку деструкції.
РОД 0,25-0,3 Гр СОД 2,5-3 Гр, напруга 150 кВ, 6-10 фракцій.
Променева терапія бешихи
- при ураженні лише шкіри застосовуються м'які рентгенівські промені /напруга 40-50 кВ, шар подвійного послаблення променів(ШПП) 3мм Al/, ВДШ 20-30 см, РОД 0,2 Гр, СОД 1,5-2 Гр
- ускладнена форма з ураженням підшкірної жирової клітковини:
напруга 80-120кВ, ШПП 3-4 мм Al, ВДШ 30 см, РОД 0,2-0,3 Гр, СОД 2-3 Гр
- виражена запальна інфільтрація шкіри й підшкірної жирової клітковини:
напруга 140-150 кВ, ШПП 4мм Al, поле 8х10 см, РОД 0,3 Гр, СОД 4 Гр
Променева терапія парапроктита та запальних процесів прямої кишки
Для обмеження вогнища інфільтрації, прискорення одужання:
- напруга 200-230 кВ , ШПП 1,5-2 мм Al, ВДШ 40 Гр, поле 6х8см(8х10см), РОД 0,25-0,3 Гр, інтервал 1-2 дня, СОД 5 Гр;
У випадку хронічного перебігу процеса: технічні умови опромінення ті ж, РОД 0,4 - 0,5 Гр, СОД 5-6 Гр.
Променеві реакції та променеві ушкодження при проведенні рентгенотерапії (див. главу 4).
Контрольні питання:
Характеристика методу далекодистанційної рентгенотерапії. Апарати. Показання та протипоказання до використання.
Види далекодистанційної рентгенотерапії. Фізико-технічні умови роботи апаратів. Призначення тубусів та фільтрів.
Показання для проведення променевої терапії при непухлинних захворюваннях (запальних, дистрофічних).
Механізм протизапальної дії іонізуючого випромінювання.
Характеристика методу близькодистанційної рентгенотерапії. Апарати. Показання та протипоказання до використання.
Променеве лікування раку шкіри.
