
2 курс / Микробиология 1 кафедра / Экзамен микробик / vse_metody_MIKROB
.pdf
Гриппозные вирусы имеют 3 типа: А, В и С.
По структуре поверхностных антигенов вирус гриппа А подразделяют на различные подтипы (Н1N1, Н3N2, и др.).
Вирусы гриппа А обладают наибольшей антигенной изменчивостью, т.к. сегментированная РНК вируса предрасположена к постоянным генетическим рекомбинациям. Выделяют две формы изменчивости: антигенный дрейф и антигенный шифт.
Антигенный дрейф обусловлен точечными мутациями в геноме вируса, что приводит к частичным изменениям в структуре поверхностных антигенов, в основном – гемагглютинина. При этом появляются новые штаммы вируса в пределах подтипов вируса гриппа А. Антигенный дрейф происходит непрерывно и приводит к новым эпидемиям гриппа.
Антигенный шифт (от англ. shift – скачок) – результат рекомбинации генов, приводящей к полному изменению H и N, появлению нового подтипа вируса гриппа А и возникновению пандемии. Антигенный шифт возникает редко и обычно является результатом рекомбинаций, происходящих при попадании в клетку двух разных гриппозных вирусов (например, от человека и от животного). В результате образуется гибридный вирус, который может адаптироваться к существованию в организме человека.
Вирусы гриппа А имеют наибольшее эпидемиологическое значение,
т.к. поражают не только человека, но и животных и становятся причиной пан-
демий. Известны 3 гриппозные пандемии, которые вызывали вирусы
гриппа:
A (H1N1) – «испанка» (1918-1920 гг.); A (H2N2) – «азиатский» (1957-1959 гг.); A (H3N2) – «гонконг» (1968-1970 гг.).
4
Источник инфекции: больной человек.
Пути передачи: воздушно-капельный, реже – контактный.
Патогенез: с помощью гемагглютинина вирус соединяется с рецепторами эпителиальных клеток респираторного тракта, в которых происходит репродукция вирусов, нейраминидаза способствует выходу размножившихся вирусов из клетки, затем вирусы попадают в кровь (виремия), поражают клетки эндотелия кровеносных сосудов, а при попадании в ЦНС могут вызывать менингоэнцефалит.
Инкубационный период: 1-2 дня.
Грипп, в отличие от других ОРВИ, характеризуется более выраженными симптомами интоксикации и тяжелыми осложнениями: пневмония, отек легких, менингит и др.
Материал на исследование: отделяемое из носоглотки, мазки-отпечатки со слизистой оболочки носа, парные пробы сыворотки.
Микробиологическая диагностика.
1.Экспресс-диагностика: РИФ, ИФА (для определения антигенов вирусов в исследуемом материале).
2.Вирусологический метод: отделяемым из носоглотки больного заражают куриные эмбрионы с последующей идентификацией вирусов в реакции торможения гемагглютинации (РТГА).
3.Серологический метод: РСК и РТГА. Диагноз ставят при 4-х кратном увеличении титра антител в парных пробах сыворотки, полученных с интервалом в 10-14 дней.
4.ПЦР.
Специфическая профилактика.
Проводится перед началом эпидемического сезона (октябрь, ноябрь). Для поддержания напряженного иммунитета требуется ежегодная ревакцинация. В России используют различные варианты вакцин: живые, инактивированные, а также химические из протективных антигенов вирусов гриппа (гемагглютинина
5
и найраминидазы). Современные химические вакцины содержат H и N вирусов, имеющих эпидемиологическое значение: A (H1N1), A (H3N2), В.
3. Характеристика вирусов парагриппа, микробиологическая диагностика
Вирусы парагриппа: РНК-содержащие, имеют суперкапсидную оболочку, культивируются в культуре клеток.
Источник инфекции: больной человек.
Пути передачи: воздушно-капельный (основной), реже – контактный. Патогенез: попадая в верхние дыхательные пути, вирус размножается и
разрушает клетки цилиндрического эпителия, развивается отек слизистой оболочки гортани, затем поражаются нижние отделы дыхательных путей (бронхи, альвеолярный аппарат).
Инкубационный период: 3-6 дней.
Клинические формы: у взрослых чаще наблюдается ларингит; у детей – ларинготрахеобронхит, нередко с развитием ложного крупа (отек гортани), а также пневмония.
Микробиологическая диагностика.
1.Экспресс-диагностика: РИФ и ИФА (для определения антигенов вирусов в исследуемом материале).
2.Вирусологический метод: отделяемым из носоглотки заражают культуру клеток с последующей идентификацией вирусов в РН и др.
3.Серологический метод: РСК, РН и др. Диагноз ставят при 4-х кратном увеличении титра антител в парных пробах сыворотки, полученных с интервалом в 10-14 дней.
4.ПЦР.
6
4. Характеристика аденовирусов, вызываемые заболевания, микробиологическая диагностика
Аденовирусы: ДНК-содержащие, не имеют суперкапсидной оболочки. Известно более 100 серологических типов аденовирусов, 49 из которых являются патогенными для человека. Аденовирусы культивируют в культуре клеток.
Источник инфекции: больной человек.
Пути передачи: воздушно-капельный (основной), а также контактный (чаще через воду в плавательных бассейнах) и алиментарный.
Инкубационный период: 4-5 дней.
Клинические формы: ОРВИ, пневмония, бронхит, конъюнктивит, фарингоконъюнктивит, гастроэнтерит.
Материал на исследование зависит от нозологической формы заболева-
ния.
Микробиологическая диагностика.
1.Экспресс-диагностика: обнаружение аденовирусных антигенов в мазкахотпечатках со слизистой оболочки носа с помощью РИФ, а также в отделяемом носоглотки и конъюнктивы с помощью ИФА.
2.Вирусологический метод: выделение аденовирусов в культуре клеток с последующей идентификацией в РН и др.
3.Серологический метод: РСК, РН. Диагноз ставят при 4-х кратном увеличении титра антител в парных пробах сыворотки, полученных с интервалом в 10-14 дней.
4.ПЦР.
5.Характеристика вируса кори, вызываемые заболевания, специфическая профилактика кори
Вирус кори: РНК-содержащий, имеет суперкапсидную оболочку, вызыва-
ет 2 формы заболеваний: корь и подострый склерозирующий панэнцефалит.
7

Строение вируса кори
Корь (лат. morbilli) – острая инфекция преимущественно детского возрас-
та.
Источник инфекции: больной человек.
Пути передачи: воздушно-капельный, реже – контактный.
Патогенез заболевания: вирус размножается в клетках эпителия верхних дыхательных путей, затем проникает в кровь (виремия) и поражает клетки эндотелия сосудов.
Инкубационный период: 10-14 дней.
Клинические проявления: симптомы ОРВИ, нередко конъюнктивит. За сутки до появления сыпи на слизистой оболочке щек появляются пятна Фила- това-Коплика (мелкие беловатые точки, окруженные венчиком гиперемии). На 4-5 день болезни появляется яркая пятнисто-папулезная сыпь вначале за ушами и на переносице, а затем по всему телу. В этот период выражены симптомы интоксикации, отмечается высокая температура.
8

Диагностика кори основывается на характерных клинических симптомах заболевания.
Специфическая профилактика.
Плановая (активная): проводится живой коревой вакциной (производства России, Франции) или тривакциной против кори, эпидемического паротита и краснухи (производства США).
Экстренная (пассивная): иммуноглобулин нормальный человеческий.
Подострый склерозирующий панэнцефалит (ПСПЭ) – медленная коре-
вая инфекция. Заболевание возникает через 2-30 лет после перенесенной кори в связи с длительной персистенцией вируса в клетках ЦНС в дефектной форме (без суперкапсида), в результате чего он не может завершить собственную репликацию. Накопление большого количества дефектных вирусов в нейронах приводит к их разрушению.
ПСПЭ – прогрессирующее заболевание нервной системы с характерной клинической картиной: нарушение речи, зрения, дискоординация движений, психические расстройства. Затем наступает коматозное состояние и летальный исход.
Микробиологическая диагностика ПСПЭ проводится серологическим методом. Наличие высоких титров антител к вирусу кори в ликворе и сыворотке крови подтверждает клинический диагноз заболевания. Широкая иммунизация коревой вакциной приводит к резкому сокращению случаев ПСПЭ.
9
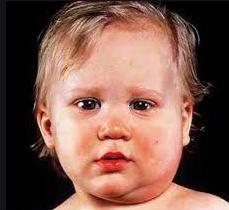
6. Характеристика вируса эпидемического паротита, осложнения при паротите, специфическая профилактика
Вирус эпидемического паротита: РНК-содержащий, имеет суперкапсидную оболочку.
Источник инфекции: больной человек.
Путь передачи: воздушно-капельный.
Эпидемическим паротитом обычно болеют дети в возрасте 3-15 лет.
Инкубационный период: 14-20 суток.
Патогенез и клиника: вирус размножается в эпителиальных клетках слизистой оболочки носоглотки, затем попадает в кровь и гематогенным путем проникает в железистую ткань. Заболевание сопровождается воспалением слюнных желез, чаще околоушных (они увеличены в размерах и болезненны). Отмечается умеренное повышение температуры. Реже поражаются другие железистые органы (поджелудочная железа, яички, яичники), а также ЦНС.
Осложнения при паротите: острый панкреатит, орхит (может быть причиной бесплодия, т.к. tunica albuginea яичка препятствует его гипертрофии и вызывает компрессионный некроз сперматоцитов), оофорит, серозный менингит.
Микробиологическая диагностика в случаях типичного течения болезни не проводится.
При атипичных формах заболевания используют:
1.РИФ для обнаружения антигенов вируса в материале от больного (слюна, моча, при серозном менингите – ликвор).
10
2.Серологический (ИФА): для выявления в сыворотке крови больного анти-
тел (IgM, IgG).
Специфическая профилактика эпидемического паротита проводится живой паротитной вакциной (Россия) или тривакциной против кори, эпидемического паротита и краснухи (США).
7. Характеристика вируса краснухи, его значение в патологии человека, микробиологическая диагностика, специфическая профилактика
Вирус краснухи: РНК-содержащий, имеет суперкапсидную оболочку.
Источник инфекции: больной человек.
Пути передачи: воздушно-капельный (основной), реже – контактный, трансплацентарный.
Краснуха – высококонтагиозная детская инфекция. Чаще болеют дети в возрасте 1-7 лет, но могут болеть и взрослые. Особенно опасно заражение беременных.
Патогенез заболевания: вирус проникает через слизистые оболочки носоглотки в регионарные лимфатические узлы, размножается, а затем попадает в кровь и различные органы.
Инкубационный период: 14-21 день.
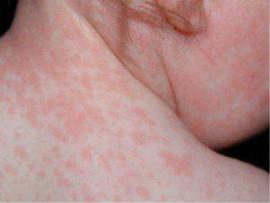
Приобретенная краснуха: начало заболевания характеризуется ринитом, сухим кашлем, гиперемией ротоглотки, увеличением шейных и затылочных лимфоузлов, лихорадкой, затем появляется характерный признак заболевания – обильна пятнисто-папулезная сыпь розового цвета.
11
Убеременных в период вирусемии возбудитель проникает через плаценту
иинфицирует плод. Особенно опасно заражение краснухой в I триместре, т.к. частота пороков развития плода составляет 60%, во II и III триместрах частота пороков снижается. Это связано со сроками формирования плаценты. В более поздние сроки беременности плацента в большинстве случаев не пропускает вирус краснухи. Развивается воспалительная реакция в самой плаценте (плацентит) и поэтому плод (II-III триместр) реже подвержен риску инфицирования, чем эмбрион (I триместр).
Врожденная краснуха: при врожденной краснухе чаще наблюдается триада пороков развития: катаракта, пороки сердца и глухота. Реже развивается микроцефалия (с нарушением умственного развития).
Диагноз приобретенной краснухи устанавливают на основе клиникоэпидемиологических данных.
Микробиологическая диагностика проводится при подозрении на врож-
денную краснуху и беременным, контактировавшим с больными краснухой.
С этой целью используют серологический метод (ИФА) для определения IgM против вируса краснухи. Для женщин, инфицированных вирусом в I триместре беременности, обнаружение IgM в сыворотке крови является показанием к прерыванию беременности.
Специфическая профилактика краснухи проводится живой краснушной вакциной или тривакциной против кори, эпидемического паротита и краснухи.
ПРАКТИЧЕСКАЯ РАБОТА.
1. Учет результатов серологического исследования парных проб сыворотки больного с предварительным диагнозом: грипп.
12

Схема учета РТГА с парными пробами сыворотки крови больного с подозрением на грипп
|
I проба сыворотки |
|
|
|
|
|
II проба сыворотки |
|
|
||||||||
Разведения |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
сыворотки |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
1/10 |
1/20 |
1/40 |
1/80 |
1/160 |
1/320 |
КС |
КЭр |
1/10 |
1/20 |
|
1/40 |
1/80 |
1/160 |
1/320 |
КС |
КЭр |
Диагностику- |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
мы |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
А(H3N2) |
+ |
+ |
+ |
+ |
- |
- |
- |
- |
+ |
+ |
|
+ |
+ |
+ |
+ |
- |
- |
А(H1N1) |
- |
- |
- |
- |
- |
- |
- |
- |
- |
- |
|
- |
- |
- |
- |
- |
- |
В |
- |
- |
- |
- |
- |
- |
- |
- |
- |
- |
|
- |
- |
- |
- |
- |
- |
С |
- |
- |
- |
- |
- |
- |
- |
- |
- |
- |
|
- |
- |
- |
- |
- |
- |
Заключение о типе вируса сделать самостоятельно.
2. Вирусологическая диагностика аденовирусной инфекции.
Учет реакции нейтрализации в культуре клеток для идентификации выделенных аденовирусов
вирус + |
вирус + |
вирус + |
Контроль |
Контроль |
Контроль |
сыворотка |
сыворотка |
сыворотка |
вируса |
смеси |
культуры |
3типа |
4типа |
7типа |
|
сывороток |
клеток |
дегенерация |
дегенерация |
нормальная |
дегенерация |
нормальная |
нормальная |
|
|
культура |
|
культура |
культура |
|
|
клеток |
|
клеток |
клеток |
Заключение о типе вируса сделать самостоятельно.
13
