
2 курс / Микробиология 1 кафедра / Экзамен микробик / vse_metody_MIKROB
.pdf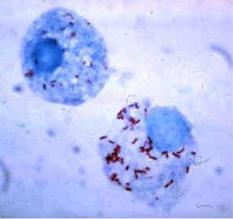
4) трансмиссивный – в природных очагах инфекции при укусах клещей.
Патогенез: проникая через слизистые оболочки или кожу, возбудитель попадает в лимфу и кровь. Размножение возбудителя происходит в гистиоцитах и макрофагах.
Клинические проявления: Ку-лихорадка протекает как острое лихорадочное заболевание с очень разнообразной клинической симптоматикой, что крайне затрудняет клиническую диагностику. При аэрогенном заражении, как правило, развивается атипичная (интерстициальная) пневмония, характеризующаяся поражением соединительной ткани легкого, сухим кашлем, выраженными симптомами интоксикации и длительным течением.
Материал на исследование: сыворотка крови больного. Основной метод диагностики: серологический (РСК, ИФА, РИФ).
Специфическая профилактика: живая вакцина М-44 для лиц из группы риска.
6. Характеристика риккетсий – возбудителей сыпного тифа, серодиагностика.
Риккетсии – очень мелкие палочковидные бактерии. Могут иметь кокковидную и нитевидную форму. Спор и капсул не образуют. Неподвижны. Являются облигатными внутриклеточными паразитами. Размножаются в цитоплазме и (или) в ядрах клеток.
Особенностью химического состава риккетсий является высокое содержание липидов, что определяет их устойчивость во внешней среде и тинкториальные свойства.
Методы окраски:
а) ослабленный вариант окраски по Цилю-Нильсену. Риккетсии окрашиваются в красный цвет, а цитоплазма инфицированных клеток – в голубой;
б) метод Романовского – Гимза.
Риккетсии. Окраска по Цилю-Нильсену.
9

Культивируют риккетсии:
1)в организме лабораторных животных;
2)в желточном мешке куриных эмбрионов;
3)в культуре клеток;
Факторы патогенности:
факторы адгезии; факторы инвазии;
токсические факторы, входящие в состав клеточной стенки.
Большинство риккетсий (кроме возбудителя эпидемического сыпного тифа) являются возбудителями природно-очаговых зоонозных инфекций, поражающих теплокровных животных, птиц и членистоногих, а человек является случайным звеном в цепи циркуляции возбудителя.
Риккетсии группы сыпного тифа.
Возбудителем эпидемического сыпного тифа и болезни Брилля является
Rickettsia prowazekii.
Источник инфекции: больной человек.
Переносчики: в основном платяные вши, реже – головные.
Основной путь заражения: трансмиссивный (втирание экскрементов вшей при расчесывании мест укусов).
Возбудителем эндемического сыпного тифа является Rickettsia typhi. Источник инфекции: крысы.
Переносчики: крысиные блохи и вши.
Основной путь заражения: трансмиссивный.
Заболевание встречается в портовых городах теплых морей.
Патогенез и клиника: возбудитель размножается в эндотелии кровеносных сосудов, особенно капилляров. При этом происходит формирование периваскулитов и тромбов. Наиболее выражены поражения сосудов головного мозга, что проявляется сильными головными болями, бредом, повышением температуры до 39-400С. На 4-6 день от начала заболевания на коже появляется розеолезно-петехиальная сыпь, связанная с поражением эндотелия капилляров кожи. Симптомы интоксикации обусловлены действием токсических факторов риккетсий.
Материал на исследование: сыворотка крови больного. Ведущий метод диагностики – серологический: ИФА, РИФ.
У некоторых людей, переболевших в прошлом эпидемическим сыпным тифом, риккетсии могут длительно сохраняться в организме и при ослаблении резистентно-
сти вызывать рецидив сыпного тифа – болезнь Брилля (повторный сыпной тиф).
Болезнь Брилля характеризуется более легким течением, чем первичный сыпной
10

тиф. Однако, больные при наличии завшивленности (педикулез) могут быть источниками инфекции для окружающих.
Специфическая профилактика: живая сыпнотифозная вакцина, химическая сыпнотифозная вакцина.
7.Характеристика возбудителей хламидиозов, микробиологическая диагностика.
Хламидии – мелкие грамотрицательные бактерии, шаровидной или овоидной формы. Не имеют спор, жгутиков, капсулы. Основной метод выявления в клетках – окраска по Романовскому-Гимзе.
Жизненный цикл хламидий включает образование двух основных форм: эле-
ментарные тельца (ЭТ) и ретикулярные тельца (РТ) (табл.3).
|
|
|
Таблица 3 |
|
Основные морфологические формы хламидий |
|
|
||
Характеристика |
Элементарные тельца (ЭТ) |
Ретикулярные тельца (РТ) |
|
|
Форма |
шаровидная |
овоидная |
|
|
Размеры |
мелкие (0,2-0,3мкм) |
более крупные (0,8-1,5мкм) |
|
|
Инфекционность |
инфекционная форма |
неинфекционная форма |
|
|
|
|
адаптированы только к |
|
|
|
адаптированы к вне- |
внутриклеточному сущест- |
|
|
Способ существования |
клеточному существо- |
вованию, имеют |
высокую |
|
ванию, имеют низкую |
метаболическую |
актив- |
|
|
в макроорганизме |
|
|||
метаболическую актив- |
ность, обеспечивают внут- |
|
||
|
|
|||
|
ность |
риклеточную репродукцию |
|
|
|
|
возбудителей |
|
|
Цикл внутриклеточного паразитизма хламидий.
1.В клетку проникают ЭТ, которые затем превращаются в РТ.
2.РТ размножаются в цитоплазме клетки путем бинарного деления, формируя включения, которые обычно располагаются околоядерно.
РТ
ядро клетки
Световая микроскопия клеточной культуры C.trachomatis.
11

3. РТ превращаются в ЭТ, выходят из клетки, что приводит к гибели последней. В дальнейшем ЭТ инфицируют другие клетки и повторяют цикл развития.
Хламидии культивируют в желточном мешке куриных эмбрионов и в культуре клеток.
Факторы патогенности:
мембранные белки, которые обладают адгезивными и антифагоцитарными свойствами; факторы инвазии;
экзо- и эндотоксины.
Семейство Chlamidiaceae включает 2 рода:
род Chlamydia представлен видом C.trachomatis (18 сероваров); род Chlamydophila включает два вида: C.pneumoniae и C.psittaci.
Различные серовары C.trachomatis вызывают следующие заболевания:
трахому; урогенитальный хламидиоз;
хламидийную инфекцию у новорожденных; венерическую лимфогранулему.
Источник инфекции: больной человек, бактерионоситель.
Трахома.
Трахома – хроническое инфекционное заболевание, характеризующееся поражением конъюнктивы и роговицы, приводящее, как правило, к слепоте. Передается контактно-бытовым путем. Заболевание встречается в странах Азии, Африки, Цен-
12

тральной и Южной Америки с низким уровнем жизни и санитарной культуры населения.
Урогенитальный хламидиоз.
Пути заражения: половой, контактно-бытовой.
Это острое или хроническое инфекционное заболевание, поражающее мочеполовую систему у женщин и мужчин. Характеризуется малосимптомным течением с возможным развитием бесплодия. Урогенитальный хламидиоз с легким течением без соответствующего лечения может формировать синдром Рейтера с классической триадой: уретрит – конъюнктивит – артрит.
Хламидийная инфекция новорожденных.
Путь заражения: интранатальный (во время родов).
Клинические формы: конъюнктивит, атипичная (интерстициальная) пневмо-
ния.
Венерическая лимфогранулема.
Путь заражения: половой. Эндемичное заболевание для стран тропического и субтропического пояса.
Клинические проявления: паховый лимфаденит с нагноением и изъязвлением. Чаще болеют мужчины.
Микробиологическая диагностика хламидиозов, вызываемых
C.trachomatis.
Материал на |
Методы диагностики |
Результаты исследования |
||||
исследование |
||||||
|
|
|
|
|
||
|
|
в мазках, окрашенных по Рома- |
||||
|
|
новскому-Гимзе, выявляют как |
||||
соскобы эпителия |
|
ранние |
цитоплазматические |
|||
микроскопический |
включения |
из |
РТ |
сине- |
||
слизистых оболочек |
||||||
|
фиолетового цвета, так и позд- |
|||||
уретры, цервикаль- |
|
|||||
|
ние включения |
из ЭТ |
розово- |
|||
ного канала, конъ- |
|
|||||
|
красного цвета. |
|
|
|||
юнктивы, пунктат |
|
|
|
|||
|
в исследуемом материале выяв- |
|||||
|
||||||
лимфоузлов |
РИФ |
|||||
ляют хламидийные антигены. |
||||||
|
|
|||||
|
ПЦР |
выявляют специфические фраг- |
||||
|
менты ДНК генома хламидий. |
|||||
|
|
|||||
сыворотка крови |
серологический |
определяют IgM и IgG к хлами- |
||||
(ИФА, РИФ, РНГА) |
диям. |
|
|
|
||
|
|
|
|
|||
Респираторный хламидиоз.
Возбудитель: Chlamidophila pneumoniae.
Источник инфекции: больной человек, бактерионоситель.
Пути заражения: воздушно-капельный, для детей возможен контактный.
13
Заболевание проявляется фарингитом, бронхитом, пневмонией.
Микробиологическая диагностика:
1.микроскопический метод – в мазках со слизистой оболочки верхних дыхательных путей и мокроте определяют включения хламидий в окраске по Ро- мановскому-Гимзе;
2.РИФ – определение в исследуемом материале антигенов C.pneumoniae;
3.генетический метод – ПЦР;
4.серологический метод – с помощью ИФА определяют IgM в сыворотке больного.
Орнитоз (от греч. оrnithos – птица).
Возбудитель: Chlamidophila psittaci.
Источники инфекции: более 170 видов домашних, декоративных и диких птиц. Основную опасность представляют индейки, утки, гуси, реже – голуби и попугаи.
Основной путь заражения: воздушно-пылевой. Типичным проявлением орнитоза является поражение респираторного тракта с развитием атипичной (интерстициальной) пневмонии.
Клинические симптомы: высокая температура, головная и мышечные боли, сухой кашель, длительное течение.
Микробиологическая диагностика:
1.основной метод – серологический: определение IgM в сыворотке крови с помощью РСК, РИФ, ИФА, а также исследование парных проб сыворотки для выявления динамики нарастания титра антител;
2.дополнительный метод – аллергологический (кожная проба с орнитином) для
ранней и ретроспективной диагностики.
Специфическая профилактика и специфическое лечение хламидиозов не разработаны.
8.Характеристика микоплазм, вызываемые заболевания, микробиологическая диагностика.
Отличительной особенностью микоплазм является отсутствие клеточной стенки, поэтому их выделяют в особый класс Mollicutes (мягкая кожа).
Основными видами патогенных для человека микоплазм являются: Mycoplasma pneumoniae, M.hominis, M.genitalium и Ureaplasma urealyticum.
Морфо-тинкториальные свойства: очень мелкие полиморфные (от кокковидных до палочковидных) грамотрицательные бактерии. Спор не образуют, имеют микрокапсулу.
14

Культуральные свойства: на сложных питательных средах образуют характерные мелкие круглые колонии с приподнятым центром, напоминающие яичницуглазунью.
Факторы патогенности:
адгезины; микрокапсула;
ферменты патогенности (нейраминидаза, ДНК-аза, РНК-аза и др.); экзо- и эндотоксины;
способность длительно паразитировать на мембранах эукариотических клеток. Могут вырабатывать H2O2, повреждающую мембрану клетки-хозяина.
Источник инфекции: больной человек.
Пути заражения: воздушно-капельный, половой, контактный.
M.pneumoniae вызывает атипичную (интерстициальную) пневмонию, бронхит.
Микоплазмы урогенитального тракта (M.hominis, M.genitalium, U.urealyticum)
относят к факультативной микрофлоре. При снижении резистентности они могут быть причастны к развитию хронических воспалительных заболеваний: уретрита, вагинита, эндометрита, простатита и др., а также могут быть причиной бесплодия.
Материал на исследование – в зависимости от клинической формы микоплазмоза: мокрота, отделяемое уретры, влагалища, моча, сыворотка крови.
Микробиологическая диагностика.
1.ПЦР.
2.Обнаружение Аг возбудителя с помощью РИФ.
3.Серологический метод: ИФА.
4.Бактериологический метод.
Специфическая профилактика и лечение не разработаны.
ПРАКТИЧЕСКАЯ РАБОТА
1. Световая микроскопия готовых препаратов чистой культуры трепонем, бореллий, лептоспир в окраске по Романовскому-Гимзе.
15
Занятие № 29
Тема. Возбудители ОРВИ, их роль в патологии. Характеристика вирусов гриппа, парагриппа, аденовирусов. Характеристика вирусов кори, эпидемического паротита и краснухи.
Цель занятия. Изучить характеристику возбудителей воздушнокапельных инфекций – вирусов гриппа, парагриппа, аденовирусов, кори, эпидемического паротита, краснухи. Изучить методы диагностики вызываемых ими заболеваний и препараты для специфической профилактики.
I. Теоретические знания:
1.Вирусы – возбудители острых респираторных заболеваний.
2.Характеристика вирусов гриппа, микробиологическая диагностика, специфическая профилактика.
3.Характеристика вирусов парагриппа, микробиологическая диагностика.
4.Характеристика аденовирусов, вызываемые заболевания, микробиологическая диагностика.
5.Характеристика вируса кори, вызываемые заболевания, специфическая профилактика кори.
6.Характеристика вируса эпидемического паротита, осложнения при паротите, специфическая профилактика.
7.Характеристика вируса краснухи, его значение в патологии человека, микробиологическая диагностика, специфическая профилактика.
II. Практические навыки:
1.Учет РТГА с парными пробами сыворотки больного гриппом. Интерпретация результатов исследования.
2.Учет реакции нейтрализации в культуре клеток с целью идентификации выделенных аденовирусов. Интерпретация результатов исследования.
1

МЕТОДИЧЕСКИЕ УКАЗАНИЯ К ЗАНЯТИЮ 1.Вирусы – возбудители острых респираторных заболеваний
Острые респираторные заболевания вызывают как бактерии, так и вирусы. Для вирусных респираторных инфекций существует собственное название – ОРВИ (острые респираторные вирусные инфекции).
Количество возбудителей ОРВИ огромно (табл.1), поэтому человек на протяжении жизни многократно болеет респираторными заболеваниями. Практически все вирусы, вызывающие ОРВИ, за исключением адено- и бокавирусов, РНК-содержащие.
Основной путь заражения: воздушно-капельный.
Клинические проявления ОРВИ: ринит, фарингит, ларингит, трахеит, бронхит, иногда – в сочетании с конъюнктивитом и пневмонией. Симптомы общей интоксикации чаще выражены умеренно. Помимо ОРВИ, коронавирусы, реовирусы, бокавирусы и энтеровирусы вызывают заболевания ЖКТ.
|
|
|
|
Таблица 1 |
|
|
Возбудители и диагностика ОРВИ |
||||
Вирусы – возбудители ОРВИ |
Методы диагностики |
Материал для |
|||
исследования |
|||||
|
|
|
|
||
|
гриппа (А, В, С) |
|
|
Мазки-отпечатки со |
|
|
риновирусы |
|
Экспресс-диагностика: |
слизистой носа |
|
|
коронавирусы* |
|
|
||
|
РИФ, ИФА |
|
|||
|
респираторно-синцити- |
|
Отделяемое из |
||
|
|
||||
|
альные (RS-вирусы) |
|
|
носоглотки |
|
|
парагриппа |
|
|
|
|
|
аденовирусы |
|
Вирусологический |
Отделяемое из |
|
|
реовирусы |
|
носоглотки |
||
|
|
||||
|
метапневмовирусы |
|
|
|
|
|
бокавирусы |
|
|
|
|
|
энтеровирусы: Коксаки А, |
|
Парные пробы |
||
|
Коксаки В, ЕСНО (enteric |
Серологический |
|||
|
сыворотки |
||||
|
cytopathogenic human |
or- |
|
||
|
|
|
|||
|
phan) |
|
|
|
|
|
*Описано множество |
коронавирусов, поражающих животных (летучие |
|||
мыши, мангусты, сурикаты, собаки, кошки и др.). Некоторые варианты патогенны для человека. Коронавирусы передаются аэрогенным и контактным путями. Инфекция распространена по всему миру, регулярно возникает в детском
2
возрасте в виде вспышек в зимнее время с 2-3-годичной цикличностью. В 2002 г. этот вирус вызвал новое заболевание – тяжелый острый респираторный синдром в виде пневмонии (SARS – severe acite respiratory syndrom), который из Китая распространился во многие страны мира. Летальность составила 9%.
В декабре 2019 г. выделен новый вирус и назван коронавирусом 2019. 11 февраля 2020 г. ВОЗ объявила о новом названии заболевания – COVID-19. В 2020 г. международный комитет по таксономии дал название: дистресссиндром коронавирус-2 (SARS-COV2). Заболевание началось в Китае, распространившись по странам и континентам. 11 марта 2020 г. ВОЗ объявила о пан-
демии COVID-19.
2. Характеристика вирусов гриппа, микробиологическая диагностика, специфическая профилактика.
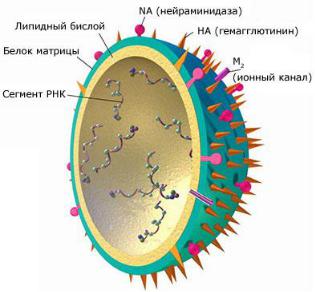
Вирусы гриппа: РНК-содержащие, имеют суперкапсидную оболочку. На ее поверхности находятся гликопротеиновые шипы: гемагглютинин (H) и нейраминидаза (N), являющиеся протективными антигенами.
Строение вируса гриппа
Культивирование вирусов: оптимальной моделью является куриный эмбрион, что используют для диагностики и приготовления гриппозных вакцин. Вирус культивируют также в культурах клеток и в организме лабораторных животных.
3
