
диссертации / 15
.pdfОсобенности применяемого оборудования представлены в Таблице 6.
Таблица 6.
Применяемое лапароскопическое оборудование и его характеристики
Название |
Производитель |
Характеристика оборудования |
|
|
|
|
|
Телекамеры |
Richard Wolf, |
3-х чиповая видеокамера, с обычным или |
|
|
Rudolf |
||
|
высококачественным (HD) разрешением |
||
|
Karl Storz |
||
|
|
||
|
|
|
|
Монитор |
Sony |
Стандартный или плоскоэкранный мони- |
|
тор. Разрешение 600 или 800 строк. Вход |
|||
|
Karl Storz |
||
|
RGB. |
||
|
|
||
|
|
|
|
Электрокоагуля- |
Karl Storz |
Монополярная коагуляция, максималь- |
|
торы |
Rudolf |
ная мощность – до 300 ватт. |
|
|
|
|
|
Осветители |
Richard Wolf, |
Ксеноновый источник света. |
|
|
Karl Storz |
||
|
|
||
|
|
|
|
Инсуффляторы |
Richard Wolf, |
Скорость подачи от 9 до 20 л/мин. Подо- |
|
Karl Storz |
грев углекислоты, фильтр. |
||
|
|||
|
|
|
При выполнении стандартной лапароскопической аппендэктомии манипуляции
выполнялись при помощи различных инструментов диаметром 5 мм (Таблица
7).
41
Таблица 7.
Характеристика лапароскопического инструментария (стандартные лапароскопические инструменты)
Инструменты |
10мм |
|
5мм |
|
|
|
|
Набор троакаров |
|
Karl Storz, Richard Wolf, Rudolf |
|
|
|
|
|
Оптика |
Karl Storz |
|
- |
40 см, 300 |
|
||
|
|
|
|
|
|
|
|
Зажимы |
- |
|
Richard Wolf, Rudolf, Karl Storz |
|
|
|
|
Диссекторы |
- |
|
Richard Wolf, Rudolf, Karl Storz |
|
|
|
|
Ножницы |
- |
|
Richard Wolf, Rudolf, Karl Storz |
|
|
|
|
L- образный элек- |
- |
|
Richard Wolf, Rudolf, Karl Storz |
трод |
|
||
|
|
|
|
|
|
|
|
Игла Вереша |
Стандартная Richard Wolf, Rudolf, Karl Storz |
||
|
|
|
|
Шовный материал |
|
|
Vicril 0 ( J&J Ethicon) |
|
|
Полигликолид 0 (МЗКРС) |
|
|
|
|
|
|
|
|
|
Мы использовали многоразовые лапароскопические инструменты. При выполнении лапароскопии для детального исследования ЧО и органов малого таза использовали и лапароскопические манипуляторы (зажимы), которые устанавливали через дополнительные троакары. Для различных инструментов применяли соответствующие по диаметру троакары.
42
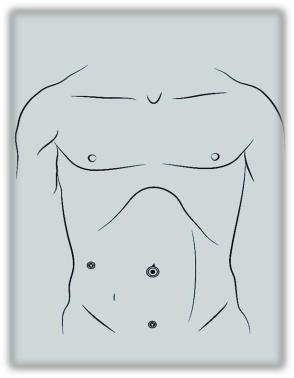
6.Лапароскопическую аппенд-
эктомию выполняли по стандартизиро- |
|
||
ванной схеме (F. Gotz 1987). Операцию |
|
||
проводила бригада в составе 3-х человек: |
|
||
хирург-оператор, ассистент и операци- |
|
||
онная сестра. Пациент находился в по- |
|
||
ложении Тренделенбурга с поворотом на |
|
||
левый бок. Для обезболивания применя- |
|
||
ли комбинированный эндотрахеальный |
|
||
наркоз. Накладывали карбоксиперитоне- |
|
||
ум с уровнем внутрибрюшного давления |
|
||
10-12 мм.рт.ст. В параумбиликальной об- |
|
||
ласти устанавливали 10мм троакар |
(для Рисунок 1. Схема расположе- |
||
лапароскопа), в правом подреберье по |
ния точек введения троакаров |
||
при ЛАЭ по поводу ОА. |
|||
|
|
||
параректальной (среднеключичной) |
ли- |
|
|
нии и по срединной линии над лоном устанавливали 5 и 10 мм троакары соот-
ветственно (для манипуляторов) под контролем лапароскопа. Данное располо-
жение портов использовано нами на протяжении длительного времени (Рисунок
1). Это обеспечивало адекватный доступ к зоне оперативного вмешательства,
хорошую визуализацию и исключало технические сложности при мобилизации червеобразного отростка, обработки его брыжейки и основания, а при необходи-
мости наложения интракорпорального шва.
Далее производили ревизию брюшной полости. При наличии выпота в полости малого таза и правой подвздошной ямки его обязательно удаляли пу-
тем аспирации. Для проведения тщательной ревизии нижних этажей брюшной полости и малого таза пациенту предавали положение Тренделенбурга. Осу-
ществляли визуализацию червеобразного отростка, осмотр терминального от-
дела подвздошной и слепой кишки, определяли степень распространенности перитонита, характер воспаления прилежащих петель тонкой кишки. В случае диагностики распространенного гнойного перитонита с дилатацией петель
43

тонкой и толстой кишки, лапароскопическое пособие прерывали на диагности-
ческом этапе и переходили на срединный лапаротомный доступ. У женщин обязательно производили осмотр матки и ее придатков. После завершения диа-
гностического этапа лапароскопии и принятия решения о выполнении лапаро-
скопической аппендэктомии, устанавливали третий 10-миллиметровый троакар в правом подреберье.
Первичная санация заключалась в аспирации патологического экссудата
из брюшной полости.
При наличии спаечного процесса производили адгезиолизис эндоскопи-
ческими ножницами или L-образным электродом с монополярной коагуляцией.
Тракция аппендикса осуществлялась путем захватывания эндоскопическим за-
жимом в области дистального конца червеобразного отростка или за край бры-
жейки.
Пересечение брыжеечки отростка в большинстве случаев выполняли при помощи монополярной коагуляции. Мы считаем, что этот метод достаточно прост, надежен и безопасен. В ряде случаев возникала необходимость проши-
вания и перевязки сосудов инфильтри- |
|
рованной брыжеечки отростка. |
|
В случае обнаружения аппенди- |
|
кулярного инфильтрата во время лапа- |
|
роскопии (Рисунок 2) решение прини- |
|
мали дифференцированно согласно |
|
плотности обнаруженных тканей, со- |
|
ставляющих инфильтрат, и, что немало- |
|
важно, в соответствии с опытом и ква- |
|
лификацией оперирующего хирурга. При |
|
возможности разделения прилежащих к |
|
воспаленному червеобразному отростку |
Рисунок 2. Аппендикулярный ин- |
|
|
органов и тканей одним инструментом |
фильтрат |
44 |
|

считали его рыхлым и выполняли ЛАЭ. |
|
При необходимости использования двух |
|
инструментов – считали его инфильтра- |
|
том средней плотности, и после выделе- |
|
ния ЧО удаляли его. При выявлении |
|
плотного неразделимого двумя инстру- |
|
ментами инфильтрата – мы отказывались |
|
от ЛАЭ, заканчивали операцию этапом |
|
ревизии и назначали консервативное ле- |
|
чение с динамическим УЗИ-контролем. |
|
Периаппендикулярный абсцесс, |
Рисунок 3. Периаппендикуляр- |
|
|
выявленный на этапе лапароскопической |
ный абсцесс. |
ревизии (Рисунок 3), не являлся проти- |
|
вопоказанием к лапароскопической аппендэктомии. После вскрытия и санации полости абсцесса оценивали степень деструкции червеобразного отростка, его брыжеечки, характер и распространенность воспалительных изменений купо-
ла слепой кишки, а также прилежащих органов и тканей. При наличии воз-
можности безопасного разделения и пересечения тканей производили лапаро-
скопическую аппендэктомию по опи-
санной выше методике.
При обработке культи червеобраз-
ного отростка мы отдавали предпочте-
ние лигатурному методу - наложению двух лигатур строго одна над другой
(Рисунок 4). Операцию заканчивали
обработкой культи аппендикса р-ром |
|
|
йода с бережной коагуляцией выступа- |
|
|
ющей слизистой оболочки, и |
оконча- Рисунок 4. Лигатурный метод об- |
|
тельной санацией брюшной |
полости |
работки культи аппендикса. |
|
||
|
45 |
|

0,05% раствором водного хлоргекседина |
|
|||||
или физиологическим раствором. При |
|
|||||
необходимости (перфорация в области |
|
|||||
основания червеобразного отростка, ли- |
|
|||||
бо инфильтрация стенки аппендикса в |
|
|||||
основании с переходом на купол слепой |
|
|||||
кишки) – накладывали интракорпораль- |
|
|||||
ный кисетный и Z- образный швы. |
|
|||||
Большим |
преимуществом |
лигатурной |
|
|||
методики является ее простота выпол- |
|
|||||
нения. |
|
|
|
|
Рисунок 5. Удаление аппендикса в |
|
Червеобразный |
отросток |
из |
||||
троакаре. |
||||||
|
|
|
|
|
||
брюшной |
полости удаляли |
через |
тро- |
|
||
акар (Рисунок 5). В тех случаях, когда в червеобразном отростке имелись пер-
форативные отверстия, выраженные деструктивные изменения стенки или большие размеры самого отростка, его эвакуацию выполняли в контейнере, и
при необходимости, через расширенную троакарную рану. У пациентов с рас-
пространенным перитонитом, но без выраженного пареза ЖКТ, была выполне-
на ЛАЭ, тщательная санация брюшной полости (ревизия, промывание раство-
ром антисептика, эвакуация экссудата и фибрина, разделение слипаний). Этот этап требует хорошей визуализации всех отделов брюшной полости, что обес-
печивает полипозиционное положение операционного стола.
Операцию заканчивали дренированием брюшной полости и полости ап-
пендикулярного абсцесса. При распространенно перитоните дренировали все отделы брюшной полости, вовлеченные в воспалительный процесс, нескольки-
ми дренажами диаметром от 8 до 12 миллиметров, для достижения адекватного дренирования. Распространенный перитонит с парезом ЖКТ, требовал выпол-
нения лапаротомии для аппендэктомии, тщательной и адекватной санации в со-
четании с назоинтестинальной декомпрессией.
В завершении операции производили извлечение червеобразного отрост-
46
ка, десуфляцию и удаление троакаров. Апоневроз в области стояния 10 мм троакаров ушивали монофиламентной нитью «Prolen» 0, на все троакарные ра-
ны накладывали внутрикожный шов.
7.Малоинвазивные манипуляции под ультразвуковым контролем вы-
полняли в условиях операционной при помощи стандартных наборов (Табли-
ца 8).
Таблица 8.
Применяемое оборудование для Уз-манипуляций и его характеристики.
Название |
Производитель |
Характеристика оборудования |
|
|
|
Ультразвуковой |
ALOKA |
Портативный аппарат с возможностями |
аппарат |
SSD900 |
стационарного, с конвексным абдоми- |
|
|
нальным датчиком UST-979-3,5 (3,5 |
|
|
Мгц/60Гр/60ммР) |
|
|
|
Пункционная |
COOK Medical |
Диаметром 18Gage с эхоконтрастной |
игла CHIBA |
|
насечкой EchoTip |
|
|
|
Проводник |
COOK Medical |
Гибкий проводник с J-образным кончи- |
|
|
ком, диаметром 0,35 дюйма; с фиксиро- |
|
|
ванным стальным сердечником и моди- |
|
|
фицированным тифлоновым покрытием |
|
|
PTFE |
|
|
|
Катетер дренаж- |
COOK Medical |
Катетер дренажный Dawson-Muller с |
ный Dawson- |
|
гидрофильным покрытием, диаметром |
Muller |
|
8,5, 10,2, 12,0 Fr и набором из двух вы- |
|
|
прямителей(жесткий и гибкий) со сталь- |
|
|
ным стилетом, с замком Mac-Loc. |
|
|
|
Дилататоры |
COOK Medical |
С гидрофильным покрытием AQ 6, 8, 10, |
|
|
12 Fr. |
|
|
|
|
|
47 |

Операцию выполняли бригадой в составе трех человек: хирург-
оператор, ассистент и операционная сестра, под контролем ультразвуковой визуализации в режиме реального времени. Пациент находился в гори-
зонтальном положении на спине. По-
сле ультразвукового сканирования намечалась наиболее безопасная и ко-
роткая трасса до патологического оча-
га и на коже маркировали точку до- |
Рисунок 6. Местная анестезия |
|
|
ступа. Для обезболивания применяли |
|
местную инфильтрационную анестезию всех слоев передней брюшной стенки
(Рисунок 6).
Пункционную санацию патологического очага под УЗ-наведением вы-
полняли при небольших ограниченных жидкостных образованиях до 5,0 см или
при отсутствии безопасной «трассы» |
|
|
для постановки дренажа. При визуали- |
|
|
зации кончика иглы в полости абсцес- |
|
|
са извлекали мандрен и производили |
|
|
аспирацию содержимого до ликвида- |
|
|
ции полости. Полученное отделяемое |
|
|
отправляли на бактериологическое ис- |
|
|
следование. Выполняли санацию по- |
|
|
лости до чистых промывных вод рас- |
|
|
твором антисептика (водный раствор |
|
|
хлоргексидина |
биглюконата 0,05%) |
Рисунок 7. Пункция под Уз- |
|
|
|
(Рисунок 7). |
|
контролем |
48

Дренирование проводили |
при |
|
||
размере патологической полости боль- |
|
|||
ше 5,0 см, |
двумя способами: одномо- |
|
||
ментно на стилет-катетере, либо мето- |
|
|||
дом Сельдингера. |
|
|
||
При |
одномоментном дренирова- |
|
||
нии (Рисунок 8) в канал дренажа вво- |
|
|||
дился стилет. В заранее промаркиро- |
|
|||
ванной области выполнялся разрез кожи |
|
|||
до 0,4 см, через который устанавливали |
|
|||
стилет-катетер и под ультразвуковым |
|
|||
контролем последний продвигался через |
Рисунок 8. Дренирование под Уз- |
|||
контролем (одномоментное на сти- |
||||
|
|
|
||
все слои передней брюшной стенки до |
лет-катетере). |
|||
попадания в полость абсцесса (Рисунок
9). Стилет извлекали, выполняли аспирацию, при получении патологического отделяемого дренаж на жестком выпрямителе продвигался дальше до упора в дистальную стенку абсцесса. Постепен-
но извлекался выпрямитель и одновре- |
|
||
менно заводился дренаж в имеющуюся |
|
||
полость. При тракции за нить-фиксатор |
|
||
конец дренажа сворачивался в кольцо |
|
||
по типу «поросячьего хвоста»(pig tail), |
|
||
после чего нить фиксировали. |
|
|
|
Метод Сельдингера |
применяли |
|
|
при плохой визуализации либо в случае |
|
||
необходимости выполнения диагности- |
|
||
ческой пункции. После выполнения |
|
||
разреза кожи и пункции полости |
аб- |
Рисунок 9. Уз-картина дренажа в |
|
|
|
|
|
сцесса (методика описана |
выше), |
при |
полости абсцесса. |
|
|
49 |
|
получении гнойного отделяемого по каналу иглы в имеющуюся полость вводи-
ли гибкий проводник, после чего пункционная игла удалялась. По проводнику попеременно вводили дилататоры 6, 8, 10, 12 Fr, для формирования раневого канала соответствующего диаметру дренажа. После установки гибкого выпря-
мителя дренаж по проводнику устанавливался в полость абсцесса.
При использовании обеих методик после дренирования выполняли аспи-
рацию содержимого абсцесса и обязательное бактериологическое исследова-
ние. Полость санировали водным раствором хлоргексидина биглюконата 0,05%
до чистых промывных вод. Дренаж фиксировали при помощи специального приспособления входящего в комплект. В послеоперационном периоде каждые
12 часов выполняли промывание полости абсцесса стерильными растворами антисептиков. На третий день после операции всем больным проводили дре-
нажную фистулографию для определения размеров, объема полости аппенди-
кулярного абсцесса, а также наличия сообщения с просветом купола слепой кишки.
8.Оперативное лечение в контрольной группе выполняли по общепри-
нятой методике, описанной во многих источниках литературы.
Отдельно следует рассмотреть вопрос о тампонаде брюшной полости, ко-
торая выполнялась только в контрольной группе. В нашем исследовании показа-
ниями к оставлению тампонов в брюшной полости явились:
Отсутствие у оперирующего хирурга уверенности в полном внутри-
брюшном гемостазе;
Невозможность удаления воспаленного червеобразного отростка;
Наблюдали при операции в стадии аппендикулярного инфильтрата.
Наличие аппендикулярного абсцесса.
50
