
ИздательствоСанкт-Петербургский государственный педиатрический медицинский университет ISBN978-5-907065-27-7Год2018Страниц28Уровень образованияОрдинатура, Специалитет. Нейрогуморальная регуляция менструального цикла
.pdf
БИБЛИОТЕКА ПЕДИАТРИЧЕСКОГО УНИВЕРСИТЕТА
Под редакцией Н.Н. РУХЛЯДЫ
НЕЙРОГУМОРАЛЬНАЯ
РЕГУЛЯЦИЯ МЕНСТРУАЛЬНОГО ЦИКЛА
Санкт-Петербург
0

Министерство
здравоохранения Российской Федерации
Санкт-Петербургский Государственный Педиатрический Медицинский Университет
Пособие для врачей
Под редакцией Н.Н. РУХЛЯДЫ
НЕЙРОГУМОРАЛЬНАЯ
РЕГУЛЯЦИЯ
МЕНСТРУАЛЬНОГО
ЦИКЛА
САНКТ-ПЕТЕРБУРГ
2018
1
УДК 618.17.8:616.8 ББК 57.12
Н46
Н46 Нейрогуморальная регуляция менструального цикла. Пособие для врачей. / Под ред. профессора Н.Н. Рухляды. – СПб.: СПбГПМУ,
2018 – 28 с.
ISBN 978-5-907065-27-7
Данное пособие для врачей составлено коллективом кафедры акушерства и гинекологии с курсом гинекологии детского возраста. В нем представлены все уровни нейрогуморальной регуляции менструального цикла, а также оценка состояния репродуктивной системы по данным тестов функциональной диагностики.
Для клинических ординаторов, врачей.
В составлении пособия принимали участие:
Рухляда Н.Н., Тайц А.Н., Матухин В.И., Прохорович Т.И., Коновалова М.В., Воробцова И.Н., Либова Т.А., Титкова Е.В., Васильев В.В.
Рецензенты:
Беженарь Виталий Федорович, доктор медицинских наук, профессор. Заведующий кафедрой акушерства-гинекологии и репродуктологии ФГБОУ Первый Санкт-Петербургский государственный медицинский университет им. академика И.П. Павлова
Новиков Евгений Иванович, доктор медицинских наук, доцент, кафедры акушерства и гинекологии ФГБОУ ВО ВМедА им. С.М.Кирова
УДК 618.17.8:616.8 ББК 57.12
Утверждено учебно-методическим советом Государственного бюджетного образовательного учреждения высшего профессионального образования «Санкт-Петербургский государственный педиатрический медицинский университет» Министерства здравоохранения Российской Федерации
ISBN 978-5-907065-27-7 |
© СПбГПМУ, 2018 |
2
Оглавление |
|
Характеристика менструального цикла……………………………………. |
4 |
Первый уровень регуляции…………………………………......................... |
4 |
Второй уровень регуляции………………………………….......................... |
5 |
Третий уровень регуляции………………………………….......................... |
9 |
Четвертый уровень регуляции……………..……………….......................... |
12 |
Гормональная функция яичников…………………………………………... |
14 |
Пятый уровень регуляции…………………………….…………………….. |
21 |
Оценка состояния репродуктивной системы по данным тестов функ- |
|
циональной диагностики……………………….…………………………… |
25 |
Список литературы………………………………………………………….. |
28 |
3
Характеристика менструального цикла
Менструальный цикл – циклически повторяющиеся изменения в организме женщины, особенно в звеньях репродуктивной системы, направленные на воспроизведение потомства. Клиническим проявлением циклических изменений является менструация – периодические кровянистые выделения из половых путей (от лат. mensis – месяц)
Главным признаком полового созревания и готовности организма женщины к беременности является менархе (первая менструация). Менархе возникает в возрасте от 10 до 15 лет (в среднем, 12–13 лет). Время наступления зависит от физического и психического развития, наследственных факторов, питания, общего состояния организма, социально-бытовых условий. Изначально менструации могут быть нерегулярным, но спустя 1–1,5 года цикл должен установиться и стать регулярным.
Первый день менструации условно считается, как 1-й день менструального цикла. Продолжительность цикла рассчитывается, как промежуток между первым днем предыдущей менструации и первым днем последующей.
Характеристика нормального менструального цикла:
•Продолжительность цикла: 21–35 дней (с возможными отклонениями до двух дней при сохраненной овуляции);
•Продолжительность менструальных выделений – от 3 до 7 дней;
•Потеря крови в объеме 30–80 мл (в среднем, 50 мл);
•Отсутствие болезненных ощущений, влияющих на общее состояние организма
Репродуктивная система является функциональной, как и любая другая система организма. Впервые использовать теорию функциональных систем предложил П. К. Анохин в 1930–1934 гг., понимая под этим динамическую организацию структур и процессов организма, включающую отдельные компоненты независимо от их анатомической, тканевой и физиологической принадлежности. Вся система является интегральным образованием, включающим центральные и периферические звенья, функционирующим по иерархическому принципу и принципу обратной связи.
В репродуктивной функциональной системе выделяют 5 уровней регуляции:
I. Кора головного мозга и экстрагипоталамические структуры (лимбическая система, гиппокамп, миндалевидное тело)
II. Гипофизотропная зона гипоталамуса III. Передняя доля гипофиза
IV. Яичники
V. Органы-мишени (половые органы, молочные железы, кожа, волосяные фолликулы, жировая и костная ткань)
Первый (высший) уровень регуляции репродуктивной системы представлен корой головного мозга и экстрагипоталамическими структурами (лимбическая система, гиппокамп, миндалевидное тело).
4
Состояние ЦНС определяет нормальное функционирование всех нижележащих звеньев репродуктивной системы. Через кору головного мозга внешняя среда влияет на нижележащие отделы нервной системы, участвующих в регуляции менструального цикла. Разнообразные психогенные факторы могут приводить к значительным изменениям в деятельности органов женской половой системы и быть причиной нарушений менструального цикла.
Специфические нейроны головного мозга получают информацию о состоянии как внешней, так и внутренней среды. Внутреннее воздействие осуществляется с помощью специфических рецепторов к стероидным гормонам яичников (эстрогенам, прогестерону, андрогенам), находящимся в ЦНС. В ответ на воздействие факторов внешней среды на кору головного мозга и экстрагипоталамические структуры происходят синтез, выделение и метаболизм нейротрансмиттеров и нейропептидов. В свою очередь, нейротрансмиттеры и нейропептиды влияют на синтез и выделение гормонов нейросекреторными ядрами гипоталамуса.
К важнейшим нейротрансмиттерам, т.е. веществам-передатчикам нервных импульсов, относятся норадреналин, дофамин, γ-аминомасляная кислота (ГАМК), ацетилхолин, серотонин и мелатонин. Норадреналин, ацетилхолин и ГАМК стимулируют выброс гонадотропного рилизинг-гормона (ГнРГ) гипоталамусом. Дофамин и серотонин уменьшают частоту и снижают амплитуду выработки ГнРГ в течение менструального цикла.
Норадреналин и адреналин, в том числе усиливают секрецию гипоталамусом тиреолиберина, гипофизом – тиреотропных (ТТГ), лютеинизирующих (ЛГ), соматотропных (СТГ) гормонов, окситоцина, антидиуретического гормона, а также норадреналин и адреналин блокируют выделение кортиколиберина, пролактина. При низком уровне норадреналина в гипоталамусе тормозится предовуляторное повышение концентрации лютропина и задерживается овуляция.
Дофамин поддерживает цирхоральный ритм секреции гонадотропного рили- зинг-гормона (ГнРГ) низкий его уровень усиливает секрецию пролактина, а высокий – снижает. Такие препараты, как бромокриптин, норпролакан и каберголин (агонисты дофамина), используют для снижения уровня пролактина. Дофамин влияет на секрецию гормона роста и выделение окситоцина и вазопрессина из задней доли гипофиза.
Серотонин стимулирует высвобождение из гипофиза пролактина, СТГ, гонадотропных гормонов и кортиколиберина, но тормозит цирхоральную секрецию ГнРГ.
Эндогенные опиоидные пептиды (эндорфины, энкефалины, динорфины) усиливают выделение СТГ, пролактина, снижая уровень дофамина; тормозят секрецию ТТГ, ЛГ, АКТГ и меланостимулирующего гормона. Являясь ингибиторами тонической секреции ЛГ, они регулируют амплитуду и частоту его выделения.
Вторым уровнем регуляции репродуктивной функции является гипофизотропная зона гипоталамуса. Данная зона представлена группами нейронов, образующих вентро- и дорсомедиальные аркуатные ядра, обладающие нейро-
5
секреторной активностью и продуцирующих рилизинг-гормоны (либерины) и статины. Либерины оказывают стимулирующее действие на соответствующие гормоны гипофиза, а статины – ингибирующее.
Внастоящее время известны семь либеринов, по своей природе являющихся декапептидами: тиреолиберин, кортиколиберин, соматолиберин, меланолиберин, фоллиберин, люлиберин, пролактолиберин, а также три статина: меланостатин, соматостатин, пролактостатин.
Люлиберин, или рилизинг-гормон лютеинизирующего гормона (РГЛГ) был выделен и подробно изучен, однако определить фолликулостимулирующий ри- лизинг-гормон до настоящего времени не удалось. Тем не менее было доказано, что РГЛГ стимулирует выделение гонадотрофами не только ЛГ, но и ФСГ. В связи с этим, гонадотропные гонадолиберины обозначают ГнРГ, поскольку он стимулирует выделение передней долей гипофиза и ФСГ, и ЛГ.
ГнРГ по строению является полипептидным гормоном и секретируется аркуатными ядрами гипоталамуса. Нейроны воспроизводят секреторный сигнал с частотой приблизительно 1 импульс в 1–3 ч, т.е. в пульсирующем или цирхоральном режиме (circhoral – вокруг часа). Данные импульсы вызывают периодическое поступление ГнРГ через портальную систему кровотока к клеткам аденогипофиза. В зависимости от частоты и амплитуды импульсов ГнРГ в аденогипофизе происходит преимущественная секреция ЛГ или ФСГ, что, в свою очередь, вызывает морфологические и секреторные изменения в яичниках. Импульсы ГнРГ низкой частоты приводят к высвобождению ФСГ, тогда как импульсы ГнРГ высокой частоты стимулируют высвобождение ЛГ.
Частота пульсации ГнРГ регулируется сочетанным гормональным воздействием и в течение всего менструального цикла неодинакова – составляет 1 выброс в 90–240 минут. В ранней фолликулярной фазе его частота низкая – в гипофизе образуется ФСГ. Далее под действием эстрогенов частота пульсаций секреции ГнРГ начинает возрастать и достигает максимума в предовуляторном периоде.
Врезультате, отмечается всплеск образования ЛГ. Во время пика секреции ЛГ резко увеличивается чувствительность гонадотрофов аденогипофиза к ГнРГ. Под влиянием прогестерона и тестостерона частота пульсирующего высвобождения ГРГ постепенно снижается, но все же остается более высокой, чем
вфолликулярной фазе. В конце цикла, когда секреция эстрогенов и прогестерона уменьшается, частота пульсирующего высвобождения ГнРГ вновь возрастает.
Кисспептин – это белок, продуцируемый геном Kiss 1, который образуется в нейронах, расположенных в аркуатном и передневентральноперивентрикулярных ядрах гипоталамуса. Эти нейроны имеют эстрогеновые рецепторы (преимущественно а-типа) и андрогеновые рецепторы. Значительное повышение содержания половых стероидов в крови в предовуляторном периоде способствует активации нейронов ядер гипоталамуса и увеличивает образование в них кисспептина.
Кисспептин посредством аксонального транспорта доставляется к нейронам, продуцирующим ГнРГ, увеличивается его образование. Попадая в портальные
6

сосуды гипофиза, ГнРГ обеспечивает всплеск секреции ЛГ и ФСГ, предшествующий овуляции. Помимо овуляции, кисспептин и его рецептор играют важнейшую роль еще и в механизмах полового созревания обоих полов.
Регуляция выделения пролактина в большей степени находится под статиновым влиянием. Дофамин, образующийся в гипоталамусе, тормозит высвобождение пролактина из лактотрофов аденогипофиза. Увеличению секреции пролактина способствуют тиреолиберин, а также серотонин и эндогенные опиоидные пептиды.
Кроме либеринов и статинов, в гипоталамусе (супраоптическом и паравентрикулярном ядрах) продуцируются два гормона: окситоцин и вазопрессин (антидиуретический гормон). Гранулы, содержащие данные гормоны, мигрируют от гипоталамуса по аксонам крупноклеточных нейронов и накапливаются в задней доле гипофиза (нейрогипофиз).
Регуляция секреции женских половых гормонов. (Северин Е.С. – 2003).
Гонадотропин-рилизинг гормон стимулирует секрецию ЛГ и ФСГ, которые совместно с эстрогеном и прогестероном регулируют половой цикл у женщин.
7
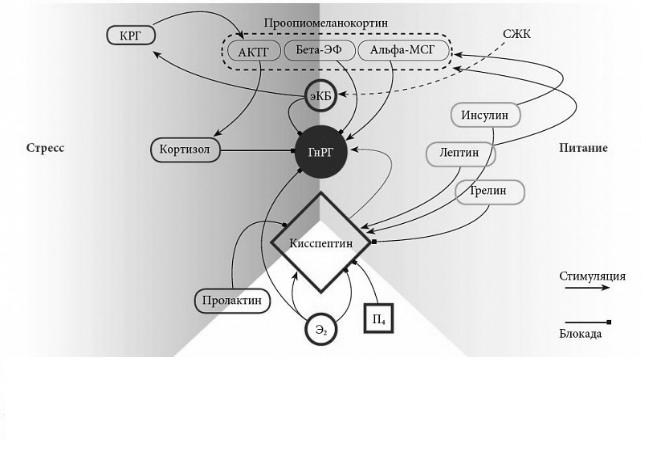
Эстрадиол и прогестерон по механизму отрицательной обратной связи регулируют синтез и секрецию ЛГ и ФСГ.
Биологические эффекты окситоцина:
Обеспечивает сокращение матки при родах
Способствует выделению молока
Обеспечивает сокращение шейки матки перед родами
Участвует в психоэмоциональных реакциях организма (привязанность, настроение, антидепрессивное действие)
Участвует в сексуальном поведении (усиливает влечение)
Формирование защитных рефлексов
Окситоцин избирательно действует на гладкую мускулатуру матки, вызывая ее сокращения при родах. Во время беременности окситоцин не повышает сократительную активность матки, но перед родами под влиянием высоких концентраций эстрогенов резко возрастает чувствительность матки к окситоцину.
Окситоцин участвует в процессе лактации. Усиливая сокращения миоэпителиальных клеток в молочных железах, он способствует выделению молока. Увеличение секреции окситоцина происходит под влиянием импульсов от рецепторов шейки матки, а также механорецепторов сосков грудной железы при кормлении грудью. Эстрогены усиливают секрецию окситоцина. Недостаток продукции окситоцина вызывает слабость родовой деятельности.
Гонадный ответ
АКТГ – адренокортикотропный гормон; альфа-МСГ-альфа-меланоцитстимулирующий гормон; бета-ЭФ-бета-эндорфин; ГнРГ – гонадотропин-рилизинг-гормон; КРГ – кортикотропин-рилизинг- гормон; П4 – прогестерон; СЖК – свободные жирные кислоты; Э2 – эстрадиол; эКБ – эндогенные каннабиноиды.
Гипоталамус: информационное окружение ГнРГ-секретирующей сети
(Горелышев А.С., Кузнецова И.В. – 2015)
8
В лактирующей груди окситоцин вызывает сокращение миоэпителиальных клеток, окружающих альвеолы и протоки молочной железы. Благодаря этому молоко, выработанное под воздействием гормона пролактина, выделяется из груди. При грудном кормлении окситоцин поступает в молочную железу, помогая молоку проходить в субареолярные протоки, откуда молоко выделяется из сосков.
Окситоцин оказывает стимулирующее действие на гладкую мускулатуру матки, повышает сократительную активность и, в меньшей степени, тонус миометрия. В малых концентрациях окситоцин увеличивает частоту и амплитуду сокращений матки, в больших концентрациях способствует повышению тонуса матки, учащению и усилению её сокращений (вплоть до тетанических сокращений или развития тонической контрактуры матки). Окситоцин содействует сокращению шейки матки перед родами и в течение второго и третьего периода схваток. Выделение окситоцина во время грудного вскармливания производит умеренные, но часто болезненные сокращения во время первых недель лактации. Это служит для свёртывания крови в креплении плаценты в матке. Окситоцин применяют после гинекологических операций для остановки маточного кровотечения
Третьим уровнем регуляции репродуктивной функции является гипофиз, который состоит из передней, задней и промежуточной доли. Непосредственное отношение к регуляции репродуктивной функции имеет передняя доля (аденогипофиз). Под воздействием гипоталамуса в аденогипофизе секретируются гонадотропные гормоны – ФСГ (или фоллитропин), ЛГ (или лютропин), пролактин (Прл), АКТГ, соматотропный (СТГ) и тиреотропный (ТТГ) гормоны.
Гонадотропные гормоны (ФСГ, ЛГ) передней доли гипофиза находятся под контролем ГнРГ, который стимулирует их секрецию и высвобождение в кровеносное русло. Пульсирующий характер секреции ФСГ, ЛГ является следствием "прямых сигналов" из гипоталамуса. Частота и амплитуда импульсов секреции ГнРГ меняется в зависимости от фаз менструального цикла и влияет на концентрацию и соотношение ФСГ/ЛГ в плазме крови.
ФСГ и ЛГ являются гликопротеидами. Они состоят из двух субъединиц: «α»
и«β», причем субъединица «α» у обоих гормонов идентична, а субъединица «β» различается и обеспечивает специфичность действия.
ФСГ стимулирует в яичнике рост фолликулов и созревание яйцеклетки, пролиферацию гранулезных клеток, образование рецепторов ФСГ и ЛГ на поверхности гранулезных клеток, активность ароматаз в зреющем фолликуле, что усиливает конверсию андрогенов в эстрогены, продукцию ингибина, активина
иинсулиноподобных факторов роста.
ЛГ способствует образованию андрогенов текацитами, совместно с ФСГ обеспечивает овуляцию, стимулирует синтез прогестерона в лютеинизированных клетках гранулезы после овуляции.
Уровень ФСГ и ЛГ меняется во время всего менструального цикла. Внеовуляторное содержание ЛГ составляет от 3 МЕ/л до 15 МЕ/л, ФСГ – 1,5 МЕ/л до 10 МЕ/л. Перед овуляцией ЛГ достигает своего пика до 20–80 МЕ/л.
9
