
- •Министерство здравоохранения республики узбекистан ташкентский государственный стоматологический институт
- •Тема№14 Ознакомить с техникой проведения центральной анестезии верхней и нижней челюстей (по Вайсблату, Войно-Ясенецкому) Демонстрация на моделях.
- •Тема: 14 Ознакомить с техникой проведения центральной анестезии верхней и нижней челюстей (по Вайсблату, Войно-Ясенецкому) Демонстрация на моделях.
- •Теоретическая часть
- •Используемые на данном занятии новые педагогические технологии: «Ручка на середине стола». Использование метода «ручка на середине стола»
- •Вопросы для проведения игры: «ручка на середине стола»
- •6.2. Аналитическая часть тесты 1-го уровня сложности
- •Тесты 2-го уровня сложности
- •Ситуационные задачи:
- •6.3. Практическая часть
- •Мануальный навык № 17 Обезболивание верхнечелюстного нерва по Вайсблату с.Н. Подскулокрыловидным путем (стволовая анестезия) на фантоме.
- •Мануальный навык № 18 Обезболивание нижнечелюстного нерва у овального отверстия по с.Н.Вайсблату на фантоме.
- •8. Критерии оценки текущего контроля
- •10. Контрольные вопросы
- •11. Рекомендуемая литература
Теоретическая часть
Блокада щечного нерва. Следует учитывать анатомические ориентиры выхода третьей ветви тройничного нерва и отделение щечного, язычного и нижнего альвеолярного нервов (рис. 5.24, а). При широко открытом рте больного вкол иглы делают в слизистую оболочку щеки, направляя шприц с противоположной стороны. Местом вко- ла является точка, образованная пересечением горизонтальной линии, проведенной на уровне жевательной поверхности верхних больших коренных зубов, и вертикальной линии, являющейся проекцией переднего края венечного отростка на слизистую оболочку щеки (рис. 5.24, б). Иглу продвигают на глубину 1 — 1,5 см до переднего края венечного отростка, где щечный нерв пересекает его, выходя из крыловидно-височного клетчаточного промежутка или из толщи височной мышцы, и располагается по наружной поверхности щечной мышцы. Вводят 1—2 мл раствора анестетика. Обезболивание наступает в зоне иннервации щечного нерва [см. Блокада в области нижнечелюстного валика по методу Вейсбрема (торусальная анестезия)].
Блокада язычного нерва. Язычный нерв блокируют при проведении анестезии у отверстия нижней челюсти и на нижнечелюстном валике. Кроме того, на него можно воздействовать в челюстно-язычном желобке. Для этого шпателем отводят язык в противоположную сторону. Вкол иглы делают в слизистую оболочку в наиболее глубокой части челюстно-язычного желобка на уровне середины коронки третьего нижнего большого коренного зуба (рис. 5.24, в). В этом месте язычный нерв залегает поверхностно. Вводят 2 мл анестетика. Зона обезболивания соответствует иннервации язычного нерва.
Блокада двигательных волокон нижнечелюстного нерва. Блокада по методу Берше. Для выключения жевательного нерва вкол иглы производят перпендикулярно к коже под нижний край скуловой дуги, отступя кпереди от козелка ушной раковины 2 см. Иглу продвигают горизонтально к средней линии на глубину 2— 2,5 см через вырезку нижней челюсти. Вводят 3—5 мл анестетика. Эффект анестезии определяется через 5—10 мин и выражается в расслаблении жевательных мышц. Этот вид анестезии используют при наличии воспалительной контрактуры нижней челюсти (в сроки до 10 дней после ее развития). При появлении органических изменений в мышцах добиться открывания рта путем блокады жевательного нерва не удается.
Блокада по методу Егорова. Анестезия позволяет блокировать не только жевательный нерв, но и остальные двигательные ветви нижнечелюстного нерва.

Рис. 5.24. Блокада щечного и язычного нервов.
а —разделение нижнечелюстного нерва на щечный (1), язычный (2) и нижний альвеолярный (3); б —блокада веточек щечного нерва; в — блокада язычного нерва.

Рис. 5.25. Блокада второй и третьей ветвей тройничного нерва (стволовая анестезия), а — положение иглы: 1 —
у овального отверстия, 2 — у наружной пластинки крыло- видного отростка клиновидной кости, 3 — у входа в крыловидно-небную ямку; б — вкол иглы по середине козел- ково-глазничной линии по Вайсблату.
Депо раствора анестетика создают на уровне основания переднего ската суставного бугорка, у наружной поверхности подвисочного гребня, что позволяет инфильтрировать клетчатку крыловидно-височного, крыловидно-нижнечелюстного пространств и подвисочной ямки. Именно там залегают двигательные ветви.
Врач, располагаясь справа от больного, фиксирует дистальную фалангу большого пальца левой руки на наружной поверхности головки нижней челюсти и суставного бугорка височной кости. Больного просят открыть и закрыть рот, сместить нижнюю челюсть в сторону. Таким образом определяют место вкола иглы, которое должно находится на 0,5—1 см кпереди от суставного бугорка, под нижним краем скуловой дуги. Обработав кожу спиртом или спиртовым раствором йода, производят вкол в найденную точку. Иглу продвигают под скуловой дугой несколько вверх (под углом 60—75° к коже) до наружной поверхности височной кости. Это расстояние фиксируют указательным пальцем правой руки и извлекают иглу на 0,5—1 см. Затем под прямым углом к поверхности кожи иглу погружают в мягкие ткани на отмеченную указательным пальцем глубину и вводят 2 мл раствора анестетика.
Блокада тройничного нерва (стволовая анестезия). При выполнении травматичных операций, требующих обезболивания в области тканей всей верхней или нижней челюсти, можно блокировать верхнечелюстной нерв у круглого отверстия в крыловидно-небной ямке и нижнечелюстной — у овального отверстия.
Исследования, проведенные С. Н. Вайсбла- том, показали, что наиболее простым и доступным ориентиром при блокаде второй и третьей ветвей тройничного нерва является наружная пластинка крыловидного отростка клиновидной кости. Крыловидно-верхнечелюстная щель, которой крыловидно-небная ямка открывается наружу, и овальное отверстие находятся в одной плоскости с наружной пластинкой крыловидного отростка. Вход в крыловидно-небную ямку расположен кпереди, а овальное отверстие — кзади от нее (рис. 5.25, а). Для проведения стволовой анестезии необходимо использовать иглу длиной 7—8 см.
Блокада верхнечелюстного нерва. Подскулокрыловидный метод по Вайсблату. С. И. Вайс- блат доказал, что проекция наружной пластинки крыловидного отростка находится на середине описанной им козелково-глазничной линии, проведенной от козелка ушной раковины до середины отвесной линии, которая соединяет наружный край глазницы с передненижним участком скуловой кости.
Вкол иглы производят в середине козелково- глазничной линии, у нижнего края скуловой дуги (рис. 5.25, б). Иглу продвигают внутрь в горизонтальной плоскости строго перпендикулярно к коже до упора в наружную пластинку крыловидного отростка. Глубину погружения иглы (обычно 4—6 см) отмечают предварительно насаженным на нее кусочком стерильной резинки. Иглу извлекают больше чем на половину, поворачивают ее кпереди под углом 15—20° и вновь погружают в ткани на отмеченную глубину, при этом
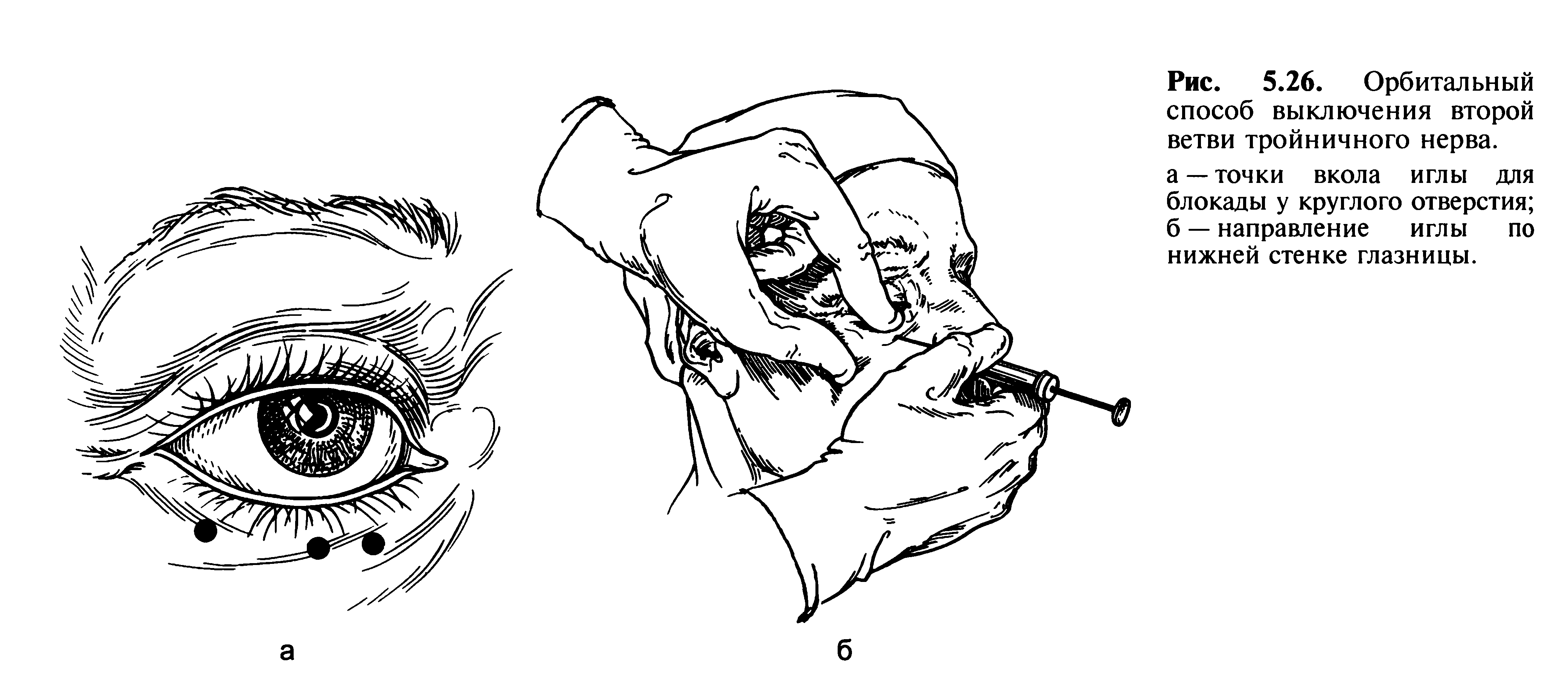
Рис. 5.26. Орбитальный способ выключения второй ветви тройничного нерва, а — точки вкола иглы для блокады у круглого отверстия; б — направление иглы по нижней стенке глазницы.
игла достигает крыловидно-небной ямки. Учитывая небольшой объем этой ямки, заполненной сосудами, нервами и клетчаткой, достаточно ввести в нее анестетик, чтобы он проник к круглому отверстию и верхнечелюстному нерву. Подводить иглу непосредственно к круглому отверстию нет необходимости. Вводят 2—4 мл раствора анестетика. Через 10—15 мин наступает анестезия.
Подскуловой метод. Вкол иглы делают в место пересечения нижнего края скуловой кости с вертикальной линией, проведенной от наружного края глазницы, т. е. у нижнего края скуловой кости. Иглу направляют кнутри и несколько вверх до соприкосновения с бугром верхней челюсти. Затем, скользя иглой по кости (шприц отводят кнаружи), продвигают ее на 4—5 см кзади и кнутри, после чего игла попадает в крыловидно-небную ямку выше ее середины. Вводят 2—4 мл анестетика (см. рис. 5.25).
Орбитальный метод. Вкол иглы производят в области верхней границы нижненаружного угла глазницы, что соответствует верхнему краю скуловой кости. Иглу продвигают по наружной стенке глазницы кзади на глубину 4—5 см строго в горизонтальной плоскости. При этом игла не должна терять контакта с костью и отклоняться кверху. На этой глубине игла достигает области круглого отверстия, где вводят 5 мл анестетика. Если иглу провести по нижней стенке глазницы до нижней глазничной щели, то анестетик через нее проникнет в крыловидно-небную ямку, где блокирует верхнечелюстной нерв (рис. 5.26).
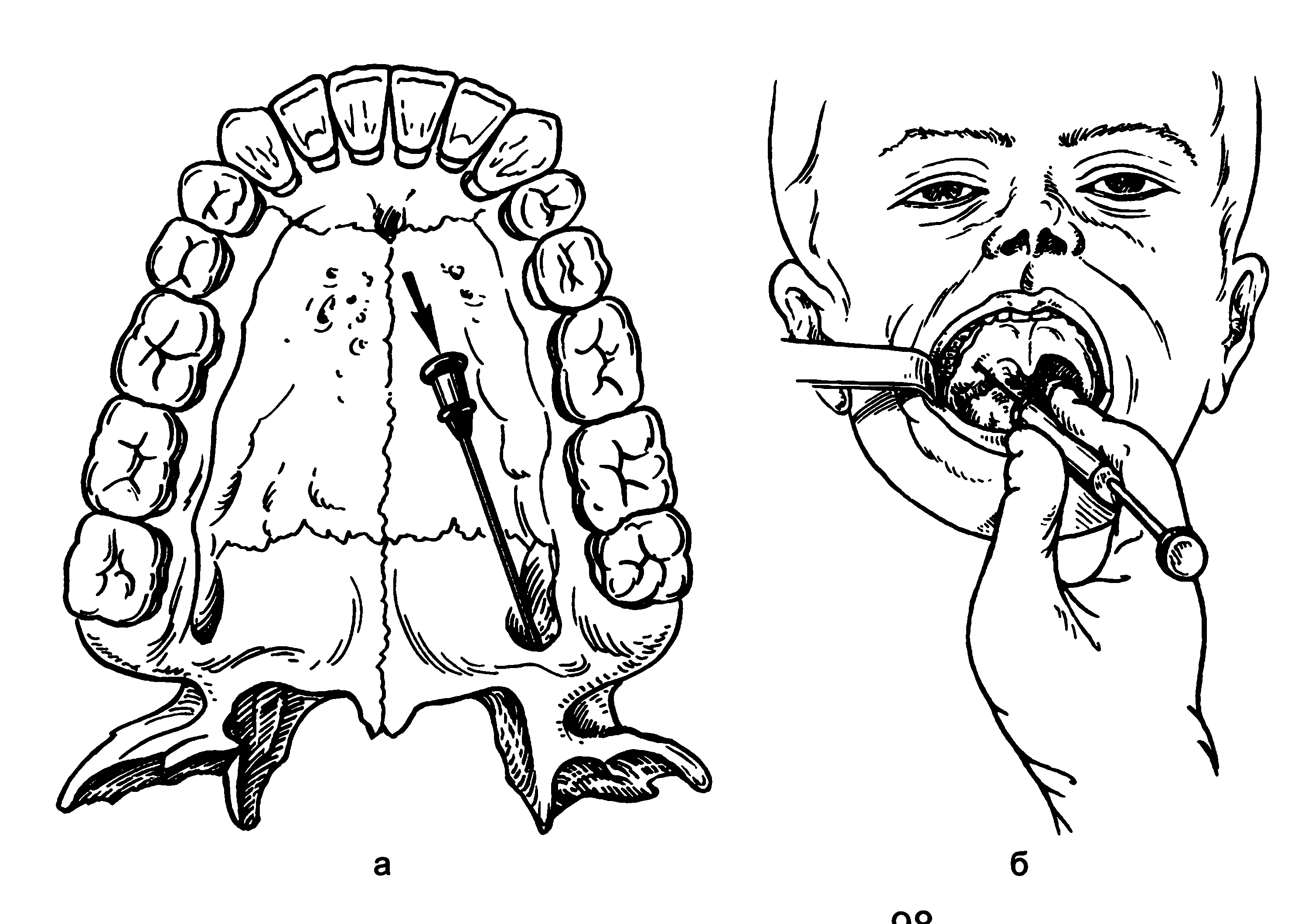
Рис. 5.27. Внутриротовой способ выключения второй ветви тройничного нерва, а — место вкола иглы в большое небное отверстие и ее направление (указано стрелкой); б — направление иглы в крыловидно-небном канале и создание депо анестетика у круглого отверстия.
Внутриротовой метод. Иглу вводят в крыловидно-небную ямку через большое небное отверстие и большой небный канал. Войдя в большое небное отверстие, иглу продвигают вверх и кзади по каналу на глубину 3—3,5 см до крыловиднонебной ямки. Вводят 1,5—2 мл анестетика. Способ введения иглы в большое небное отверстие приведен при описании анестезии большого небного нерва (рис. 5.27).
Зона обезболивания: все ткани и органы, иннервируемые второй ветвью тройничного нерва.
Блокада нижнечелюстного нерва у овального отверстия по Вайсблату. Через середину козелко- во-глазничной линии иглу погружают до наружной пластинки крыловидного отростка так же, как при блокаде верхнечелюстного нерва. Затем извлекают иглу кнаружи до подкожной основы и, развернув ее на 1 см кзади, погружают в ткани на первоначальную глубину, при этом игла достигает уровня овального отверстия. Вводят 2— 3 мл раствора обезболивающего средства. Анестезия наступает через 10—15 мин.
Зона обезболивания: все ткани и органы, иннервируемые третьей ветвью тройничного нерва.
Осложнения стволовой анестезии. При проведении стволовой анестезии игла может попасть в полость носа или в слуховую трубу. Могут возникнуть диплопия, произойти повреждение отводящего и глазодвигательного нервов. Пропитывание анестетиком с адреналином зрительного нерва может привести к временной потере зрения. Возможно повреждение крупных артериальных и венозных стволов у основания черепа. Профилактика осложнений — тщательное соблюдение техники проведения анестезии.
Обезболивание верхнечелюстного и нижнечелюстного нервов (стволовая анестезия)
При проведении травматических операций, требующих обезболивания в области тканей всей верхней или нижней челюсти, можно блокировать верхнечелюстной нерв у круглого отверстия в крыловидно-небной ямке и нижнечелюстной — у овального отверстия.
Исследованиями С. Н. Вайсблата показано, что наиболее простым и доступным ориентиром при блокаде II и III ветвей тройничного нерва является наружная пластинка крыловидного отростка клиновидной кости. Крыловидно-верхнечелюстная щель, которой крыловидно-небная ямка открывается кнаружи, и овальное отверстие находятся в одной плоскости с наружной пластинкой крыловидного отростка. Вход в крыловидно-небную ямку расположен кпереди, а овальное отверстие — кзади от нее (рис. 23, а, 1, 2, 3). Учитывая небольшой объем крыловидно-небной ямки, выполненной сосудами, нервами и клетчаткой, достаточно ввести анестетик в нее с тем, чтобы он проник к круглому отверстию и пропитал верхнечелюстной нерв. Подводить иглу непосредственно к круглому отверстию нет надобности. Для стволовой анестезии необходимо использовать иглу длиной 7—8 см.
Обезболивание верхнечелюстного нерва. Подскуло-крыловидный путь обезболивания в крыловидно-небной ямке по С. Н. Ваисблату. С. Н. Вайсблат доказал, что проекция наружной пластинки крыловидного отростка находится на середине предложенной им козелково-глазничной линии (траго-орбитальной), проведенной от козелка ушной раковины до середины отвесной линии, которая соединяет наружный край глазницы с передненижним участком скуловой кости.
Вкол иглы производят по середине траго-орбитальной линии у нижнего края скуловой дуги (рис. 23, б). Иглу продвигают внутрь в горизонтальной плоскости строго перпендикулярно кожным покровам до упора в наружную пластинку крыловидного отростка. Отмечают глубину погружения иглы (обычно 4—6 см) предварительно насаженным на нее кусочком стерильной резинки. Иглу извлекают несколько больше, чем на половину, поворачивают ее кпереди под углом 15—20 ° и вновь погружают в ткани на отмеченную глубину. При этом игла достигает крылонебной ямки, куда вводят 2—4 мл раствора анестетика. Через 10— 15 мин наступает анестезия.
Подскуловой путь. Вкол иглы делают в место пересечения нижнего края скуловой кости с вертикальной линией, проведенной от наружного края глазницы, т. е. у нижнего края скуловой кости. Иглу направляют кнутри и несколько вверх до соприкосновения с верхнечелюстным бугром. Затем, скользя иглой по кости (шприц отводят кнаружи), продвигают ее на 4— 5 см кзади и кнутри, после чего игла попадает в крылонебную ямку несколько выше ее середины. Вводят 2—4 мл раствора анестетика.
Орбитальный путь. Вкол иглы делают в области верхней границы нижненаружного угла глазницы, что соответствует верхнему краю скуловой кости. Иглу продвигают по наружной стенке глазницы кзади на глубину 4—5 см строго в горизонтальной плоскости. При этом игла не должна терять контакта с костью и отклоняться вверх. На этой глубине игла достигает области круглого отверстия, где вводят 5 мл анестетика (В. Ф. Войно-Ясенецкий). Если иглу провести по нижнеглазничной стенке до нижней глазничной щели, то анестетик через нее проникает в крылонебную яму, где блокирует верхнечелюстной нерв (С. Н. Вайсблат).
Небный путь (внутриротовой). Иглу вводят в крылонебную ямку через большое небное отверстие и большой небный канал. Войдя в большое небное отверстие, иглу продвигают вверх и кзади по каналу на глубину 3—3,5 см до крылонеб-ной ямки. Вводят 1,5—2 мл анестетика. Способ введения иглы в большое небное отверстие приведен при описании анестезии большого небного нерва.
Зона обезболивания: все ткани и органы, получающие, иннервацию от II ветви тройничного нерва.
Обезболивание нижнечелюстного нерва у овального отверстия по С. Н. Вайсблату. Через середину траго-орбитальной линии иглу погружают до наружной пластинки крыловидного отростка так же, как при блокаде верхнечелюстного нерва (см. выше). Затем извлекают ее кнаружи до подкожной клетчатки и, развернув иглу на 1 см кзади, погружают ее в ткани на первоначальную глубину. Игла при этом достигает уровня овального отверстия. Вводят 2—3 мл обезболивающего раствора. Анестезия наступает через 10—15 мин.
Зона обезболивания: все ткани и органы, получающие иннервацию от III ветви тройничного нерва.
Осложнения стволовой анестезии. При проведении стволовой анестезии иглой можно попасть в полость носа или в слуховую трубу и, следовательно, внести инфекцию к основанию черепа. Могут возникнуть диплопия, механическое повреждение отводящего и глазодвигательных нервов. Пропитывание новокаином с адреналином зрительного нерва может вызвать временную потерю зрения. Возможно повреждение внутренней челюстной, осно-вонебной артерии, средней артерии мозговой оболочки, крыловидного венозного сплетения. Профилактика осложнений — тщательное соблюдение техники проведения анестезии.
