
- •Пептические язвы гастроэнтероанастомоза и тощей кишки
- •Содержание
- •Глава 1
- •1.1. Причины образования пептических язв гастроэнтероанастомоза и тощей кишки
- •1.2. Методы лечения пя гэа и тощей кишки
- •Глава 2 Общая характеристика больных пя гэа и тк
- •Методы и объем исследований, проведенных больным пя гэа и тк и группам сравнения
- •Соотношение больных пя гэа и тк по полу и возрасту
- •Клинические симптомы у больных пя гэа и тк
- •Характер первичных оперативных вмешательств, произведенных наблюдаемым больным
- •Показания к первичным оперативным вмешательствам у наблюдаемых больных
- •Сроки возникновения рецидивных и постгастрорезекционных язв после первичных операций на желудке и дпк
- •Количество оперативных вмешательств, произведенных наблюдаемым больным до поступления в нашу клинику
- •Повторные операции, выполненные наблюдаемым больным до поступления в нашу клинику
- •Сроки образования пептических язв гэа и тк после реконструктивных операций
- •Глава 3 Диагностика пя гэа и тк и причин ее возникновения
- •3.1. Результаты фиброэзофагогастроэнтероскопии
- •Локализация язвенного дефекта у больных пя гэа и тк по данным эндоскопического исследования
- •Средние размеры пептических язв в зависимости от их локализации по данным эндоскопии
- •3.2. Результаты гистологического исследования слизистой оболочки культи желудка
- •Морфологические изменения сокж у больных пя гэа и тк
- •3.3. Результаты рентгенологического исследования пищевода, культи желудка и тощей кишки
- •Локализация язвенной ниши у больных пя гэа и тк по данным рентгенологического исследования
- •Локализация и размеры язвенного дефекта у больных пя гэа и тк по данным рентгенологического исследования
- •Рентгенологические изменения культи желудка и отводящей петли гэа у больных пептическои язвой гэа и тк
- •3.4. Результаты исследования кислотовыделительной функции культи желудка
- •Показатели кислотовыделительной функции культи желудка у больных пя гэа и тк до консервативной терапии и оперативных вмешательств
- •Примесь желчи в желудочном соке у больных пя гэа и тк
- •3.5 Результаты синхронной гастроеюноманометрии
- •Показатели гастродуодено(еюно)манометрии у больных пя гэа и тк
- •3.6. Результаты термометрии культи желудка
- •1 4 7 10 13 16 19 22 25 28 31 34 37
- •3.7. Результаты ультразвукового исследования органов брюшной полости и забрюшинного пространства
- •Данные ультразвукового исследования органов брюшной полости и забрюшинного пространства у больных пя гэа и тк
- •Глава 4 Консервативное лечение больных пептическими язвами гастроэнтероанастомоза и тощей кишки
- •Соотношения показателей кислопродуцирующей функции кж у больных пя гэа и тк и эффективностью консервативной терапии
- •Количество рецидивов пептических язв в зависимости от сроков наблюдения у больных пя гэа и тк
- •Сопоставление показателей кислотопродукции кж у больных пя гэа и тк без рецидива язвы и с рецидивом язвы после консервативной терапии
- •Морфологические изменения сокж после рубцевания пя гэа и тк вследствие консервативной терапии
- •Глава 5 Оперативное лечение больных пептическими язвами гастроэнтероанастомоза и тощей кишки
- •Реконструктивные и видеоторакоскопические операции, выполненные больным пя гэа и тк
- •Показания к выполнению открытых реконструктивных и видеоторакоскопических операций у больных пя гэа и тк
- •5.1. Открытые реконструктивные абдоминальные операции у больных пя гэа и тк
- •Интрооперационные осложнения при выполнении реконструктивных операций у больных пя гэа и тк
- •Осложнения в раннем послеоперационном периоде после проведения лапаротомных реконструктивных операций у больных пя гэа и тк
- •Отдаленные результаты абдоминальных реконструктивных операций у больных пя гэа и тк
- •Показатели кислотности культи желудка до и после реконструктивных операций (различных вариантов резекций культи желудка в сочетании или без ств)
- •Показатели моторной функции культи желудка и отводящей петли гэа до и после реконструктивных абдоминальных операций
- •Результаты эзофагогастроскопии и эндоскопии отводящей петли гэа до и после реконструктивных абдоминальных операций
- •Морфологические изменения сокж у больных пя гэа и тк до и после реконструктивных абдоминальных операций
- •5.2. Видеоторакоскопическая стволовая ваготомия из правостороннего доступа
- •5.2.1. Экспериментальное обоснование втсств со стороны правой плевральной полости
- •5.2.2. Техника выполнения втсств со стороны правой плевральной полости
- •Отдаленные результаты вндеоторакосконической сгволовои ваготомии у больных пя гэа и тк
- •Показатели кислотности культи желудка до и в отдаленные сроки после втсств
- •Показатели моторной функции культи желудка, и отводящей петли гэа до и после втсств
- •Результаты эзофагогастроскопии и эндоскопии отводящей петли гэа до и после втсств
- •Морфологические изменения сокж у больных нептической язвой гза до и после втсств
- •5.3. Сравнительный анализ непосредственных и отдаленных результатов открытых абдоминальных и малоинвазивных оперативных вмешательств у больных пя гэа и тк
- •Показатели непосредственных результатов реконструктивных операций и малоинвазивных оперативных вмешательств
- •Сравнение показателей кислотопродукции кж после различных реконструктивных операций и втс ств
- •Показатели гастроеюномаиометрии у больных пя гэа и тк после реконструктивных и малоинвазивных оперативных вмешательств
- •Отдаленные результаты различных абдоминальных реконструктивных и малоинвазивных оперативных вмешательств
- •Практические рекомендации
- •Изобретение
- •Список литературы
Морфологические изменения сокж у больных пя гэа и тк до и после реконструктивных абдоминальных операций
|
Морфологические изменения СОКЖ |
До консервативной терапии (n=6) |
После консервативной терапии (n=13) | ||
|
|
n |
Р±m% |
n |
Р±m% |
|
1 .Хронический поверхностный гастрит |
5 |
83,33±1,5 |
11 |
76,92±12,16 |
|
- активный |
5 |
83,33±1,52 |
4 |
30,77±13,32 |
|
-неактивный |
- |
- |
7 |
53,85± 14,39 |
|
2.Эродированный гастрит |
1 |
16,67±0,68 |
1 |
7,69±0,21 |
|
3.Хронический атрофический гастрит |
|
- |
1 |
7,69±0,21 |
|
4.Кишечная метаплазия |
4 |
66,67±21,08 |
2 |
15,38±0,3 |
|
5.HP обсемененность |
5 |
83,33±1,52 |
6 |
46,15±13,82 |
|
1 степени (НР+) |
- |
- |
4 |
30,77 ±13,32 |
|
2 степени(НР++) |
3 |
50,0 ± 22,36 |
2 |
15,38 ± 0,3 |
|
3 степени (НР+++) |
2 |
33,33 ±21,08 |
|
- |
Примечание: процентные показатели рассчитаны в зависимости от количества обследованных больных
5.2. Видеоторакоскопическая стволовая ваготомия из правостороннего доступа
Видеоторакоскопическая наддиафрагмальная стволовая ваготомия из правостороннего доступа была выполнена 14 больным пептической язвой гастроэнтероанастомоза и тощей кишки.
5.2.1. Экспериментальное обоснование втсств со стороны правой плевральной полости
Для обоснования выполнения ВТССТВ со стороны правой плевральной полости были изучены топографо-анатомические взаимо-отно-шения наддиафрагмального отдела пищевода на уровне Th8—ThlO (от лёгочно-плевральной связки до диафрагмы) со стволами блуждающих нервов и окружающими органами на 14-ти трупах, как со стороны левой, гак и правой плевральных полостей. Возраст умерших больных в среднем составлял 52±4,18лет. Соотношение мужчин к женщинам было 2:1, что указывает на сопоставимость указанных данных по отношению к больным ПЯ ГЭА и ТК.
Этот участок пищевода имел длину от 5,5 до 8 см, в среднем составляя 6,75±1,25 см. В левой плевральной полости на уровне Th8-Th9 пищевод располагался рядом с нисходящей аортой, проходящей слева от него. Начиная с уровня Th9, пищевод постепенно начинал отклоняться от аорты кпереди во всех наблюдениях. При этом у 8 манекенов вблизи диафрагмы (на уровне Th 10) он был смещен несколько влево в среднем на 1±0,5 см от средней линии, а у 6-его смещений в левую сторону не наблюдалось. Таким образом, в левой плевральной полости на уровне вхождения пищевода в диафрагму он располагался у 6 (42,86±13,73%) биологических манекенов впереди аорты, у 8 (57,14±13,72%) - впереди и несколько левее её. Во всех наблюдениях вблизи диафрагмы пищевод находился от аорты на расстоянии от 2 до 4 см, в среднем Зсм±1см (рисунок 4).

Рисунок 4. Соотношения наддиафрагмального отдела пищевода с аортой
l.-медиастинальная плевра
2.-пищевод
3.-аорта
4.-непарная вена
При левостороннем доступе к пищеводу приходилось рассекать медиастинальную плевру по правому краю аорты, что может создавать значительную угрозу её повреждения.
В правой плевральной полости на уровне Th8-Th9 медиастинальная плевра покрывает как боковую, так и заднюю поверхность пищевода, образуя карман между пищеводом и позвоночником. На этом же уровне от грудных позвонков, и органов проходящих позади него он отделён значительным слоем рыхлой клетчатки. Вблизи диафрагмы на уровне ТЫО пищевод находился впереди аорты и на значительном расстоянии от нее (от 2 до 4 см, в среднем 3±1 см).
Таким образом, с правой стороны боковая поверхность пищевода ни с одним из органов не соприкасается и остается открытой и доступной для оперативных вмешательств.
При изучении анатомии блуждающих нервов на уровне наддиа-фрагмального отдела пищевода было установлено, что у 7 (50,0±13,87%) биологических манекенов левый и правый блуждающие нервы проходили соответственно по передней и чадней поверхности пищевода одиночными стволами (рисунок 5).

Рисунок 5. Вариант взаимоотношения стволов блуждающего нерва и их коллатералей на уровне наддиафрагмального отдела пищевода
I.- пищевод
2.- основные стволы блуждающего нерва
3.- коллатерали блуждающего нерва
4.- аорта
У 4 (28,57 ± 12,53%) манекенов - правый блуждающий нерв был представлен I стволом, а левый разветвлялся на 2 ствола (рисунок 6).
Цифровые обозначения соответственны рисунку 3.
У 2 (14,29±0,27%) - правый и левый блуждающие нервы представлены 2 стволами (рисунок 7).

Рисунок 6. Вариант взаимоотношения стволов блуждающего нерва и их коллатералей на уровне наддиафрагмального отдела пищевода
Рисунок 7. Вариант взаимоотношения стволов блуждающего нерва и их коллатералей на уровне наддиафрагмального отдела пищевода
Цифровые обозначения соответственны рисунку 3.
У 1 (7,14±0,19%) - правый вагус проходил в виде одиночного ствола, а левый разветвлялся на 3 ствола (рисунок 8).
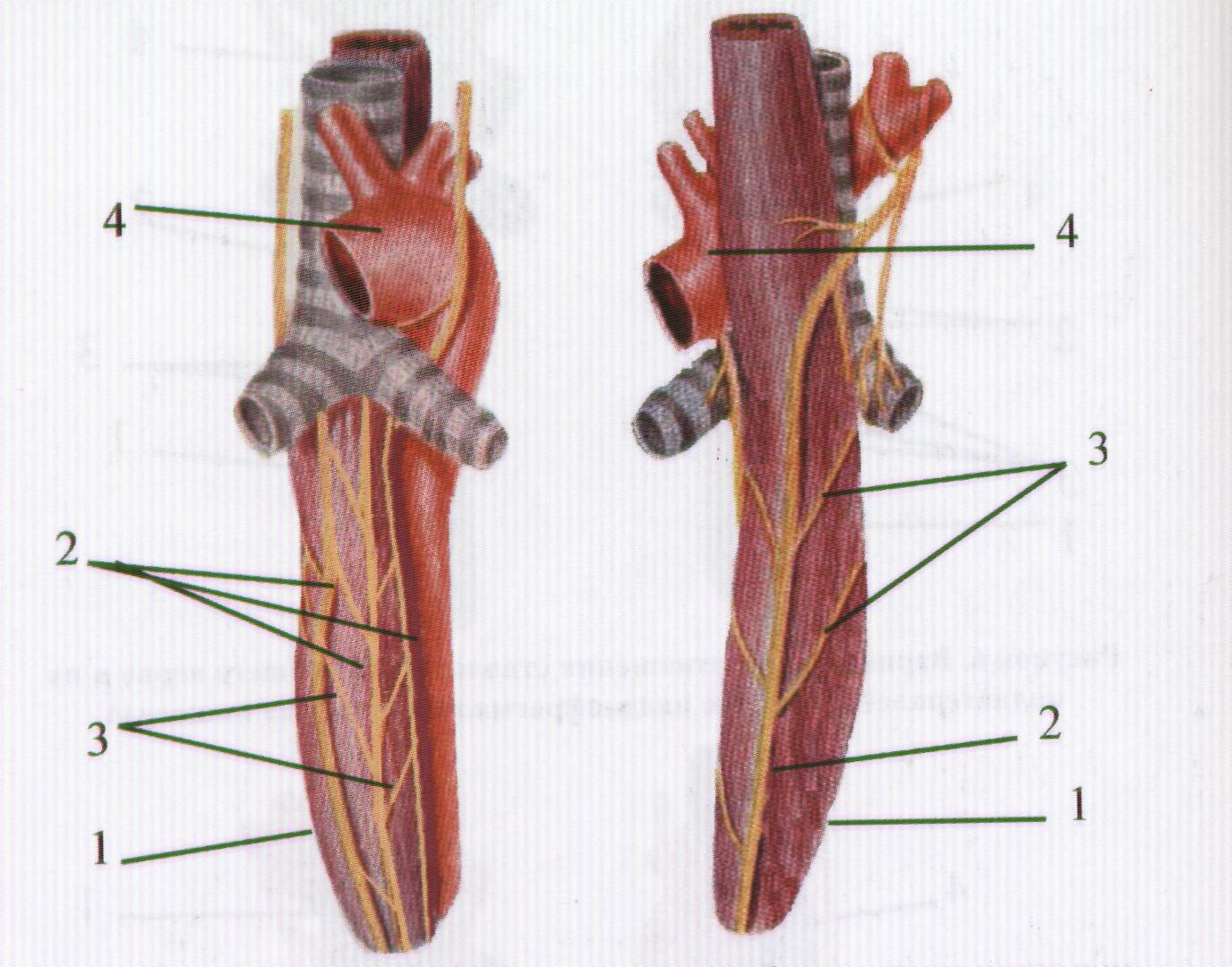
Рисунок 8. Вариант взаимоотношения стволов блуждающего нерва и их коллатералей на уровне наддиафрагмального отдела пищевода
Цифровые обозначения соответственны рисунку 4.
Во всех вариантах стволы блуждающих нервов были соединены между собой косо ориентируемыми коллатералями. Такое разнообразное анатомическое строение блуждающих нервов необходимо учитывать при проведении операций для достижения хороших результатов в лечении больных ПЯ ГЭА и ТК
В свою очередь полнота ваготомии обеспечивается хорошей видимостью наддиафрагмального отдела пищевода и максимальным выделением его передней и задней поверхностей из окружающей клетчатки. Это достигается при применении правостороннего видеотора-коско-пического доступа к наддиафрагмальной части пищевода, так как при этом варианте выполнения операции обеспечивается хорошая видимость наддиафрагмального отдела пищевода, так как справа он прикрыт только легким, а слева пищевод закрыт и легким и перикардом. Кроме этого при рассечении медиастинальной плевры справа и при выделении боковой его стенки не создается угрозы повреждения окружающих органов, а при выделении его передней и задней поверхностей имеется минимальный риск повреждения окружающих органов, так как от них пищевод отделен значительным слоем рыхлой клетчатки. Это обеспечивает хорошее выделение стенок пищевода и нахождение всех стволов блуждающих нервов и их коллатералей.
