
- •1. Клинические симптомы при поражении глазодвигательного, блокового и отводящего нервов.
- •3. Синдром нарушения тазовых функций, характер в зависимости от локализации поражения.
- •I. Нарушение функции тазовых органов по центральному типу (периодическое недержание мочи, нарушение акта дефекации).
- •II. Нарушение функции тазовых органов по периферическому типу (истинное недержание мочи, непроизвольная дефекация).
- •2. Поражение конского хвоста различной этиологии: травма, воспалительные процессы, вертеброгенные поражения, опухоли.
- •3. Поражение крестцовых и копчиковых корешков, крестцового и копчикового сплетений, тазовых, подчревных и нервов различной этиологии.
- •III. Нарушение функции тазовых органов в виде недержания мочи и кала (по центральному типу). 1. Длительные или кратковременные нарушения сознания (коматозное состояние, эпилептический припадок).
Билет № 12
-
Клинические симптомы при поражении глазодвигательного, блокового и отводящего нервов.
-
Клещевой энцефалит, этиология, клиника, лечение, профилактика, диагностика.
-
Синдром нарушения тазовых функций, характер в зависимости от локализации поражения.
-
Задача на моделирование системы групп крови по системе ABO, сцепленное с полом наследование
1. Клинические симптомы при поражении глазодвигательного, блокового и отводящего нервов.
Глазодвигательный нерв (Ш пара) – в глазнице делится на 2 ветви. Верхняя ветвь иннервирует верхнюю прямую мышцу и мышцу, поднимающую верхнее веко. Нижняя ветвь иннервирует медиальную прямую, нижнюю прямую и нижнюю косую мышцы. От нижней отходит парасимпатический корешок к ресничному узлу и иннервирует ресничную мышцу и сфинктер зрачка.
Симптомы поражения:
Птоз (опущение века) - обусловлен параличом мышцы, поднимающей верхнее веко.
Расходящееся косоглазие – фиксированное положение глаза со зрачком, направленным кнаружи и слегка вниз в связи с действием не встречающих сопротивление латеральной прямой и верхней косой мышц.
Диплопия (двоение в глазах) - субъективный феномен, отмечается в тех случаях, когда больной смотрит обоими глазами. Двоение рассматриваемого предмета пр-т в рез-те отклонения зрительной оси одного глаза вследствие слабости мышц в связи с нарушением иннервации. Одноименная диплопия - второе (мнимое) изображение проецируется в сторону отклоненного глаза. Разноименная (перекрестная) диплопия - изображение проецируется в противоположную сторону.
Мидриаз (расширение зрачка) - вместе с мидриазом отсутствует р-я зрачка на свет и отсутствует аккомодация. Паралич мышцы, суживающей зрачок, возникает при повреждении глазодвигательного нерва, постганглионарных волокон или ресничного узла. В рез-те рефлекс на свет исчезает и зрачок расширяется, т.к. сохраняется симпатическая иннервация.
Паралич (парез) аккомодации - обусловливает ухудшение зрения на близкие расстояния. Аккомодация глаза – изменение преломляющей силы глаза для приспособления к восприятию предметов, нах-ся на различных расстояниях от него.
Паралич (парез) конвергенции глаз – хар-ся невозможностью повернуть глазные яблоки кнутри. Конвергенция глаз – сведение зрительных осей обоих глаз при рассматривании близко расположенных предметов.
Ограничение движения глазного яблока вверх, вниз и внутрь.
Блоковый нерв (IV пара) – иннервирует верхнюю косую мышцу, кот поворачивает глазное яблоко кнаружи и вниз.
Симптомы поражения:
Паралич мышцы вызывает отклонение пораженного глазного яблока кверху и несколько кнутри. Отклонение заметно, когда пораженный глаз смотрит вниз и в здоровую сторону. Отмечается двоение в глазах при взгляде вниз; оно отчетливо появляется в том случае, если больной смотрит себе под ноги, в частности при ходьбе по лестнице.
Отводящий нерв (VI пара) – иннервирует лат мышцу глаза, поворачивающую глазное яблоко кнаружи.
Симптомы поражения:
Нарушается движение глазного яблока кнаружи. Это пр-т потому, что медиальная прямая мышца остается без антагониста и глазное яблоко отклоняется в сторону носа (сходящееся косоглазие). Возникает двоение в глазах, особенно при взгляде в сторону пораженной мышцы. При повреждении всех трех двигательных нервов одного глаза он лишен всех движений, смотрит прямо, его зрачок широкий и не реагирует на свет (тотальная офтальмоплегия). Двусторонний паралич глазных мышц обычно является следствием поражения ядер нервов.
+ Отводящий (VI) нерв (n. abducens)
Отводящий нерв является двигательным. Он состоит из аксонов периферических мотонейронов, тела которых находятся в двигательном ядре, расположенном в покрышке моста. Дендриты этих клеток через систему медиального продольного пучка находятся в связи с другими клеточными образованиями ствола мозга, в том числе с ядрами глазодвигательного нерва своей и противоположной сторон. VI черепной нерв пронизывает всю толщу моста и выходит из поперечной борозды на вентральной поверхности ствола мозга, на границе между мостом и продолговатым мозгом, медиальнее корешков VII черепного нерва, над пирамидами продолговатого мозга. После этого VI черепной нерв, стелясь по основанию черепа, достигает пещеристого венозного синуса и проходит в его наружной стенке. Выйдя из полости черепа через верхнюю глазничную щель, он проникает в глазницу.
VI черепной нерв иннервирует лишь одну поперечнополосатую мышцу - прямую наружную мышцу глаза (m. rectus lateralis oculi). Поражение VI черепного нерва ведет к ограничению подвижности глазного яблока кнаружи (рис. 10.11), возможна тенденция к повороту его внутрь (strabismus convergens) в связи с тем, что прямая внутренняя мышца глаза, являясь антагонистом парализованной мышцы, перетягивает глазное яблоко в свою сторону. При поражении VI черепного нерва возникает диплопия (двоение в глазах), особенно выраженная при попытке повернуть взор в сторону патологического процесса. Видимые в таких случаях изображения предметов раздваиваются в горизонтальной плоскости, при этом выраженность двоения увеличивается по мере нарастания стремления к повороту взора в сторону парализованной мышцы. Диплопия может сопровождаться головокружением, неуверенностью походки и нарушением ориентации в пространстве. Больные нередко стремятся прикрывать один глаз (диплопия при этом, как правило, исчезает).
Недостаточность функции VI черепного нерва
Блоковый (IV) нерв (n. trochlearis)
Блоковой нерв (n. trochlearis, IV черепной нерв) является двигательным. Он иннервирует лишь одну поперечнополосатую мышцу - верхнюю косую мышцу глаза (m. obliquus superior), поворачивающую глазное яблоко вниз и слегка кнаружи. Ядро его находится в покрышке среднего мозга на уровне заднего двухолмия. Аксоны клеток, расположенных в этом ядре, составляют корешки нерва, которые проходят через центральное серое вещество среднего мозга и передний мозговой парус, где в отличие от других черепных нервов ствола мозга совершают частичный перекрест, после чего выходят из верхней поверхности ствола мозга вблизи уздечки переднего мозгового паруса. Обогнув боковую поверхность ножки мозга, блоковой нерв переходит на основание черепа; здесь он попадает в наружную стенку пещеристого синуса, а затем через верхнюю глазничную щель проникает в полость глазницы и достигает иннервируемой им мышцы глаза. Поскольку IV черепной нерв в переднем мозговом парусе совершает частичный перекрест, альтернирующих синдромов с участием этого нерва не бывает. Одностороннее поражение ствола IV черепного нерва приводит к параличу или парезу верхней косой мышцы глаза, проявляющемуся косоглазием и диплопией, особенно значительными при повороте взора вниз и внутрь, например, при спуске по лестнице. При поражении IV черепного нерва характерен также легкий наклон головы в сторону, противоположную пораженному глазу (компенсаторная поза в связи с диплопией).
Глазодвигательный (III) нерв (n. oculomotorius)
Глазодвигательный нерв, n. oculomotorius (III черепной нерв) является смешанным. Он состоит из двигательных и вегетативных (парасимпатических) структур. В покрышке среднего мозга на уровне верхнего двухолмия представлена группа неоднородных ядер (рис. 11.2). Двигательные парные крупноклеточные ядра, обеспечивающие иннервацию большинства наружных поперечнополосатых мышц глаза, занимают латеральное положение. Они состоят из клеточных групп, каждая из которых имеет отношение к иннервации определенной мышцы. В передней части этих ядер находится группа клеток, аксоны которых обеспечивают иннервацию мышцы, поднимающей верхнее веко
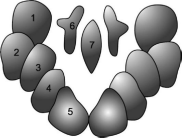
Рис. 11.2. Расположение ядер глазодвигательного (III) нерва [По Л.О. Даркшевичу]. 1 - ядро для мышцы, поднимающей верхнее веко (m. levator palpebrae); 2 - ядро для верхней прямой мышцы (m. rectus superior); 3 - ядро для нижней прямой мышцы (m. rectus inferior); 4 - ядро для нижней косой мышцы (m. obliquus inferior); 5 - ядро для медиальной прямой мышцы глаза (m. rectus medialis); 6 - ядро для мышцы, суживающей зрачок (m.sphincter pupillae, ядро Яку- бовича-Эдингера-Вестфаля); 7 - ядро аккомодации (ядро Перлиа).
(m. levator palpebrae superioris), затем следуют клеточные группы для мышц, поворачивающих глазное яблоко вверх (m. rectus superior), вверх и кнаружи (m. obliquus inferior), внутрь (m. rectus medialis) и вниз (m. rectus inferior).
Медиальнее парных крупноклеточных ядер расположены парные мелкоклеточные парасимпатические ядра Якубовича-Эдингера-Вестфаля. Импульсы, идущие отсюда, проходят через ресничный вегетативный узел (ganglion ciliare) и достигают двух гладких мышц - внутренних мышц глаза - мышцы, суживающей зрачок, и ресничной мышцы (m. sphincter pupillae et m. ciliaris). Первая из них обеспечивает сужение зрачка, вторая - аккомодацию хрусталика. На средней линии между ядрами Якубовича-Эдингера-Вестфаля расположено непарное ядро Перлиа, которое, по-видимому, имеет отношение к конвергенции глазных яблок.
Поражение отдельных клеточных групп, относящихся к системе ядер III черепного нерва, ведет к нарушению лишь тех функций, на которые они оказывают непосредственное влияние. В связи с этим при поражении покрышки среднего мозга нарушение функции III черепного нерва может быть частичным.
Аксоны клеток ядер глазодвигательного нерва идут вниз, при этом те из них, которые начинаются от клеток, заложенных в каудальных клеточных группах латерального крупноклеточного ядра, частично переходят на другую сторону. Сформированный таким образом корешок III черепного нерва пересекает красное ядро и покидает средний мозг, выходя на основание черепа из медиальной борозды ножки мозга у края задней продырявленной субстанции. В дальнейшем ствол III черепного нерва направляется вперед и кнаружи и входит в верхнюю, а затем перемещается в наружную стенку пещеристого синуса, где располагается рядом с IV и VI черепными нервами и с первой ветвью V черепного нерва. Выходя из стенки синуса, III нерв опять-таки вместе с IV и VI нервами и с первой ветвью V нерва через верхнюю глазничную щель входит в полость глазницы, где делится на ветви, идущие к указанным наружным поперечнополосатым мышцам глаза, а парасимпатическая порция III нерва заканчивается в ресничном узле, от которого отходят к внутренним гладким мышцам глаза (m. sphincter pupillae et m. ciliaris) парасимпатические постганглионарные волокна. Если поражение ядерного аппарата III черепного нерва может проявиться избирательным расстройством функций отдельных иннервируемых им мышц, то патологические изменения в стволе этого нерва обычно ведут к расстройству функций всех мышц, иннервацию которых он
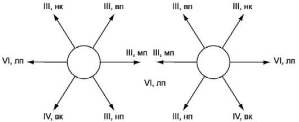
Рис. 11.3. Мышцы, обеспечивающие движения глазных яблок, и их иннервация (III, IV, VI черепные нервы). Направления смещения глазных яблок при сокращении этих мышц. R. ext. - наружная прямая мышца (ее иннервирует VI черепной нерв); нк. - нижняя косая мышца (III нерв); вп. - верхняя прямая мышца (III нерв); мп. - медиальная прямая мышца (III нерв); нп - нижняя прямая мышца (III нерв); вк (III нерв) - верхняя косая мышца (IV нерв).
|
|
должен обеспечивать. Сопутствующие неврологические расстройства зависят от уровня поражения III черепного нерва и от характера патологического процесса (рис. 11.3).
Поражение глазодвигательного нерва может обусловить опущение (птоз) верхнего века и расходящееся косоглазие, возникающее в связи с преобладающим влиянием на позицию глазного яблока иннервируемой VI черепным нервом прямой наружной мышцы глаза (рис. 11.4). Возникает двоение в глазах (диплопия), отсутствуют или оказываются резко ограниченными движения глазного яблока во все стороны, кроме наружной. Отсутствует конвергенция

Рис. 11.4. Поражение правого глазодвигательного (III) нерва:
а - птоз верхнего века; б - расходящееся косоглазие и анизокория, выявляемые при пассивном поднятии верхнего века.
глазного яблока (отмечающаяся в норме при приближении к переносице перемещающегося в сагиттальной плоскости предмета). В связи с параличом мышцы, суживающей зрачок, он оказывается расширен и не реагирует на свет, при этом нарушается как прямая, так и содружественная реакция зрачка на свет (см. главы 13, 30).
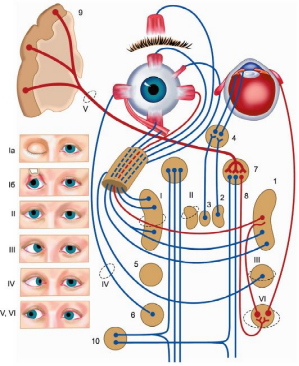
Рис. 11.5. Иннервация глазных мышц и медиальные продольные пучки, обеспечивающие их связи между собой и с другими структурами мозга.
1 - ядро глазодвигательного нерва; 2 - добавочное ядро глазодвигательного нерва (ядро Якубовича-Эдингера-Вестфаля); 3 - заднее центральное ядро глазодвигательного нерва (ядро Перлиа), 4 - ресничный узел; 5 - ядро блокового нерва; 6 - ядро отводящего нерва; 7 - собственное ядро медиального продольного пучка (ядро Даркшевича); 8 - медиальный продольный пучок; 9 - адверсивный центр премоторной зоны коры большого мозга; 10 - латеральное вестибулярное ядро.
Синдромы поражения 1а и 1б - крупноклеточного ядра глазодвигательного (III) нерва,
II - добавочного ядра глазодвигательного нерва; III - ядра IV нерва; IV - ядра VI нерва; V и VI - поражение правого адверсивного поля или левого мостового центра взора Красным цветом обозначены пути, обеспечивающие содружественные движения глаз.
|
Очаг поражения |
Клиника |
|
|
гомолатерально |
контрлатерально |
|
|
Ядро глазодвигат нерва |
Нарушена функция нижней прямой, нижней косой, верхней прямой, м-цы поднимающей верхнее веко (Птоз, парез взора, кверху, книзу |
Нарушена функция медиальной прямой мышцы (парез взора кнутри) |
|
диплопия, расходящееся косоглазие, |
||
|
Глазодвигательный нерв |
Нарушена функция всех мышц иннервируемых III ЧМН (птоз, расходящееся косоглазие, парез взора кнутри, кверху, книзу, мидриаз |
- |
|
Добавочное ядро |
Мидриаз, ↓ реакция зрачка на свет |
|
|
Непарное ядро |
Паралич аккомодации, ↓ реакция зрачка на аккомодацию |
|
2. Клещевой энцефалит, этиология, клиника, лечение, профилактика, диагностика. + табличка по ликвору!!!!!
Возбудитель - РНК-содержащий вирус. Переносчик - иксодовый клещ. Путь заражения - трансмиссивный при укусе, алиментарный при употреблении молока домашних животных. Инкубационный период составляет 1-3 недели при трансмиссивном пути и 1 неделя при алиментарном пути заражения.
Резервуар вируса - мелкие лесные животные (грызуны, ежи, птицы).
В месте укуса возникает гиперемия в рез-те местного размножения вируса. В течение инкуб периода вирус гематогенным путем проникает в в-во ГМ, приводя к появлению острого энцефалита.
Клиника:
Заб начинается остро с грубого инфекционно-воспалительного и умеренного общемозгового синдромов. Очаговые симптомы появляются на 3-4 день заб - периферические парезы в мышцах шеи, надплечий и проксимальных отделов рук, иногда бульварные знаки. В этот период хар-но появление менингеального синдрома за счет вовлечения оболочек СМ преимущественно контактным путем. В люмбальном ликворе лимфоцитарный плеоцитоз и незначительное, не более 1 г/л повышение белка. На 5-7 день заб пр-т снижение t, уходят общемозговые и менингеальные симптомы, параллельно уменьшается глубина двиг расстройств. Остаются стойкие очаговые симптомы, если в теч года двиг дефект не скомпенсирован, то он останется неизменным.
При алиментарном пути инфицирования инкуб период до 3-7 дней.
Диагностика:
Характерной клиника, уточнение эпид анамнеза, проведение серологических реакций, наиболее быстрым и точным способом я-я метод определения флюоресцирующих антител.
Лечение:
Гамма-глобулин, сывороточ иммуноглобулин, рибонуклеазу по 30 мг ч/з каждые 4 часа в теч 4-5 дней.
+ Клещевой энцефалит
Клещевой энцефалит - природно-очаговая трансмиссивная (передающаяся клещами) вирусная инфекция, характеризующаяся преимущественным поражением центральной нервной системы. Заболевание отличается полиморфизмом клинических проявлений и тяжестью течения (от легких стертых форм до тяжелых прогредиентных).
Этиология.
Вирус клещевого энцефалита (КЭ) относится к роду Flavivirus (группа В), входящему в семейство тогавирусов экологической группы арбовирусов. Выделяют три разновидности возбудителя - дальневосточный подвид, центрально-европейский подвид и возбудитель двухволнового менингоэнцефалита. Вирионы вируса клещевого энцефалита имеют сферическую форму с диаметром 40-50 нм. Внутренним компонентом является нуклеокапсид. Он окружен наружной липопротеидной оболочкой, в которую погружены шипы, состоящие из гликопротеида, обладающего гемагглютинирующими свойствами. Нуклеокапсид содержит однонитчатую РНК. Вирус длительное время сохраняется при низких температурах (оптимальный режим минус 60°С и ниже), хорошо переносит лиофилизацию, в высушенном состоянии сохраняется много лет, но быстро инактивируется при комнатной температуре. Кипячение инактивирует его через 2 мин, а в горячем молоке при 60°С вирус погибает через 20 мин. Инактивирующим действием обладают также формалин, фенол, спирт и другие дезинфицирующие вещества, ультрафиолетовое излучение.
Эпидемиология. Клещевой энцефалит относится к группе природно-очаговых болезней человека.
Основным резервуаром и переносчиком вируса в природе являются иксодовые клещи - Ixodes persulcatus, Ixodes ricinus с трансовариальной передачей. Дополнительным резервуаром вируса являются грызуны (заяц, еж, бурундук, полевая мышь), птицы (дрозд, щегол, чечетка, зяблик), хищники (волк). Для заболевания характерна строгая весенне-летняя сезонность заболевания. Динамика заболеваемости находится в тесной связи с видовым составом клещей и наибольшей их активностью. Чаще болеют лица в возрасте 20-40 лет. Основным путем инфицирования человека является трансмиссивная передача через укусы клещей. Возможна также передача инфекции алиментарным путем при употреблении в пищу сырого молока коз и коров, а также при раздавливании клеща в момент его удаления с тела человека и, наконец, воздушно-капельным путем при нарушении условий работы в лабораториях. При алиментарном заражении обращает на себя внимание наличие семейно-групповых случаев болезни.
Патогенез. Инфекционный процесс развивается вследствие внедрения нейротропного вируса и взаимодействия его с организмом человека. Эти взаимоотношения определяются путем внедрения, свойствами и дозой возбудителя, а также резистентностью и реактивностью макроорганизма. Вирус клещевого энцефалита проникает в организм человека в естественных условиях через кожу при присасывании клеща или через сырое молоко домашних животных.
После присасывания клеща вирус распространяется гематогенно и быстро проникает в мозг, фиксируясь здесь клетками. Параллельно с накоплением вируса развиваются воспалительные изменения сосудов и оболочек мозга. Соответствие места укуса клеща последующей локализации сегментарных расстройств указывает на возможность лимфогенного пути проникновения вируса в центральную нервную систему (ЦНС). В отдельных случаях преобладает тот или иной путь, что отражается в клинических особенностях клещевого энцефалита. Возникновение менингеальных и менингоэнцефалических синдромов соответствует гематогенному, а полиомиелитических и радикулоневритических - лимфогенному пути распространения вируса. Инвазия нервной системы возможна также и невральным путем посредством центростремительного распространения вируса через обонятельный тракт. Редкость поражения нижних конечностей при клещевом энцефалите не соответствует частоте присасывания клещей в кожных областях, иннервируемых поясничными и крестцовыми сегментами спинного мозга, что указывает на известную тропность вируса к клеткам шейных сегментов и их аналогов в бульбарных отделах продолговатого мозга.
Вирусемия при клещевом энцефалите имеет двухволновый характер: кратковременная первичная вирусемия, а затем повторная (в конце инкубационного периода), совпадающая по времени с размножением вируса во внутренних органах и появлением его в ЦНС.
Возможно длительное вирусоносительство, которое может быть различным по своим проявлениям и последствиям: латентная инфекция (вирус интегрирован с клеткой или существует в дефектной форме), персистентная инфекция (вирус репродуцируется, но не вызывает клинических проявлений), хроническая инфекция (вирус репродуцируется и вызывает клинические проявления с рецидивирующим, прогрессирующим или регрессирующим течением), медленная инфекция (вирус репродуцируется после длительного инкубационного периода, вызывает клинические проявления с неуклонным прогрессированием, приводящим к смерти).
Симптомы и течение. Выделяют следующие клинические формы болезни: 1) лихорадочную; 2) менингеальную; 3) менингоэнцефалитическую; 4) полиомиелитическую; 5) полирадикулоневритическую. При менингеальной, менингоэнцефалитической, полиомиелитической, полирадикулоневритической формах клещевого энцефалита и в случаях с двухволновым течением болезни могут наблюдаться гиперкинетический и эпилептиформный синдромы.
Независимо от клинической формы у больных наблюдаются общие инфекционные проявления болезни, характеризующиеся лихорадкой и другими признаками синдрома общей инфекционной интоксикации. Инкубационный период клещевого энцефалита длится в среднем 7-14 сут с колебаниями от одних суток до 30 дней. У ряда больных началу заболевания предшествует продромальный период, длящийся 1-2 дня и проявляющийся слабостью, недомоганием, разбитостью; иногда отмечаются легкие боли в области мышц шеи и плечевого пояса, боли в поясничной области в виде ломоты и чувства онемения, головная боль.
Лихорадочная форма характеризуется благоприятным течением без видимых поражений нервной системы и быстрым выздоровлением. Эта форма составляет примерно 1/3 от общего числа заболеваний клещевым энцефалитом. Лихорадочный период длится от нескольких часов до нескольких суток (в среднем 3-5 дней). Иногда отмечается двухволновая лихорадка. Начало, как правило, острое, без продромального периода. Внезапный подъем температуры до 38-39°С сопровождается слабостью, головной болью, тошнотой. В редких случаях при этой форме заболевания могут наблюдаться явления менингизма. Чаще симптомы, характеризующие локальное поражение головного и спинного мозга, отсутствуют. В цереброспинальной жидкости изменений не выявляется.
Менингеальная форма клещевого энцефалита является наиболее частой. Начальные проявления заболевания при менингеальной форме почти ничем не отличаются от лихорадочной. Однако значительно более выражены признаки общей инфекционной интоксикации. Определяются ригидность мышц затылка, симптомы Кернига и Брудзинского. Менингеальный синдром выражен, ликвор прозрачный, иногда слегка опалесцирующий, давление его повышено (200-350 мм вод. ст.). При лабораторном исследовании цереброспинальновой жидкости выявляется умеренный лимфоцитарный плеоцитоз (100-600 клеток в 1 мкл, редко больше). В первые дни болезни иногда преобладают нейтрофилы, которые часто полностью исчезают к концу первой недели болезни. Повышение белка отмечается непостоянно и обычно не превышает 1-2 г/л. Изменения в ликворе держатся сравнительно долго (от 2-3 нед до нескольких месяцев) и не всегда сопровождаются менингеальной симптоматикой. Длительность лихорадки 7-14 дней. Иногда наблюдается двухволновое течение данной формы клещевого энцефалита. Исход всегда благоприятный.
Менингоэнцефалитическая форма наблюдается реже, чем менингеальная, - в среднем по стране 15% (на Дальнем Востоке до 20-40%). Отличается более тяжелым течением. Нередко наблюдаются бред, галлюцинации, психомоторное возбуждение с утратой ориентировки в месте и во времени. Могут развиваться эпилептические припадки. Различают диффузный и очаговый менингоэнцефалит. При диффузном менингоэнцефалите выражены общемозговые нарушения (глубокие расстройства сознания, эпиприпадки вплоть до эпилептического статуса) и рассеянные очаги органического поражения мозга в виде псевдобульбарных расстройств (нарушение дыхания в виде бради- или тахикардии, по типу Чейн-Стокса, Куссмауля и др.), сердечно-сосудистой системы, неравномерности глубоких рефлексов, асимметричных патологических рефлексов, центральных парезов мимической мускулатуры и мышц языка. При очаговом менингоэнцефалите быстро развиваются капсулярные гемипарезы, парезы после джексоновских судорог, центральные монопарезы, миоклонии, эпилептические припадки, реже - подкорковые и мозжечковые синдромы. В редких случаях (как следствие нарушения вегетативных центров) может развиваться синдром желудочного кровотечения с кровавой рвотой. Характерны очаговые поражения черепных нервов III, IV, V, VI пар, несколько чаще VII, IX, X, XI и XII пар. Позднее может развиться кожевниковская эпилепсия, когда на фоне постоянного гиперкинеза появляются общеэпилептические припадки с потерей сознания.
Полиомиелитическая форма. Наблюдается почти у 1/3 больных. Характеризуется продромальным периодом (1-2 дня), в течение которого отмечаются общая слабость и повышенная утомляемость. Затем выявляются периодически возникающие подергивания мышц фибриллярного или фасцикулярного характера, отражающие раздражение клеток передних рогов продолговатого и спинного мозга. Внезапно может развиться слабость в какой-либо конечности или появление чувства онемения в ней (в дальнейшем в этих конечностях нередко развиваются выраженные двигательные нарушения). В последующем на фоне фебрильной лихорадки (1-4-й день первой лихорадочной волны или 1-3-й день второй лихорадочной волны) и общемозговых симптомов развиваются вялые парезы шейно-плечевой (шейно-грудной) локализации, которые могут нарастать в течение нескольких дней, а иногда до 2 нед. Наблюдаются симптомы, описанные А. Г. Пановым: "свисающей на грудь головы", "горделивая осанка", "согбенная сутуловатая поза", приемы "туловищного забрасывания рук и запрокидывания головы". Полиомиелитические нарушения могут сочетаться с проводниковыми, обычно пирамидными: вялые парезы рук и спастические - ног, комбинации амиотрофий и гиперфлексии в пределах одной паретической конечности. В первые дни болезни у больных этой формой клещевого энцефалита часто резко выражен болевой синдром. Наиболее характерная локализация болей - в области мышц шеи, особенно по задней поверхности, в области надплечий и рук. Нарастание двигательных нарушений продолжается до 7-12 дней. В конце 2-3-й нед болезни развивается атрофия пораженных мышц.
Полирадикулоневритическая форма. Характеризуется поражением периферических нервов и корешков. У больных появляются боли по ходу нервных стволов, парестезии (чувство "ползания мурашек", покалывание). Определяются симптомы Лассега и Вассермана. Появляются расстройства чувствительности в дистальных отделах конечностей по полиневральному типу. Как и другие нейроинфекции, клещевой энцефалит может протекать по типу восходящего спинального паралича Ландри. Вялые параличи в этих случаях начинаются с ног и распространяются на мускулатуру туловища и рук. Восхождение может начинаться и с мышц плечевого пояса, захватывать шейные мышцы и каудальную группу ядер продолговатого мозга.
Прогредиентные формы. С момента инфицирования и в последующем, даже после острого периода, вирус клещевого энцефалита может сохраняться в ЦНС в активной форме. В этих случаях инфекционный процесс не завершается, а переходит в фазу хронической (прогредиентной) инфекции. Хроническая инфекция при клещевом энцефалите может протекать в латентной форме и проявляться через несколько месяцев и лет под действием провоцирующих факторов (физические и психические травмы, раннее курортное и физиотерапевтическое лечение, аборт и др.). Возможны следующие типы прогредиентного течения: первично и вторично прогредиентное, и подострое течение.
Диагноз и дифференциальный диагноз. Правомерен клиникоэпидемиологический диагноз. Учитывается пребывание больного в эндемичных районах, указания в анамнезе на посещение леса, факт присасывания клеща, соответствие сезона (активность клещей в весенне-летнем периоде для среднеевропейских и восточных очагов и в весенне-летнем и летне-осеннем - для Прибалтийского региона, Украины, Белоруссии) и начала болезни, употребление сырого козьего молока. Ранними диагностическими признаками болезни являются головная боль, нарастающая по своей интенсивности по мере повышения температуры тела, тошнота, рвота, бессонница, реже - сонливость. Нередко головная боль сопровождается головокружением. В клинической картине обращают на себя внимание резко выраженная вялость больных и адинамия. При осмотре отмечаются гиперемия кожи лица, зева, инъекция сосудов склер и конъюнктивы. Иногда на коже в месте присасывания клеща отмечается воспалительная эритема небольших размеров. В последующем развиваются оболочечные и энцефалические симптомы.
Диагностическое значение имеет выявление в периферической крови умеренного нейтрофильного лейкоцитоза, ускорение СОЭ. Лабораторным подтверждением диагноза служит нарастание титра антител, выявляемое с помощью РСК, РТГА, РПГА, РДНА и реакции нейтрализации. Диагностическим является нарастание титра антител в 4 раза. При отсутствии нарастания титра антител больных исследуют трижды: в первые дни болезни, через 3-4 нед и через 2-3 мес, от начала болезни. Следует иметь в виду, что у больных, леченных иммуноглобулином в первые 5-7 дней болезни, отмечается временное угнетение активного иммуногенеза, поэтому необходимо производить дополнительное серологическое исследование через 2-3 мес. Третье обследование значительно повышает число серологических подтверждений диагноза клещевого энцефалита.
Перспективным методом является выделение вируса на культуре ткани. Вирус и его антигены обнаруживаются в первые 7 дней болезни. В последнее время апробирован и хорошо зарекомендовал себя иммуноферментный метод (ИФА) диагностики клещевого энцефалита. С помощью ИФА выявляют антитела к вирусу клещевого энцефалита раньше и в более высоких разведениях сывороток, чем в РТГА и РСК, а также чаще определяют изменение напряженности специфического иммунитета, необходимое для подтверждения клинического диагноза.
Лечение больных клещевым энцефалитом проводят по общим принципам независимо от проводимых ранее профилактических прививок или применения с профилактической целью специфического гамма-глобулина. В остром периоде болезни, даже при легких формах, больным следует назначать постельный режим до исчезновения симптомов интоксикации. Почти полное ограничение движения, щадящее транспортирование, сведение к минимуму болевых раздражений отчетливо улучшают прогноз заболевания. Не менее важную роль в лечении имеет рациональное питание больных. Диета назначается с учетом функциональных нарушений желудка, кишечника, печени. Принимая во внимание наблюдаемые у ряда больных нарушения витаминного баланса, необходимо назначение витаминов группы В и С. Аскорбиновая кислота, стимулирующая функцию надпочечников, а также улучшающая антитоксическую и пигментную функции печени, должна вводиться в количестве от 300 до 1000 мг/сут.
Этиотропная терапия заключается в назначении гомологичного гамма-глобулина, титрованного против вируса клещевого энцефалита. Препарат оказывает четкий терапевтический эффект, особенно при среднетяжелом и тяжелом течении болезни. Гамма-глобулин рекомендуют вводить по 6 мл внутримышечно, ежедневно в течение 3 сут. Лечебный эффект наступает через 12-24 ч после введения гамма-глобулина - температура тела снижается до нормы, общее состояние больных улучшается, головные боли и менингеальные явления уменьшаются, а иногда и полностью исчезают. Чем раньше вводится гамма-глобулин, тем быстрее наступает лечебный эффект. В последние годы для лечения клещевого энцефалита применяют сывороточный иммуноглобулин и гомологичный полиглобулин, которые получают из плазмы крови доноров, проживающих в природных очагах заболевания. В первые сутки лечения сывороточный иммуноглобулин рекомендуют вводить 2 раза с интервалами 10-12 ч по 3 мл при легком течении, по 6 мл - при среднетяжелом и по 12 мл - при тяжелом. В последующие 2 дня препарат назначают по 3 мл однократно внутримышечно. Гомологичный полиглобулин вводят внутривенно по 60-100 мл. Считается, что антитела нейтрализуют вирус (1 мл сыворотки связывает от 600 до 60 000 смертельных доз вируса), защищают клетку от вируса, связываясь с ее поверхностными мембранными рецепторами, обезвреживают вирус внутри клетки, проникая в нее путем связывания с цитоплазматическими рецепторами.
Для специфического противовирусного лечения клещевого энцефалита используется также рибонуклеаза (РНК-аза) - ферментный препарат, приготовляемый из тканей поджелудочной железы крупного рогатого скота. РНК-аза задерживает размножение вируса в клетках нервной системы, проникая через гематоэнцефалический барьер. Рибонуклеазу рекомендуют вводить внутримышечно в изотоническом растворе натрия хлорида (препарат разводят непосредственно перед выполнением инъекции) в разовой дозе 30 мг через 4 ч. Первую инъекцию выполняют после десенсибилизации по Безредко. Суточная доза вводимого в организм фермента составляет 180 мг. Лечение продолжают в течение 4-5 дней, что обычно соответствует моменту нормализации температуры тела.
Современным способом лечения вирусных нейроинфекций является применение препаратов интерферона (реаферона, лейкинферона и др.), которые можно вводить внутримышечно, внутривенно, эндолюмбально и эндолимфатически. Следует учитывать, что большие дозы интерферона (ИФН) 1-3-6o106 ME - обладают иммунодепрессивным свойством, а устойчивость клеток к проникновению вируса не прямопропорциональна титрам ИФН. Поэтому целесообразно использовать относительно небольшие дозы препарата, либо применять индукторы интерферона (двуспиральная РНК фага 2, амиксин, камедон и др.), обеспечивающие невысокие титры ИФН и обладающие иммуномодулирующим свойством. Двуспиральную РНК фага (ларифан) вводят внутримышечно по 1 мл с интервалом 72 ч от 3 до 5 раз. Амиксин в дозе 0,15-0,3 г назначают перорально с интервалом 48 ч от 5 до 10 раз.
Патогенетическая терапия при лихорадочной и менингеальной формах клещевого энцефалита, как правило, заключается в проведении мероприятий, направленных на уменьшение интоксикации. С этой целью производят пероральное и парентеральное введение жидкости с учетом водно-электролитного баланса и кислотно-основного состояния.
При менингоэнцефалитической, полиомиелитической и полирадикулоневритической формах болезни дополнительное назначение глюкокортикоидов является обязательным. Если у больного нет бульбарных нарушений и расстройств сознания, то преднизолон применяют в таблетках из расчета 1,5-2 мг/кг в сутки. Назначают препарат равными дозами в 4-6 приемов в течение 5-6 дней, затем дозировку постепенно снижают (общий курс лечения 10-14 дней). Одновременно больному назначают соли калия, щадящую диету с достаточным содержанием белков. При бульбарных нарушениях и расстройствах сознания преднизолон вводят парентерально при увеличении вышеуказанной дозы в 4 раза. При бульбарных нарушениях (с расстройством глотания и дыхания) с момента появления первых признаков дыхательной недостаточности должны быть обеспечены условия для перевода больного на ИВЛ. Люмбальная пункция при этом противопоказана и может быть произведена только после устранения бульбарных устройств. Для борьбы с гипоксией целесообразно систематическое введение увлажненного кислорода через носовые катетеры (по 20-30 мин каждый час), проведение гипербарической оксигенации (10 сеансов под давлением р 02-0,25 МПа), использование нейроплегиков и антигипоксантов: внутривенное введение натрия оксибутирата по 50 мг/кг массы тела в сутки или седуксена по 20-30 мг/сут. Кроме того, при психомоторном возбуждении можно использовать литические смеси.
Прогноз. При менингеальной и лихорадочной форме благоприятный. При менингоэнцефалитической, полиомиелитической и полирадикулоневритической существенно хуже. Летальные исходы до 25-30%. У реконвалесцентов длительно (до 1-2 лет, а иногда и пожизненно) сохраняются выраженные органические изменения центральной нервной системы (судорожные синдромы, атрофии мышц, признаки деменции и др.).
Профилактика и мероприятия в очаге. Уничтожение и предотвращение укусов клещей. В течение первых суток после присасывания клеща - экстренная профилактика: донорский иммуноглобулин (титр 1:80 и выше) внутримышечно в дозе 1,5 мл детям до 12 лет, 2 мл - от 12 до 16 лет, 3 мл - лицам в возрасте 16 лет и старше.
Стандартная схема вакцинации против клещевого энцефалита состоит из 3 доз, которые вводятся по схеме 0-1(3)-9(12) месяцев - для импортных, и 0-1(7)-(12) - для отечественных вакцин; ревакцинация проводится каждые 3 года. Для формирования иммунитета большинству прививаемых достаточно 2 прививок с интервалом в 1 мес. Стойкий иммунитет к клещевому энцефалиту появляется через две недели после введения второй дозы, независимо от вида вакцины и выбранной схемы. Однако для выработки полноценного и длительного (не менее 3 лет) иммунитета необходимо сделать третью прививку через год после второй.
