
Руководство по гастроэнтерологии. В 3-х томах. Комаров Ф.И. / Руководство по гастроэнтерологии. В 3-х томах. Том 3. Комаров Ф.И
..pdf
ный дефект наполнения; 3) атипическая перестройка рельефа слизистой оболочки и дефект на рельефе; 4) симптом «кольца» на рельефе; 5) сужение кишки; 6) неровность контуров; 7) остаток взвеси сульфата бария после опорожнения кишки в суженном отделе; 8) отсутствие гаустрации на ограниченном участке; 9) расширение кишки выше и ниже пораженного опухолью фрагмента; 10) сегментарное укорочение кишки; 11) неполная эвакуация контрастной взвеси из кишки после ее опорожнения; 12) обрыв складок; 13) стойкое депо контрастного вещества в дефекте наполнения или в дефекте на рельефе; 14) ригидность стенок кишки; 15) расширение ампулы прямой кишки; 16) инвагинация пораженного опухолью участка кишки; 17) подрытость краев дефекта; 18) задержка кала; 19) задержка продвижения взвеси сульфата бария у нижнего полюса опухоли при ретроградном заполнении кишки; 20) неполное сокращение кишки на уровне опухоли после опорожнения; 21) ригидность складок в сочетании с их истончением или расширением; 22) непроходимость кишки; 23) раздражение кишки на ограниченном, соответствующем опухоли участке (чаще всего при раковых опухолях близ илеоцекального клапана и сигмовидной кишки); 24) сопутствующий колит; 25) обызвествление; 26) дефект наполнения в виде полумесяца на большой кривизне желудка, обусловленный распространением раковой опухоли с поперечной ободочной кишки; 27) перфорация кишки; 28) симптом «салфеточного кольца»; 29) уменьшение размеров прямой кишки; 30) расширение ректоректального пространства; 31) фиксация пораженного раком участка кишки, обусловленная распространением его на окружающие ткани и органы; 32) симптом «песочных часов».
По особенностям роста и внешнему виду в толстой кишке различают раки экзофитные, блюдцеобразные, эндофитные, эндофит- но-язвенные, смешанные.
Экзофитные раки целесообразно подразделять на полиповидные, папиллярные и бляшковидные.
При двойном контрастировании полиповидный рак дает отчетливую довольно интенсивную дополнительную тень с гладкими или волнистыми очертаниями. Форма и величина ее остаются стабильными при изменении внутрикишечного давления. Иногда полиповидный рак располагается на ножке.
Папиллярный рак никогда не достигает такой высоты, как полиповидный. Он чаще низкий, состоит из отдельных долек, имеет тенденцию к циркулярному росту, чаще прорастает в стенку кишки и изъязвляется. При раздувании кишки их выявляют в виде дополнительной тени дольчатой структуры или в виде циркулярного неравномерного асимметричного сужения кишки с выступающими в ее просвет отдельными дольками опухоли. Это придает внутреннему контуру новообразования неровный вид. Переход от пораженного фрагмента к нормальной стенке кишки резкий. Задержка каловых масс выше опухоли, расширение выше- и нижележащих отделов толстой кишки встречается только в тех случаях, когда рак занимает всю окружность кишки и значительно сужает ее просвет.
9—668 |
257 |

При изучении рельефа слизистой оболочки на месте опухоли обнаруживают неправильную сетчатую структуру с беспорядочными скоплениями контрастного вещества между дольками опухоли. Большие интенсивные пятна свидетельствуют о язве. При отсутствии прорастания опухолью всех слоев стенки кишки могут наблюдаться: 1) синдром инвагинации стенки кишки; 2) неполное сокращение участка кишки после опорожнения; 3) гипермотильность; 4) симптом «полукольца» и 5) симптом «кулис», если раковая опухоль занимает полуокружность кишки.
Бляшковидный рак стелется по слизистой оболочке кишки, не выступая значительно в ее просвет. Такая опухоль, как правило, бывает небольшой, однако раньше и чаще других экзофитных раков дает метастазы. Диагностика бляшковидных опухолей прямой и ободочной кишки связана с большими трудностями. Ведущими рентгенологическими методиками диагностики бляшковидных раков являются полутугое заполнение кишки в сочетании с дозированной компрессией и супервольтной рентгенографией и первичное двойное контрастирование. При двойном контрастировании бляшковидные раки проявляются ригидностью или неровностью маленького участка боковой стенки кишки, а также небольшой плоской дополнительной тенью. Такая дополнительная тень, как правило, бывает хорошо отграничена от соседних участков кишки и нередко имеет неровное или втянутое основание. Это указывает на глубокую внутристеночную раковую инфильтрацию. При полутугом заполнении кишки контрастным веществом определяется небольшой плоский краевой дефект наполнения или стойкое выпрямление контура на протяжении не более 1,5—2 см.
Блюдцеобразный рак характеризуется выраженным экзофитным ростом с глубоким, как правило, центрально расположенным изъязвлением, резкой отграниченностью от окружающей нормальной слизистой оболочки. При двойном контрастировании находят бугристую дополнительную тень с углублением в центре. Если опухоль располагается центрально, то она дает картину кольца с широким ободком.
Эндофитный рак толстой кишки растет подслизисто и чрезвычайно труден в выявлении. При эндофитном раке в основном происходит утолщение стенки кишки. Ведущий метод в рентгенодиагностике эндофитного рака — первичное двойное контрастирование, при котором обычно обнаруживают циркулярное симметричное сужение кишки с ровными, четкими контурами, резкими или веретенообразными краями и ригидными стенками (рис. 60). Рельеф слизистой оболочки при эндофитной карциноме в большинстве случаев длительно сохраняется. Складки ее выпрямляются, сближаются, уменьшаются в калибре. Только в далеко зашедших случаях складчатость исчезает.
При эндофитно-язвенной карциноме возможна большая язва, которая глубоко проникает в инфильтрированную раковой опухолью стенку кишки. В рентгенологической картине на первый план выступает неравномерное, эксцентрически расположенное, циркуляр-
258
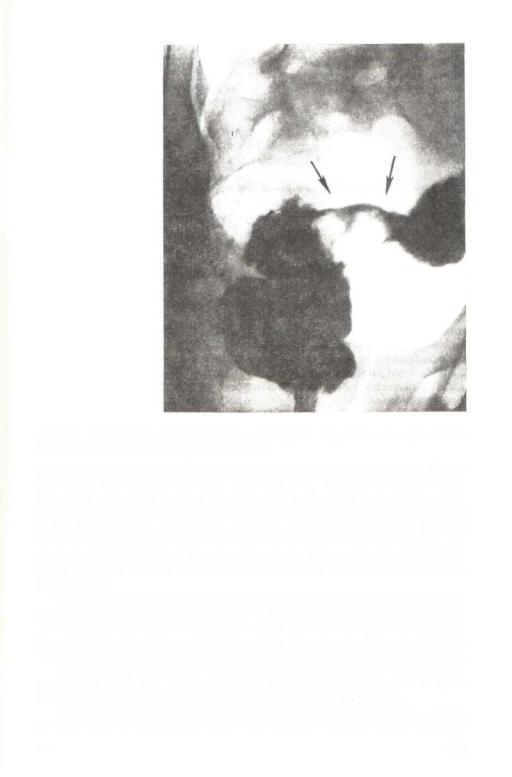
Рис. 60. Эндофитный рак ректосигмоидного отдела толстой кишки. Дистальный отдел толстой кишки при тугом заполнении.
ное сужение кишки и большое депо контрастного вещества. Очертания суженного фрагмента, как правило, неровные и нечеткие. Контуры новообразования в сущности представляют собой дно и края язвы, заполненные взвесью сульфата бария. После опорожнения кишки от контрастной взвеси на месте раковой опухоли рельеф слизистой оболочки отсутствует совсем, ее замещает большая, заполненная контрастным веществом язва. Складки слизистой оболочки на границе с раковой язвой обрываются внезапно или теряются постепенно.
Смешанные раки, называемые некоторыми авторами переходными, растут эндофитно и экзофитно. При этой форме рака полиморфизм макроскопической структуры отражает крайнюю пестроту рентгенологических симптомов. В подобных случаях в рентгенологической картине сочетаются признаки экзофитного и эндофитного рака.
Карциноид толстой кишки — мелкоклеточная тяжистая опухоль, лишенная капсулы, обычно доброкачественная, несмотря на признаки инфильтративного роста [Массой П., 1965, и др.].
При рентгенологическом исследовании определяется картина полипа. В отличие от доброкачественного полипа дефект наполнения
9* |
259 |

и дополнительная тень на фоне воздуха располагаются пристеночно. Следует обращать внимание на симптом, присущий карциноиду: у маленькой опухоли, располагающейся пристеночно, ширина основания намного превышает ее высоту. Структура дополнительной тени однородная. Контуры ровные, четкие. Карциноид толстой кишки следует дифференцировать в первую очередь от карциномы небольшого размера. Для последней более характерны полициклический контур и небольшое поверхностное изъязвление. Решающим методом диагностики является эндоскопия с биопсией.
15.3.5. Рентгенодиагностика непроходимости кишечника
Непроходимость кишечника бывает острой и хронической. Ведущий метод — рентгенологический. Каждой форме кишечной непроходимости соответствует вполне определенная рентгенологическая картина.
Для диагностики острой кишечной непроходимости служат рентгеноскопия и рентгенография органов грудной клетки и брюшной полости. Снимки делают в орто-, латеро- и трохопозиции. Характерная рентгенологическая картина наблюдается не всегда. В типичных случаях для диагностики достаточно обзорных снимков брюшной полости. При не совсем типичном течении заболевания целесообразны ирригоскопия и исследование после перорального приема контрастного вещества. Показаниями к контрастному исследованию тонкой кишки являются следующие факторы: стертая клиническая картина, неопределенность рентгенологических симптомов по данным обзорной рентгеноскопии и рентгенографии брюшной полости. Контрастную взвесь вводят в соотношении 1:4 или 1:5. Каждые 30—45 мин делают снимки брюшной полости с соблюдением принципа полипозиционного исследования. Время динамического наблюдения зависит от клинических показаний. Наши многочисленные наблюдения и данные литературы свидетельствуют о том, что эта методика не дает каких-либо серьезных осложнений, ухудшающих течение процесса.
Имеются некоторые особенности при исследовании толстой кишки методом контрастной клизмы. В таких случаях исследование целесообразно выполнять кишечным обтуратором или на резиновом судне. Объем вводимой взвеси может быть больше, чем при обычной ирригоскопии. В контрастную взвесь не следует добавлять вяжущие средства. Не рекомендуется также проводить исследование двойным контрастированием.
На обзорных рентгенограммах брюшной полости важно обращать внимание на боковые каналы для определения в них свободной жидкости.
Рентгенологическое исследование при подозрении на кишечную непроходимость начинают с обзорной рентгеноскопии (при необходимости рентгенографии) органов грудной клетки. При кишечной непроходимости куполы диафрагмы расположены более высоко, подвижность их ограничивается, нередко она парадоксальная (симптом
260

Рис. 61. Острая механическая тонкокишечная непроходимость.
Вильямса). В синусах может быть жидкость, в базальных отделах легких находят дисковидные ателектазы.
На обзорных рентгенограммах брюшной полости обнаруживают в кишечнике газ и жидкость. При исследовании в ортоили латеропозиции они образуют арки и чаши Клойбера (рис. 61). Отделы кишки, располагающиеся выше препятствия, расширены. В начальный период в этих отделах усиливается перистальтика, позже она ослабевает и наступает почти полная адинамия. Стенка тонкой кишки при растяжении ее газом истончается. Складки слизистой оболочки разглаживаются, а позже они исчезают.
Механическая кишечная непроходимость в зависимости от уровня локализации делится на тонко- и толстокишечную. Каждая из них может быть странгуляционной и обтурационной.
Основными прямыми рентгенологическими симптомами тонкокишечной непроходимости являются арки и чаши Клойбера. Если в кишечных петлях преобладает газ, то формируются арки. В них жидкость располагается в самых нижних отделах кишечной петли, а газ в форме дуги — выше. При прогрессировании непроходимости увеличивается количество жидкости, т. е. при формировании чаши жидкость преобладает в кишечной петле. Иногда над жидкостью определяется всего лишь небольшой пузырек газа.
При тонкокишечной непроходимости ширина чаш Клойбера больше, чем высота. Горизонтальный уровень жидкости имеет более четкий контур, чем таковой при толстокишечной непроходимости.
261

Этот симптом можно объяснить тем, что жидкость в толстой кишке смешивается с более плотными каловыми массами; в результате верхний уровень не совсем ровный.
На фоне газа в петлях тонкой кишки определяются растянутые круговые складки (симптом «растянутая спираль»). Стенки тонкой кишки истончаются и становятся менее заметными. Чаши Клойбера и арки видны только в ортоили латеропозиции. В трохопозиции жидкость растекается и выявляется только газ в тонкой кишке.
В рентгенодиагностике тонкокишечной непроходимости важно динамическое наблюдение, если его можно выполнить по клиническим показаниям. В начале заболевания на обзорных рентгенограммах брюшной полости находят 1—2 чаши вблизи места препятствия. Через некоторое время с прогрессированием непроходимости число чаш возрастает, и они располагаются проксимальнее уровня непроходимости.
Характерным признаком механической непроходимости служит переливание жидкости из одного колена арки в другое колено или из одной чаши в другую. Этот феномен является следствием усиленной перистальтики. Симптом переливания жидкости, имея большое дифференциально-диагностическое значение, позволяет отличать механическую непроходимость от функциональной.
Определенное значение в диагностике кишечной непроходимости имеет супрастенотическое расширение просвета тонкой кишки над местом препятствия. В них видны утолщенные круговые складки.
Для повышения эффективности рентгенологического метода в диагностике кишечной непроходимости Е. А. Пчелина предложила так называемую водяную пробу, т. е. больной выпивает стакан холодной воды, что при механической непроходимости влечет за собой увеличение числа горизонтальных уровней жидкости.
Наблюдая за пассажем контрастного вещества по тонкой кишке, при полной кишечной непроходимости отмечается стойкая задержка его продвижения с сохранением арок и чаш. Если непроходимость неполная (частичная), его пассаж замедляется, при этом контрастное вещество поступает в толстую кишку.
К непостоянным, косвенным симптомам тонкокишечной непроходимости относятся следующие: отсутствие газа в толстой кишке, оттеснение ее отделов по периферии брюшной полости при ретроградном заполнении контрастной взвесью; смещение желудка кверху, вправо. На большой кривизне отмечается вдавление; в боковых каналах брюшной полости — свободная жидкость в виде полосок затемнения между раздутой газом петлей кишечника и полоской просветления от подкожной жировой клетчатки. В вертикальном положении жидкость стекает в малый таз и проявляется дополнительной тенью на его фоне. Небольшое количество (30—40 мл) жидкости в малом тазу определяется между париетальной брюшиной и кишечными петлями в виде узкой полоски тени над лонным сочленением. Большое количество жидкости создает на рентгенограммах картину месяца.
Если тонкокишечная непроходимость локализуется низко, то чаши и арки располагаются в виде лестницы. Наоборот, при высокой
262

локализации чаш немного. В таких случаях газа в петлях тонкой кишки бывает немного, так как он ретроградно поступает в желудок, последний оказывается растянутым.
Тонкокишечная непроходимость бывает странгуляционной и обтурационной.
Странгуляционная непроходимость возникает в результате заворота петель тонкой кишки, узлообразования между петлями тонкой кишки, ущемления петли тонкой кишки в грыжевом отверстии и соединительнотканными тяжами. Для определения вида странгуляционной тонкокишечной непроходимости исследование необходимо выполнить в орто- и латеропозиции.
М. К. Щербатенко и Э. А. Берсенева в клинико-рентгенологиче- ской картине странгуляционной тонкокишечной непроходимости выделяют 4 стадии: 1) изолированное вздутие тонкой кишки без горизонтальных уровней жидкости; 2) увеличение вздутия и появление небольших горизонтальных уровней жидкостей; 3) резкое вздутие петель тонкой кишки и увеличение жидкости в них; 4) уменьшение высоты и расширение газового пузыря, увеличение длины горизонтального уровня жидкости. При завороте тонкой кишки на нижней стенке поперечной ободочной кишки вблизи печеночного угла определяется втяжение с четким контуром, которое обусловлено давлением на стенку закрученной брыжейки.
При тонко-тонкокишечном узлообразовании стянутые узлом петли тонкой кишки фиксированы в каком-то одном месте живота. На рентгенограммах брюшной полости, произведенных в различных положениях исследуемого, чаши не меняют своего положения.
При ущемлении тонкой кишки в грыжевом отверстии рентгенологически определяется скопление жидкости и газа в грыже кишки.
Обтурационная тонкокишечная непроходимость возникает при перегибе, сдавлении ее спайками, Рубцовым сужением, закупорке тонкой кишки опухолью, аскаридами, желчным камнем, сдавлением тонкой кишки опухолью или воспалительным инфильтратом извне, инвагинации одной петли в другую. Основными рентгенологическими симптомами этого вида тонкокишечной непроходимости служат хорошо сформированные чаши и арки с достаточно большим уровнем жидкости, симптом растянутой спирали. Ценные сведения получают при латеропозиции, когда определяется симптом фиксации.
Основными рентгенологическими симптомами толстокишечной непроходимости являются чаши Клойбера (рис. 62), у которых высота газового пузыря преобладает над шириной; горизонтальный уровень жидкости имеет не совсем четкий контур, что связано со смещением жидкости с твердым кишечным содержимым; скопление каловых масс выше места препятствия. Большую роль в распознавании толстокишечной непроходимости играет контрастная клизма. После установления уровня препятствия в толстой кишке важно решить вопрос о виде непроходимости.
Механическая толстокишечная непроходимость бывает странгуляционной и обтурационной.
263

Рис. 62. Толстокишечная механическая непроходимость.
К странгуляционной толстокишечной непроходимости относятся заворот сигмовидной и слепой кишки, узлообразование между сигмовидной и тонкой кишкой, а также ущемление толстой.
Характерными рентгенологическими симптомами заворота сигмовидной кишки является резкое расширение последней, напоминающей автомобильную шину или двустволку; значительное расширение прямой и дистальной части сигмовидной кишки при ретроградном заполнении контрастной взвесью. Проксимальный конец сужения имеет вид клюва. Направление и вид клюва позволяют судить о степени заворота сигмовидной кишки. Заворот слепой кишки рентгенологически проявляется чашей, иногда достигающей гигантских размеров и занимающей большую часть живота и поднимающейся до купола диафрагмы.
При диафрагмальной грыже в ней может находиться фрагмент толстой кишки, который иногда ущемляется. Рентгенологическим симптомом такой грыжи является тонкостенная полость с горизонтальным уровнем жидкости над диафрагмой; вздутие правых отделов толстой кишки с последующим появлением рентгенологических симптомов тонкокишечной непроходимости. Исследование толстой кишки контрастной клизмой помогает выявить препятствие в области селезеночного изгиба, вблизи места ущемления.
Обтурационная непроходимость толстой кишки возникает при перегибе ее, рубцовом сужении, закупорке опухолью, копролитами, главным образом левых отделов, сдавлении толстой кишки опухолью или воспалительным инфильтратом извне, тонко-толстокишечной и
264

толсто-толстокишечной инвагинации, врожденном сужении и других аномалиях, вызывающих непроходимость толстой кишки.
Если непроходимость развивается в правых отделах толстой кишки, определяются чаши Клойбера, характерные для толстой и терминального отрезка тонкой кишки. Толстая кишка дистальнее препятствия находится в спавшемся состоянии. При непроходимости левых отделов толстой кишки чаши Клойбера определяются в левой половине брюшной полости. Проксимальнее толстая кишка, как правило, растянута газом и содержит каловые массы.
Решающую роль в диагностике толстокишечной непроходимости играет ирригоскопия, которая позволяет определить уровень непроходимости, характер и протяженность изменений. При локализации непроходимости в проксимальных отделах иногда показано исследование тонкой кишки после перорального приема контрастного вещества.
Основными рентгенологическими симптомами инвагинационной непроходимости являются внезапная остановка продвижения взвеси сульфата бария, полулунный дефект наполнения, обусловленный инвагинатом, на фоне которого видны кольцевидные растянутые складки слизистой оболочки.
Динамическая, или функциональная, непроходимость обусловлена функциональными нарушениями двигательной активности кишки и развивается при перитоните, нарушении брыжеечного кровообращения, послеоперационном парезе кишечника и т. д. Рентгенологическая картина функциональной кишечной непроходимости характеризуется вздутием тонкой и толстой кишки на всем их протяжении. Часто растягивается и желудок. Резко замедляется продвижение по кишечнику. Количество жидкости в тонкой кишке небольшое, поэтому горизонтальные уровни не образуются или бывают слабо выражены с нечетким очертанием. При перитоните наряду со вздутием кишечных петель отмечается утолщение стенок кишки, особенно брыжеечной стенки. Между петлями тонкой кишки и в боковых каналах брюшной полости определяется выпот.
15.4. УЛЬТРАЗВУКОВЫЕ МЕТОДЫ
Ультразвуковое исследование (УЗИ) при заболеваниях кишечника может использоваться: 1) как метод отбора, определяющий тактику дальнейшего обследования больного; 2) для дополнения и уточнения результатов других методов исследования; 3) для прослеживания за распространением патологического процесса, развитием осложнений.
УЗИ кишечника является частью методического ультразвукового исследования брюшной полости, включающего в себя 3 этапа. На I этапе проводят общий осмотр живота, забрюшииного пространства, малого таза; исключают наличие свободной или осумкованной жидкости, увеличения лимфатических узлов и т. д.; на II — осмотр отдельных органов, в том числе — тонкой и толстой кишки; на III — прицельное изучение зон, подозрительных на наличие патологического процесса.
265

Тонкоигольную биопсию под ультразвуковым контролем во избежание осложнений и передачи тяжелых инфекций осуществляют в крайних случаях, когда материал для морфологического исследования невозможно получить при колоноскопии.
Ультразвуковая томография кишечника позволяет охарактеризовать макроструктуру стенки пораженного отрезка кишки; наружные и внутренние контуры; состояние просвета; протяженность процесса по органу, отношения с окружающими структурами и органами; подвижность при пальпации и перемене положения тела; болезненность при пальпации под контролем ультразвукового экрана; состояние близлежащих и отдаленных органов брюшной полости и забрюшинного пространства.
Исследование проводят утром натощак, после стула, без предварительной подготовки. При выраженном метеоризме за 3 дня до УЗИ рекомендуют исключить продукты, способствующие газообразованию в кишечнике (молоко, черный хлеб, капуста, горох, виноград и др.), назначают активированный уголь по 6—8 таблеток в день, а также ферментные препараты, из которых наиболее активен ELZIM (по 2 капсулы 4 раза в сутки в течение 2 дней до исследования). При запорах рекомендуется очистительная клизма на ночь.
УЗИ не следует проводить после рентгенологического исследования желудочно-кишечного тракта или эндоскопии, так как воздух, нагнетаемый при эндоскопии, может затруднить выявление отделов кишечника, а смесь сульфата бария дает отражения, которые трудно интерпретировать.
Кишечник исследуют при помощи приборов, работающих в так называемом режиме реального времени и позволяющих изучать движущиеся структуры, быстро ориентироваться в топографии брюшной полости, выявлять петли кишечника и отграничивать их от других органов, следить за перистальтикой кишки, перемещением содержимого и т. д. Для получения обзорного вида брюшной полости можно использовать прибор сложного контактного сканирования.
Исследование начинают в положении пациента лежа на спине. Перед УЗИ кишечника необходимы перкуссия и пальпация для определения его положения и целенаправленного проведения соответствующих сечений. Ультразвуковую томографию осуществляют вдоль проекции кишки, начиная с левых отделов толстой кишки в поперечной, косой и продольной плоскости с наклоном эхозонда от 10° до 170°.
При этом следует иметь в виду, что точно локализовать отделы кишечника трудно из-за их меняющегося вида, перемещения и наложения петель. Восходящая и нисходящая части толстой кишки видны постоянно, так как не имеют брыжейки и фиксированы к задней брюшной стенке, но для более детального их осмотра больного обследуют при косом положении на правом и левом боку. Остальные отделы толстой кишки и тонкая кишка имеют брыжейку. Последняя особенно выражена у сигмовидной и поперечной ободочной кишки, поэтому возможно их нестандартное расположение и они могут быть приняты за другие отделы.
266
