
- •2. Профилактические и противоэпидемические мероприятия
- •5. Санитарное просвещение населения
- •8. Меры по предупреждению завоза малярии из-за рубежа
- •9. Противомалярийные мероприятия в лагерях беженцев и вынужденных переселенцев
- •10. Противомалярийные мероприятия на судах заграничного плавания
- •11. Противомалярийные мероприятия на воздушном транспорте
- •13. Противомалярийные мероприятия среди отдельных контингентов мчс
- •14. Противомалярийные мероприятия в российских пограничных войсках
- •15. Противомалярийные мероприятия в войсках Министерства обороны
Малярия - собирательное название группы трансмиссивных инфекций, вызываемых простейшими рода Plasmodium. У человека малярию вызывают 4 вида плазмодиев: P. vivax (возбудитель трехдневной малярии), P. malariae (возбудитель четырехдневной малярии), P. falciparum (возбудитель тропической малярии), P. ovale (возбудитель малярии, подобной трехдневной). Жизненный цикл малярийных паразитов состоит из двух последовательных этапов развития: бесполого (шизогония) в организме человека и полового (спорогония) в организме комара.
С древнейших времен и до настоящего времени малярия причиняет человечеству громадный ущерб, ухудшая здоровье населения, вызывая большую смертность. В настоящее время наблюдается постепенный возврат малярии на освобожденные от нее территории и возникновение эпидемий, связанных с экологическими причинами (развитие резистентности к инсектицидам у переносчиков и к противомалярийным препаратам у возбудителей) и социально-экономическими условиями (экономические кризисы и массовая миграция населения). Малярия зарегистрирована в 101 стране, в 92 — тропическая, в 9 - только трехдневная. Ежегодное число случаев малярии в мире составляет 300—500 млн, число смертельных исходов - 1,5—2,7 млн, в основном в экваториальной Африке и в Юго-Восточной Азии.
Эпидемиология малярии. Понятие «малярия» включает 4 отдельные инфекции соответственно 4 видам возбудителей, принадлежащим к полцарству Protozoa, типу Apicomplexa, роду Plasmodium.
Жизненный цикл всех возбудителей малярии человека включает двух хозяев: человека и комаров рода Anopheles, или малярийных, но с эпидемиологической точки зрения малярия - антропоноз (резервуар инфекции - только человек). Механизм передачи - трансмиссивный. Малярия является природно-эндемичной инфекцией (т.е. ограничена в территориальном распространении определенными природными факторами).
Возможна передача возбудителя малярии через комара, от матери плоду (вертикальная передача), при парентеральном введении инфицированной крови.
Первый путь является важнейшим, обеспечивающим существование малярийных паразитов как биологических видов. Источником инфекции является человек, в крови которого имеются зрелые гаметоциты. Это либо больной малярией, либо паразитоноситель — практически здоровый человек. Эпидемиологическая опасность источника инфекции определяется обилием гаметоцитов в крови, длительностью гаметоцитоносительства и доступностью субъекта для комаров.
При вертикальной передаче плод редко заражается через плаценту. Чаще заражение происходит в родах при попадании некоторого количества материнской крови в кровоток новорожденного.
Заражение малярией возможно при гемотрансфузии или нарушении асептики при инъекциях. Если инфицирование произошло при переливании крови (прививная или шизонтная малярия), то источником обычно оказывается бессимптомный паразитоноситель. Вероятность заражения зависит от выраженности паразитемии у донора и от выживания паразитов в консерванте. При хранении крови при температуре 4°С паразиты постепенно погибают, и спустя 2 нед. жизнеспособных паразитов в ней не остается. В районах, где малярия давно ликвидирована, таким способом передается только четырехдневная малярия, поскольку лишь при этой форме возможно многолетнее или даже пожизненное носительство паразитов в крови. Однако в эндемичных странах, где немало паразитоносителей, заразившихся не так давно, при гемотрансфузиях может передаваться любая форма малярии. Прививная трехдневная малярия в СССР долгое время не отмечалась, но в 80-е годы возник ряд случаев заболевания, где источниками инфекции были солдаты, демобилизованные из Афганистана.
Как отмечено выше, возможна передача малярии артифициальным путем: в результате медицинских манипуляций, если инструменты (шприцы, иглы) загрязнены свежей кровью. Заражение легче происходит при внутривенных инъекциях, но возможно и при внутримышечных. Малярийные паразиты совершенно не выносят высушивания, звания и кипячения, не говоря уже о дезинфектантах. При внутрибольничном заражении источником инфекции обычно бывает больной клинически выраженной малярией, но с неустановленным диагнозом, который в свою очередь оказался заражен при гемотрансфузии. При заражении загрязненным инструментом в кровь обычно попадает немного паразитов, инкубационный период может быть весьма продолжителен — до 3 мес. При отсутствии соответствующей пораженности внутрибольничные вспышки могут тянуться месяцами. Сходным путем передается малярия среди наркоманов, вводящих наркотики внутривенно одним и тем же шприцем.
В последние годы были описаны завозные случаи тропической малярии в результате укусов зараженными переносчиками, попадающими в Россию с самолетами из эндемичных стран. Такая малярия была названа «аэропортной». Возможен завоз зараженных переносчиков малярии морскими судами и автофургонами, которые перед выездом не подвергались обработке инсектицидами. После практической ликвидации малярии в СССР в 60-х годах XX века территория России оказалась за пределами мирового ареала малярии. В последующие годы были зарегистрированы лишь завозные случаи всех видовых форм малярии из зарубежных территорий и спорадические вторичные от завозных случаи трехдневной малярии без эпидемических последствий.
В 90-х годах из-за изменения социально-экономических условий, огромной миграции населения, дефицита средств борьбы с малярией повысилась заболеваемость малярией во всех странах СНГ. В 1995— 1998 гг. ситуация в России ухудшилась в связи с завозом трехдневной малярии из Азербайджана и Таджикистана, где возникли эпидемии этого вида малярии.
80% завозных случаев составили больные трехдневной малярией (P. vivax) из стран СНГ (сезонные рабочие, беженцы, коммерсанты). Среди завозных случаев из стран дальнего зарубежья (Африка) преобладает тропическая малярия, из стран Азии - трехдневная малярия.
Наибольший завоз малярии (до 100 случаев в год) происходит в основном в крупные административные центры, где лишь в предместьях и дачных поселках есть условия для местной передачи малярии. Значительная часть завозных случаев выявлена вне сезона передачи малярии, в основном в 1-ю неделю болезни. Все эти факторы влияют на эпидемиологическую ситуацию и объясняют, почему на отдельных высокомаляриогенных территориях пока нет эпидемических осложнений (маляриогенная территория - территория, на которой имеются природные предпосылки передачи малярии).
В последние годы все чаще регистрируются местные случаи трехдневной малярии в Московской, Липецкой, Нижегородской, Самарской, Ростовской, Оренбургской, Свердловской областях и в Краснодарском крае.
В 2001 г. зарегистрированы местные случаи малярии, из них 93 -в Москве и Московской области, 38 - в 15 субъектах Российской Федерации, в основном Поволжского и Северо-Кавказского регионов (республики Башкортостан и Татарстан, Астраханская, Вологодская, Самарская, Саратовская и другие области). Наибольшую опасность в распространении малярии представляют территории юга России, пограничные с мировым ареалом трехдневной малярии, где паразитарные системы наиболее устойчивы. К таковым, в частности, относится республика Дагестан. Локальные вспышки трехдневной малярии в с. Нижние Викри в 1982-1983 гг. (91 больной) и в Избербаше в 1996—1998 гг. (25 больных) от завозных источников инфекции из Азербайджана доказали возможность быстрого восстановления передачи возбудителя на этих территориях РФ.
Малярия — сезонная инфекция. В условиях умеренного и субтропического климата малярийный сезон делится на сезон эффективной заражаемости, сезон передачи и сезон массовых проявлений. Начало сезона эффективной заражаемости совпадает с устойчивым переходом среднесуточных температур через 16°С. В условиях умеренного климата к этому времени уже существует первая генерация окрыленных комаров. В более жарком климате Закавказья и Средней Азии такие температуры достигаются весьма рано, когда переносчики еще не появились. Конец сезона, т.е. дата последнего возможного эффективного заражения комаров, наступает обычно за 2 - 4 нед до осеннего похолодания. В последние дни лета, когда температура выше 16°С, комары продолжают заражаться, но это неэффективное заражение, так как времени на развитие ооцист уже не остается.
Начало сезона передачи отстоит от сезона эффективной заражаемости на срок, необходимый для завершения развития спорозоитов в комаре при конкретных температурах данного года. Сезон передачи заканчивается позже, чем сезон эффективной заражаемости, в момент массового ухода комаров на зимовку.
Границы сезона массовых проявлений менее определенны. В очагах, где передается только трехдневная малярия, массовая заболеваемость начинается задолго до начала сезона передачи. Возникают первичные случаи с длительной инкубацией в результате заражения в прошлом сезоне, а также отдаленные экзоэритроцитарные рецидивы. Примерно через полмесяца после начала сезона передачи начинают появляться случаи заражения этого года. Их волна накладывается на волну прошлогодних проявлений, которая в этот момент начинает идти на спад. Массовые заболевания продолжаются в течение всего лета и заканчиваются спустя примерно 1 мес. после окончания сезона передачи, хотя единичные случаи трехдневной малярии возможны и после этого, вплоть до следующего весеннего подъема. В настоящее время сроки проявлений малярии с длительной инкубацией увеличились до 36 мес после заражения, поэтому мероприятия в очагах нужно проводить в течение 3 лет. Продолжительность сезонного перерыва передачи, связанного с низкими температурами, в России продолжается от 10,5 мес на севере ша до 6-7 мес на юге страны. В жарких районах с избыточным увлажнением численность переносчика может сокращаться (а интенсивность передачи соответственно ослабевать) в сезон ливней, когда потоки воды переполняют места выплода и смывают личинки. Длительность сезона передачи в тропиках составляет от 6 до 10 мес. Очагов с круглогодичной передачей сравнительно немного. Обычно и там можно выделить сезоны с высокой интенсивностью передачи и сезоны, когда передача происходит лишь эпизодически. Очагом малярии является населенный пункт любого размера и официального статуса, где имеются случаи малярии, с прилегающимил к нему анофелогенными водоемами. Эндемичные очаги, т.е. очаги, где пораженность малярией установилась на некотором постоянном уровне, подразделяют по степени эндемии. По классификации В03 выделяют 4 степени эндемии в зависимости от селезеночного индекса (СИ - процент лиц с пальпируемой селезенкой из числа обследованных) у детей 2-9 лет: гипоэндемия - СИ до 10%; мезоэндемия - СИ от 10 до 50%; гиперэндемия - СИ более 50%; голоэндемия- СИ более 50%, при этом паразитарный индекс (процент лиц из числа обследованных с паразитами в крови) у детей в возрасте до 1 года постоянно выше 75%.
Чем выше степень эндемии, тем малярия стабильнее, заболеваемость смещена на ранний детский возраст и меньше страдает взрослое местное население.
В функциональном отношении выделяют очаги независимые, которые могут существовать неограниченно долго в результате самовоспроизводства, и зависимые, где малярия передается, но условия для ее вопроизводства малоблагоприятны. Зависимые очаги поддерживаются только из-за заноса инфекции извне. В псевдоочаге передача малярии по климатическим условиям или из-за отсутствия переносчика невозможна и есть только завозные случаи.
При проведении противомалярийных мероприятий большое значение приобретает оперативная классификация очагов. В зависимости от возможности и наличия местной передачи или от времени, прошедшего после ее прекращения, выделяют следующие категории очагов:
потенциальный очаг — передача возможна, но свежих местных случаев нет, есть только завозные;
новый активный очаг - имеется передача малярии, появились местные случаи от завозных;
остаточный активный очаг - имеются передача малярии и свежие местные случаи;
остаточный неактивный очаг — передача прекращена, в течение 2 лет после выявления последнего местного случая больных не было.
Очаг считают оздоровленным, если нет больных малярией в течение 3 лет подряд после выявления последнего больного или паразитоносителя.
Случаи малярии классифицируют как завозной, вторичный от завозного, местный, прививной, рецидив.
В очагах малярии со стабильной передачей дети старше 6 мес — основная группа риска как в отношении вероятности заражения и развития тяжелой малярии, так и в качестве преимущественного источника инфекции.
Другая группа риска - беременные, особенно первобеременные. В высокоэндемичных районах взрослые частично иммунны к малярии, благодаря чему паразитемия у них обычно бессимптомна. Под влиянием беременности такой иммунитет нарушается, и у женщин вновь, как в детстве, возникают клинические проявления, нередко тяжелые, что не может не отражаться на развитии плода. Малярия оказывается одной из основных причин преждевременных родов и низкой массы тела новорожденных. Тем не менее в этом случае родившийся ребенок иммунен. Хотя такие дети нередко заражаются в родах, паразитемия у них элиминируется за несколько дней.
Группой повышенного риска являются и приезжие из неэндемичных районов (чаще туристы, дипломаты и т.д.). Они не играют существенной роли как источник инфекции, хотя именно у таких людей развивается тяжелейшая форма инфекции. Приезжие из других эндемичных районов также составляют относительную группу риска. Будучи в общем иммунными, они не обладают достаточным иммунитетом к новым штаммам возбудителя, циркулирующим в данной местности, поэтому в течение некоторого времени они бо-леют малярией тяжелее, чем болели у себя на родине. Группой риска, особенно в районах со сравнительно невысокой нестабильной передачей, становятся также взрослые, например, работающие в лесу, на открытом воздухе, сельскохозяйственные рабочие и пр. Городские жители в основном имеют меньший риск заражения малярией из-за менее благоприятных условий для размножения комаров. Даже в экваториальной Африке интенсивность передачи в сильно урбанизированных ландшафтах бывает низкой по сравнению с окружающей сельской местностью. Однако на индийском субконтиненте существует весьма эффективный переносчик (A. stephensi), выплод которого происходит только в городской обстановке, отчего риск заражения в центрах городов там подчас выше, чем в прилежащих деревнях.
Извлечение из методических указаний МУ 32.1756-03 Профилактика паразитарных болезней, 2003. Эпидемиологический надзор за паразитарными болезнями» эпидемиологический надзор за отдельными паразитарными болезнями. Протозойные болезни. Малярия.
Санитарно-эпидемиологические учреждения (ЦГСЭН) осуществляют мониторинг маляриологической ситуации на определенной терригории и профилактические мероприятия по предупреждению последствий завоза малярии. В случае выявления больного малярией проводится эпидемиологическое расследование случая и обследование очага малярии, противоэпидемические мероприятия и оценка их эффективности.
1. Эпидемиологический надзор за населением 1.1. Врач-эпидемиолог или врач-паразитолог ЦГСЭН обязан проверять правильность и своевременность выявления больных малярией и паразитоносителей в ЛПУ (поликлиника, амбулатория, скорая и неотложная помощи, стационар, донорский пункт и др.). При этом следует обращать внимание на группы повышенного риска заражения (беженцы и вынужденные переселенцы, сезонные рабочие, специалисты по контрактам, коммерсанты, туристы, военнослужащие, мобилизованные из пограничных с Афганистаном стран СНГ, экипажи судов и самолетов, совершающие рейсы в тропики). На титульном листе амбулаторной медицинской карты гражданина, выезжавшего в эндемичные по малярии страны мира, должна быть соответствующая отметка «выезжал в тропики», в анамнезе перечислены страны и сроки пребывания, употребленные лекарственные препараты. При подозрении на малярию должна быть запись о дате взятия препарата крови (толстая капля и мазок) и результате исследования в лаборатории.
В клинической лаборатории врач-эпидемиолог (паразитолог) проверяет правильность регистрации препаратов крови в лабораторном журнале, окраски по Гимза- Романовскому и результата анализа, сроки сообщения врачу, направившему больного на исследование, а также периодичность отправления всех препаратов с паразитами малярии и 10% от общего числа исследованных препаратов на просмотр в контрольную лабораторию ЦГСЭН.
После получения в ЦГСЭН экстренного извещения (ф. 058/ у) из ЛПУ по телефону, факсу или электронной почте врач-эпидемиолог (паразитолог) и энтомолог обязаны провести обследование очага, которое включает сбор анамнеза, оценку сроков клинических и лабораторных исследований больного, опрос населения, подворный обход усадеб в сельской местности или домов в городских кварталах, взятие препаратов крови у подозрительных на малярию лиц, обследование мест выплода комаров и помещений, назначение дезинсекционных мероприятий. Полученная информация должна быть внесена в карту эпидемиологического обследования очага инфекционного заболевания (ф. 357/у) и направлена в вышестоящий ЦГСЭН в течение 3 дней со дня обследования. Областные, краевые и республиканские ЦГСЭН одну копию карты обязаны направить в текущем месяце в ИМПиТМ им. Е.И.Марциновского ММА им. И.М.Сеченова (Москва), где находится информация о всех случаях малярии в России. О смертельных исходах от малярии или о случаях местной передачи (трансмиссивной, трансфузионной) главный врач ЦГСЭН должен направить внеочередное донесение в Департамент санэпиднадзора Минздрава России.
В случае госпитализации больного малярией в ЛПУ врач-эпидемиолог (паразитолог) обязан проверить отсутствие возможности передачи малярии в стационаре (одноразовый медицинский инструментарий, защита от залета малярийных комаров в помещения), а также кратность исследования крови у больного (в 1-й, 4-й и последний дни при трехдневной малярии и ежедневно при тропической). В стационаре должен быть предусмотрен неснижаемый запас противомалярийных препаратов для лечения больных трехдневной малярией (хлорохин и примахин), тропической (мефлохин, хинин с тетрациклином, артемизинины).
По представлению врача-эпидемиолога (паразитолога) главный врач ЦГСЭН составляет предписание главному врачу ЛПУ, на территории обслуживания которого возник очаг малярии, о необходимости проведения подворных (поквартирных) обходов участковых медицинских работников 1 раз в 10-14 дней с санитарным просвещением населения, что способствует увеличению обращаемости и своевременному выявлению больных малярией. Медицинские работники обязаны обеспечить качественное взятие препаратов крови у выявленных больных с симптомами, не исключающими малярию, и доставку в лабораторию в тот же день, вместе с сопроводительным талоном, где указаны фамилия, имя, отчество, возраст, дата обследования, температура тела больного и другие симптомы, послужившие поводом для обследования. 1.6. При наличии источников инфекции в сезоне передачи малярии существует опасность заражения окружающих лиц, поэтому необходимо предварительное лечение лиц с симптомами малярии в очаге однократной дозой какого-либо гамотропного препарата (хлорохин, хлоридин, тиндурин), если срочное лабораторное исследование препарата крови невозможно.
2. Профилактические и противоэпидемические мероприятия
I 2.1. Врач-эпидемиолог (паразитолог) совместно с энтомологом планируют комплекс противомалярийных мероприятий в соответствии с табл. 3 и проводят организационные меры с учетом наличия или отсутствия местной передачи на маляриогенных территориях, где имеются природные предпосылки передачи малярии, и типа очага малярии. При этом необходимо иметь следующие данные:
демографическая структура - численность и возрастной состав населения на начало текущего года, число усадеб или домов, квартир;
пространственная структура, отображенная на карте очага с указанием анофелогенных водоемов, мест проживания больных малярией, дорог;
функциональная структура очага за последние 3 года - классификация очага, число больных по месяцам, возрастным группам, полу, контингентам;
необходимые лечебно-профилактические мероприятия - охват населения активным и пассивным выявлением, паразитологическим обследованием, лечением и химиопрофилактикой, что важно для расчета необходимых препаратов, медицинских кадров, оборудования, реактивов, транспортных расходов;

необходимые противокомариные мероприятия, для чего необходимы результаты учета численности комаров (взрослых и личинок), паспорта водоемов, расчет количества инсектицидных и ларвицидных препаратов, автомаксов, числа бонификаторов, транспорта, средств защиты от укусов насекомых.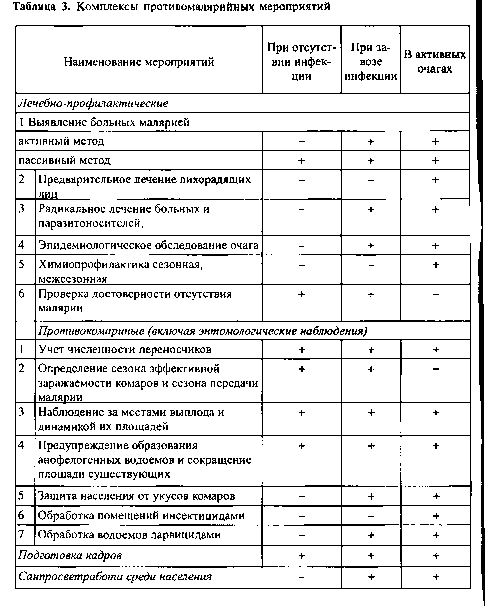
2.2 в ходе выполнения мероприятий обязательно еженедельное проведение рабочих совещаний, обмен информацией, совершенствование знаний медицинского персонала. Сведения о проведенных мероприятиях необходимо представлять в виде отчетов в администрацию территории и ЦГСЭН. При регистрации завозных, вторичных от завозных или местных случаев малярии объем противомалярийных мероприятий зависит от времени регистрации больных (в сезоне передачи или в межсезонном периоде), интенсивности передачи и должен быть согласован в каждом случае с вышестоящим ЦГСЭН. Период проведения противомалярийных мероприятий в активном очаге трехдневной малярии должен включать 3 года ввиду наличия длительной инкубации (7—30 мес).
2.3. В случае возникновения локальной вспьшки в результате местной передачи малярии, подтвержденной эпидемиологическим обследованием одного или нескольких активных очагов, в период эффективной заражаемости комаров необходимо проводить сезонную химиопрофилактику населения хлорохином (делагилом) или хлоридином (тиндурином) 1 раз в неделю. Если в большом населенном пункте случаи малярии локализованы на отдельном участке, химиопрофилактику можно проводить по микроочаговому принципу.
2.4. Для предупреждения проявлений трехдневной малярии с длительной инкубацией после завершения сезона передачи или перед началом следующего эпидемического сезона тем же лицам следует провести межсезонную химиопрофилактику примахином в течение 14 дней. Химиопрофилактика проводится согласно посемейным спискам, жители очага препарат принимают только в присутствии медицинского работника.
3. Санитарно-энтомологическое обследование территории и предупредительный санитарный надзор при проектировании, строительстве и эксплуатации хозяйственных объектов
Энтомолог ЦГСЭН должен знать фауну комаров на контролируемой территории, особенности экологии и фенологии каждого вида, сезонный ход численности имаго на контрольных дневках и преимагинальных фаз развития комаров в водоемах. Энтомолог обязан рассчитывать сроки начала и окончания сезона эффективной заражаемости комаров и сезона передачи малярии на основании данных метеостанции, предоставляемых центру Госсанэпиднадзора.
Совместно с помощником энтомолог должен проводить паспортизацию водоемов, являющихся местами выплода малярийных комаров, осуществлять надзор при эксплуатации потенциально опасных анофелогенных водоемов. В паспорта водоемов необходимо вносить данные энтомологических наблюдений в мае—сентябре.
3.3. Проведение крупных гидротехнических работ и объем этих мероприятий должны определять специалисты ЦГСЭН при экспертизе проектов строительства и эксплуатации ирригационных сооружений, а именно:
выравнивание местности в районах с высоким уровнем стояния грунтовых вод;
ликвидация ненужных в хозяйстве водоемов, дренаж болотистой местности, ремонт дренажной системы;
улучшение планировки ирригационной сети, ее ремонт, расчистка, ремонт дамб, устранение утечки вод и возможности образования стоячих водоемов;
выравнивание берегов и углубление прибрежных зон крупных стоячих и текучих водоемов, периодическая очистка их от водной растительности и плавающего на поверхности растительного мусора;
установление зон санитарной охраны для участков водохранилищ, используемых в качестве источников централизованного хозяйственно-питьевого водоснабжения;
— планировка рисовых полей и режима их орошения.
3.4. При строительстве водохранилищ энтомолог должен прогно- зировать изменения маляриогенной обстановки в зоне их влияния. При строительстве и эксплуатации оросительных систем необходимо соблюдать санитарные требования, которые включают ремонт стенок каналов или валиков, регулярную чистку каналов, своевременный сброс в водоприемники излишков воды, ликвидацию временных или постоянных заболоченностей, возникающих вдоль каналов, сооружение специальных шлюзов, способствующих правильному распределению воды. Следует проверять соблюдение следующих требований к проведению мелких гидротехнических мероприятий:
приведение водоисточников в должное санитарно-техническое состояние, недопущение создания возле них стоячих водоемов;
очистка от растительности и выравнивание берегов внутрипоселковых и внутриусадебных водоемов;
ликвидация небольших водоемов и мелководий на территории населенных пунктов.
Ответственными за выполнение вышеизложенных требований являются проектные, строительные и эксплуатационные организации, а также водопользователи.
3.5. К контролю за выполнением профилактических мероприятий следует привлекать население, общественные и природоохранные организации.
4. Дезинсекционные мероприятия
4.1. Выбор методов и средств борьбы с малярийными комарами должны осуществлять специалисты ЦГСЭН - энтомологи и дезинфектологи, в случае отсутствия — их помощники. Дезинсекционные мероприятия по эпидемическим показаниям обязаны выполнять (снтры профилактической дезинфекции (или дезинфекционные станции), временно созданные бригады бонификаторов.
4.2. Обработка стойкими инсектицидами. Перед обработкой помещений и водоемов энтомолог определяет границы очага и дает рекомендации по противокомариным мероприятиям. При этом следует учитывать возможность заражения больного малярией в другом месте. Наиболее эффективными в настоящее время инсектицидами для борьбы со взрослыми комарами являются синтетические пиретроиды, обладающие стойким остаточным действием. В жилых помещениях необходимо обрабатывать стены от потолка, потолок, пространства за мебелью, под столами, кроватями, прочие возможные укрытия комаров, в том числе в прихожей, иной кладовке и пр. Жилое помещение в активном очаге малярии следует обработать даже в том случае, если в результате обследования комары в нем не обнаружены. Обработкам подлежат надворные постройки (сараи, летние кухни, хлева, неканализованные туалеты и другие возможные дневки комаров, например, кучи хвороста, компоста). В хлевах с крупным рогатым скотом стены нужно обработать выше 1,5 м от пола, при наличии мелкого скота — выше 1 м от пола. Все обработки должны проводиться в присутствии помощника энтомолога или дезинструктора, критерием оценки эффективности инсекционных мероприятий является полная гибель малярийных комаров. Сроки обработок и их объем зависят от данных фенологических наблюдений, климата местности, видового состава и численности переносчиков, степени их контакта с населением. На большей территории России достаточно однократной обработки стойким инсектицидом перед началом сезона передачи. Второй тур целесообразен только на юге, где сезон передачи длится более 3 мес.
4.3. Противоличиночные мероприятия.
Обработке подлежат все анофелогенные водоемы, расположенные на территории населенного пункта и в зоне их притяжения. Особое внимание следует уделить обработке водоемов, общих для сопряженного очага (2 или несколько поселков). Начинать обработку водоемов следует при появлении в них личинок второго — третьего возрастов первой генерации и продолжать по фенологическим и эпидемическим показаниям.
В крупных городах с большими массивами домов повышенной этажности проводить сплошные обработки построек нерентабельно, поэтому ведущим методом борьбы должны быть противоличиночные мероприятия. Кроме того, следует широко применять средства индивидуальной защиты от нападения комаров (репелленты, электрофумигаторы и пр.). Уничтожение личинок необходимо также в районах, где необходимо максимально снизить численность популяции в случае экзофилии переносчиков или невозможности по каким-либо причинам проведения обработок помещений.
4.4. Эффективность инсектицидных мероприятий оценивают прежде всего по численности комаров. Для этого нужно сравнить численность комаров в обрабатываемом населенном пункте с численностью в предыдущий год или с численностью в аналогичном пункте, необрабатываемом в этом же году. Наряду с численностью должен быть оценен охват обработками помещений в населенном пункте. При оценке обработок стойкими контактными инсектицидами в сельской местности следует учитывать распределение комаров внутри усадеб. У большинства эндофильных видов в жилых помещениях находят лишь 10-15 % самок комаров, остальные - в хлевах и курятниках (только An. sacharovi — до 40—50%). Если после обработок произошло перераспределение комаров (перелет в жилые помещения), то это означает, что инсектицид раздражает комаров, а жилые помещения оставлены необработанными. В этом случае необходимо срочно провести повторную обработку жилых помещений.
Определение длительности действия инсектицида на обработанных поверхностях необходимо проводить с помощью прозрачных пластиковых конусов, прикрепляемых к стенам и потолкам липкими лентами. В каждый конус помещают по 15—20 комаров и оставляют их контактировать с обработанной поверхностью 0,5 часа. Затем переносят в чистый садок и оставляют на сутки. При хорошо действующем инсектициде комары будут гибнуть еще в конусе до истечения срока контакта.
Эффективность противоличиночных мероприятий определяется обычным методом взятия проб в обработанном водоеме сачком или кюветой. Через сутки после обработки бакпрепаратом в водоеме должны оставаться только куколки. Показателем для следующей обработки служит обнаружение личинок конца третьего — начала четвертого возрастов. В водоемах, обработанных химическим инсектицидом из группы ФОС, пробы следует отбирать на следующий день после обработки и затем один раз в 3—4 дня вплоть до появления личинок второго возраста.
4.5. Методы индивидуальной и коллективной защиты людей от нападения комаров.
Использование репеллентных препаратов, защитной одежды, пологов и др. является составной частью комплекса профилактических мероприятий, направленных на защиту населения от нападения комаров. Репеллентные препараты наносят на кожу, ими Обрабатывают одежду, пологи, накомарники, занавеси, наружные стенки палаток. Для защиты спящих людей рекомендуют пологи, изготовленные из ткани, кисеи, марли, пропитанные водными растворами (эмульсиями) репеллентов. Край полога должен быть на 25-30 см ниже матраса, чтобы его можно было завернуть под матрас.
Для защиты людей, дислоцирующихся в малярийной местности, Следует использовать специальные защитные палатки, конструкция которых предусматривает недопущение залета комаров внутрь палатки (тамбур, сетки на окнах и др.). Рекомендуется использовать сетчатые пологи, пропитанные перметрином (0,5-1,0%). Жилые помещения следует защищать от залета комаров засетчиванием окон и дверей, вентиляционных отверстий, устройством тамбуров. Возможно применение сетчатых, тюлевых занавесок,
пропитанных репеллентами.
Для уничтожения комаров в помещениях жителям можно рекомендовать инсектицидно- репеллентные шнуры, спирали, которые необходимо использовать в хорошо проветриваемых помещениях или на открытом воздухе (навесы, веранды). При использовании электрофумигаторов пластинки или жидкость, содержащие инсектицид, помещаются на нагревающуюся поверхность, в результате чего происходит испарение инсектицида. Пиротехнические составы (шашки, таблетки, брикеты), содержащие разное количество инсектицида, можно использовать для обработки небольших закрытых помещений (15-25 кв. м).
4.6. Меры предосторожности при проведении дезинсекционных мероприятий должны включать:
оповещение населения о предстоящих обработках за 2—3 дня до их начала;
проведение инструктажа персонала о мерах безопасности и оказания первой медицинской помощи; обеспечение лиц, работающих с инсектицидами, средствами индивидуальной защиты (комбинезоны, фартуки, нарукавники, резиновые сапоги и перчатки, очки герметичные, респираторы или противогазы);
недопущение к работе лиц моложе 18 лет, беременных и кормящих женщин, лиц с противопоказаниями по состоянию здоровья в соответствии с действующим санитарным законодательством, не прошедших медицинский осмотр, инструктаж по производственным обязанностям, технике безопасности и мерам предосторожности;
хранение инсектицидов в специальных складах для ядохимикатов;
приготовление рабочих растворов на специально оборудованных площадках (на земляных площадках обязательно обезвреживание и перекапывание);
снятие защитных средств после работы в следующем порядке: вымыть резиновые перчатки, не снимая с рук, в 3-5% растворе хлорамина или кальцинированной соды, промыть их в воде, снять очки, респиратор и комбинезон, снова вымыть перчатки и снять их, вымыть руки и лицо теплой водой с мылом, прополоскать рот слабым раствором соды;
- хранение защитных средств в шкафах отдельно от инсектицидов;
запрещение приема пищи, питья и курения во время работы с инсектицидами и на месте работы;
тщательное мытье транспорта, использованного для перевозки инсектицидов; обезвреживание тары из-под инсектицидов гашеной или хлорной известью, или раствором кальцинированной соды (300-500 г на ведро воды) на 5-6 ч, после чего промывание водой;
обезвреживание тары, транспорта и спецодежды на расстоянии не менее 1 км от поселка, пастбища или фермы, закапывание остатков инсектицидов и смывов воды в яму глубиной 0,5 м;
обработку помещений инсектицидом после удаления людей, животных, продуктов и посуды.
Средства первой доврачебной помощи должны храниться в аптечке на местах работы с инсектицидами.
4.7. Органы исполнительной власти субъектов Российской Федерации, органы местного самоуправления, руководители хозяйственных организаций, индивидуальные предприниматели обязаны выполнять предписания ЦГСЭН по выполнению мер борьбы с переносчиками малярии (гидротехнических, дезинсекционных) на принадлежащих им территориях, включая зоны отдыха населения.
