
- •47Структура сердечного цикла. Методы исследования сердца. Электрокардиография.
- •47 Регуляция работы сердца. Роль интра- и экстракардиальных механизмов в адаптации сердца к физическим и психоэмоциональным нагрузкам.
- •51 Микроциркуляция обмен жидкостями между кровеносными и лимфатичекии капилярами и межклеточной жидкостья. Сила обеспечиваюжая движение жидкости.
- •53 Строение, локализация, свойства барарецепторов. Роль сосудистого двигательного рецептора кд.
47 Регуляция работы сердца. Роль интра- и экстракардиальных механизмов в адаптации сердца к физическим и психоэмоциональным нагрузкам.
Хотя сердце само генерирует импульсы, вызывающие его сокращение, деятельность сердца контролируется рядом регуляторных механизмов, которые можно разделить на две группы — внесердечные механизмы (экстракардиальные), к которым относится нервная и гуморальная регуляция, и внутрисердечные механизмы (интракардиальные).
Изменение уровня физической и эмоциональной нагрузки организма фиксируется различными рецепторами (хеморецепторами, механорецепторами), расположен-ными в различных органах, а также в стенках кровеносных сосудов (например, в стенке дуги аорты, вкаротидном синусе). Воспринимаемые ими изменения состояния рефлекторно вызывают ответную реакцию в виде изменения уровня сердечной деятельности.
Быстрое и точное приспособление кровообращения к конкретным потребностям организма достигаются благодаря совершенным и многообразным механизмам регуляции работы сердца. Эти механизмы можно подразделить на три уровня:
Внутрисердечная регуляция (саморегуляция) связана с тем, что:
сами клетки миокарда способны изменять силу сокращения в зависимости от степени их растяжения
накапливать конечные продукты обмена, вызывающие изменение работы сердца.
Нервная регуляция осуществляется деятельностью автономной нервной системы - симпатической ипарасимпатической биологически активные вещества, изменяющие силу их сокращений и т.д. Нервные импульсы, поступающие к сердцу по ветвям блуждающего нерва (парасимпатические импульсы) уменьшают силу и частоту сокращений. Импульсы, приходящие к сердцу по симпатическим нервам ( их центры находятся в шейном отделе спинного мозга), повышают частоту и силу сердечных сокращений.
Гуморальная регуляция связана с изменением деятельности сердца под влиянием биологически активных веществ и некоторых ионов. Например, адреналин, норадреналин (гормоны коры надпочечников), глюкагон (гормон поджелудочной железы), серотонин (вырабатывается железами слизистой кишечника), тироксин (гормон щитовидной железы) и др., а также ионы кальция усиливают сердечную деятельность. Ацетилхолин, ионы калия уменьшают работу сердца.
48-Роль блуждающих и симпатических нервов, гормонов, БАВ и ионов в регуляции деятельности сердца.
Экстракардиальная нервная регуляция. Этот уровень регуляции обеспечивает специальные, супраспинальные и корковые механизмы, передающие свои влияния по волокнам блуждающего и симпатических нервов.
Вагусные влияния. В продолговатом мозгу располагается заднее ядро блуждающего нерва. Аксоны клеток этого ядра в составе правого и левого нервных стволов направляются к сердцу и образуют синапсы на моторных метасимпатических нейронах интрамуральных ганглиев. Большая часть волокон правого блуждающего нерва доходит до синусоатриального узла, а левого - до атриовентрикулярного, поэтому стимуляция правого блуждающего нерва сказывается на частоте сердечных сокращений, левого- на предсердно-желудочвовой проведении. Впервые влияние блуждающих нервов на сердце обнаружили братья Э. и Г. Вебер /1845/.Раздражение блуждающих нервов сопровождается замедлением сердечного ритма (отрицательный хронотронный эффект), уменьшением амплитуды сокращений сердца (отр. инотропный эффект), понижением возбудимости сердечной мышцы (отр. батмотропный эффект) и уменьшением скорости проведения возбуждения (отр. дротропный эффект). При это иногда возникает полная блокада проведения возбуждения в предсердно-желудочковом узле. Сильное раздражение блуждающих нервов может вызвать полную остановку сердечной деятельности, однако прекратившиеся вначале сокращения сердца, несмотря на продолжающееся раздражение, способно постепенно восстанавливаться. Это явление получило название ускользания сердца из-под контроля блуждающего нерва.
Симпатические влияния. Эти влияния имеют противоположную направленность по сравнению с раздражением блуждающего нерва, и проявляются в положительных хроно-ино-дромо-и батмотропных эффектах. Синаптические сердечные волокна идут от верхнегрудных и шейных околопозвоночных симпатических узлов и оканчиваются густой сетью в области С-А узла и миокарде желудочков. Среди симпатических ветвей, идущих к сердцу, находятся волокна, раздражение которых вызывает избирательное увеличение силы сердечных сокращений, это усиливающий нерв сердца. Этот нерв играет трофическую роль и оказывает влияние на проведение возбуждения в сердечной мышце. При одновременном раздражении симпатических и парасимпатических нервов преобладает действие на сердце блуждающих нервов.
В основе эффектов, вызываемых стимуляцией периферических концов тех и других нервов, лежит выделение биологически активных веществ, с помощью которых осуществляется передача возбуждения. При раздражении вагуса выделяется ацетилхолин, а симпатических нервов- адреналин или норадреналин, сходные по своему химическому строению.
Действие ацетилхолина на сердце в первую очередь связано с повышением мембранной проницаемости для ионов калия , препятствующих развитию деполяризации мембран-клеток пейсмекеров и в конечном итоге - препятствующих развитию возбуждения. Ацетилхолин противодействует входу ионов кальция в клетку, что приводит к ослаблению сокращения сердца. Действие норадреналина на сердце связано с ростом мембранной проницаемости для ионов кальция, что сопровождается повышением степени сопряжения возбуждения и сокращения миокарда. Сниженная избытком К+ возбудимость и проводимость предсердий и желудочков восстанавливается норадреналином. Он разрушается значительно медленнее чем ацетилхолин, поэтому его взаимодействие с адренорецепторами сердечных клеток, сопровождается более продолжительным эффектом.
Гуморальная регуляция. Она осуществляется биологически активными веществами, выделяющимися в кровь и лимфу из эндокринных желез, а также ионным составом межклеточной жидкости. Эта регуляция в наибольшей степени присуща адреналину, выделяемому мозговым слоем надпочечников. Он выделяется в кровь при эмоциональных нагрузках, физическим напряжении и других состояниях. Адреналин улучшает снабжение миокарда энергией путем активации расщепления внутриклеточного гликогена, а также повышает проницаемость клеточных мембран для ионов Са2+. Гормон поджелудочной железы - глюкагон, гормон щитовидной железы - тироксин - увеличивают частоту сердечных сокращений. Повышается также чувствительность сердца к симпатическим воздействиям. Коритикостероиды увеличивают силу сердечных сокращений. Повышение содержания во внутриклеточной среде калия угнетает деятельность сердца. Подобным образом влияют на сердце ионы НСО3- и Н+. Ионы кальция повышают возбудимость и проводимость мышечных волокон.
Влияние блуждающего нерва. Различают четыре типа влияний блуждающего и симпатического нервов на работу сердца: 1) инотропное — на силу сердечных сокращений (инос-сила); 2) хронотропное — на частоту сердечных сокращений (хронос-время); 3) батмотропное — на возбудимость сердечной мышцы; 4) дромот-ропное — на проводимость импульсов по сердечной мышце. Впервые тормозное влияние блуждающих нервов на работу сердца было показано братьями Вебер в 1845 г. Раздражение периферического конца перерезанного блуждающего нерва приводит к уменьшению амплитуды сердечных сокращений, т.е. к отри-
отрицательному инотропному эффекту, урежению сердечных сокращений — отрицательному хронотропному, уменьшению возбудимости и проводимости — отрицательному батмотропному и дро-
мотропному эффектам. Сильное раздражение блуждающего нерва вызывает остановку сердца в диастоле. Механизм отрицательного влияния блуждающего нерва на частоту сердечных сокращений можно представить в виде цепочки следующих друг за другом процессов: стимуляция блуждающего нерва -> выделение в его окончаниях ацетилхолина -> взаимодействие с М-холинорецепторами -> увеличение проницаемости мембраны клеток пейсмекера для ионов К+ и уменьшение для Са2+ -> замедление МДД -?
увеличение мембранного потенциала -> отрицательный хронотропный эффект. При сильном раздражении блуждающего нерва может возникнуть гиперполяризация клеток синоатриального узла и полная остановка сердца. При продолжающемся раздражении блуждающего нерва прекратившиеся сокращения могут вновь восстановиться — это феномен ускользания сердца из-под влияния блуждающего нерва. Отрицательное влияние блуждающего нерва на сердце может быть снято с помощью атропина — блокатора М-холино-рецепторов. Кроме того, ацетилхолин очень быстро разрушается ферментом ацетилхолинэстеразой (АХЭ), поэтому эффект нерва кратковременный. Существует такое понятие, как тонус вагуса — это постоянное тормозное влияние блуждающего нерва на сердце, особенно в состоянии покоя, т.е. в ночное время («ночь — царство вагуса»). Наличие тонуса блуждающего нерва доказывается полной денервацией сердца, после чего оно будет работать чаще, чем до денервации.
49-Факторы определяющие величину давления крови в сосудах. Методика определения величины артериального давления. Величина давления крови в различных отделах сосудистого русла. Объемная и линейная скорость кровотока.
Факторами, определяющими величину АД, являются объемная скорость кровотока и величина общего периферического сопротивления сосудов (ОПСС). Объемная скорость кровотока для сосудистой системы большого круга кровообращения является минутным объемом крови (МОК), нагнетаемым сердцем в аорту. В этом случае ОПСС служит расчетной величиной, зависящей от тонуса сосудов мышечного типа (преимущественно артериол), определяющего их радиус, длины сосуда и вязкости протекающей крови.
С
помощью манометра Пуазейля Февр в 1856
г. впервые измерил кровяное давление у
человека во время ампутации бедра и
нашел его равным 120 торр (мм рт. ст./см2).
В
1876 г. Мареем (Маrеу) был предложен косвенный
метод определения давления крови у
человека. Он помещал предплечье
исследуемого в плетизмограф, заполненный
теплой водой (рис. 1). Плетизмограф О
соединялся с резервуаром Р, подвешенным
на блоке Б и заполненным водой, и с
ртутным манометром М с поплавком и
писчиком, при помощи которого на
закопченной ленте кимографа К записывалось
изменение давления в плетизмографе.
Когда
давление в онкометре достигает величины,
соответствующей минимальному давлению,
амплитуда осцилляции увеличивается и
продолжает нарастать. При так называемом
среднем динамическом давлении осцилляции
достигают максимума. Затем они начинают
постепенно снижаться до момента,
соответствующего величине систолического.
В этот момент амплитуда уменьшается
скачкообразно (рис.2а).
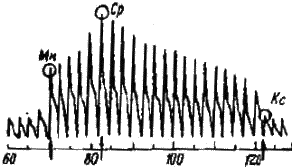
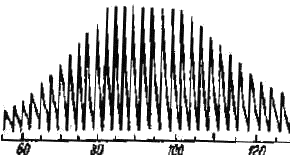 Рис.
2 (а и б). Осциллограмма
по Марею (по Н. Н. Савицкому)
Обозначения:
Мн — минимальное, Ср — среднее, Кс—конечное
систолическое давление; цифрами
обозначено давление в торрах, остальные
обозначения в тексте
Рис.
2 (а и б). Осциллограмма
по Марею (по Н. Н. Савицкому)
Обозначения:
Мн — минимальное, Ср — среднее, Кс—конечное
систолическое давление; цифрами
обозначено давление в торрах, остальные
обозначения в тексте
Метод Марея требовал сложной и хрупкой аппаратуры, но все же вначале казался перспективным, т. к. позволял определять величину среднего динамического давления. Однако несовершенства методики ограничивали возможности использования этого метода, и вскоре интерес к нему значительно ослабел. Причина заключалась в том, что методика чтения, или расшифровки, осциллограмм, предложенная Мареем, давала неудовлетворительные результаты. На рис. 2а представлена типичная (по Марею) форма осциллограммы, которая, по данным G1еу и Gomez (1931), получалась лишь в 25% всех случаев, а на рис. 2б — наиболее часто получаемая осциллограмма, встречающаяся в 75% случаев. Расшифровать последнюю кривую не представлялось возможным.
Принципиально новый прием для определения артериального давления был предложен Рива-Роччи (Riva-Rossi, 1896). Он заключался в сжатии плечевой артерии при помощи специальной резиновой манжеты шириной 4—5 см и длиной 40 см, заключенной в футляр из шелковой ткани. Манжета соединялась с ртутным манометром оригинальной конструкции и воздух в нее нагнетался с помощью баллона. О величине артериального давления судили по моменту исчезновения к затем появления пульса на лучевой артерии соответственно при подъеме и спуске давления в манжете, беря из этих показаний среднее. Как показали многочисленные исследования, величины артериального давления по Рива-Роччи существенно превышали истинную его величину. По данным Реклингхаузен (Recklinghausen, 1901), ошибки в определении давления уменьшаются при увеличении ширины манжеты, и наилучшие результаты можно получить при ширине манжеты не менее 12 см. По Рива-Роччи определялось только систолическое давление. В 1905г. Н.С. Коротковым на межкафедральном заседании Военно-медицинской академии было сделано сообщение об открытом им звуковом феномене, возникающем при сдавливании манжетой плечевой артерии. М.В. Яновский правильно оценил практическое значение открытия Н.С. Короткова и подверг его всестороннему изучению.
Благодаря трудам М.В. Яновского метод Н.С. Короткова получил всеобщее признание и прочно вошел в клиническую практику во всем мире. Достоинством звукового метода являются его простота и доступность, он позволяет определять величину не только максимального, но и минимального давления.
Работами М.В. Яновского с соавторами было установлено, что если поднять давление в манжете выше систолического, а затем постепенно снижать его, то в момент падения до величины, примерно равной или немного меньшей систолического, в дистальном отрезке артерии появятся тоны — первая фаза феномена Короткова. При дальнейшем снижении давления в манжете тоны сменяются шумами — вторая фаза «коротковских» звуков. В дальнейшем снова появляются громкие тоны — третья фаза феномена, затем интенсивность их уменьшается — четвертая фаза, и, наконец, звуки исчезают — пятая фаза.
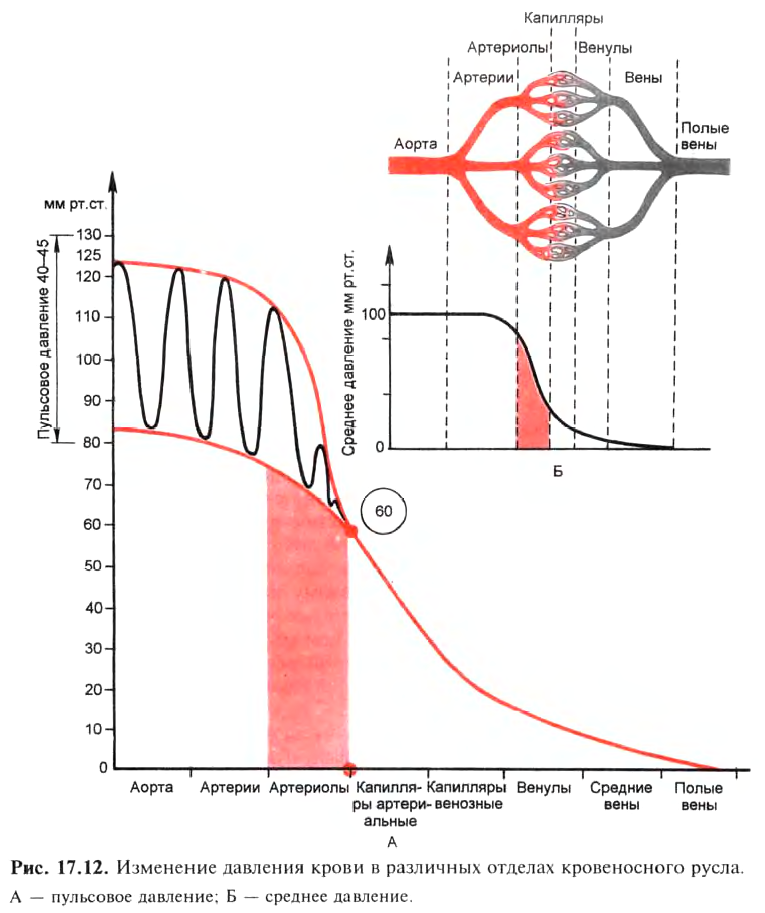
Динамика изменения давления крови в направлении аорта — полые вены представлена на рис. 17.12.
При продвижении крови от сердца к периферии колебания давления ослабевают в связи с эластичностью аорты и артерий, поэтому кровь в аорте и артериях продвигается толчками, а в артериолах и капиллярах —
непрерывно. Наибольшее падение давления происходит в артериолах и затем в капиллярах. Несмотря на то что капилляры имеют меньший диаметр, чем артериолы, уменьшение давления на более значительную величину происходит в артериолах. Это связано с их большей длиной по сравнению с капиллярами. В артериальной части капилляра (на «входе») давление крови равно 35 мм рт.ст., а в венозной (на «выходе») — 15 мм рт.ст. В полых венах давление приближается к 0 мм рт.ст. При регистрации давления в крупных венах на графике (флебограмма) различают волны первого и второго порядка. К волнам первого порядка относят зубцы а, с, v. Волна а обусловлена застоем крови в полых венах во время систолы правого предсердия. Волна с связана с ударом крови в сонной артерии в стенку яремной вены. Волна v обусловлена застоем крови в полых венах во время систолы правого желудочка.
Объемная скорость кровотока. Объемная скорость кровотока зависит от просвета сосуда: самая высокая скорость кровотока — в аорте и полых венах, самая низкая — в каждом отдельном капилляре. Однако объемная скорость кровотока постоянна во всех сосудах одного калибра, так как количество крови, протекающей через разные участки сосудистого русла, например через все артерии и вены, одинаково в единицу времени. Для расчета величины сопротивления току крови на определенном участке сосудистой сети можно использовать приведенную выше формулу:
![]()
Сопротивление току крови тем больше, чем больше ее вязкость, чем больше длина сосуда, по которому течет кровь, и чем меньше радиус этого сосуда. Зависимость сопротивления R от этих величин отражает второе уравнение Пуазейля:
![]()
где 1 — длина сосуда; г — радиус сосуда; г| — вязкость крови. В соответствии с уравнением максимально большое сопротивление движению крови оказывают артериолы и несколько меньшее — капилляры
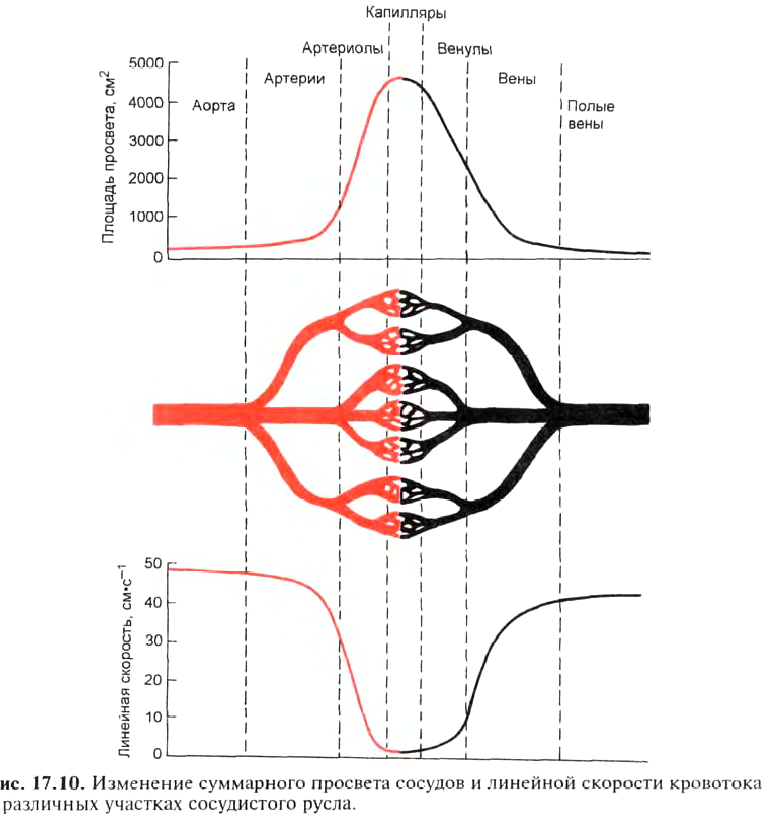
в связи с их малой длиной по сравнению с артериолами. Высокое сопротивление артериол и капилляров обусловливает то, что именно на этом участке сосудистого русла давление крови значительно падает. 85 % энергии, затрачиваемой сердцем на продвижение крови по организму, расходуется в артериолах и капиллярах, а 10 и 5 % — соответственно в артериях и венах. Линейная скорость кровотока. Кроме объемной скорости кровотока, важным показателем гемодинамики является линейная скорость кровотока, т.е. расстояние, которое частица крови проходит за единицу времени. Линейная скорость кровотока V прямо пропорциональна площади поперечного сечения сосудов ш2 одного калибра:
![]()
Поскольку объемная скорость кровотока не меняется по ходу сосудистого русла, линейная скорость зависит только от общей поперечной площади сосудов одного калибра. Чем больше площадь, тем меньше скорость. Во время выброса крови из сердца линейная скорость крови равняется 50—60 см/с. Во время диастолы скорость падает до 0. В артериях максимальная скорость кровотока равняется 25—40 см/с. В артериолах толчкообразное течение крови сменяется непрерывным. Самая низкая скорость кровотока в капиллярах — 0,5 мм/с. В венах линейная скорость кровотока возрастает до 5—10 см/с. Линейная скорость максимальна в центре сосуда и минимальна у его стенок в связи с наличием сил трения между кровью и стенкой сосуда. График динамики суммарного просвета сосудов и линейной скорости кровотока в различных участках кровеносного русла представлен на рис. 17.10.
50-СКТРОЕНИЕ КРОВЕНОСНЫХ СОСУДОВ ЧЕЛОВЕКА. МОРФОЛОГИЧЕСКИЕ И ФУНКЦИОНАЛЬНЫЕ ПРИНЦИПЫ КЛАССИФИКАЦИИ МИКРОЦИПКУЛЯТОРНОЕ РУСЛО. СТРОЕНИЕ ТИПЫ КРОВЕГНОСНЫХ КАПИЛЯРОВ. МЕХАНИЗМ ПЕРЕХОДА ЖИДДКОСТИ ЧЕРЕЗ СТЕНКИ КАПИСЯРА.
Прекапиллярные сосуды сопротивления — мелкие артерии и артериолы, имеющие в составе гладкие мышечные волокна и обладающие высоким внутренним (миогенным) базальным тонусом. Эти сосуды обеспечивают большую часть сопротивления кровотоку, которое динамично изменяется под влиянием «местных» гуморальных факторов (промежуточные метаболиты), гормонов, симпатических влияний. И.М. Сеченов назвал эти сосуды «главными кранами» сосудистой системы, которые, с одной стороны, влияют на уровень системного давления крови, а с другой — на снабжение тканей кровью.
Прекапиллярные сфинктеры — мельчайшие сосуды, определяющие площадь общей обменной поверхности капилляров, изменяя число капилляров, перфузируемых в данный момент. Базальный миогенный тонус этих сосудов находится под контролем метаболитов, особенно сосудорасширяющих. Сокращение гладкомышечных клеток этих сосудов может привести к перекрытию просвета мелких сосудов и ограничить поступление крови в капиллярное русло. Таким образом регулируется количество капилляров, участвующих в кровотоке.
Капилляры, или обменные сосуды, выполняют конечную функцию сердечно-сосудистой системы — транскапиллярный обмен веществ и газов между кровью и тканями на основе процессов фильтрации, диффузии, осмоса и др.
Посткапиллярные сосуды сопротивления — венулы и мелкие вены — определяют в конечном счете гидростатическое давление в капиллярах, от которого зависит транскапиллярный обмен.
Шунтирующие сосуды, или артериоловенулярные анастомозы, обеспечивают прямое поступление артериальной крови в венозную часть русла, минуя капилляры. Вследствие этого они не выполняют обменной функции. Локализованы эти сосуды в основном в коже.
Ёмкостные сосуды представлены сосудами венозного ложа. Они не играют существенной роли в создании общего сопротивления току крови, но существенно влияют на емкость сосудистого русла, изменяя конфигурацию и диаметр просвета. Даже самое небольшое изменение просвета этих сосудов вызывает значительные изменения распределения объема крови, центрального венозного давления, величины венозного возврата к сердцу и, следовательно, последующего сердечного выброса.
Капилляры — самое важное звено в системе микроциркуляции, это обменные сосуды, обеспечивающие переход газов, воды, питательных веществ из сосудистого русла в ткани и из тка-
тканей в сосуды. Всего у человека 40 млрд капилляров. Капилляры — это тончайшие сосуды диаметром 5 — 7 мкм и длиной от 0,5 до 1,1 мм. Они тесно примыкают к клеткам органов и тканей, образуя обширную обменную поверхность, равную 1000— 1500 м2, хотя в них и содержится всего 200 — 250 мл крови. Капилляр не имеет сократительных элементов, у него 2 оболочки: внутренняя — эндотелиальная и наружняя — базальная, в которую впа- яны клетки-перициты. Различают три типа капилляров: 1. Соматический —эндотелий капилляра не имеет фенестр и пор, а базальный слой непрерывный (капилляры скелетных и гладких мыщц, кожи, коры больших полушарий). Капилляры данного типа непроницаемы или
почти непроницаемы для крупных молекул белка, но хорошо пропускают воду и растворенные в ней минеральные вещества.
2. Висцеральный — имеет фенестрированный эндотелий и сплошную базальную мембрану. Этот тип капилляров расположен в органах (почки, кишечник, эндокринные железы), секретирующих и всасывающих большие количества воды с растворенными в ней веществами. 3. Синусоидный — это капилляры с большим диаметром, между эндотелиоцитами имеются щели, базальная мембрана прерывиста или может полностью отсутствовать. Через их стенки хорошо проникают макромолекулы и форменные элементы крови. Такого типа капилляры находятся в печени, костном мозге, селезенке. Количество функционирующих капилляров зависит от состояния органа. Так, в покое открыто только 25 — 35% всех капилляров. Кровь поступает в капилляр под давлением 30 мм рт.ст., а выходит под давлением 10 мм рт.ст. и течет по капилляру с очень маленькой скоростью, всего 0,5 мм/с, что создает благоприятные условия для протекания обменных процессов между кровью и тканями.
