
- •Анатомо-физиологические особенности верхних дыхательных путей: нос, глотка
- •Аденовирусная инфекция
- •Респираторно-синцитиальная инфекция
- •Ведущие синдромы при орви Гипертермический синдром
- •Бронхообструктивный синдром (бос)
- •Синдромальная терапия
- •Синдром острого стенозирующего ларинготрахеита
- •Словарь терминов
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ
И СОЦИАЛЬНОГО РАЗВИТИЯ РФ
ГОУ ВПО «ИРКУТСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ ИНИВЕРСИТЕТ РОСЗДРАВА»
Кафедра детских болезней
Анатомо-физиологические особенности
органов дыхания.
Диагностика, лечение и профилактика
гриппа и острых респираторных
заболеваний у детей.
(учебно-методическое пособие
для самостоятельной внеаудиторной
подготовки студентов лечебного факультета)
Иркутск 2009 г.
Методическое пособие составлено ассистентом кафедры детских болезней ИГМУ Спасовой Ю.С. под редакцией Заведующей кафедры детских болезней ИГМУ, Заслуженного Врача РФ, д.м.н., проф. Решетник Л.А.
Рецензенты: доцент кафедры педиатрия 1, к.м.н. Вебер И.Н.
доцент кафедры педиатрия 2, к.м.н. Васильева Е.И.
Рекомендовано к изданию ЦКМС ИГМУ от 30.03.06 протокол № 2
Пособие предназначено для студентов лечебного факультета для самоподготовки по теме: Анатомо-физиологические особенности органов дыхания у детей. Этиология, эпидемиология, клиника, лечение и профилактика гриппа, парагриппа, аденовирусной, респираторно-синцитиальной инфекции. Ведущие синдромы при ОРВИ. Неотложная синдромальная терапия.
Оглавление
АФО органов дыхания |
4 |
Грипп |
6 |
Парагрипп |
8 |
Аденовирусная инфекция |
9 |
Респираторно – синцитиальная инфекция |
11 |
Ведущие синдромы при ОРВИ |
13 |
Лечение |
16 |
Профилактика гриппа и других форм ОРВИ |
21 |
Тесты для самоконтроля |
21 |
Словарь терминов |
24 |
Цель занятия: обучить студентов методике осмотра детей с патологией органов дыхания, особенностям клинических проявлений ОРВИ в детском возрасте, интерпретации дополнительных методов обследования, с целью постановки диагноза, назначения лечения и профилактики ОРВИ.
Вопросы для повторения:
Общий осмотр ребенка
Возрастные особенности анализа крови у детей.
Основные принципы интерпретации рентгенограмм
Оценка социального анамнеза резистентности организма
Дефицитные состояния
Аномалии конституции
Студент должен знать:
Анатомо-физиологические особенности дыхательной системы у детей раннего возраста.
Эпидемиологические и клинические особенности ОРВИ.
Критерии диагностики гриппа, парагриппа, аденовирусной, респираторно - синцитиальной инфекции.
Клинические проявления крупа, гипертермического, судорожного и бронхообструктивного синдромов и меры неотложной помощи.
Принципы лечения ОРВИ.
Профилактика респираторно-вирусных инфекций.
Студент должен уметь:
Общаться с ребенком, его родителями, собрать анамнез vitae и morbi
Проводить самостоятельно обследование органов дыхания у детей разного возраста, осмотр, пальпацию, перкуссию, аускультацию, подсчет числа дыхательных движений.
Интерпретировать лабораторные данные.
Читать рентгенограммы грудной клетки при бронхо-легочной патологии.
Провести дифференциальный диагноз различных форм ОРВИ.
Назначить план ведения больного ребенка с проявлениями осложненных и неосложненных форм ОРВИ.
Переработана в 2009 г. доц. Дудкиной М.В.
Утверждена на кафедральном совещании 26 января 2009 года.
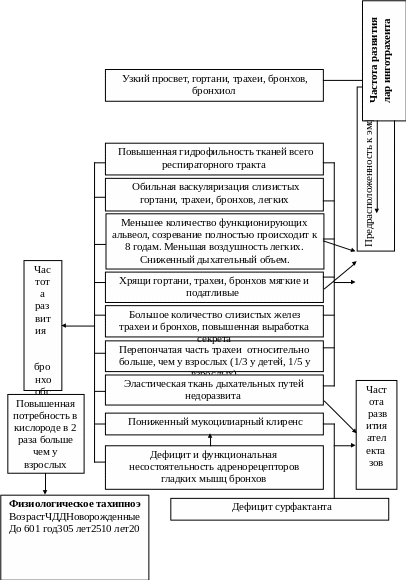
Анатомо-физиологические особенности верхних дыхательных путей: нос, глотка

Анатомо-физиологические особенности:
Средних дыхательных путей (гортань, трахея, долевые и сегментарные бронхи)
Нижних дыхательных путей (бронхиолы и альвеолы)
ГРИПП
Грипп (Grippus, Influenza) – чрезвычайно заразное острое инфекционное заболевание, вызываемое серотипами вируса гриппа, передающееся воздушно-капельным путем, характеризующееся симптомами специфической интоксикации и катаром верхних дыхательных путей.
Вирусная природа заболевания установлена в 1933 г. английским ученым Р.Смиттом, С.Эндрюсом и П.Лейдлоу. Обнаруженный возбудитель обозначили как вирус типа А. В 1936 г. Этот же вирус выделили советские ученые А.А.Смородинцев и Л.А.Зильбер.
Этиология. Возбудителями гриппа являются РНК-содержащие вирусы из семейства ортомиксовирусов. Вирион имеет сферическую форму диаметром 80-120 нм. По рибонуклеопротеидному антигену (РНП) они классифицируются на три самостоятельных типа: А, В, С.
Вирусы гриппа имеют специфическую оболочку, покрытую шипиками, образованными двумя гликопротеидами: нейраминидазой (N), представляющий белковый энзим, способствующий проникновению вируса в клетку и гемагглютинином (H) – белком, вызывающим агглютинацию эритроцитов некоторых животных.
Отличительной особенностью вируса гриппа А является изменение антигенных свойств поверхностных белков - гемагглютинина и нейраминидазы. Процесс изменчивости N и H протекает независимо друг от друга. При этом возможна смена одного антигена (антигенный дрейф) так и двух антигенов (антигенный шифт), что обусловливает эпидемии и пандемии. В отличие от вируса типа А, тип В подвержен меньшей изменчивости и происходит 1 раз в 4-5 лет (вирус А каждые 1-3 года).
Для вируса С характерно постоянство антигенной структуры. Он не вызывает эпидемий и пандемий и является причиной спорадических заболеваний, особенно у детей.
Эпидемиология. Источник инфекции - больной человек, который наиболее заразен в первые три дня заболевания. Выделение вируса при неосложненном течении гриппа продолжается 5-7 дней, при осложненном - 10-14 дней от начала заболевания.
Путь передачи: воздушно-капельный, возможна трансплацентарная передача. Восприимчивость к гриппу всеобщая, относительно реже болеют новорожденные и дети первых месяцев жизни в связи с наличием иммунитета, полученного от матери. Иммунитет типоспецифический, сохраняется напряженным в течение 6-8 мес.
Патогенез. Входными воротами являются слизистые оболочки верхних дыхательных путей. Ведущее значение в патогенезе гриппа имеют эпителиотропные и токсические свойства вирусов гриппа, а также аллергизация макроорганизма антигенами возбудителя.
Выделяют пять фаз патологического процесса:
1 фаза – репродукция вируса в клетках органов дыхательных путей. Возбудитель проникает в эпителии верхних дыхательных путей, где начинается его размножение. Разрушение естественного защитного барьера приводит к распространению вирусов по соприкосновению, а затем, проникновению в кровь и генерализации инфекции. Одновременно в месте воспаления вырабатываются медиаторы иммунной системы и активируются факторы неспецифической защиты организма (в первую очередь-интерфероны).
2 фаза – вирусемия с токсическими или токсико-аллергическими реакциями макроорганизма. Вирусы, а также продукты распада клеток, проникшие в кровь, оказывают избирательное действие на эндотелий сосудов (преимущественно капилляров и прекапилляров), на ЦНС (поражается рецепторный аппарат мозговых оболочек и сосудистые сплетения головного мозга), вегетативную нервную систему. В результате развивается отек головного мозга, острая сердечно-сосудистая недостаточность, отек легких, острая почечная недостаточность.
3 фаза – развитие воспалительных процессов в органах дыхательной системы.
4 фаза – возникновение бактериальных осложнений
5 фаза – обратное развитие патологического процесса.
Классификация гриппа (по Носову С.Д)
1.Типичная:
2. Атипичная: - стертая - молниеносная (гипертоксическая) 3. По тяжести: легкая, средняя, тяжелая. |
Варианты: - с синдромом крупа - с обструктивным синдромом - с первичным поражением легких (с сегментарным поражением легких) - с церебральным синдромом (нейротоксическим) - с абдоминальным синдромом - с геморрагическим синдромом |
Клиническая картина.
Типичная форма. Инкубационный период от нескольких часов до 1-2 дней. Период разгара начинается остро с лихорадки. Температура тела повышается до 38,5-40 0С. Резко выражены симптомы интоксикации: сильная головная боль в лобно-височной области, боли в икроножных мышцах, костях, суставах (ломота во всем теле), глазных яблоках, гиперестезия. В начале болезни характерны нарушения сердечно-сосудистой системы (тахикардия, приглушение тонов сердца, повышение артериального давления), судорожный синдром и геморрагический синдром. Катаральный синдром (ринит, фарингит, трахеит) выражены слабо и развиваются на 2-3 день заболевания. Характерным для гриппа является преобладание синдрома интоксикации над катаральным. Специфическим для вируса гриппа является поражение легких в 1-2 сутки болезни - острый сегментарный отек легких, который не имеет клинических проявлений, выявляется только рентгенологически, с быстрым обратным развитием в течение 3-5 дней. Период реконвалесценции наступает через 7-8 дней.
Атипичные формы: Стертая форма – отсутствие интоксикации и катара. Молниеносная форма (гипертоксическая) форма – бурное начало, тяжелый токсикоз, проявляющийся сопорозным или коматозным состоянием, церебральным синдромом, резким угнетением сердечно-сосудистой деятельности, геморрагическим синдромом с кровоизлиянием во внутренние органы.
Осложнения. Специфические: интерстициальная пневмония; вирусно-бактериальные осложнения: гнойный ларинготрахеит, бронхит, пневмонии, отит, реже менингит, энцефалит, кардит.
Диагностика гриппа.
1.Эпидемиологический анамнез.
2.Характерные клинические проявления.
3.Лабораторная диагностика:
а) прямой метод иммунофлюоресцентного и иммуноферментного анализа (экспресс-диагностика) основаны на выявлении вирусных антигенов в клетках цилиндрического эпителия верхних дыхательных путей с помощью специфических антител, маркированных флюорохромами или ферментами.
б) серологические методы позволяют выявить специфические антитела в крови. Диагностическим является 4-х кратное и более нарастание титра антител в парных сыворотках, взятых с интервалом в 10-14 дней.
в) вирусологическая диагностика – выявление вируса в развивающихся куриных эмбрионах (трудоемка и продолжительна во времени)
г) полимеразная цепная реакция (ПЦР) – приобретает наибольшее значение в настоящее время из-за быстроты исследования и высокой чувствительности метода.
4. ОАК: в острый период – лейкопения, лимфоцитоз, нормальное или небольшое повышение СОЭ.
ПАРАГРИПП
Парагрипп (Paragrippus) – острое инфекционное заболевание респираторного тракта, характеризующееся умереной интоксикацией и преимущественным поражением слизистых оболочек носа и гортани.
В 1954 г. R.Chanoch выделил первый патогенный штамм вируса. В 1959 г.по предложению ученых K.Andrews,F.Bang и В.М. Жданова этот возбудитель получил название “парагриппозный”.
Этиология. Возбудитель относится к семейству парамиксовирусов, РНК-содержащий. Известно 5 типов вирусов парагриппа. От вирусов гриппа их отличает стабильность антигенной структуры и отсутствие видимой изменчивости генома вириона. Вирусы неустойчивы во внешней среде.
Эпидемиология. Источником инфекции является больной человек, особенно с выраженным катаральным синдромом. Выделение возбудителя продолжается в течение 7-10 дней. Путь передачи воздушно-капельный. Восприимчивость наиболее высока у детей первых 2-х лет жизни. После парагриппа формируется типоспецифический иммунитет, который сохраняется в течение 6-10 мес.
Патогенез. Входными воротами являются слизистые оболочки верхних дыхательных путей. Возбудитель размножается в эпителии носа, глотки и часто гортани. Вирусемия при парагриппе непродолжительна и токсикоз выражен слабее чем при гриппе. Образовавшиеся иммунные комплексы могут оседать в капиллярах и вызывать иммунопатологические реакции. В ответ на проникновение вируса в организм происходит активация неспецифических факторов защиты.
Классификация парагриппа.
Типичная форма.
Атипичная форма:
- стертая
- бессимптомная
По тяжести: легкая, среднетяжелая, тяжелая
По течению: без осложнений, с осложнениями, с обострениями хронических заболеваний.
Клиническая картина.
Типичная форма. Инкубационный период 2-7 дней. Заболевание начинается остро со слабовыраженной интоксикацией и умеренного катарального синдрома. Температура тела поднимается до 37-38 *С. Катаральный синдром проявляется симптомами ринита, фарингита, ларингита. Самый частый симптом при парагриппе – сухой, грубый, упорный кашель. Через 7-14 дней от начала заболевания наступает клиническое выздоровление.
Атипичные формы парагриппа чаще развиваются у детей старшего возраста и взрослых при повторном инфицировании. Стертая форма: температура тела остается нормальной, симптомы интоксикации отсутствуют, незначительный катаральный синдром. Бессимптомная форма характеризуется отсутствием клинических симптомов, диагностируется на основании 4-х кратного нарастания титра антител к вирусу парагриппа.
Осложнения. Стенозирующий ларинготрахеит, обструктивный бронхит, бронхиолит, пневмония.
Диагностика парагриппа
Эпидемиологический анамнез.
Клинические проявления.
Лабораторная диагностика: методы вирусологического исследования, иммунофлюоресцентного анализа соскобов, смывов носоглотки. Серологические методы.
Общий анализ крови: вначале умеренный лейкоцитоз, позже лейкопения и небольшое повышение СОЭ.
