
МІНІСТЕРСТВО ОСВІТИ І НАУКИ, МОЛОДІ ТА СПОРТУ УКРАЇНИ
ХМЕЛЬНИЦЬКИЙ НАЦІОНАЛЬНИЙ УНІВЕРСИТЕТ
Кафедра фінансів і банківської справи
КУРСОВА РОБОТА
з дисципліни «Страхові послуги»
Тенденції розвитку ринку обов’язкового медичного страхування
КРФК.08137.00.00.00
Студентка групи ФК-08-1 Харіна А.В.
(підпис, дата) (прізвище, ініціали студента)
Керівник роботи Приступа Л.А.
(підпис, дата) (прізвище, ініціали керівника)
2011
Зміст
Вступ…………………………………………………………………. |
2 |
|
4 |
1.1 Загальна характеристика ринку обов’язкового медичного страхування………………………………………………………………… |
4 |
1.2 Аналіз ринку обов’язкового медичного страхування в зарубіжних країнах за 2008-2010 роки…………………………………… |
16 |
1.3 Перспективи розвитку ринку обов’язкового медичного страхування в Україні……………………………………………………… |
24 |
|
29 |
Висновки……………………………………………………………... |
38 |
Список використаної літератури…………………………………… |
40 |
Додатки………………………………………………………………. |
42 |
Вступ
В багатьох країнах, в тому числі і в Україні, актуальною є проблема достойного забезпечення населення якісними медичними послугами та підтримка його на достатньому для функціонування рівні, тому що зниження рівня надання медичної допомоги загрожує зростанням соціального напруження та виникнення різноманітних соціальних конфліктів.
В економіці охорони здоров’я страхування відіграє основну роль практично у всіх розвинутих країнах. Медичне страхування є важливою складовою соціальної інфраструктури кожної розвиненої держави. У розвинутих країнах Західної Європи, Америки, Австралії, Японії організаційно-економічний механізм медичного страхування сформований і діє десятки років, переконливо доводячи практичність подібної форми організації медичної допомого населенню. В Україні на даний час відбуваються жваві дискусії на рахунок переходу до того чи іншого виду фінансування. Ситуація невизначеності переходу на новий рівень фінансування медичного страхування та відсутність згоди між різними учасниками ринку зумовлює необхідність розглянути зарубіжний досвід провідних країн світу у галузі медичного страхування.
Метою даної роботи є з’ясування сутності обов’язкового медичного страхування та його аналіз у зарубіжних країнах. А також розгляд перспектив впровадження загальнообов’язкового державного соціального страхування в Україні.
Для досягнення поставленої мети планується вирішити такі задачі:
- розглянути історію розвитку медичного страхування;
- з’ясувати сутність загальнообов’язкового медичного страхування;
- дослідити його розвиток в зарубіжних країнах;
- розглянути необхідність впровадження обов’язкового медичного страхування в Україні.
Предметом дослідження даної роботи є один з видів соціального страхування, а саме обов’язкове медичне страхування, яке тісно пов’язане з іншим напрямком соціального захисту, таким як охорона здоров’я.
Об’єктом дослідження є сутність та розвиток обов’язкового медичного страхування.
Багато науковців як вітчизняних, так і зарубіжних приділяли увагу питанням, що стосуються обов’язкового медичного страхування. В Україні цим питанням займались такі вчені: Т.І. Стецюк, О.Є. Губар, М. Клімов, Н. Андріїшина, Е. Писанець Є. Поліщук, М. Мних та інші. Однак для нашої країни питання ролі та значення даного виду страхування залишаються не вирішеними.
Сутність та теоретичні основи ринку обов’язкового медичного страхування
Загальна характеристика ринку обов’язкового медичного страхування
Надання соціальної допомоги громадянам у разі хвороби має досить давню традицію. Ще в Стародавній Греції і Римської імперії існували організації взаємодопомоги в рамках професійних колегій, які займалися збором і виплатою коштів в разі настання нещасного випадку, отримання травми, втрати працездатності внаслідок тривалого захворювання чи каліцтва [8]. У середні століття захистом населення в разі хвороби або настання інвалідності займалися цехові чи ремісничі гільдії (союзи) і церква. Це був перший етап у розвитку соціального страхування.
Однак форму медичного страхування соціальна допомога при хворобі придбала тільки в другій половині XIX століття. Саме в цей час почало активно проявляти себе профспілковий робітничий рух, одним з найважливіших результатів дії якого стало створення в багатьох європейських країнах страхових лікарняних кас. Піонерами в області лікарняного страхування виступили Англія і Німеччина. Саме в Німеччині в 1883 році був виданий перший державний закон про обов'язкове забезпечення на робочих, в 1884 р. - закон про страхування від нещасних випадків, в 1889 р. - закон про страхування на випадок старості та інвалідності [8]. Таким чином, до системи соціального страхування як його найважливіша частина увійшло обов'язкове медичне страхування, а система охорони здоров'я, що виникла на його основі, отримала в історії назву «система охорони здоров'я Бісмарка» оскільки ці закони були прийняті за його правління. Слідом за Німеччиною в період з 1887 по 1910 рр.. аналогічні закони були прийняті в Австрії, Норвегії, Фінляндії, Швеції, Іспанії, Голландії, Франції.
Медичне страхування зародилося в Україні ще в середині XIX ст. у вигляді обов'язкового медичного страхування. Передумовою виникнення цієї форми страхування став період, коли в царській Росії 26 серпня 1866 р. в зв'язку із настанням епідемії холери було прийнято тимчасове положення, згідно з яким власники фабрик і заводів зобов'язувалися організовувати для своїх робітників лікарні, що дало початок формуванню фабрично-заводської медицини, в тому числі і в Україні [8]. Однак це положення виконувалося незадовільно. Так, у 80-х роках XIX ст. в семи українських губерніях із дев'яти медичною допомогою було охоплено лише 15% робітників усіх підприємств. У таких умовах з метою забезпечення соціальної допомоги, в тому числі і медичної, робітники змушені були самостійно знаходити механізми соціального захисту через створення різноманітних страхових товариств та кас взаємодопомоги.
Отже, медичне страхування і страхова медицина в Україні своєю появою завдячують фабрично-заводській медицині, і проявом цього стало виникнення лікарняних кас, які вже на той час існували в Німеччині та інших країнах Європи.
Однією з перших лікарняних кас, що була створена на страхових засадах для надання медичної допомоги, була лікарняна каса у Миколаєві.
Відомо, що в кінці XIX - початку XX ст. запровадження медичного страхування як системи соціального страхування стало невід'ємною вимогою політичного робітничого руху в Україні. Царський уряд після революційних подій 1905 р. був змушений почати розробку проекту Закону «Про соціальне страхування» й одночасно, не чекаючи його прийняття, дозволив робітникам організовувати лікарняні каси або ощадні каси забезпечення.
Прийнятий у 1912 р. Державною думою Закон «Про соціальне страхування на випадок хвороби» став результатом колективної боротьби робітників, лікарів і прогресивної громадськості. Попри всі його вади цей закон уперше в Російській імперії та на території України надав поняттю «лікарняні каси» нормативну базу і затвердив їх статут. З цього часу вони є організаційними осередками надання медичної допомоги за страховим принципом. Цей закон поклав початок формуванню системи страхової медицини дореволюційного періоду в Україні.
Згідно з положенням про страхування, яке функціонувало в Україні на той час, джерелами фінансування системи медичного страхування, що здійснювалося через лікарняні каси, були фонди соціального страхування. їх кошти формувалися із внесків промисловців, самих робітників-членів лікарняних кас, на частку яких припадало 60% усіх витрат, а також надходжень від страхових товариств.
До початку Першої світової війни у Харківській і Київській губерніях було організовано відповідно 68% і 75,5% запланованих до відкриття лікарняних кас, а в одному з промислових районів півдня - Єкатеринославській губернії існувало 135 лікарняних кас, ключові позиції в яких належали роботодавцям. Однак загальне охоплення соціальним страхуванням в Україні було дуже низьким і не перевищувало 2% всього населення [8].
В Україні функціонували лікарняні каси двох типів: заводські та об'єднані. Заводські каси здійснювали виплату допомоги за встановленими випадками, організовували надання безплатної медичної допомоги робітникам і членам їх сімей. У 1913 р. урядом були запропоновані доповнення до статуту лікарняних кас, що давало їм право організовувати лікарні, амбулаторії, санаторії, аптеки.
З організацією лікарняних кас медична допомога робітникам та членам їх сімей дещо покращилась і стала доступнішою.
Лікарняні каси створювалися не тільки у великих промислових центрах України, а й в окремих повітах, губерніях, селищах.
Страхова медицина отримала активніший розвиток в Україні після Лютневої революції 1917р. Це виявилося у поширенні медичного страхування практично в усіх галузях промисловості й охопило широкі верстви населення. Відбулося значне збільшення числа лікарняних кас. Водночас дрібні каси зливались і виникали великі страхові організації - об'єднані лікарняні каси, що значно менше залежали від підприємців.
Об'єднані лікарняні каси мали більші статутні і резервні кошти, організовували надання амбулаторної та стаціонарної допомоги, в тому числі й хворим у домашніх умовах, екстрену медичну допомогу в нічний час, забезпечували постійні чергування медичного персоналу, надавали медичні послуги хворим на туберкульоз.
Загалом, у дореволюційний період в Україні була створена власна система страхової медицини. Однак, після Жовтневого перевороту 1917 р. лікарняні каси стали перетворюватися в нові демократичні заклади, де кошти на їх утримання формувалися за рахунок внесків підприємців. Таку роль лікарняних кас засвідчив Декрет Ради Народних Комісарів від 14 листопада 1917 р. «Про безкоштовну передачу лікарняним касам лікувальних закладів, підприємств». Джерелами формування коштів лікарняних кас стали внески учасників медичного страхування в розмірі від 1 до 2 %, а при чисельності учасників страхування менше 500 осіб — 3% від заробітної плати та доплати власників підприємств [10].
Кошти лікарняних кас, що призначалися для оплати медичної допомоги, формувалися як в обіговий, так і в резервний капітал. Обіговий капітал складався із внесків та доплат, а також прибутків з майна каси та тимчасових надходжень, і спрямовувався на поточні витрати. Резервний капітал формувався із відрахувань та доплат у розмірі 5% і виконував функцію резерву обігових коштів, а у разі їх витрачання спрямовувався на поточні заходи.
Декрет Раднаркому України «Положення про страхування на випадок хвороби» від 2 травня 1919 р. запровадив страхування у вигляді допомоги на всіх осіб, котрі були зайняті в галузях народного господарства.
Страхування здійснювали загальноміські й окружні лікарняні каси за рахунок внесків працедавців (10% від фонду заробітної плати) та інших надходжень. Лікарняні каси надавали безкоштовну медичну допомогу.
Однак, керівники охорони здоров'я дійшли висновку, що паралельне існування двох медицин — страхової і державної — неможливе. Прийняте за їх пропозицією Положення «Про соціальне забезпечення працюючих» від 31 жовтня 1918 р., а також Постанова Раднаркому «Про передачу всієї лікувальної частини колишніх лікарняних кас Народному комісаріату охорони здоров'я» послужили основою для одержавлення страхових організацій і ліквідації лікарняних кас.
Система страхової медицини не отримала підтримки з боку держави і на початок 1921 р. в Україні були повністю ліквідовані лікарняні каси.
Початок другого етапу страхової медицини пов'язаний з переходом України в березні 1921 р. до нової економічної політики (НЕП), що стало для системи охорони здоров'я поступовим відступом від бюджетної системи фінансування і привело до передачі медичних закладів на фінансування місцевим бюджетам з різким скороченням фінансування та до введення часткової оплати за отриману медичну допомогу [8]. Перед закладами охорони здоров'я постала проблема пошуку нових джерел фінансування.
НЕП створив сприятливі умови для відновлення принципів страхової медицини. В Україні було організовано унікальну систему робітничої медицини. Посприяв ньому Декрет Раднаркому України від 10 грудня 1921 р. «Основне положення про соціальне забезпечення робітників та службовців на випадок тимчасової і постійної втрати працездатності та членів їх сімей на випадок хвороби годувальника». У відповідності з Декретом страхуванню підлягали робітники промислових підприємств і сільського господарства.
Поряд із допомогою з тимчасової непрацездатності, вагітності, пологів Декрет передбачав надання безкоштовної медичної допомоги застрахованим в амбулаторії, стаціонарі та в домашніх умовах, а також забезпечення ліками, бандажами, окулярами, стоматологічне протезування. Передбачалося також прикріплення медичних закладів до промислових підприємств для надання медичних послуг робітникам і службовцям. Управління медичною допомогою у структурі Наркомату охорони здоров'я України здійснював відділ робітничої медицини. Однак охорона здоров'я робітників залежала ще й від закладів Нарком - праці та органів соціального страхування. Для узгодження діяльності цих відомств на місцях створювалися губернські страхові ради, а в центрі — Українська страхова рада. З метою організації спеціалізованих видів медичної допомоги для робітників у 1923 р. було створено лікувальне бюро.
Внески працедавців у бюджет на соціальне страхування становили 28%. У структурі бюджету був страховий фонд лікарської допомоги - фонд «Г». При цьому він розглядався як дотаційний до державного бюджету і давав змогу залучати гарантовані додаткові кошти для покращення медичного обслуговування робітників та їх сімей. Головне призначення страхового фонду (85% асигнувань) — створення основного фонду лікарської допомоги для витрат на місцях органами Наркомату [3]. Із залишкової частини фонду 10% передавалося Наркомату охорони здоров'я для створення запасного фонду лікарської допомоги, а 5% — Наркомсоцзабезу, який через свої органи управління на місцях стягував з підприємств, установ, фізичних осіб податки, що призначалися для лікування застрахованих.
На відміну від республік колишнього Союзу, робітнича медицина в Україні набула значного розвитку, її мережа була тісно пов'язана з працюючими через страхові каси, фабричні та заводські комітети, представники яких входили до складу адміністративно-господарських комісій при поліклініках. Число робітничих поліклінік зросло від початку їх створення з 54 до 101 у 1923 р. Тоді ж у підпорядкування робітничій медицині перейшли всі лікувальні заклади великих промислових підприємств України, а в 1924-1925 рр. у їх системі перебувало 207 амбулаторій, 301 фабрично-заводський медпункт, 18 тубдиспансерів, 3 венерологічних диспансери, 10 санаторіїв. У 1923 р. у Харкові було відкрито перший інститут робітничої медицини [8].
В Україні було створено власну модель страхової медицини — систему робітничої медицини, але її спіткала невдача. У 1927 р. згідно з Постановою уряду «Про утвердження принципу державної охорони здоров'я» її було скасовано і розпочато функціонування державної системи охорони здоров'я з централізованою формою управління, характерною ознакою якої стало монопольне володіння наданням медичних послуг.
Медичне забезпечення населення Західної України здійснювалось у відповідності з чинним законодавством країн, що панували на той час.
Так, Угорщина, яка володіла землями Закарпаття, затвердила систему обов'язкового страхування Установою № 33 «Про забезпечення робітників на випадок хвороби». Проте медична допомога надалі залишалася платною. Відшкодування її вартості за неплатоспроможних осіб здійснювалося з громадських фондів, зокрема, з «фонду бідних», що був найскромнішим у небагатих поселеннях і округах. Оплата витрат на утримання важко хворих бідних людей здійснювалася через Державну казну і Державний лікувальний фонд.
Згідно Закону України «Про страхування» передбачено здійснення медичного страхування як в обов'язковій, так і добровільній формах [1]. Однак обов'язкове медичне страхування до цього часу не запроваджене. В Україні розроблено 4 законопроекти про обов’язкове медичне страхування, але жоден з них не був прийнятий як закон.
Обов'язкова форма медичного страхування використовується зазвичай тими країнами, де переважне значення має суспільна охорона здоров'я, а добровільна — там, де поширені приватні страхові програми.
Оскільки порядок проведення обов'язкового медичного страхування визначається законодавством і координується державними структурами, то воно має риси соціального страхування. Страхові платежі, сплачувані фізичними та юридичними особами, мають форму податку. Ця форма організації страхового фонду дає змогу планувати медичну допомогу завдяки тому, що надходження коштів до страхового фонду характеризується стабільністю.
Обов'язкове медичне страхування характеризується тим, що всі громадяни, незалежно від статі, віку, стану здоров'я, місця проживання, рівня особистого доходу мають право на отримання медичних послуг[1]. Таким чином, обов'язкове медичне страхування сприяє економічному й соціальному захисту малозабезпечених і середніх верств населення й гарантує право кожного громадянина на якісну медичну допомогу. Кошти обов'язкового медичного страхування є державною власністю. Держава забезпечує сталість системи такого страхування та є безпосереднім страхувальником для непрацюючої частини населення. Якщо від проведення обов'язкового медичного страхування створюється прибуток, то він поповнює джерела фінансових ресурсів цього страхування. Сплата страхувальниками внесків здійснюється у встановлених розмірах, рівень страхового забезпечення однаковий для всіх застрахованих.
Для обов'язкового медичного страхування характерним є жорсткий контроль з боку держави за його здійсненням, безприбутковість. Для його впровадження необхідні значні матеріальні та організаційні витрати.
Обов'язкове медичне страхування передбачає, що сплата страхових внесків може бути покладена як на підприємців, так і на працівників. Частка кожної зі сторін залежить від конкретних економічних умов проведення такого страхування та вартості медичного обслуговування.
За умовами обов'язкового медичного страхування роботодавці мають відраховувати зі своїх доходів страхові внески. За рахунок цих коштів формується страховий фонд, яким керує держава. Частково цей фонд може створюватись і за рахунок внесків, які утримуються із заробітної плати працюючих. З коштів створеного страхового фонду здійснюється відшкодування необхідного мінімального рівня витрат на лікування застрахованих працівників у разі їхньої непрацездатності через втрату здоров'я.
В основу проведення обов'язкового медичного страхування закладається базова програма обов'язкового медичного обслуговування. Ця програма визначає обсяги й умови надання медичної та лікувальної допомоги населенню, які є гарантованими державою. Програма охоплює мінімально необхідний перелік медичних послуг, гарантованих кожному громадянину, який має право ними користуватися. На основі базової програми розробляються територіальні програми обов'язкового медичного страхування.
Суб'єктами обов'язкового медичного страхування є страховики, страхувальники, застраховані, медичні установи [1].
Страховиками в системі обов'язкового медичного страхування можуть бути: Фонд загальнообов'язкового державного соціального медичного страхування (як це планується в Україні), незалежні страхові компанії (організації), які мають статус юридичної особи та ліцензію держави на право здійснювати медичне страхування. Система обов'язкового медичного страхування може передбачати або не передбачати участь у ній страхових компаній.
Фонд загальнообов'язкового державного соціального медичного страхування — це некомерційна самоврядна організація, яка є юридичною особою [12]. Займатись іншою діяльністю вона не може. Управління фондом здійснюється на паритетній основі державою та представниками застрахованих осіб і роботодавців. Передбачено, що виконавча дирекція фонду веде реєстр страхувальників та платників страхових внесків, визначає базовий розмір страхових внесків, контролює якість, достатність і доцільність медичної допомоги.
Головне призначення страхової медичної організації в системі обов'язкового медичного страхування полягає в контролі якості наданих медичних послуг та їх відповідності медико-економічним стандартам.
Під якістю медичної допомоги слід розуміти виконання медичним персоналом професійних функцій, ефективне використання ресурсів, ступінь ризику для застрахованих (небезпека травми або захворювання внаслідок медичного втручання), задоволеність пацієнта медичним обслуговуванням. Для контролю за якістю медичних послуг у страхових медичних організаціях зазвичай створюються спеціальні експертні комісії, які мають перевіряти в лікувально-профілактичних установах правильність поставленого діагнозу, а також лікування. Коли в результаті перевірки виявляться порушення з боку медичної установи, то до неї можуть бути застосовані певні санкції. Отже, страхові медичні організації захищають права та інтереси громадян під час отримання ними медичної допомоги згідно з програмою обов'язкового медичного страхування. Крім того, при потребі страхова медична організація може замінити медичну установу, в якій обслуговується застрахований.
Страхові медичні компанії здійснюють свою діяльність на основі договорів про співпрацю з медичними організаціями.
Страхові медичні організації (за умови їх залучення до цієї системи) несуть відповідальність за необґрунтовану відмову укласти договір обов'язкового медичного страхування, несвоєчасне внесення платежів зі сплати послуг медичної установи, невиконання умов договору медичного страхування.
Страхувальниками в системі обов'язкового медичного страхування для працюючого населення є роботодавці (підприємства, установи, організації; селянські (фермерські) господарства; особи, які здійснюють індивідуальну трудову діяльність; особи, які займаються підприємництвом без створення юридичної особи; громадяни, які мають приватну практику у встановленому порядку; громадяни, які використовують працю найманих працівників в особистому господарстві), для непрацюючого населення (дітей, школярів, студентів денної форми навчання, пенсіонерів, інвалідів, безробітних, які зареєстровані у встановленому порядку) — органи державного управління, виконавчої влади, місцеві адміністрації. До страхувальників в системі обов'язкового медичного страхування в Україні передбачено також включити фонд соціального страхування від нещасних випадків на виробництві та професійних захворювань України.
Застраховані — це громадяни, на користь яких укладаються договори страхування. Цим особам видається свідоцтво про загальнообов'язкове державне соціальне медичне страхування, яке вони повинні пред'являти в разі звертання за медичною допомогою.
Медичні установи як суб'єкти обов'язкового медичного страхування представляють ті медичні заклади, які мають ліцензію на право надання медичної допомоги й послуг згідно з програмою обов'язкового медичного страхування (лікувально-профілактичні установи, науково-дослідні інститути, інші установи, що надають різні види медичної допомоги). Ліцензія — це державний дозвіл медичній установі на здійснення нею певних видів діяльності та послуг за програмою обов'язкового медичного страхування. Ліцензію повинна мати будь-яка медична установа незалежно від форми власності. Крім того, вона має пройти акредитацію на відповідність встановленим професійним стандартам.
Медичні установи здійснюють свою діяльність на підставі договору зі страховими медичними організаціями, який передбачає обов'язок медичної організації надавати застрахованому контингенту медичну допомогу певного обсягу та якості в конкретні строки (у межах програми обов'язкового медичного страхування). У договорі встановлюється обсяг лікувально-діагностичної допомоги та нормативи відшкодування витрат. За надання медичних послуг медичні організації отримують плату.
Медичні установи несуть відповідальність за відмову в наданні медичної допомоги застрахованій стороні, невідповідність медичних послуг за обсягом та якістю умовам договору зі страховою медичною організацією.
Система обов'язкового медичного страхування передбачає обов'язок страхувальників щодо укладення договорів страхування, згідно з якими вони мають право на отримання медичних послуг, перелік та обсяг яких визначається програмою обов'язкового медичного страхування, у медичних установах, які ввійшли до системи обов'язкового медичного страхування. Під час укладення договору страховик видає страхувальникові страховий договір, а застрахованому — страховий поліс, який має силу договору. У договорі обов'язкового медичного страхування визначається, що страховик бере на себе зобов'язання з оплати медичних та інших послуг, які було надано застрахованим згідно з програмою обов'язкового медичного страхування. У свою чергу, страхувальник зобов'язується сплачувати внески страховику. У договорі обумовлюються розмір, строки й порядок внесення страхових внесків, строк дії договору, відповідальність сторін у разі невиконання умов договору, а також порядок вирішення спорів. Страховий поліс обов'язкового медичного страхування підтверджує право громадянина на отримання медичної допомоги за програмою обов'язкового медичного страхування.
Система обов’язкового медичного страхування реалізується на основі наступних принципів [15]:
загальність - кожен громадянин, незалежно від статі, віку, стану здоров'я, місця проживання, рівня особистого доходу, має право на отримання медичних послуг, включених в програми обов'язкового медичного страхування;
державність - кошти обов'язкового медичного страхування є власністю держави, що виступає страховиком для непрацюючого населення і здійснює контроль за збором, перерозподілом і використанням коштів фондів обов'язкового медичного страхування, забезпечує фінансову стійкість системи обов'язкового медичного страхування, гарантує виконання зобов'язань перед застрахованими особами;
некомерційний характер - весь прибуток від операцій по обов'язковому медичному страхуванню спрямовується на збільшення фінансових резервів;
обов’язковість - місцеві органи виконавчої влади і юридичні особи повинні здійснювати відрахування у встановленому розмірі в територіальний фонд обов'язкового медичного страхування в певному порядку, а також нести адміністративну відповідальність за порушення умов сплати страхових платежів.
Обов'язкове медичне страхування охоплює майже все населення й задовольняє основні першочергові потреби, але воно не може охопити весь обсяг ризиків. Тому незадоволений страховий інтерес реалізується організацією добровільного медичного страхування.
Ситуація, що склалася в Україні в сфері охорони здоров'я громадян, вимагає вжити невідкладних заходів, спрямованих на підвищення її рівня. З огляду на це, важливе значення має впровадження системи обов'язкового медичного страхування, яка забезпечила б право кожного громадянина на отримання гарантованої та якісної медичної допомоги, а також подальший розвиток добровільного медичного страхування.
1.2 Аналіз ринку обов’язкового медичного страхування в зарубіжних країнах за 2008-2010 роки
Провідна роль у зв'язці «страхова медицина» - «медичне страхування» належить обов'язковому медичному страхуванню. Його об'єктом є пов'язані зі здоров'ям і працездатністю майнові інтереси суспільства з відшкодування витрат на організацію, розвиток і здійснення медичної допомоги населенню в обсягах, передбачених відповідними гарантованими державою страховими програмами. Принцип обов'язкового страхування діє у Франції, Канаді, ФРН, США, Нідерландах, Швеції, Бельгії, Росії та інших країнах [4]. В Ізраїлі і Швейцарії переважає добровільне страхування здоров'я, а обов'язкове державне страхування існує лише для військовослужбовців і поліцейських. Обов'язкова форма використовується, як правило, у тих країнах, де переважне значення має суспільна охорона здоров'я, а добровільна - у тих країнах, де поширені приватні страхові програми.
Двадцяте століття є точкою відліку для обов’язкового медичного страхування і національної системи охорони здоров’я в країнах Європи. На початку двадцятого століття в багатьох країнах був прийнятий закон про обов’язкове медичне страхування, який скріпив відносини працівників і роботодавців, держави та її громадян.
Згідно з цим законом, внески за надання медичних послуг частково оплачували робітники і підприємці (від 25 до 40%). Держава також вносила свою лепту в систему оплати наданої медичної допомоги. Надалі динаміка фінансування визначається великою участю держави та її посиленим контролем даної сфери.
Однією з перших країн, де було запроваджено медичне страхування, є Німеччина. Система медичного страхування створена тут ще в 1881 році. Основним принципом німецької системи медичного страхування є те, що уряд не бере на себе відповідальність за фінансування охорони здоров'я, а лише надає умови для того, щоб необхідні фонди були створені працівниками та роботодавцями, а також здійснює нагляд над функціонуванням усієї системи медичного страхування. У Німеччині діє децентралізована система медичного страхування: ним займається близько 1200 страхових кас (страхових фондів) побудованих за професійним принципом (шахтарі, фермери, моряки та ін.), за територіальним принципом та ерзац-каси. Територіальні страхові каси беруть на себе страхування тих категорій населення, що не охоплені страхуванням на підприємствах. Усі три різновиди кас входять у систему керованого державою медичного страхування.
Витрати на охорону здоров'я у Німеччині постійно зростають. В 2008 році вони склали 264,3 млрд євро (11,5% ВВП), в 2009 - 278,1 млрд євро (11,6% ВВП), а у 2010 - 287 млрд євро (11,7% ВВП). Витрати у сфері загальнообов’язкового медичного страхування склали у 2008-2010 роках відповідно 151,4 млрд євро, 160,3 млрд євро та 165 млрд євро (рис. 1.2.1) [16].
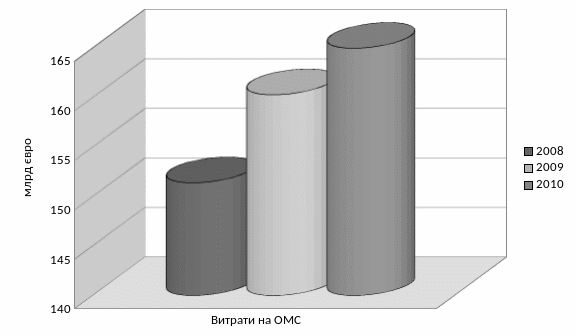
Рисунок 1.2.1 – Витрати у сфері загальнообов’язкового медичного страхування у Німеччині протягом 2008-2010 рр.
Сучасна система обов'язкового соціального медичного страхування в Німеччині покликана гарантувати хворому і членам його сім'ї збереження звичного рівня життя, нею охоплено 92% населення країни.
Соціальне обов'язкове медичне страхування передбачає [18]:
діагностику та профілактику захворювань;
лікування в амбулаторних і стаціонарних умовах;
постачання ліками і допоміжними засобами при амбулаторному та стаціонарному лікуванні;
виплату допомоги у зв'язку з тимчасовою втратою працездатності.
У Франції медичне страхування було введене в 1910 році спочатку у вигляді фондів взаємодопомоги, а починаючи з 1923 року ці фонди були перетворені у страхові компанії [18].
Провідну роль в країні відіграє обов’язкове медичне страхування. Система обов’язкового медичного страхування регламентується законом «Про обов’язкове страхування і фінансування охорони здоров’я». Працівники та підприємства в регулярному порядку сплачують внески до страхових кас.
На сьогодні у Франції існує єдина ієрархія страхових кас, діє вертикальна система медичного страхування: могутня страхова організація – Національна лікарняна каса (національна каса страхування найманих робітників), яка знаходиться під контролем Міністерства соціального забезпечення та праці й обіймає собою 78% населення, має 129 місцевих відділень, кожне з яких відповідає за страхування в окремому регіоні і не конкурує між собою [18]. Місцеві відділення мають певну автономію, але, в цілому, підлягають адміністративному контролю з центру. Страхування в касах здійснюється за територіальним принципом, тому клієнти позбавлені права вибору страхової організації.
Окрім страхових кас у Франції існують численні товариства взаємодопомоги, які здійснюють додаткові до обов’язкового види страхування, наприклад, оплата медикаментозної та стоматологічної допомоги.
Обов’язковим медичним страхуванням у Франції на сьогодні охоплено 80% громадян. Французи певну частину своєї заробітної плати відраховують на медичне страхування (вірніше, лише третя частина внеску покривається за рахунок громадян, дві третини – за рахунок роботодавця).
Цей вид соціального захисту населення є обов'язковим для всіх категорій працівників і службовців. Здійснюється обов'язкове страхування студентів і школярів. Окремі категорії громадян самостійно купують страховий медичний поліс. На практиці використовуються колективні й індивідуальні страхові договори, що укладаються для покриття трьох основних ризиків: смерті, тимчасової непрацездатності, інвалідності чи хвороби. Більшість страхових компаній віддає перевагу комплексному страхуванню.
Медичне страхування у Франції існує не само по собі, а є частиною соціального страхування. Всі, хто працює, отримують соціальну страховку з обов’язковим її атрибутом – страховою карткою, яка забезпечує застрахованій особі та членам її сім’ї доступ до медичного сервісу без додаткової оплати.
Німецька і французька моделі мають такі спільні риси [17]:
обов’язковий характер страхування;
доступність для всього населення незалежно від ступеня ризику;
застосування сучасних технологій;
суспільна солідарність;
участь держави в оплаті вартості лікування та ліків.
У Нідерландах медичне страхування зародилось у 1901 році і на той час являло собою декілька сотень товариств взаємодопомоги та страхових компаній. Деякі були великими, але більшість – маленькими організаціями, які представляли інтереси населення невеликого міста, підприємства. У 1940 році почалося впровадження керованого медичного страхування, яке вимагало стандартизації у створенні системи медичного страхування, у зв'язку з чим більшість невеликих компаній об'єднались у страхові фонди. Діяльність територіальних страхових організацій зараз регулюється Центральною Радою страхових фондів, що складається із представників роботодавців, профспілок, медичних асоціацій, органів управління. Більша частина населення була включена в систему керованого страхування з наданням права самостійно вибирати страхову компанію.
До 1990 року 60% населення Нідерландів знаходилось в системі регульованого страхування. Більш як 30% населення були застраховані у приватних страхових компаніях [17].
Реформи, проведені на початку 90-х років, відомі під назвою «план Деккера», замінили напрацьовані фрагментарні страхові програми на універсальну систему обов'язкового медичного страхування. Запроваджена єдина для всіх категорій населення ставка страхового внеску, розрахована як відсоток від фонду прибутку і не відображає індивідуальні ризики. Зібрані на цій основі кошти акумулюються у страховому фонді і потім повертаються страховику, якого вибрав клієнт, або страхувальник, що репрезентує його інтереси.
Зараз у Нідерландах більшість населення охоплено обов'язковим медичним страхуванням через лікарські фонди. Фінансування медичної допомоги в основному лежить на товариствах медичного страхування (лікарські фонди) і приватних страхових компаніях. Лікарські фонди укладають договори з лікарями загальної практики на індивідуальній основі чи з лікарями-фахівцями на основі оплати за послуги.
Понад 60% населення і державні службовці, пенсіонери, робітники, утриманці і члени їхніх родин з доходом нижче щорічно встановленого рівня підлягають обов’язковому медичному страхуванню.
Обов'язкове медичне страхування надає його учасникам право на лікування в лікарні, на отримання медичної та, в обмеженій кількості, зуболікарської допомоги, а також право на отримання допоміжних пристосувань, ліків та перев'язувальних засобів, а також на реабілітаційне лікування.
У Росії з 1 січня 1993 року набрав чинності закон «Про медичне страхування громадян у російській Федерації», відповідно до якого медичне страхування здійснюється у двох формах: обов’язкові та добровільній.
Система обов'язкового медичного страхування у Росії створена з метою забезпечення конституційних прав громадян на отримання безкоштовної медичної допомоги.
Обов’язкове медичне страхування є складовою частиною державного соціального страхування і забезпечує всім громадянам Російської Федерації рівні можливості в отриманні медичної і лікарської допомоги, що надається за рахунок коштів обов'язкового медичного страхування в обсязі і на умовах, відповідних програмам обов'язкового медичного страхування, і здійснюється за двома видами [17]:
страхування працюючого населення. Страхувальниками є всі господарюючі суб’єкти, незалежно від форми власності, й організаційно-правових форм діяльності; індивідуальні підприємці; громадяни,які займаються приватною практикою; громадяни, які використовують працю найманих робітників; люди творчих професій, не об’єднані у творчі колективи.
Страхові внески складають 3,6% нарахованої заробітної плати і зараховуються на спеціальний рахунок у Центральному банку РФ. Від сплати внесків звільняються організації інвалідів і підприємства, в яких пенсіонери та інваліди складають не менше 50%.
страхування непрацюючого населення. Страхувальниками є уряди республік у складі РФ і місцева адміністрація. Внески сплачуються із засобів місцевого бюджету.
Для реалізації державної політики у сфері обов'язкового медичного страхування станом на 1 січня 2011 року здійснювали діяльність Федеральний фонд і 84 територіальних фондів обов'язкового медичного страхування, 107 страхових медичних організацій, що мають статус юридичної особи, і 246 філій страхових медичних організацій, 8142 самостійні медичні організації.
Чисельність громадян, застрахованих по обов'язковому медичному страхуванню, склала 142,3 млн. чоловік, у тому числі 58,8 млн. працюючих громадян, застрахованих 9 млн. роботодавців, і 83,4 млн. непрацюючих громадян.
У рамках обов’язкового медичного страхування громадянам Росії гарантується [17]:
забезпечення первинної медичної допомоги, включаючи швидку медичну допомогу, діагностику та лікування в амбулаторних умовах;
заходи з профілактики захворювань;
стаціонарна допомога;
здійснюється оплата ліків і медикаментів у стаціонарі і при наданні швидкої і невідкладної допомоги.
До переліку захворювань і послуг, що покриваються загальним медичним страхуванням, не входять спеціальні види медичної допомоги, не пов’язані безпосередньо зі станом здоров’я, наприклад, косметичні операції, операції по зменшенню короткозорості, протезування зубів. Такі медичні послуги мають покриватися добровільним медичним страхуванням або оплачуватися особисто.
Фонди суспільного медичного страхування витрачаються не тільки на оплату рахунків медичних установ, а й на такі цілі:
фінансування цільових програм, наприклад, пов’язаних з профілактикою та лікуванням соціально небезпечних захворювань;
підтримка роботи центрів боротьби за СНІДом, будинків дитини, дитячих санаторіїв, молочних кухонь;
надання медичної допомоги при масових захворюваннях, у зонах стихійних лих та катастроф.
У разі відмови підприємства або організації укладати договір медичного страхування закон передбачає відповідну суму стягнень через суд.
Взаємовідносини між страхувальником і страховою медичною організацією реалізується через страхові внески. По обов'язковому медичному страхуванню вони встановлюються як ставки платежів у розмірах, що покривають витрати на виконання програм ОМС.
Обов'язкове медичне страхування будується на системі договорів між суб'єктами страхування, що відбивають права, обов'язки і відповідальність сторін. Пацієнт отримує можливість вибору незалежного захисника своїх інтересів при отриманні медичної допомоги.
Кожному застрахованому або страхувальникові в порядку, встановленому договором ОМС, страхової медичної організацією видається страховий медичний поліс обов'язкового медичного страхування. На території РФ діє страховий поліс обов'язкового медичного страхування єдиного зразка.
Аналіз системи охорони здоров’я з Росії показує, що вона впроваджує модель охорони здоров’я обов’язкову за правовим статусом, змішану за джерелами фінансування, загальну за охопленням населення і видами медичної допомоги.
Розглянувши різні системи медичного страхування зарубіжних країн світу, очевидним є той факт, що кожна розглянута нами країна має певний, особливий вид страхування. І тому не існує універсальної моделі, яка б підходила усім країнам. Кожна держава повинна розробити, запровадити найбільш оптимальну для громадян модель медичного страхування і забезпечити реалізацію та контроль за нею. Звичайно, це не виключає можливості та потреби її реформування, але якнайшвидше впровадження оновленого медичного страхування дозволить країні розвиватися далі.
