
- •Кариес цемента мкб: к02.2 Кариес цемента
- •Мкб: к04.4 Острый апикальный периодонтит пульпарного происхождения
- •Пульпарного происхождения
- •Хронический гранулирующий периодонтит мкб: к04.5 Хронический апикальный периодонтит (апикальная гранулема)
- •VIII. Профилактика внутрибольничных инфекций.
- •Vih.III. Кабинет и оборудование.
- •VIII.V. Контроль качества дезинфекционно-стерилизационных мероприятии.
Хронический гранулирующий периодонтит мкб: к04.5 Хронический апикальный периодонтит (апикальная гранулема)
I посещение
Жалобы на потемнение коронки зуба 2.2.
Анамнез: зуб лечен по поводу осложнения кариеса несколько лет назад, неоднократно возникали боли, но за помощью пациент не обращался. Объективно: на дистально-нёбной поверхности зуба 2.2 пломба с дефектом краевого прилегания, коронка зуба темного цвета. Перкуссия безболезненна, на слизистой оболочке в области проекции верхушки корня зуба 2.2 рубец от свища, пальпация переходной складки безболезненна. На внутри-ротовой контактной рентгенограмме определяется дефект коронки зуба 2.2, заполненный рентгеноконтрастным материалом, сообщающийся с полостью зуба, корневой канал запломбирован на 3/4 длины с дефектами наполнения, в периапикальных тканях очаг деструкции костной ткани с нечеткими контурами размером 4x5 мм.
Диагноз: Хронический гранулирующий периодонтит зуба 2.2 (МКБ: К04.5 Хронический апикальный периодонтит) Лечение: удаление пломбы, распломбирование корневого канала с применением сольвадента, инструментальная обработка корневого канала «Crown-down» техникой (/ - 22,7 мм, № 40), медикаментозная обработка 3% р-ром гипохлорита натрия, временная обтурация канала каласептом, пломба - «Кемфил супериор». На приём через две недели.
Подпись студента
Подпись ассистента (врача)
II посещение
Жалоб на боли в зубе 2.2 нет.
Анамнез: корневой канал зуба 2.2 пломбирован каласептом по поводу хронического гранулирующего периодонтита.
Объективно: временная пломба сохранена, перкуссия безболезненна, переходная складка бледно-розового цвета.
Диагноз: Хронический гранулирующий периодонтит зуба 2.2 Лечение: удаление коронковой и корневой пломбы, медобработка корневого канала 2% р-ром хлоргексидина, высушивание, пломбирование виэдентом с гуттаперчевыми штифтами методом латеральной конденсации. Рентген-контроль: корневой канал зуба 2.2 запломбирован на всём протяжении без дефектов наполнения. Прокладка - «Vitrebond», восстановление коронки «Filtek Z 250». Повторный осмотр через б м-цев.
Подпись студента
Подпись ассистента (врача)
ХРОНИЧЕСКИЙ ГРАНУЛИРУЮЩИЙ ПЕРИОДОНТИТ (со свищом) МКБ: К04.62 Периапикальный абсцесс со свищом
I посещение
Жалобы на неприятные ощущения в зубе 3.7 при приеме твердой пищи, запах изо рта.
Анамнез: ранее зуб 3.7 не лечен. Когда-то зуб болел, но боли стихли после приема обезболивающих средств, за помощью не обращалась. Объективно: на жевательной поверхности зуба 3.7. глубокая кариозная полость. Полость зуба вскрыта, зондирование, реакция на холодное безболезненны, перкуссия слабо болезненная. По переходной складке определяется свищ без отделяемого, окружающая слизистая незначительно гипере-мирована. На R-rp корневые каналы зуба 3.7 прослеживаются на всем протяжении, в области верхушки дистального корня наблюдается деструкция костной ткани с нечеткими контурами размером 5><5 мм, у верхушки медиального корня деформация периодонтальной щели. Диагноз: Хронический гранулирующий периодонтит зуба 3.7 (МКБ: К04.62 Периапикальный абсцесс со свищом). Лечение: препарирование кариозной полости, раскрытие полости зуба, расширение устьев корневых каналов, хемо-механическая обработка корневых каналов «Crown-down» техникой (до №25, / - 22 мм) с применением геля с ЭДТА. Ирригация каналов 3% р-ром гипохлорита натрия, высушивание, в каналы введен «Гриназоль» под временную пломбу из искусственного дентина на сутки.
Подпись студента
Подпись ассистента (врача)
44
45
II посещение
Жалоб на боли в области зуба 3.7 нет
Анамнез: сутки назад начато лечение по поводу хронического гранулирующего периодонтита - в каналах оставлен «Гриназодь». зуб не болел. Объективно: пломба сохранена, перкуссия безболезненна. Диагноз: Хронический гранулирующий периодонтит зуба 3.7 Лечение: удаление повязки, медикаментозная обработка каналов 3% р-ром гипохлорнта натрия, высушивание, пломбирование «Гуттасилер плюс» с гуттаперчевыми штифтами методом латеральной конденсации. На R-rp корневые каналы зуба 3.7 запломбированы на всем протяжении без дефектов наполнения до физиологической верхушки. Прокладка - «Адгезор», пломба - «Призма». Проведена шлифовка и полировка пломбы.
Подпись студента
Подпись ассистента (врача)
ХРОНИЧЕСКИЙ ГрАНУЛЕМАТОЗНЫЙ ПЕРИОДОНТИТ
МКБ: К04.5 Хронический апикальный периодонтит
(апикальная гранулема)
I посещение
Жалобы на выпадение пломбы из зуба 3.5.
Анамнез: несколько лет назад зуб 3.5 лечен по поводу осложнения кариеса, пломба выпала неделю назад, зуб не болел. Зуб готовится под опору в мос-товидном протезе.
Объективно: на жевательно-медиальной поверхности зуба 3.5 глубокая кариозная полость с остатками пломбировочного материала, после препарирования полость зуба широко раскрыта, на устье корневого канала пломбировочный материал. Перкуссия безболезненна, слизистая оболочка в области верхушки корня без патологических изменений. На R-rp корневой канал зуба 3.5 запломбирован на % длины, в апикальной части корневого канала определяется сепарированный инструмент, выходящий заапнкаль-но. в области верхушки зуба 3.5 отмечается очаг деструкции костной ткани с чёткими контурами размером 5x5 мм. Диагноз: Хронический гранулематозный периодонтит зуба 3.5
(МКБ: К04.5 Хронический апикальный периодонтит) Лечение: препарирование кариозной полости, распломбирование корневого канала на 2/3 длины, хемо-механическая обработка, извлечь остатки инструмента и пройти канал на полную рабочую длину не удалось. Медикаментозная обработка канала 3% р-ром перекиси водорода, повязка их искусственного дентина. Назначен депофорез с гидроокисью меди-кальция №3.
Подпись студента
Подпись ассистента (врача)
II посещение
Жалоб на боли в зубе 3.5 нет.
Анамнез: пациент лечится по поводу хронического гранулематозного периодонтита зуба 3.5. Проведено 3 сеанса депофореза гидроокиси меди-кальция с пломбированием канала атацамит - цементом. Зуб не болел. Объективно: повязка сохранена, перкуссия безболезненна, переходная складка в области зуба 3.5 спокойна. На R-rp проходимая часть канала заполнена пломбировочным материалом без дефектов наполнения. Диагноз: Хронический гранулематозный периодонтит зуба 3.5 Лечение: удаление повязки, восстановление зуба витремером. Рекомендована операция апекоэктомни.
Подпись студента
Подпись ассистента (врача)
КОРНЕВАЯ КИСТА МКБ: К04.8 Корневая киста периапикальная
I посещение
Жалоб на боли в зубе 2.1 нет.
Анамнез: ранее пациент по поводу зуба 2.1 не обращался, время образования кариозной полости не помнит, зуб никогда не беспокоил. Объективно: на медиально-небной поверхности зуба 2.1 кариозная полость средней глубины, зуб имеет сероватый оттенок. Зондирование, реакция на холодное, перкуссия безболезненны, по переходной складке в области зуба 2.1 определяется болезненное выбухание. ЭОД 120 мкА. На R-rp корневой канал зуба 2.1 прослеживается на всём протяжении, в периапикальных тканях очаг деструкции костной ткани размером 1x1,2 см с чёткими контурами. Диагноз: Корневая киста зуба 2.1
(МКБ: К04.8 Корневая киста периапикальная) Лечение: препарирование кариозной полости, вскрытие и раскрытие полости зуба, удаление распада пульпы под ванночкой из 3% р-ра гипохло-рита натрия, хемо-механическая обработка корневого канала «Step-down» техникой (до №40. /-23 мм). Ирригация 3% р-ром гипохлорита натрия, в канале оставлена турунда с крезофеном под повязку из водного дентина на 3 суток.
Подпись студента
Подпись ассистента (врача)
II посещение
Жалоб на боли в зубе 2.1 нет.
Анамнез: пациент лечится по поводу корневой кисты от зуба 2.1 (второе
посещение).
Объективно: повязка сохранена, перкуссия безболезненна, переходная
складка в области зуба 2.1 спокойна.
. 46
47
Диагноз: Корневая киста зуба 2.1
Лечение: удаление повязки, медикаментозная обработка корневого канала 2% р-ром хлоргексидина, пломбирование внэдентом с гуттаперчевыми штифтами методом латеральной конденсации. На R-rp корневой канал запломбирован до верхушки с незначительным выведением пасты заапп-кально. Наложена прокладка - «Цемион». пломба - «Унирест». Пациент направлен в хирургический кабинет для проведения цистэктомии.
Подпись студента
Подпись ассистента (врача)
ОБОСТРЕНИЕ ХРОНИЧЕСКОГО ГРАНУЛИРУЮЩЕГО
ПЕРИОДОНТИТА
МКБ: К04.7 Периапикальный абсцесс без свища
I посещение
Жалобы на постоянные боли в области зуба 2.5, припухлость щеки слева, головную боль, повышение температуры тела до 37,2°С. Анамнез: данные жалобы появились 2 дня назад после переохлаждения, зуб 2.5 лечен полгода назад по поводу кариеса.
Объективно: видимая асимметрия лица за счет припухлости щеки слева, отек мягкий, кожа собирается в складку, температура тела 37,1° С. зуб 2.5 имеет сероватый оттенок. На вестибулярной поверхности в пришеечной области зуба 2.5 пломба удовлетворительного качества, вертикальная и горизонтальная перкуссия зуба резко болезненна. Слизистая оболочка в области верхушки корня зуба 2.5 гиперемирована, отёчна, сглажена, при пальпации определяется флюктуация.
На R-rp корневой канал зуба 2.5 прослеживается на всём протяжении, не запломбирован, в области верхушки очаг деструкции костной ткани с нечёткими контурами размером 3 * 3 мм. Д-з: Обострение хронического гранулирующего периодонтита зуба 2.5
(МКБ: К04.7 Периапикальный абсцесс без свища) Лечение: под инфильтрационной анестезией Sol. Septanesti 1:100000 - 0,5 ml проведена трепанация коронки зуба 2.5, раскрытие полости зуба, удаление распада пульпы из корневого канала, получено обильное гнойное отделяемое, ирригация 2% р-ром хлоргексндина, зуб оставлен открытым. Пациентка направлена в хирургический кабинет для проведения разреза по переходной складке.
Назначено: табл. парацетамола по 0,5 * 3 раза в день; капсулы линкомици-на по 0,5 х 3 раза в день в течение 7 дней, содовые ванночки.
Подпись студента
Подпись ассистента (врача)
II посещение
Жалоб на боли в зубе 2.5 нет.
Анамнез: пациентка лечится по поводу обострения хронического гранулирующего периодонтита зуба 2.5, состояние улучшилось. Объективно: общее состояние удовлетворительное. Перкуссия зуба 2.5 слабо болезненна, слизистая оболочка в области зуба 2.5 незначительно i нперемирована, отделяемого из разреза нет.
Д-з: Обострение хронического гранулирующего периодонтита зуба 2.5 Лечение: окончательная препаровка кариозной полости, инструментальная обработка корневого канала «Crown-down» техникой (/- 21мм, № 40), ирригация 2 % р-ром хлоргексидина. временное пломбирование каласептом, пломба из «Ketak-molar». На приём через 2 недели.
Подпись студента
Подпись ассистента (врача)
Ш посещение
Жалоб на боли в зубе 2.5 нет.
Анамнез: пациентка лечится по поводу обострения хронического гранулирующего периодонтита зуба 2.5, канал запломбирован каласептом 2 недели назад, не болел.
Объективно: повязка сохранена, перкуссия зуба 2.5 безболезненна, переходная складка в области зуба 2.5 бледно-розового цвета. Д-з: Обострение хронического гранулирующего периодонтита зуба 2.5 Лечение: удаление коронковой и корневой пломбы, медобработка корневого канала 3% р-ром перекиси водорода, высушивание, пломбирование эпоксидным силером с гуттаперчевыми штифтами методом латеральной конденсации. На R-rp корневой канал зуба 2.5 запломбирован до анатомического апекса. Наложение прокладки - «Бейзлайн». пломбы - «Дегу-филл», шлифовка, полировка.
Подпись студента
Подпись ассистента (врача)
48
49
Ш. НАПРАВЛЕНИЕ НА ОБСЛЕДОВАНИЕ
В ФИЗИОТЕРАПЕВТИЧЕСКИЙ КАБИНЕТ Направляется Петров ИЛ., 1980 г.р. Домашний адрес ум. Кирова 35-5 На флюктуирующие токи№ 5 в области зуба 3.6 Диагноз: Острый верхушечный периодонтит зуба 3.6
Дата 14.07.11г. Врач Ефремова Е.К.
* * *
В РЕНТГЕНОЛОГиЧЕСКИЙ КАБИНЕТ Направляется Петров И.А., 1980 г.р. Домашний адрес ул. Кирове! 35-5 На рентгенографию зуба 3.6
Диагноз: Хр. простой пульпит 3.6, контроль пломбирования каналов Дата 14.07.11г. Врач Ефремова Е.К.
ГУ. АНАЛИЗ РЕНТГЕНОГРАММЫ
I. Общий осмотр рентгенограммы 1 .Оценка качества снимка (удовлетворительное, неудовлетворительное).
2.Указание методики исследования (внутриротовая контактная, внутри-ротовая вприкус, ортопантомограмма, визиограмма и т.д.). 3. Определение заснятой области.
П. Детальное изучение снимка.
Определение отсутствующих зубов и состояние соответствующих им лунок.
Наличие протезов и их характер.
3. Количество зубов и корней, положение, величина, форма коронки и корня каждого зуба:
а) состояние контуров коронки и корня;
б) состояние полости зуба и корневого канала (просвет канала, угол и радиус кривизны, облитерация, дентиклн. остатки корневой пломбы, плот ность обтурации, сломанные инструменты и т.д.);
в) структура тени зуба;
г) степень сохранности или нарушения кортикальной пластинки;
д) состояние периодонтальной щели:
е) наличие деструктивных изменений костной ткани у верхушек корней, фуркации корней и межзубных перегородок.
Ш. Формулировка заключения.
50
РЕНТГЕНОВСКАЯ СИМЕОТИКА ЗАБОЛЕВАНИЙ И ПОВРЕЖДЕНИЙ ЗУБО-ЧЕЛЮСТНОГО АППАРАТА. I. Аномалии количества зубов (корней):
адентия частичная, полная,
сверхкомплектные зубы,
увеличение, уменьшение числа корней. П. Изменение положения зубов:
ретенция (частичная, полная),
дивергенция корня (конвергенция корня),
выстояние зуба - синдром Попова-Годона,
вывих зуба.
III. Изменение величины и формы зубов:
гиперцементоз,
резорбция (деструкция), резекция верхушки корня.
истончение корня,
искривление корня,
булавовидная верхушка корня,
зубы Гетчинсона,
стираемость зубов.
IV. Изменения в области лунки отсутствующего зуба:
отломок корня зуба,
костный отломок альвеолярного отростка.
V. Изменение контуров коронки и корня:
краевой кариес (деструкция),
зубной камень,
прерыв контура.
VI. Изменения корневого канала:
сужение,
расширение,
не прослеживается.
VII. Изменение структуры тени зуба:
глубокий кариес щёчной (язычной) поверхности,
пломбировочный материал леченных зубов,
дентикли, обызвестление пульпы.
VIII. Изменение пернодонтальной щели:
расширение (ограниченное, диффузное),
сужение (ограниченное, диффузное),
отсутствие (при деструкции кортикальной пластинки лунки, гиперцементозе).
ГХ. Изменение кортикальной пластинки лунки:
1. разрушение кортикальной пластинки и прилежащего участка
кости,
2. утолщение (склероз).
51
3. прерыв. X. Изменение структуры кости:
деструкция,
остеопороз,
остеосклероз,
остеонекроз,
секвестрация.
линия перелома.
XL Изменение контура нижнего края нижней челюсти:
краевая деструкция (узурация).
периостальные наложения,
прерыв контура.
V. ОСНОВНЫЕ ПОКАЗАТЕЛИ РАБОТЫ ВРАЧА-СТОМАТОЛОГА ТЕРАПЕВТА (из расчёта 5,5 часов рабочего времени в день при 6-ти дневной рабочей неделе)
КОЛИЧЕСТВЕННЫЕ:
Среднее количество посещений в день.
Среднее количество наложенных пломб в день.
Среднее количество санированных пациентов в день.
Среднее количество УЕТ, выработанных в день.
КАЧЕСТВЕННЫЕ:
Удельный вес первичных пациентов (%).
Удельный вес санированных пациентов от числа первично обратившихся (%).
Среднее число посещений на одну пломбу, в т.ч. по поводу кариеса, пульпита, периодонтита.
Среднее количество УЕТ на 1 посещение.
Среднее количество УЕТ на 1 пломбу.
Соотношение неосложнённого кариеса к осложнённому.
Удельный вес пульпитов, вылеченных под анестезией (%).
Удельный вес законченных пульпитов (периодонтитов) (%).
Удельный вес проведения профессиональной гигиены у первичных пациентов (%).
10.Удельный вес пломб по видам материалов (композиты: световые,
химические: СИЦ, амальгама и т.д.) от общего числа наложенных
пломб (%). 11 .Удельный вес рентгенологического контроля после пломбирования
корневых каналов (%). 12.Удельный вес применяемых современных технологий (по видам)
(%).
VT. УЧЁТНО-ОТЧЁТНАЯ ДОКУМЕНТАЦИЯ ВРАЧА -СТОМАТОЛОГА ТЕРАПЕВТА:
Медицинская карта стоматологического больного Ф.№043/у - единая для всех видов приёма: обязательные вкладыши: осмотра на он-копатологию. учёта рентгенонагрузки. результатов микрореакций. Юридический документ - не выдаётся на руки пациенту, хранится в учреждении 5 лет, затем на 75 лет сдаётся в архив.
Листок ежедневного учёта работы врача-стоматолога (зубного врача) стоматологической поликлиники, отделения, кабинета Ф.№037/у-88.
Сводная ведомость учёта работы врача-стоматолога (зубного врача) стоматологической поликлиники, отделения, кабинета Ф.№039/у-88.
VII. ПРИНЦИП РАБОТЫ «В ЧЕТЫРЕ РУКИ».
Руководитель отдела ВОЗ по подготовке и использованию вспомогательного персонала доктор Sharon считает, что помощник стоматолога -это специалист, имеющий специальную подготовку к выполнению ограниченного и строго определённого ряда процедур в полости рта больного.
Существует мнение, что необходимо чёткое разграничение функций помощника и врача. Стоматолог выполняет сложные (или так называемые «необратимые манипуляции»): препаровка полости, проводниковое обезболивание, экстирпация пульпы, пломбирование корневых каналов и, т.д., а помощник проводит всю подготовительную работу («обратимые манипуляции»). По мнению различных авторов на помощника стоматолога можно возложить снятие зубных отложений, местное применение фторсодержа-щих препаратов, герметизацию фиссур, наложение нижних слоев пломбы, полировку пломб, проведение инфильтрационной анестезии, инъекции лекарственных веществ, аппликации, орошения, физиотерапевтические и диагностические процедуры: ЭОД, электрофорез, вакууммассаж, рентгенологическое обследование и т.д.
Таким образом, использование вспомогательного персонала является значительным резервом в увеличении производительности труда врача-стоматолога, а также существенно повышает качество проводимого лечения.
Технология стоматологического приёма «в четыре руки» зародилась в 60-е годы. Основные задачи принципа работы «в четыре руки»:
повышение производительности труда без ухудшения качества работы;
снижение усталости стоматолога на фоне стресса в течение трудового дня.
Эти задачи предполагают пять основных составляющих:
Работа сидя.
Помощь ассистентов.
52
53
Организация и регулирование каждого компонента стоматологического приёма (предварительный анализ, планирование, менеджмент, оценка).
Максимальное упрощение рабочих моментов на приёме.
5. Профилактика инфекционных заражений (MFEKTION CONTROL). Преимущества технологии работы «в четыре руки»:
Работа врача и ассистента максимально комфортна.
Высокая производительность труда за счёт разделения функции врача и ассистента.
Максимальное использование знаний и навыков опытного врача.
Возможность применения качественных медицинских технологий.
Хорошая адаптация пациента в горизонтальном положении.
Сохранение здоровья и продление сроков активной практики врача за счёт рациональной организации рабочего места и трудовой разгрузки за счёт ассистентов.
В США был сделан ряд серьёзных изучений движения тела стоматолога во время работы. Сидячая позиция врача признана наиболее выгодной с точки зрения механики. Однако, не менее важно, как сидеть стоматологу и ассистенту. Основная суть сидячей работы - находиться в сбалансированной позе, так как это даёт возможность прилагать усилия, используя вес тела. При перемещении центра тяжести тела вправо происходит нарушение координации позвоночного столба, что в свою очередь приводит к изменениям не только в межпозвоночных дисках, околовертебральных мышцах, но и в нервных волокнах и внутренних органах.
«Удобство» рабочей позы - это субъективный критерий, отражающий опыт, привычки субъекта, а «физиологический» комфорт функциональных систем - это объективный критерий. Основная причина усталости стоматолога - вьшолнение ненужных, лишних действий. Доктором Д. Честиным предложена классификация движений в стоматологии:
класс - движение пальцев;
класс - движение пальцев, кисти;
класс - движение пальцев, кисти и локтя;
класс — движение всей руки от плеча:
класс - движение всей руки и повороты тела.
Главная идея этой классификации - свести до минимума движения 4 и 5 классов. Эти движения отнимают много времени и сильнее других вызывают усталость. Они заставляют врача переводить взгляд с освещенного операционного поля на неосвещённые предметы и обратно, что утомляет глаза и к концу рабочего дня вызывает головную боль. Сократить движения 4 и 5 класса помогает ассистент.
Западные школы рекомендуют несколько позиций врача, ассистента и пациента. Существуют также рекомендации ВОЗ. Обобщающей рекомен дацией является применение горизонтальной позиции пациента. В лежа чем положении целесообразно лечить пациентов в основном в тех случаях, когда действия врача занимают много времени (более 10 мин.). Не реко мендуется лечить в лежачем положении беременных женщин, пожилых людей, пациентов, имеющих проблемы с позвоночником и заболевания дыхательных путей. „
Угол горизонтального положения кресла не должен превышать 20-25 . Причём, при лечении зубов нижней челюсти угол должен приближаться к 25е. а при лечении зубов верхней челюсти - 5-10°.
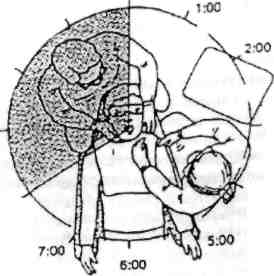
Стоматолог сидит непосредственно за головой пациента в положении «8-12 часов» на абстрактном циферблате. Ноги пациента находятся при этом в положении «6 часов», по центру туловища проходит воображаемая ось (рис 1).
11:00
10:00
3:00
9:00
4:00
8:00
12:00
Рис. 1. Положение врача.
Стопы врача должны стоять на полу, угол голеностопного сустава должен составлять 90°, угол согнутого коленного сустава - от 90 до 105 . Бедро врача находится чуть ниже подголовника кресла, поэтому пациент как бы возлежит на коленях врача.
Локти врача должны быть на высоте головы пациента и всегда находиться как можно ближе к телу, в противном случае увеличивается нагрузка на позвоночник и суставы верхних конечностей. Руки врача всегда зафиксированы: левая рука опирается на голову или лоб пациента, правая имеет точку опоры в ротовой полости.
54
55
Н аклон
тела врача вперёд может составлять не
более 20°. Наклон головы определяется
по положению франкфуртской горизонтали
оператора (линии, соединяющей край
глазницы с козелковой точкой). Угол
между ней и полом должен составлять
45°. Чтобы обеспечить работу в правильном
положении стоматолог должен следовать
простому правилу: правилу параллели,
т.е. поддерживать фронтальную поверхность
своего лица в параллельном
положении к поверхности препарируемого
зуба, тогда линия от
глаз врача к поверхности зуба (или его
отображения, если используется зеркало)
приближается к перпендикуляру. Только
таким образом стоматолог
может работать в положении «контроля
пальцем» на любой поверхности
зуба.
аклон
тела врача вперёд может составлять не
более 20°. Наклон головы определяется
по положению франкфуртской горизонтали
оператора (линии, соединяющей край
глазницы с козелковой точкой). Угол
между ней и полом должен составлять
45°. Чтобы обеспечить работу в правильном
положении стоматолог должен следовать
простому правилу: правилу параллели,
т.е. поддерживать фронтальную поверхность
своего лица в параллельном
положении к поверхности препарируемого
зуба, тогда линия от
глаз врача к поверхности зуба (или его
отображения, если используется зеркало)
приближается к перпендикуляру. Только
таким образом стоматолог
может работать в положении «контроля
пальцем» на любой поверхности
зуба.
Расстояние между глазами врача и лицом пациента составляет приблизительно 40-50 см. При движении в направлении пациента врачу необходимо поворачивать одновременно голову и плечи, количество самостоятельных поворотов головы следует ограничить до минимума, т.к. при этом усиливается нагрузка на шейный отдел позвоночника.
В положении «9 часов» лечится область верхней челюсти. Зеркало при этом держат в левой руке, опираясь на лоб пациента. Если врач занимается вестибулярными или оральными поверхностями премоляров и моляров, то голову пациента необходимо поворачивать так, чтобы видеть эти поверхности напрямую.
В положении «10 часов» врач работает в основном с зубами на нижней челюсти слева, но может работать и на всём нижнем ряду.
В положении «11 часов» врач работает с зубами на нижней челюсти справа, а с зеркалом - справа на верхней челюсти.
В положении «12 часов» врач лечит все зубы как верхней, так и нижней челюсти.
Ассистент располагается в позиции «от 2 до 5 часов». Рабочий стол ассистента располагается от его правой руки (рис.2).
Стул ассистента необходимо отрегулировать таким образом, чтобы стопы располагались на ножной опоре, угол сгиба в коленных суставах приближался к 90°, бёдра были параллельны полу, а сам ассистент находился на 10-15 см выше уровня врача для удобного обзора операционного поля, при этом шея и спина должны быть выпрямлены. Опорный барьер стула должен располагаться ниже уровня рёбер ассистента (рнс.З).

Рис. 3. Расположение ассистента на специальном стуле.
Между «5 и 8 часами» находится «зона передачи», где происходит передача инструментов (как от ассистента врачу, так и наоборот) специальными приёмами захвата. Одно из преимуществ при этом состоит в том, что пациент не видит инструментария (рис.4).


Рис. 4. Зона передачи инструментария.
56
57
Е щё
Kilpatrik
(1964) обращал
внимание врачей, что неправильное
удержание инструмента может привести
к судорогам и триммеру рук и пальцев.
Причиной этому служит кумулятивная
(накапливающаяся) травма,
которая вызывается постоянным
напряжением, сдавленней сухожилий,
мышц, нервов. Наиболее распространённый
тип кумулятивной травмы -синдром
запястного каната. Это заболевание
является результатом сжатия срединного
нерва в поперечном запястном канале.
Stitik
(1999) назвал
этот синдром эпидемией среди
стоматологических работников.
щё
Kilpatrik
(1964) обращал
внимание врачей, что неправильное
удержание инструмента может привести
к судорогам и триммеру рук и пальцев.
Причиной этому служит кумулятивная
(накапливающаяся) травма,
которая вызывается постоянным
напряжением, сдавленней сухожилий,
мышц, нервов. Наиболее распространённый
тип кумулятивной травмы -синдром
запястного каната. Это заболевание
является результатом сжатия срединного
нерва в поперечном запястном канале.
Stitik
(1999) назвал
этот синдром эпидемией среди
стоматологических работников.
Для профилактики синдрома запястного канала необходимо:
следить за правильностью захвата инструмента и опорой руки.
удерживать запястье на прямой линии с предплечьем,
избегать инструментов с тонкой ручкой и гладкой поверхностью ручки,
проводить расслабляющие упражнения. Передача (подача) инструментов является одной из наиболее важных
обязанностей помощника врача-стоматолога. Термин подача означает передачу инструментов в руки врача и приём инструментов от него во время лечебного сеанса. Первыми используются зонд и стоматологическое зеркало. Эти инструменты берут с лотка и вкладывают в руки врача в самом начале приёма. Руки врача располагаются в рабочей зоне так, чтобы получить зонд и зеркало. В процессе работы врач говорит, какой инструмент ему необходим. Помощник берёт требуемый инструмент с лотка, принимает от врача зонд и передаёт ему новый инструмент. Инструмент подаётся таким образом, чтобы врач делал как можно меньше движений. Врач смотрит в ротовую полость и не может переводить взгляд на инструмент. Помощник должен предвидеть потребности врача и подавать инструменты чётко, экономя время и движения. При передаче инструментов помощник должен быть бдителен и очень осторожен, чтобы не уронить какой-нибудь инструмент.
При подаче инструментов необходимо соблюдать правила:
Никогда не передавать инструменты через голову или лицо пациента.
Всегда передавать инструмент рабочим концом к препарируемому зубу.
Избегать сталкивания рук ассистента с руками врача (помните, что врач чаще всего не смотрит на подаваемый инструмент).
Подавать и принимать инструменты надо так, чтобы рука врача производила как можно меньше движений.
Будьте осторожны при передаче острых инструментов или инструментов с двумя ручками (щипцы, ножницы и др.).
Если уронили инструмент, оставьте его (поднимите после ухода пациента).
Между «12 и 2 часами» находится так называемая «статическая зона» которая является мало функциональной и используется при технологии «в шесть рук».
При работе с наконечником пылесоса:
нужно избегать засасывания ткани в наконечник:
нужно располагать наконечник на расстоянии одного зуба от препарируемого зуба;
скошенный край наконечника должен быть параллелен поверхности препарируемого зуба;
нельзя ударять наконечником о зубы, губы или десну;
нельзя размещать наконечник на корне языка, в районе глотки или мягкого неба;
нельзя передвигать наконечник пылесоса, когда врач работает вращательным или каким-либо другим инструментом;
нельзя опираться наконечником пылесоса на десну, губы язык и зубы;
нельзя закрывать врачу доступ или обзор операционного поля при работе эвакуатором.
При работе с фотополимеризационными лампами:
рекомендуется использование фотозащитного экрана или очков эффективно задерживающих свет с длиной волны до 500 нм (светофильтры оранжевого цвета);
не рекомендуется также смотреть на конец световода, излучающего световой пучок, и на свет, отражаемый от поверхности зубов-
не желательно применение светоотверждаемых материалов у пациентов с повышенной восприимчивостью к свету:
рекомендуется еженедельно проверять интенсивность излучения лампы специальными лайтметрами (люксметрами), она должна быть не менее 300 mv/см2;
перед использованием необходимо тщательно протереть дезинфицирующими салфетками не только световод, но и весь корпус лампы'
при проведении фотополимеризации световод должен располагаться на минимально возможном расстоянии от поверхности материала-
площадь отверждаемой поверхности не должна быть больше площади поперечного сечения световода;
5S
59
н
 е
допускается контакт световода с
пломоировочным материалом, т.к.
загрязнение поверхности ведет к
снижению интенсивности светового
излучения:
е
допускается контакт световода с
пломоировочным материалом, т.к.
загрязнение поверхности ведет к
снижению интенсивности светового
излучения:в случае наличия затвердевшего материала на световоде нужно удалить пластмассовым инструментом.
Алгоритм работы помощника врача-стоматолога при приёме пациента.
> Подготовка рабочего места.
Прежде, чем пригласить пациента в кабинет, необходимо тщательно подготовиться к приёму. В кабинете должна быть идеальная чистота, аккуратно расположенные приборы, ничего липшего, особенно вещей личного пользования.
Отрегулируйте высоту своего стула (рис. 3).
Все поверхности, которых в процессе работы будете касаться Вы или врач, изолируйте одноразовыми покрытиями.
Инструменты приготовьте заранее: для осмотра - в упакованном виде на рабочем столике, инструменты для лечения подготавливаются заранее в том случае, если известны предстоящие манипуляции.
4. Убедившись в опрятности своего внешнего вида, пригласите пациента.
> Приветствие пациента.
Входите в приёмную нужно с открытым лицом (без маски), без перчаток.
Пациента называйте только по имени-отчеству.
Представьтесь пациенту.
Попросите снять верхнюю одежду и помогите повесить её на вешалку (в шкаф).
Проводите пациента в кабинет врача.
> Размещение пациента.
Попросите пациента сесть в стоматологическое кресло.
Опустите подлокотник кресла.
Справьтесь о самочувствии пациента и предложите ему заполнить анкету. При необходимости измерьте артериальное давление, пульс, температуру тела.
Подготовьте имеющиеся рентгенограммы (они должны быть свежие - до 6 месяцев), а также результаты других дополнительных методов обследования.
> Подготовка пациента к лечению.
Дайте пациенту защитные очки.
Наденьте на пациента салфетку, закрепив её вокруг шеи.
Если у пациента имеются съёмные протезы, попросите снять их в чистую стоматологическую кюветку, бумажный стакан или салфетку.
Налейте бактерицидный раствор для полоскания рта в чистый стакан. Попросите пациента интенсивно прополоскать рот два раза по 25 секунд.
Дайте пациенту салфетку, чтобы вытереть рот.
Проконсультируйте пациента относительно предстоящего измене-
ния положения стоматологического кресла.
7. Отрегулируйте высоту и угол наклона подголовника. > Действия после прихода врача.
1. Нажатием кнопки кресла уложите пациента в горизонтальное по ложение:

Рис. 6. Расположение пациента при лечении зубов на нижней челюсти.
-если процедура выполняется на верхнечелюстной дуге, голова и ноги пациента должны быть параллельны поверхности пола (рис.5):
60
61
'
- при
лечении на участке нижнечелюстной дуги
откиньте спинку
кресла
под углом 25° относительно пола:
ногодержатель поднимите так,
чтобы
ноги были параллельны полу (рис.6).
при
лечении на участке нижнечелюстной дуги
откиньте спинку
кресла
под углом 25° относительно пола:
ногодержатель поднимите так,
чтобы
ноги были параллельны полу (рис.6).
Направьте стоматологический светильник сначала на область живота пациента. После включения перемещайте свет в район нижней трети лица пациента.
Подготовьтесь к лечению: обработайте руки, наденьте очки, маску и перчатки непосредственно перед пациентом.
> Действия во время лечебных процедур.
1. Обеспечивайте врачу беспрепятственный доступ и хороший обзор ротовой полости пациента, что включает в себя:
ретракцию тканей стоматологическим зеркалом или наконечником эвакуатора:
применение роторасширителей;
настройку стоматологического светильника;
эвакуацию воды, аэрозолей и прочих отходов с помощью слюноот-соса и пылесоса;
полоскание полости рта с применением шприца «вода-воздух»;
осушение ротовой полости.
2. Подавайте врачу инструменты, лекарственные препараты, пломбировочный материал в «зоне передачи» (рис.4).
> Действия после окончания лечения.
Выключите свет и отведите светильник.
Верните кресло в вертикальное положение.
Снимите с пациента защитные очки и салфетку.
Снимите свою маску.
Дайте пациенту послеоперационные рекомендации и, если необходимо, рекомендации по гигиене полости рта.
Поднимите подлокотник кресла, чтобы выпустить пациента.
7. Проводите пациента в приёмную, помогите одеться и пожелайте всего доброго.
Вернитесь в кабинет, проверьте наличие записи врача в истории болезни, вложите рентгеновские снимки и данные других исследований.
Приступайте к уборке кабинета, обработке инструментария и подготовке к приёму нового пациента.
