
- •Л. П. Галкин, а. Н. Михайлов
- •Глава 1
- •Глава 2
- •2.1. Рентгеновское исследование
- •М. И. Неменов
- •2.1.1. Основные виды рентгеновского исследования
- •Г. А. Зедгенидзе
- •С. А. Рейнберг
- •Б. М. Сосина
- •М. М. Марквардэ
- •Г. Д. Голуб
- •И. И. Лазюк
- •А. Н. Михайлов
- •2.2. Радионуклидное исследование
- •2.2.1. Общие сведения
- •2.2.2. Характеристика радионуклидов
- •2.2.3. Радионуклидная диагностика
- •2.3. Свойства ионизирующих излучений
- •2.4. Определение (физическая сущность) единиц измерения ионизирующих излучений
- •Контрольные вопросы
- •Глава 3
- •Контрольные вопросы
- •Глава 4
- •4.1. Рентгеноанатомическая характеристика костно-суставного аппарата
- •4.2. Рентгенодиагностика переломов и вывихов
- •4.2.1. Характеристика переломов при изучении рентгенограмм
- •4.2.2. Признаки заживления переломов
- •4.3. Переломы и вывихи в различных участках скелета
- •4.4. Рентгенологические признаки нарушений
- •4.4.1. Нарушения, характеризующиеся уменьшением количества костной ткани
- •4.4.2. Изменения структуры, протекающие с увеличением
- •4.5. Рентгенологические признаки наиболее часто
- •4.5.1. Воспалительные заболевания костей
- •4.5.2. Асептические некрозы и остеохондропатии
- •4.5.3. Опухоли и опухолеподобные заболевания Доброкачественные опухоли
- •Злокачественные опухоли
- •4.5.3.1. Опухоли некоторых типичных локализаций, поражающие кости
- •4.5.4. Заболевания суставов, сухожильных влагалищ и сумок
- •4.5.5. Изменения в скелете при некоторых заболеваниях
- •4.6. Роль радионуклидного исследования
- •4.6.1. Методики исследования
- •Контрольные вопросы
- •Глава 5
- •5.1. Методы исследования легких
- •5.2. Последовательность изучения
- •5.3. Основы рентгеноанатомии грудной клетки
- •И боковой проекциях
- •Бронхи заполнены контрастным веществом
- •5.4. Общая рентгеносимптоматика заболеваний легких
- •5.4.1. Анализ легочного рисунка
- •5.5. Характеристика теней на рентгенограммах легких
- •5.6. Характеристика просветлений на рентгенограммах легких
- •5.7. Симптоматика, выявляемая при некоторых
- •(Боковая проекция). Аталектазированные участки легких уменьшены, средостение смещено в сторону
- •5.8. Лучевое исследование при некоторых заболеваниях легких
- •5.8.1. Воспалительные заболевания
- •В. X. Фанарджян
- •5.8.2. Туберкулез легких
- •5.8.3. Опухоли и опухолеподобные заболевания легких,
- •5.8.4. Паразитарные заболевания легких
- •5.8.5. Пневмокониозы
- •5.8.6. Заболевания плевры
- •5.8.7. Заболевания средостения
- •5.8.8. Аномалии развития легких
- •5.9. Радионуклидные исследования при заболеваниях легких
- •Контрольные вопросы
- •Глава 6
- •6.1. Методика рентгенологического исследования
- •6.2. Последовательность изучения рентгеновского
- •6.3. Изменения отделов сердца, выявляемые
- •6.3.1. Приобретенные пороки
- •6.3.2. Врожденные пороки сердца
- •6.4. Лучевое исследование при заболеваниях,
- •6.5. Лучевое исследование при наиболее часто встречающихся заболеваниях сосудов
- •6.6. Радионуклидные методы исследования в кардиологии
- •Контрольные вопросы
- •Глава 7
- •7.1. Рентгенологическая симптоматика заболеваний желудочно-кишечного тракта
- •И антральном отделе желудка
- •7.2. Краткие сведения по частной лучевой диагностике заболеваний органов желудочно-кишечного тракта
- •7.2.1. Пищевод
- •(Схемы с рентгенограмм)
- •7.2.2. Нарушения со стороны пищевода, связанные с механическими и термическими воздействиями
- •7.2.3. Рентгеновская картина пищевода при некоторых заболеваниях
- •7.2.4. Желудок
- •7.2.4.1. Изменения в желудке, связанные с пороками развития
- •7.2.4.2. Изменения в желудке, связанные с функциональными нарушениями
- •7.2.4.3. Изменения в желудке при некоторых заболеваниях
- •Желудка при единичном полипе на задней стенке в антральном отделе
- •С изъеденными контурами при смешанной форме рака в нижней трети тела желудка
- •И субкомпенсированный стеноз выходного отдела желудка вследствие рубцевания язв тела и антрального отдела
- •7.2.5. Двенадцатиперстная кишка
- •7.2.6. Тощая и подвздошная кишки
- •Опухоли тонкой кишки
- •7.2.7. Толстая кишка
- •7.2.7.1. Аномалии толстой кишки и заболевания, развивающиеся на их основе
- •7.2.7.2. Воспалительные заболевания
- •7.2.7.3. Непроходимость толстой кишки
- •7.2.7.4. Опухоли толстой кишки
- •7.2.8. Печень и желчные пути
- •7.2.8.1. Лучевое исследование печени и желчных путей
- •7.2.8.2. Воспалительные заболевания
- •7.2.8.3. Опухоли печени, желчных ходов и желчного пузыря
- •Контрольные вопросы
- •Глава 8
- •8.1. Методы лучевого исследования мочевыделительной системы
- •8.1.1. Рентгенологическое исследование
- •Вещества в верхнем полюсе правой почки. Схема
- •Тугое заполнение мочевого пузыря (а). Дивертикул мочевого пузыря (б). Схемы
- •8.1.2. Ультразвуковое исследование мочевыводящей системы
- •8.1.3. Компьютерная томография почек
- •8.2. Данные лучевого исследования при некоторых заболеваниях почек
- •8.2.1. Аномалии развития
- •8.2.2. Воспалительные заболевания
- •8.2.3. Опухоли почек и мочевыводящих путей
- •8.2.4. Травматические повреждения почек
- •Контрольные вопросы
- •Литература
- •Глава 1. Краткий исторический обзор развития лучевой
- •Глава 2. Краткая общая характеристика методов лучевого
- •Глава 3. Методика изучениярентгеновских снимков и данных
- •Глава 4. Лучевое исследование костей и суставов 27
- •Глава 5. Лучевое исследование органов дыхания 87
- •Глава 6. Лучевая диагностика заболеваний сердечно-сосудистой
- •Глава 7. Лучевое исследование желудочно-кишечного тракта 181
- •Глава 8. Лучевое исследование мочевыделительной системы 243
- •Галкин Леонид Порфирьевич Михайлов Анатолий Николаевич основы лучевой диагностики
- •246000, Г. Гомель, ул. Ланге, 5
5.8.3. Опухоли и опухолеподобные заболевания легких,
плевры и средостения
Рак легкого. В зависимости от локализации опухоли, условно различают центральный и периферический рак. К центральным относят опухоли, исходящие из крупных бронхов — главного, долевого, сегментарного, к периферическим — растущие из слизистой мелких бронхов.
Центральный рак легкого развивается на фоне диспластических изменений, базальноклеточной гиперплазии и плоскоклеточной метаплазии в стенах бронхов различного калибра, обладая или экзофитным, или эндофитным ростом, с диффузным или узловым распространением. Раньше всего иногда удается выявить гипопневмотизацию участка легочной ткани в результате нарушения проходимости бронха, увеличения узлов средостения, а также сам опухолевый узел, дающий обычно округлую тень в зоне корня легкого.
Развивается наиболее часто в передних сегментах верхних долей и верхушечных сегментах нижних долей легких, поражает чаще правое легкое. Местом возникновения центрального рака в основном служит устье сегментарной ветви, реже — долевые и главные бронхи. В зависимости от характера роста опухоли различают перибронхиальный, экзобронхиальный и эндобронхиальный рак.
Перибронхиальный (ветвящийся) рак характеризуется отсутствием опухолевого узла. Проявляется в виде грубых тяжей, веерообразно расходящихся от корня и уходящих в окружающую легочную ткань. Детали корня легкого плохо дифференцируются. На томограмме обнаруживают концентрическое равномерное сужение бронхов на большом протяжении со значительным утолщением их стенок. При опухолевой инфильтрации стенки бронха нередко наступают эндобронхиальные разрастания, что может привести к нарушению бронхиальной проходимости от гиповентиляции вплоть до полного ателектаза соответствующего участка легкого. Тогда рентгеновская картина подобна таковой при эндобронхиальной опухоли. При инфильтративном росте опухоли поражаются и сосуды, контрастное исследование которых выявляет резкое сужение их просвета, а иногда и культю артерии.
Р
Рис.
37.
Экзобронхиальный центральный рак правого
легкого. Симптом «восходящего солнца»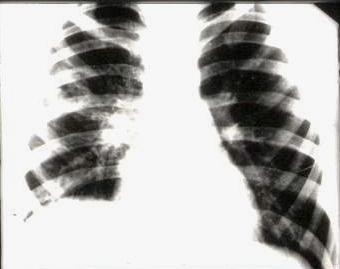
На снимках и томограммах (см. рис. 37) удается получить отчетливое изображение узла, связанного со стенкой бронха. Структура тени узла чаще однородная, контуры зубчатые или полициклические, несколько нечеткие. На бронхограммах выявляется сужение бронха, иногда при таком типе роста можно видеть культю, симптом незаполнения, циркулярное сужение или дефект одной из стенок бронха. Характерным является симптом «восходящего солнца» — своеобразная картина радиально расходящихся от опухолевого узла тяжей за счет застоя в лимфатических сосудах легких и распространения опухоли по ним.
Рак эндобронхиальный (обтурирующий). Из-за малого размера сам опухолевый узел чаще не дает теневого изображения на снимке легких.
Обычно при эндобронхиальной форме роста такая опухоль осложняется сегментарным, долевым или тотальным ателектазом. При ателектазе (все легкое, доля, сегмент) видна тень с четкими контурами, соответствующая невентилируемому участку легкого. Средостение смещено в сторону ателектаза. На этом фоне различить тень опухолевого узла не удается, поскольку в результате нарушения дренажной функции бронха развивающаяся пневмоническая инфильтрация, а также уплотняющаяся вследствие рассасывания воздуха легочная ткань, маскируют сам опухолевый узел. Прикорневой рак чаще имеет гистологическое строение типа плоскоклеточного, реже железистого или недифференцированного.
Если просвет бронха сужен частично (I степень сужения), наблюдается гиповентиляция: понижение прозрачности легочного поля, незначительное уменьшение объема сегмента или доли с усилением легочного рисунка за счет расширения сосудов.
На томограммах и бронхограммах выявляются культя или сужение сегментарного, долевого или главного бронха, тень опухоли в долевом, промежуточном или главном бронхе, утолщение стенки бронха, перибронхиальная часть опухоли, изменения в легочной ткани.
Ранними признаками такой формы рака являются сосудистые изменения в пораженной зоне — умеренное расширение, незначительное сближение ветвей и нечеткость контуров сосудов. Показатель плотности ткани легких в пораженных сегментах повышается до –624+29 ед. Н и более. На обычной рентгенограмме снижение пневматизации определяется лишь при изменении показателя плотности в пределах 200 ед. Н.
Большими диагностическими возможностями обладает бронхография. При обтурирующем раке на бронхограммах выявляется картина культи или ампутации бронха.
Рак легкого периферический развивается в стенках бронхов IV–VI порядка и более мелких ветвей. Чаще располагается в верхних долях, преимущественно справа, наиболее часто у междолевых щелей в краевых участках III сегмента.
Проявляется в виде тени опухолевого узла на фоне ограниченного участка деформации легочного рисунка, пневмониеподобного фокуса и реже — в виде тонкостенной полости. При размере до 1–2 см в диаметре периферический рак, по мнению большинства исследователей, дает картину полигональной тени с неодинаковыми по протяженности сторонами, несколько напоминая звездчатый рубец. Контуры тени обычно нечеткие. Развивается опухоль преимущественно на фоне измененной легочной ткани. Врастая в нее, опухолевый узел образует злокачественную корону или лучистый венчик, представляющий собой короткие (до 2–3 мм) линейные асимметричные тени. Эта лучистость имеет неодинаковую выраженность и не всегда выявляется по всему периметру опухоли. Полигональные и «звездчатые» очертания опухолевого узла характерны для плоскоклеточного рака легкого.
Интенсивность тени зависит от размеров опухолевого узла. Маленькие раки дают тень малой интенсивности. Структура тени чаще неоднородная, что обусловливается многоузловатостью опухоли, распадом ее и формированием полостей.
По мере роста опухоль приобретает шаровидную или неправильно округлую форму с неровными, бугристыми, полициклическими контурами. Размер опухоли в среднем 4–6 см в диаметре, но может достигать 10 см и более. Легочный рисунок в окружности опухоли изменен, количество линейных теней увеличено, образуется грубая сетка, которая может прослеживаться до периферии. В ряде случаев выявляется дорожка к корню легкого, обусловленная либо лимфангиитом, либо перибронхиальным и перивоскулярным ростом опухоли.
Большими диагностическими возможностями обладает томография, которая позволяет изучить структуру и контуры опухоли, бронхи и легочную ткань в ее окружности.
При компьютерной томографии наиболее частым признаком опухоли является неправильно округлая форма с различной степенью бугристости контуров. Структура опухоли, как правило, однородная, хотя иногда можно выявить мелкие кальцинаты в злокачественных опухолях, не определяемые при рентгенографии. Одним из главных признаков злокачественности является регионарный лимфангоит, симптомами которого являются «регионарный венец», лимфогенная дорожка. Последняя обычно начинается от одного из выступов опухоли. Толщина дорожки варьирует от 2 до 5 мм, длина достигает 6 см и более. Дистальный конец ее часто связан с увеличенными лимфатическими узлами корня легкого или крупным сосудом. В плащевой зоне имеет место опухолево-плевральная дорожка. Таким образом формируется симптом «вожжей».
Диагностике помогают также направленные бронхография и бронхоскопия. Достоверная диагностика основывается на данных, полученных с помощью трансторакальной пункции.
Рак легкого верхушечной локализации обычно упоминается в литературе, как рак Пенкоста. Опухоль развивается из мелких бронхов в области верхушек, прорастает плевру, ребра. В процесс вовлекаются нижние шейные симпатические ганглии. Для рака Пенкоста характерны боли, связанные с прорастанием опухоли в плевру, а также синдром Горнера.
Рентгенологически определяют тень опухоли в области верхушки и деструкцию ребер.
Метастазы рака легкого. По статистике наиболее часто и рано (в 75% случаев) возникают метастазы в лимфатические узлы средостения, менее часто — в печень, кости, надпочечники и другие органы.
Различают метастазы, видимые при рентгенологическом исследовании, как увеличенные узлы, метастазы в виде опухоли средостения. Увеличение глубоко расположенных (бифуркационных, трахеобронхиальных) узлов выявляется на основании косвенных признаков — смещение пищевода, бронхов, но особенно хорошо определяются такие узлы при компьютерной томографии. В ряде случаев наблюдают метастазирование рака легкого в легкие в виде множественных мелких очаговых теней (милиарный карциноз) или резкого усиления легочного рисунка по типу выраженной «лучистости» за счет переполнения лимфатических сосудов раковыми клетками (лимфогенный карциноз или интерстициальная лимфогенная диссеминация).
Плевральные выпоты при раке легкого встречаются у почти 50% всех больных (В. А. Дьяченко). Они возникают вследствие прорастания или метастазирования опухоли в плевру.
Особенностью ракового плеврита является менее выраженное смещение средостения в противоположную сторону в сравнении с эксудативным плевритом воспалительной природы, а также более быстрое накопление жидкости после пункции. Характерен геморрагический характер эксудата, а также определение в нем атипических опухолевых клеток. Жидкость в плевральной полости может затруднять рентгенологическое обнаружение самой опухоли. В таких случаях прибегают к томографии. Хорошие диагностические результаты дает компьютерная томография.
Метастазы опухолей различных локализаций в легкие и плевру бывают гематогенными, лимфогенными и смешанными. В количественном отношении метастазы разделяются на солитарные (одиночные), единичные (3–5 узлов в одном или обоих легких), множественные (10–12 узлов) и диссеминированные.
При обычной рентгенографии можно выявить метастазы размером 0,3 см. При раковом лимфангоите на рентгеновской продольной томографии обнаруживают метастазы диаметром 0,5 см и более. Рентгеновская компьютерная томография имеет преимущества в нахождении «скрытых» поражений, особенно субплевральных, которые располагаются на медиальной поверхности легочной паренхимы, по реберной поверхности плевры, прикрытой ребрами. Множественные мелкие метастазы на поверхности легкого и плевры дают характерный симптом «зубчатости». Нередко при рентгеновском исследовании и рентгеновской компьютерной томографии обнаруживают уплотнение и обызвествление метастазов в виде псевдопневмонического процесса, затяжной пневмонии, которые встречаются при почечно-клеточном раке (рак почки). При таких пневмониях многорежимная визуализация рентгеновской компьютерной томографией обнаруживает более плотное «ядро» в структуре патологического затенения.
Наиболее часто выявляют узловатые метастазы, которые дают тень округлой формы, гомогенного характера, малой или средней интенсивности. Контуры метастазов довольно четкие, гладкие, реже волнистые. Размеры их от 0,2–0,3 до 10–14 см, чаще 2–6 см. Форма теней при дыхании не изменяется, структура окружающей легочной ткани в большинстве случаев не нарушена. Развитие множественных или солитарных метастазов в легких иногда сочетается с увеличением лимфатических узлов корней легких и средостения. Характерна быстрая динамика роста метастазов. Раковый лимфангиит вначале проявляется усиленным и деформированным легочным рисунком с образованием петлистых, сетчатых структур.
Прогрессирование опухолевого процесса приводит к увеличению лимфатических узлов корней легких, от которых в виде тяжей радиально отходят линейные тени.
Мезотелиома плевры — опухоль, морфологическим субстратом которой являются клетки мезотелия. Выделяют доброкачественную и злокачественную мезотелиомы.
Доброкачественная мезотелиома обычно выглядит как узел на широком основании, иногда напоминает цветную капусту.
Злокачественная мезотелиома характеризуется инфильтрирующим ростом, склонна к быстрому метастазированию.
Рентгеновская картина. Для солитарной мезотелиомы характерна пристеночная однородная малоинтенсивная тень с четкими, обычно волнистыми контурами. Тень смещается с ребрами при дыхании. Форма тени может быть полуовальной или узловатой с плавным или резким переходом к контуру плевры. Иногда обнаруживаются узуры и очаги остеолиза в близлежащих ребрах вплоть до патологических переломов. С появлением плеврального выпота возникает затемнение синусов.
Ведущим рентгеновским симптомом диффузной мезотелиомы наиболее часто бывает выпотной плеврит. Он характеризуется постоянным и быстрым накоплением жидкости в плевральной полости, несмотря на эвакуацию значительных ее количеств (симптом «неисчерпаемости»). Помимо жидкости, обнаруживают опухоль в виде бугристых или пластинчатых равномерных утолщений плевры. Довольно часто опухоль прорастает в близлежащие органы и ткани и метастазирует в лимфатические узлы средостения, которое становится расширенным с полицикличными очертаниями. Из-за образования плевральных шварт и прорастания мезотелиомы в легочную ткань смещения средостения не наблюдается.
Данные УЗИ и рентгеновской компьютерной томографии при оценке плевральных изменений, как правило, совпадают. При диффузной форме мезотелиомы на фоне плеврального выпота определяется неравномерное утолщение плевры (чаще париетального листка) от 0,6 до 2,5 см с множественными выбуханиями, неоднородной структурой и тяжами к легочной ткани. При рентгеновской компьютерной томографии лучше выявляются распространение опухоли по междолевым щелям и прорастание в грудную стенку, а также протяженность патологического процесса. Количество минимально выявляемого выпота при рентгеновской компьютерной томографии составляет 100–150 мл. При узловой форме на висцеральной или париетальной плевре определяются одиночное или множественные узловые образования с неровными, бугристыми контурами, солидной структуры, а также увеличенные внутригрудные лимфатические узлы более 1,5 см в диаметре.
Данные исследования КТ: мезотелиома, независимо от типа, имеет вид мягкотканной массы в плевральной полости с мелкобугристым или фестончатым контуром, обращенным к легочной поверхности. Она может распространяться на плевральные междолевые щели, перикард, осложняться гемотораксом. В отличие от обычной рентгенодиагностики, при КТ узловой компонент можно выявить и на фоне плеврального выпота, плотность которого несколько ниже.
Гамартома легких возникает в результате нарушения эмбрионального развития легких. Она может располагаться в любом отделе легкого, чаще — в правой нижней доле.
Опухоль выглядит как плотное образование округлой или овальной формы величиной 0,5–5 см и с более ровными или дольчатыми четкими контурами и обызвествлениями внутри, чаще в виде центрального конгломерата. Окружающий ее легочный рисунок не изменен, отсутствуют реакция плевры и изменения со стороны корня легкого. Нет и дорожки по направлению к корню. В ряде случаев может наблюдаться симптом контрастной каймы, отмеченный при зиянии просвета бронха в ложе опухоли.
