1) Захват йодидов из крови;
2) Синтез йодсодержащих тиреоидных гормонов;
3) Выделение этих гормонов в кровь.
Первые две функции изучают с помощью радиометрии железы, третью функцию, а также содержание в крови гормонов, регулирующих деятельность щитовидной железы,— путем радиоиммунологического анализа.
В организм человека йод поступает с пищей и водой. Всасываясь в кишечнике, неорганические соединения йода быстро распределяются во всех тканях и водной среде организма. Щитовидная железа обладает способностью улавливать йодиды из циркулирующей крови. В железе происходит окисление йодидов с образованием атомарного йода. В дальнейшем осуществляется йодизация тиреоглобулина, в результате чего образуются тиреоидные гормоны: трийодтиронин (Т3) и тетрайодширонин, или тироксин (Т4). Оба гормона откладываются в виде инфрафолликулярного коллоида.
Таким образом, внутритиреоидный этап йодного обмена состоит из двух фаз: неорганической (захват йодидов из крови) и органической (образование тиреоидных гормонов). Для суммарной оценки этого этапа пациенту дают натощак раствор йодида натрия в воде. Радионуклидом является 123 иод активностью 500 кБк. Гамма-излучение йода, поглощенного щитовидной железой, регистрируют с помощью радиометра. При этом сцинтилляционный датчик располагают в 30 см от передней поверхности шеи. При такой геометрии счета на результаты не влияют глубина залегания железы и ее неодинаковая толщина в разных отделах.
Измерение интенсивности излучения над щитовидной железой проводят через 2, 4 и 24 ч после приема РФП. Полученные данные сравнивают с общей активностью введенного в организм радиоактивного иода, которую принимают за 100%.
На результаты исследования внутритиреоидного этапа йодного обмена значительное влияние оказывают прием больными препаратов, содержащих йод (раствор Люголя, рентгеноконтрастные йодсодержащие средства, морская капуста) и бром, употребление гормональных (тиреоидные гормоны, гормоны гипофиза, надпочечников, половых желез) и антитиреоидных (перхлорат калия, мерказолил и др.) препаратов. У больных, принимавших какие-либо из указанных препаратов, тест захвата осуществляют лишь через 3—6 нед после их отмены.
Из щитовидной железы Т3 и Т4 поступают в кровь, где соединяются с особым транспортным белком — тироксинсвязывающим глобулином (ТСГ). Это препятствует разрушению гормонов, но одновременно делает их неактивными. Только небольшая часть тиреоидных гормонов (около 0,5 %) циркулирует в крови в свободном, несвязанном состоянии, но именно эти свободные фракции Т3 и Т* обусловливают биологический эффект. В периферической крови Т4 в 50 раз больше, чем Т3. Однако в тканях больше Т3, так как часть его образуется на периферии из Т4 путем отщепления от него одного атома йода.
Выведение тиреоидных гормонов в кровь, их циркуляция в организме и подведение к тканям составляют транспортно-органический этап йодного обмена. Его изучение обеспечивает радиоиммунологический анализ. С этой целью у пациента утром натощак берут кровь из вены локтевого сгиба (у женщин — в первую фазу менструального цикла).
Все исследования проводят с помощью стандартных наборов реагентов, т.е. in vitro. Благодаря этому стало доступно обследование детей, беременных, кормящих матерей, нетранспортабельных пациентов, больных с лекарственной блокадой щитовидной железы.
Радиоиммунным методом определяют содержание в крови общего и свободного Тз, общего и свободного Т4, ТСГ, антител к тироглобулину. Кроме того, таким же образом устанавливают уровень тиротропина и тиролиберина.
Тиротропин — гормон, выделяемый тиреотропными клетками (тирео-тропоциты) передней доли гипофиза. Выброс тиротропина в кровь приводит к усилению функции щитовидной железы, что сопровождается повышением концентрации Т3 и Т4. В свою очередь указанные тиреоидные гормоны тормозят выработку гипофизом тиротропина.
Таким образом, между функционированием щитовидной железы и гипофиза имеется обратная гормональная связь. Вместе с тем тиротропин стимулирует образование тиролиберина — гормона, вырабатываемого в гипоталамусе. В то же время тиролиберин стимулирует тиреотропную функцию гипофиза.
Т ироглобулин является
основным компонентом коллоида фолликулов
щитовидной железы. В крови здоровых
людей тироглобулин циркулирует в
небольших количествах - в концентрации
7-60 мкг/л. Концентрация повышается
при различных заболеваниях щитовидной
железы: тиреоидите, токсической аденоме,
диффузном токсическом зобе. Однако
наибольшее значение имеет определение
этого гормона у больных раком железы.
При недифференцированном раке содержание
тироглобулина в крови не повышается,
тогда как дифференцированные формы
опухоли обладают способностью
продуцировать большое количество
тироглобулина. Особенно значительно
увеличивается концентрация тироглобулина
при появлении метастазов
дифференцированного рака щитовидной
железы.
ироглобулин является
основным компонентом коллоида фолликулов
щитовидной железы. В крови здоровых
людей тироглобулин циркулирует в
небольших количествах - в концентрации
7-60 мкг/л. Концентрация повышается
при различных заболеваниях щитовидной
железы: тиреоидите, токсической аденоме,
диффузном токсическом зобе. Однако
наибольшее значение имеет определение
этого гормона у больных раком железы.
При недифференцированном раке содержание
тироглобулина в крови не повышается,
тогда как дифференцированные формы
опухоли обладают способностью
продуцировать большое количество
тироглобулина. Особенно значительно
увеличивается концентрация тироглобулина
при появлении метастазов
дифференцированного рака щитовидной
железы.
Для изучения формы ЩЖ а также определения степени накопления РФП применяется сцинтиграфия.
Равномерное накопления РФП представлено на рис. 31.
Рис. 31. Сцинтиграмма нормальной щитовидной железы.
Лучевые метод исследования центральной нервной системы
Применение компьютерной и магнитно-резонансной томографии
привело к формированию в радиологии термина нейровизуализации.
Использование этих методов позволяет ответить на вопрос: есть ли
изменения и где они локализуются, оценить состояние ликворсодержащей
системы и прилегающих к патологическому очагу тканей и, наконец,
определить природу патологического процесса.
Из лучевых методов диагностики в настоящее время достаточно широко
применяются
КТ, МРТ, ультразвуковое исследование головного мозга (нейросонография).
Череп и позвоночник надежно защищают головной и спинной мозг от внешних воздействий, поэтому повреждения черепа и позвоночника часто сочетаются с повреждениями мозга. В то же время многие заболевания мозга и его оболочек ведут к вторичным изменениям в скелете. Естественно, лучевую анатомию, лучевую физиологию и лучевую диагностику поражений черепа, позвоночника и центральной нервной системы целесообразно оценивать в комплексе.
Основным и испытанным методом лучевого исследования черепа является обзорная рентгенография. Обычно ее выполняют в двух стандартных проекциях — прямой и боковой. В дополнение к ним иногда требуются аксиальные, полуаксиальные и прицельные рентгенограммы. По обзорным и прицельным снимкам устанавливают положение, величину, форму, контуры и структуру всех костей черепа.
На обзорных рентгенограммах в прямой и боковой проекциях (рис. III. 187) четко обрисовываются мозговой и лицевой череп. Толщина костей свода варьирует от 0,4 до 1 см. В области височной впадины она наименьшая, что на боковой рентгенограмме проявляется как просветление. В то же время в области теменных и затылочных бугров кости толще. На фоне мелкоячеистой структуры костей свода заметны различные просветления. К ним относятся древовидно разветвляющиеся борозды оболочечных артерий, широкие каналы и звездчатые разветвления диплоических вен, небольшие округлые или полулунные просветления пахионовых ямок и неотчетливые очертания пальцевых вдавлений (преимущественно в лобном отделе черепа). Естественно, на снимках демонстративно выступают содержащие воздух пазухи (лобные, решетчатые, околоносовые, пазухи основной кости) и пневматизированные ячейки височных костей.
Основание черепа хорошо видно на боковых и аксиальных снимках. На его внутренней поверхности определяются три черепные ямки: передняя, средняя и задняя. Границей между передней и средней ямками служат задние края малых крыльев основной кости, а между средней и задней — верхние края пирамид височных костей и спинка турецкого седла. Турецкое седло является костным вместилищем гипофиза. Оно рельефно вырисовывается на боковом снимке черепа, а также на прицельных снимках и томограммах (рис. 32, 33). По снимкам оценивают форму седла, состояние его передней стенки, дна и спинки, его сагиттальный и вертикальный размеры.
Вследствие сложного анатомического строения черепа на рентгенограммах определяется довольно пестрая картина: изображения отдельных костей и их частей накладываются друг на друга. В связи с этим иногда прибегают к линейной томографии, чтобы получить изолированное изображение нужного отдела той или иной кости. При необходимости выполняют КТ. Это особенно относится к костям основания черепа и лицевого скелета.
Р ис
32. Обзорные рентгенограммы черепа и
схемы к ним.
а — прямая проекция: 1 — наружная
пластинка, 2 — внутренняя пластинка, 3
— венечный шов, 4 — сагиттальный шов,
5 — ламбдовидный шов, б — лобный гребень,
7 — лобные синусы, 8 — верхние края малых
крыльев основной кости, 9 — височный
край большого крыла основной кости, 10
— верхние края пирамид височной кости,
11 — верхушки пирамид, 12 — глазницы, 13 —
отверстие канала зрительного нерва, 14
— носовая перегородка, 15 — носовые
ходы, 16 — верхнечелюстные пазухи, I/
— подглазничное отверстие, 18 — сосцевидный
отросток, 19 — верхняя челюсть, 20 — нижняя
челюсть, 21 — клетки решетчатого лабиринта;
ис
32. Обзорные рентгенограммы черепа и
схемы к ним.
а — прямая проекция: 1 — наружная
пластинка, 2 — внутренняя пластинка, 3
— венечный шов, 4 — сагиттальный шов,
5 — ламбдовидный шов, б — лобный гребень,
7 — лобные синусы, 8 — верхние края малых
крыльев основной кости, 9 — височный
край большого крыла основной кости, 10
— верхние края пирамид височной кости,
11 — верхушки пирамид, 12 — глазницы, 13 —
отверстие канала зрительного нерва, 14
— носовая перегородка, 15 — носовые
ходы, 16 — верхнечелюстные пазухи, I/
— подглазничное отверстие, 18 — сосцевидный
отросток, 19 — верхняя челюсть, 20 — нижняя
челюсть, 21 — клетки решетчатого лабиринта;
б — боковая проекция: 1 — венечный шов, 2
— костные борозды ветвей средней
оболочечной артерии, 3 — ламбдовидный
шов, 4 — лобные синусы, 5 — дно боковых
отделов передней черепной ямы, 6 —
основная пластинка, 7 — дно среднего
отдела передней черепной ямы, 8 — турецкое
седло, 9 — скуловая кость, 10 — клетки
решетчатого лабиринта, 11 — верхнечелюстные
пазухи, 12 — дно боковых отделов средней
черепной ямы, 13 — пирамиды височных
костей, 14 — угол нижней челюсти, 15 —
суставной отросток нижней челюсти,
16 — венечный отросток нижней челюсти,
17 — зубовидный отросток Си, 18 —
отверстие наружного слухового прохода.
— боковая проекция: 1 — венечный шов, 2
— костные борозды ветвей средней
оболочечной артерии, 3 — ламбдовидный
шов, 4 — лобные синусы, 5 — дно боковых
отделов передней черепной ямы, 6 —
основная пластинка, 7 — дно среднего
отдела передней черепной ямы, 8 — турецкое
седло, 9 — скуловая кость, 10 — клетки
решетчатого лабиринта, 11 — верхнечелюстные
пазухи, 12 — дно боковых отделов средней
черепной ямы, 13 — пирамиды височных
костей, 14 — угол нижней челюсти, 15 —
суставной отросток нижней челюсти,
16 — венечный отросток нижней челюсти,
17 — зубовидный отросток Си, 18 —
отверстие наружного слухового прохода.
Р ис.
33. Рентгенограмма турецкого седла и
схема к ней.
ис.
33. Рентгенограмма турецкого седла и
схема к ней.
1 — площадка основной кости; 2 — пазухи основной кости; 3 — бугорок седла; 4 — апофиз переднего клиновидного отростка; 5 — апофиз заднего клиновидного отростка; б — спинка седла; 7 — дно седла; 8 — задняя стенка пазухи основной кости; 9 — средний клиновидный отросток; 10 — большое крыло основной кости; 11 — суставной отросток нижней челюсти; 12 — отверстие наружного слухового прохода; ab — сагиттальный размер седла; h — вертикальный размер седла.
Мозг и его оболочки слабо поглощают рентгеновское излучение и на обычных снимках не дают различимой тени. Отражение находят лишь отложения извести, которые в нормальных условиях иногда встречаются в эпифизе, сосудистых сплетениях боковых желудочков и серповидном отростке.
Лучевая анатомия головного мозга
Основными методами прижизненного исследования структуры головного мозга в настоящее время являются КТ и особенно МРТ.
Наиболее часто показаниями к лучевому исследованию головного мозга служат
наличие признаков нарушения мозгового кровообращения, повышение внутричерепного давления, общемозговая и очаговая неврологическая симптоматика, нарушения зрения, слуха, речи, памяти.
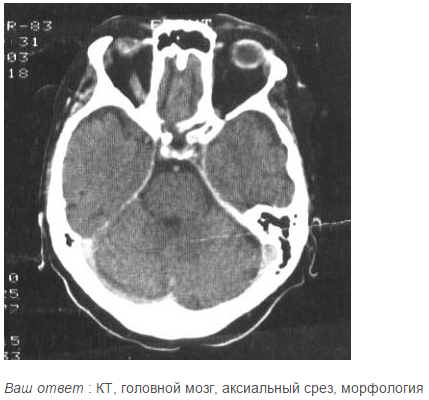
Компьютерные томограммы головы производят при горизонтальном положении пациента, выделяя изображения отдельных слоев черепа и головного мозга (рис. 34).
Р ис.
34. КТ изображение
головы в аксиальной плоскости. Определяется
перелом затылочной кости на уровне
внутреннего затылочного выступа справа.
ис.
34. КТ изображение
головы в аксиальной плоскости. Определяется
перелом затылочной кости на уровне
внутреннего затылочного выступа справа.
Специальной подготовки к исследованию не требуется. Полное исследование головы состоит из 12—17 срезов (в зависимости от толщины выделяемого слоя). Об уровне среза можно судить по конфигурации желудочков мозга; они, как правило, видны на томограммах. Часто при КТ мозга используют методику усиления путем внутривенного введения водорастворимого контрастного вещества.
На компьютерных и магнитно-резонансных томограммах хорошо различимы полушария большого мозга, мозговой ствол и мозжечок. Можно дифференцировать серое и белое вещество, очертания извилин и борозд, тени крупных сосудов, ликворные пространства. Как КТ, так и МРТ наряду с послойным изображением могут реконструировать трехмерное отображение и анатомическую ориентацию во всех структурах черепа и головного мозга. Компьютерная обработка позволяет получить увеличенное изображение интересующей врача области.
При изучении структур мозги МРТ имеет некоторые преимущества перед КТ. Во-первых, на MP-томограммах более четко различаются структурные элементы головного мозга, отчетливее дифференцируются белое и серое вещество, все стволовые структуры. На качестве магнитно-резонансных томограмм не отражается экранирующее действие костей черепа, ухудшающее качество изображения при КТ. Во-вторых, МРТ можно производить в разных проекциях и получать не только аксиальные, как при КТ, но и фронтальные, сагиттальные и косые слои. В-третьих, это исследование не связано с лучевой нагрузкой. Особым достоинством МРТ является возможность отображения сосудов, в частности сосудов шеи и основания головного мозга, а при контрастировании гадолинием — и мелких сосудистых ветвей (см. рис. 35 и 36).

Рис. 35. МРТ изображения области головы в сагиттальной и фронтальной плоскостях Т1 ВИ, хорошо различимы структуры головного мозга.



Рис. 36. Изображения аксиальных срезов КТ и МРТ области головы над уровнем четвертого желудочка:
а — аксиальный срез КТ; б — аксиальный срез МРТ
(Т1-ВИ); в — аксиальный срез МРТ (Т2-ВИ).
1 — лобная доля; 2 — лобный рог бокового желудочка; 3 — латеральная щель мозга; 4 — третий желудочек; 5 — ножка мозга; 6 — цистерна четверохолмия; 7 — височная доля; 8 — верхний сагиттальный синус; 9 — серп мозга; 10 — головка хвостатого ядра; 11 — кора островка; 12 — скорлупа; 13 — внутренняя вена мозга; 14 — четверохолмие; 15 — полушарие мозжечка; 16 — зрительный нерв; 17 — височный рог бокового желудочка; 18 — гиппокамп; 19 — передняя долька мозжечка; 20 — хиазма; 21 — внутренняя сонная артерия; 22 — охватывающая цистерна; 23 — четвертый желудочек; 24 — прямая извилина; 25 — ольфакторная борозда; 26 — средняя мозговая артерия; 27 — червь; 28 — затылочная доля; 29 — клетчатка орбиты; 30 — передняя мозговая артерия; 31 — межножковая цистерна.
Представленные изображения в полной мере дают возможность оценить структуры головного мозга.
Лучевая анатомия спинного мозга
У взрослого человека спинной мозг начинается на уровне большого затылочного отверстия и заканчивается примерно на уровне межпозвоночного диска между L, и Ln. От каждого сегмента спинного мозга отходят передние и задние корешки спинномозговых нервов (рис. 3.12, 3.13). Корешки направляются к соответствующему межпозвоночному отверстию.
Здесь задний корешок образует спинномозговой узел (локальное утолщение — ганглион). Передний и задний корешки соединяются сразу после ганглия, формируя ствол спинномозгового нерва.
МРТ исследования дают широкую возможность исследовать все структуры спинного мозга в разных плоскостях. ( рис. 37-41 )
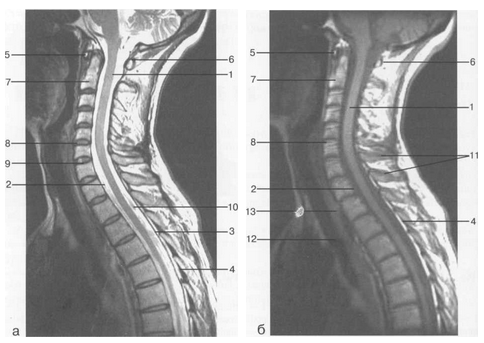
Рис. 37. Срединные сагиттальные МРТ пояснично-крестцового отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — конус спинного мозга; 2 — конский хвост спинного мозга; 3 — субарахноидальное пространство; 4 — дуральный мешок; 5 — терминальная нить; 6 — эпидуральное пространство; 7 — тело Sp 8 — пульпозное ядро межпозвонкового диска; 9 — фиброзное кольцо межпозвонкового диска; 10 — каналы бази-вертебральных вен; 11 — остистый отросток LIV.
Р ис.
38. МРТ. Срединное сагиттальное изображение
шейного отдела позвоночника.
ис.
38. МРТ. Срединное сагиттальное изображение
шейного отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — спинной мозг; 2 — субарахноидальное пространство; 3 — дуральный мешок (задняя стенка); 4 — эпидуральное пространство; 5 — передняя дуга С1; 6 — задняя дуга С1; 7 — тело С2; 8 — межпозвонковый диск; 9 — гиалиновая пластинка; 10 — артефакт изображения; 11 — остистые отростки позвонков; 12 — трахея; 13 — пищевод.

Рис. 39. МРТ. Парасагиттальное изображение пояснично-крестцового отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — эпидуральное пространство; 2 — субарахно-идальное пространство; 3 — корешки спинномозговых нервов; 4 — пластины дуг позвонков.

Рис. 40. Схематическое изображение оболочек спинного мозга и спинномозговых корешков [П.Дуус].
1 — эпидуральная клетчатка; 2 — твердая мозговая оболочка; 3 — паутинная мозговая оболочка; 4 — субарахнои-дальное пространство; 5 — мягкая мозговая оболочка; 6 — задний корешок спинномозгового нерва; 7 — зубчатая связка; 8 — передний корешок спинномозгового нерва; 9 — серое вещество; 10 — белое вещество.

Рис. 41. МРТ. Поперечный срез на уровне межпозвонкового диска Clv_v. Т2-ВИ.
1 — серое вещество спинного мозга; 2 — белое вещество спинного мозга; 3 — субарахноидальное пространство; 4 — задний корешок спинномозгового нерва; 5 — передний корешок спинномозгового нерва; 6 — спинномозговой нерв; 7 — позвоночная артерия; 8 — крюч ко видный отросток; 9 — фасетки суставных отростков; 10 — трахея; 11 — яремная вена; 12 — сонная артерия.
Ультразвуковое сканирование также может быть использовано для исследования головного мозга, но лишь в раннем детском возрасте, когда сохранен родничок. Именно над мембраной родничка и располагают детектор ультразвуковой установки. У взрослых производят преимущественно одномерную эхографию (эхоэнцефалографию) для определения расположения срединных структур мозга, что необходимо при распознавании объемных процессов в мозге (рис. 42).
Рис. 42. Нейросонография. Изображения головного мозга в сагиттальной плоскости: а — срединно-сагиттальный срез; б — парасагиттальный срез через тела боковых желудочков.
I — поясная борозда; 2 — мозолистое тело;
3 — межжелудочковое отверстие; 4 —
сосудистое сплетение нижнего рога; 5 —
клубок сосудистого сплетения; 6 — III
желудочек; 7 — височная доля; 8 — лобная
доля; 9 — теменная доля; 10 — инфундибулярный
карман; 11 — водопровод среднего мозга;
12 — четверохол-мная цистерна; 13 — IV
желудочек; 14 — мозжечок; 15 — межталамическая
спайка.
— поясная борозда; 2 — мозолистое тело;
3 — межжелудочковое отверстие; 4 —
сосудистое сплетение нижнего рога; 5 —
клубок сосудистого сплетения; 6 — III
желудочек; 7 — височная доля; 8 — лобная
доля; 9 — теменная доля; 10 — инфундибулярный
карман; 11 — водопровод среднего мозга;
12 — четверохол-мная цистерна; 13 — IV
желудочек; 14 — мозжечок; 15 — межталамическая
спайка.
Ультразвуковое исследование выполняют посредством как сонографии, так и, главным образом, допплерографш — одномерной идвухмерной {цветное допплеровское картирование). Специальной подготовки больного не требуется. Процедуру обычно производят при горизонтальном положении его на спине. Руководствуясь анатомическими ориентирами и результатами пальпации, определяют местоположение изучаемого сосуда и покрывают поверхность тела над ним гелем или вазелиновым маслом. Датчик устанавливают над артерией, не сдавливая ее. Затем его постепенно и медленно продвигают по ходу артерии, рассматривая изображение сосуда на экране. Исследование проводят в режиме реального времени с одновременной регистрацией направления и скорости кровотока. Компьютерная обработка обеспечивает получение на бумаге цветного изображения сосудов, допплерограммы и соответствующих цифровых показателей. Исследование проводят обязательно с обеих сторон.
Головной мозг получает кровь из двух систем: двух внутренних сонных и двух позвоночных артерий. Крупные кровеносные сосуды различимы на компьютерных томограммах, полученных в условиях внутривенного искусственного контрастирования. В последние годы быстро развилась и получила всеобщее признание MP-ангиография. Ее достоинствами являются неинвазивность, простота выполнения, отсутствие рентгеновского облучения.
Лучевые методы незаменимы в исследовании кровотока в мозге. С их помощью устанавливают положение, калибр и очертания краниальных ветвей дуги аорты, наружной и внутренней сонных артерий, позвоночных артерий, их вне- и внутримозговых ветвей, вен и синусов мозга. Лучевые методы позволяют регистрировать направление, линейную и объемную скорость кровотока во всех сосудах и выявлять патологические изменения как в строении, так и в функционировании сосудистой сети.
Наиболее доступным и весьма эффективным методом изучения мозгового кровотока является ультразвуковое исследование. Речь идет, естественно, только об ультразвуковом исследовании внечерепных сосудов, т.е. сосудов шеи. Оно показано при диспансерном и клиническом исследовании на самом первом этапе. Исследование не обременительно для пациента, не сопровождается осложнениями, не имеет противопоказаний.
Однако детальное изучение сосудистой системы мозга возможно только при ангиографии, причем предпочтение всегда отдают цифровой регистрации изображения, т.е. выполнению ДСЛ (рис. 43). Катетеризацию сосудов обычно осуществляют через бедренную артерию, затем катетер под контролем рентгеноскопии проводят в исследуемый сосуд и вливают в него контрастное вещество. При введении его в наружную сонную артерию на ангиограммах отобража ются ее ветви — поверхностная височная, средняя оболочечная и др. Если контрастное вещество вливают в общую сонную артерию, то на снимках наряду с ветвями наружной сонной артерии дифференцируются сосуды мозга. Наиболее часто прибегают к каротидной ангиографии — контрастное вещество вводят во внутреннюю сонную артерию. В этих случаях на снимках вырисовываются только сосуды мозга. Вначале появляется тень артерий, позднее — поверхностных вен мозга и, наконец, глубоких вен мозга и венозных пазух твердой мозговой оболочки, т.е. синусов. Для исследования системы позвоночной артерии контрастное вещество вводят непосредственно в этот сосуд. Такое исследование называют вертебральной ангиографией.
Р
 ис.
43. Каротидные артериограммы черепа
(норма), а
— прямая проекция; б — боковая проекция.
ис.
43. Каротидные артериограммы черепа
(норма), а
— прямая проекция; б — боковая проекция.
Ангиографию, как правило, производят после КТ или МРТ. Показаниями к выполнению ангиографии служат сосудистые поражения (инсульт, субарахноидальное кровоизлияние, аневризмы, поражения экстракраниальной части магистральных сосудов шеи). Ангиографию осуществляют также при необходимости выполнения внутрисосудистых лечебных вмешательств — ангиопластики и эмболии. Противопоказаниями считают эндокардит и миокардит, декомпенсацию деятельности сердца, печени, почек, очень высокую артериальную гипертензию, шок.
Исследование мозга методами радиоиуклидной диагностики ограничивается в основном получением функциональных данных. Принято считать, что величина мозгового кровотока пропорциональна метаболической активности головного мозга, поэтому, применив соответствующий РФП, например пертехнетат, можно выявить участки гипо- и гиперфункции (рис. 44).

Рис. 44. Эмиссионная однофотонная томография головного мозга до (а) и после (б) эпилептического припадка. Снижение функциональной активности в лобной доле слева.
Такие исследования проводят для локализации эпилептических очагов, при выявлении ишемии у пациентов с деменцией, а также для изучения ряда физиологических функций головного мозга. В качестве метода радиоиуклидной визуализации, помимо сцинтиграфии, с успехом применяют однофотонную эмиссионную томографию и особенно позитронную эмиссионную томографию. Последняя по техническим и экономическим соображениям, как отмечалось ранее, может быть выполнена только в крупных научных центрах.
У пациента П., 34 лет, возникли клинические признаки опухоли спинного мозга. Какой метод лучевого исследования необходимо назначить?
Ваш ответ : MРТ.