
Модуль 2. Занятие 8. Лучевые метод исследования костей, суставов, ЦНС, щитовидной железы
1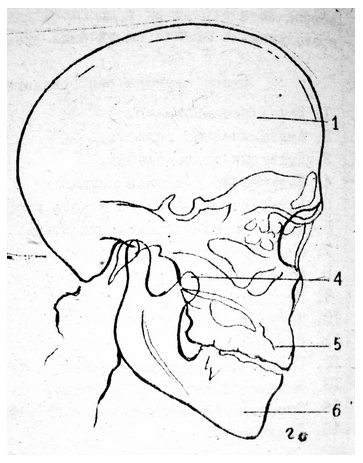 -лобная
кость; 4-венечный отросток; 5 - верхняя
челюсть,альвеолярные возвышения;
6-подбородочный выступ
-лобная
кость; 4-венечный отросток; 5 - верхняя
челюсть,альвеолярные возвышения;
6-подбородочный выступ
Теоретические вопросы к теме:
1. Методы лучевого исследования костей и суставов: рентгенография, КТ, сцинтиграфия, МРТ
2. Методы лучевого исследования ЦНС: КТ, МРТ.
3. Методы лучевого исследования щитовидной железы: сцинтиграфия, радиометрия, сонография, КТ, МРТ.
4. Лучевая анатомия костей и суставов
5. Лучевая анатомия ЦНС
6. Лучевая анатомия щитовидной железы
1. Линденбратен Л.Д., Королюк И.П. Медицинская рентгенология и радиология.- М., 2000.- С.385-393, 408-413, 426-433, 469-474.
Лучевые методы исследования костей и суставов
Опорно-двигательный аппарат состоит из костей, между которыми есть непрерывные соединения в виде синдесмозов синхондрозов, синостозов и прерывные соединения или суставы, составляющие пассивную часть опорно-двигательного аппарата, активную часть его составляют мышцы.
Все эти анатомические образования можно исследовать лучевым методам.
Основным методом рентгенологического исследования костей и суставов является рентгенография, выполняется, как правило, в двух проекциях. Она позволяет увидеть кость на фоне менее интенсивных мягких тканей.
Все кости скелета человека по их форме и размерам, а также строению разделяют на:
- трубчатые (длинные: плечевая, кости предплечья, бедренная, кости голени; короткие: ключицы, фаланги, кости пясти и плюсны);
-губчатые (длинные: ребра, грудина; короткие: позвонки, кости запястья, плюсны и сесамовидные);
-плоские (кости черепа, таза, лопатки);
-смешанные (кости основания черепа) кости.
При обследовании скелета необходимо оценивать:
-
Форму кости.
-
Контуры кортикального слоя.
-
Структуру костной ткани.
-
Форму и ширину суставной щели.
-
Состояние росткового хряща и зон роста у молодых лиц.
-
Состояние окружающих мягких тканей.
Положение, форма и величина всех костей четко отражаются на рентгенограммах. Поскольку рентгеновское излучение поглощается главным образом минеральными солями, на снимках видны преимущественно плотные части кости, т.е. костные балки и трабекулы.
Мягкие ткани — надкостница, эндост, костный мозг, сосуды и нервы, хрящ, синовиальная жидкость -— в физиологических условиях не дают структурного рентгеновского изображения, равно как окружающие кость фасции и мышцы.
На рентгенограммах трубчатых костей различаются эпифизы, метафизы, апофизы и диафизы, (рис.1

Рис.1 Рентгенограмма и схема строения кости на распиле
1- эпифиз, 2- метафиз, 3- апофиз, 4- губчатое вещество, 5- диафиз,
6- компактное вещество, 7- костномозговая полость.
Диафиз — это тело кости. В нем на всем протяжении выделяется костномозговой канал. Он окружен компактным костным веществом, которое обусловливает интенсивную однородную тень по краям кости — ее кортикальный слой, который постепенно истончается по направлению к метафизам. Наружный контур кортикального слоя резкий и четкий, в местах прикрепления связок и сухожилий мышц он неровный. Некоторые из этих неровностей (например, бугристость большеберцовой кости) развиваются из самостоятельных ядер окостенения и до момента синостозирования с диафизом отделены от последнего светлой полоской апофизарного росткового хряща. Внутренний контур кортикального слоя сравнительно ровный, но от него могут отходить отдельные костные балки в сторону костномозгового канала.
Участки кости, в которых теряется изображение костномозгового канала, состоят преимущественно из губчатой кости и носят название «метафизы». У детей они отделены от суставного конца кости — эпифиза — светлой полоской эпиметафизарного росткового хряща. Кортикальный слой по направлению к эпифизу истончается и в области суставной поверхности превращается в очень тонкую замыкающую пластинку.
Апофиз — это выступ кости вблизи эпифиза, имеющий самостоятельное ядро окостенения; он служит местом начала или прикрепления мышц. Суставной хрящ на рентгенограммах не дает тени. Вследствие этого между эпифизами, т.е. между суставной головкой одной кости и суставной впадиной другой кости, определяется светлая полоса, называемая рентгеновской суставной щелью.
Рентгеновское изображение плоских костей существенно отличается от картины длинных и коротких трубчатых костей. В своде черепа хорошо дифференцируется губчатое вещество (диплоический слой), окаймленное тонкими и плотными наружной и внутренней пластинками. В костях таза выделяется структура губчатого вещества, покрытого по краям довольно выраженным кортикальным слоем.Смешанные кости в рентгеновском изображении имеют различную форму, которую можно правильно оценить, производя снимки в разных проекциях.
Рентгеноскопия дает лишь представление о грубом строении кости, т.к. тонкая структура за экраном не видна. Она применяется при локализации инородных тел; выяснения правильной репозиции отломков, определения свищевого хода при зондировании. Рентгенография с прямым увеличением изображения позволяет получить изображение тонких анатомических структур костной системы в увеличенном виде. Это возможно при применении специальной рентгеновской аппаратуры или путем изменения расстояния между объектом исследования и пленкой.
Для детализации структуры костной ткани крупных объектов возможно применение методики послойного исследования - томографии.
Для исследования ранних изменений в замыкающих пластинках эпифизов и субхондральном слое кости выполняют снимки с прямым увеличением рентгеновского изображения. При исследовании сложно устроенных отделов скелета (череп, позвоночник, крупные суставы) большую пользу приносит обычная (линейная) томография ( рис. 2).
Р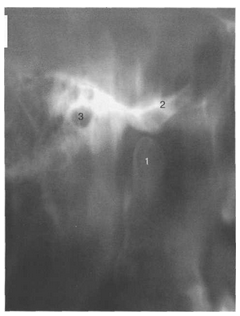 ис.
2. Послойная рентгеновская томография
(через височно-нижнечелюстной сустав).
ис.
2. Послойная рентгеновская томография
(через височно-нижнечелюстной сустав).
1 — суставной отросток нижней челюсти; 2 — суставной бугорок; 3 — наружное слуховое отверстие.
Среди контрастных методов исследования применяется пневмоартрография - введение газов в полость сустава и фистулография - контрастирование патологических ходов и полостей.
Возрастными особенностями скелета ребенка являются - широкая суставная щель, наличие зон роста и ядер окостенения, преобладание органической основы над минеральной, отсутствие физиологических изгибов позвоночника. Для скелета пожилого человека характерно преобладание минеральной основы по сравнению с органической, физиологический остеопороз, некоторое сужение межпозвонковых и суставных щелей.
Компьютерная томография (КТ)
Особенностью КT является изображение костей и суставов в аксиальной проекции. Кроме того, на компьютерных томограммах получают отображение не только кости, но и мягкие ткани; можно судить о положении, объеме и плотности мышц, сухожилий, связок, наличии в мягких тканях скоплений гноя, опухолевых разрастаний и т.д.( рис.3, 4)
Р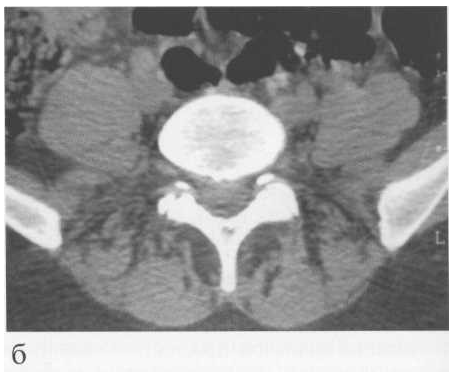 ис.
3. Аксиальная компьютерная томограмма:
срез на уровне поясничного позвонка
ис.
3. Аксиальная компьютерная томограмма:
срез на уровне поясничного позвонка
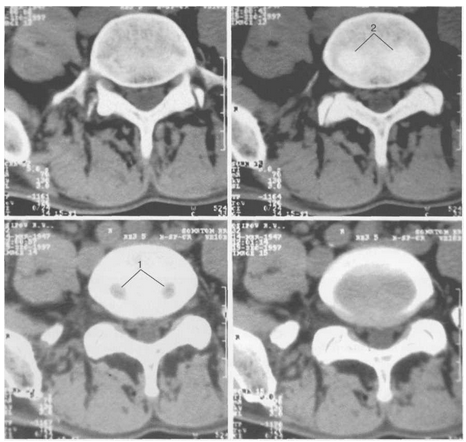
Рис.4. Аксиальные КТ-срезы LIV позвонка
Двухчастное пульпозное ядро (1) межпозвонкового диска создает две вмятины (2) в каудальной замыкательной пластинке тела вышележащего позвонка.
Количественная компьютерная томография служит для определения минерализации скелета, в основном позвоночника, предплечья и больше берцовой кости. Принципиальной особенностью метода является возможность определения минерализации губчатой кости, которая, как известно, наиболее рано рассасывается при остеопорозе.
При исследовании мягких тканей опорно-двигательного аппарата применяется МРТ и сонография.
Магнитно-резонансная томография оказалась самым ценным методом исследования костного мозга, так как открыла пути обнаружения отека, некроза и инфаркта костного мозга и тем самым начальных проявлений патологических процессов в скелете. Кроме того, магнитно-резонансная томография и спектрометрия дали врачу возможность прижизненно изучать морфологию и биохимию хрящей и мягкотканных образований опорно-двигательной аппарата (рис. 5).

Рис. 5. Срединные сагиттальные МРТ пояснично-крестцового отдела позвоночника.
а-Т2-ВИ;б-Т1-ВИ.
1 — конус спинного мозга; 2 — конский хвост спинного мозга; 3 — субарахноидальное пространство; 4 — дуральный мешок; 5 — терминальная нить; 6 — эпидуральное пространство; 7 — тело Sp 8 — пульпозное ядро межпозвонкового диска; 9 — фиброзное кольцо межпозвонкового диска; 10 — каналы бази-вертебральных вен; 11 — остистый отросток LIV
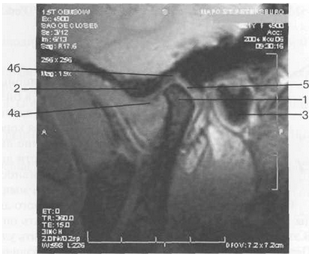
Рис. 6. МРТ изображение височно-нижнечелюстного сустава в норме.
1 — суставной отросток нижней челюсти; 2 — суставной бугорок; 3 — наружное слуховое отверстие; 4а — переднее утолщение суставного диска; 46 — заднее утолщение суставного диска; 5 — биламинарная зона
Р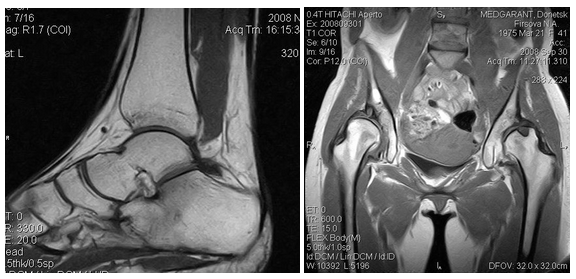 ис.7.
МРТ изображения стопы в сагиттальной
плоскости и малого таза и тазобедренных
суставов во фронтальной плоскости.
ис.7.
МРТ изображения стопы в сагиттальной
плоскости и малого таза и тазобедренных
суставов во фронтальной плоскости.
На представленных МРТ изображениях определяется дифференцированное изображение всех анатомических элементов, включая сухожилия, мышцы, фасции (рис.6, 7).
Новые пути диагностики заболеваний опорно-двигательной системы открыла и сонография.
Сонография является эффективным методом исследования мышц и связочного аппарата конечностей для диагностики разрывов сухожилий, поражения их манжет, скопления жидкости в суставе, пролиферативных изменений синовиальной оболочки и синовиальных кист, абсцессов и гематом в мягких тканях (рис. 8, 9 ).
Рис. 8. Сонограмма плечевого сустава. Разрыв ротатора.
Р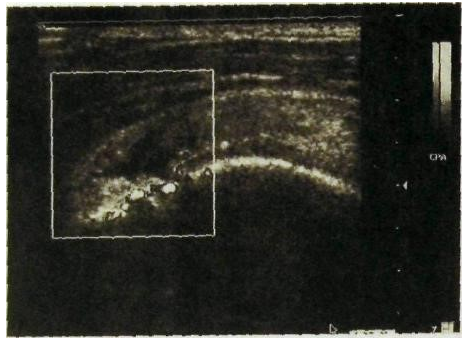 ис.
9. УЗИ локтевого сустава (11—12 лет),
латеральный доступ во фронтальной
плоскости.
ис.
9. УЗИ локтевого сустава (11—12 лет),
латеральный доступ во фронтальной
плоскости.
1 — ядро апофиза латерального надмыщелка;
2 — латеральный мыщелок плеча; 3 — головка
лучевой кости; 4 — лучевая коллатеральная
связка; 5 — зона роста между апофизом и
латеральным надмыщелком.
— ядро апофиза латерального надмыщелка;
2 — латеральный мыщелок плеча; 3 — головка
лучевой кости; 4 — лучевая коллатеральная
связка; 5 — зона роста между апофизом и
латеральным надмыщелком.
Количественное измерение минерализации скелета с помощью ультразвуковой биолокации позволяет определять уникальные параметры кости, в частности ее архитектурные свойства, такие как эластичность, усталость трабекул, анизотропию костной структуры.
Сцинтиграфия оказалась эффективным способом исследования метаболических процессов в костях и суставах, поскольку обеспечила возможность изучения активности минерального обмена в костной ткани и синовиальной оболочке суставов.
Особо нужно остановиться на родионуклидной визуализации скелета. Ее выполняют путем внутривенного введения меченных технецием фосфатных соединений (""Тс-пирофосфат, *9юТс-дифосфонат и др.). Интенсивность и скорость включения РФП в костную ткань зависят от двух основных факторов — величины кровотока и интенсивности обменных процессов в кости. Как увеличение, так и снижение кровообращения и метаболизма неизбежно отражаются на уровне включения РФП в костную ткань, поэтому находят свое отображение на сцинтиграммах.
У здорового человека РФП сравнительно равномерно и симметрично накапливается в скелете (см. рис. 10). Его концентрация выше в зонах роста костей и области суставных поверхностей. Кроме того, на сцинтиграммах появляется тень почек и мочевого пузыря, так как около 50 % РФП в эти же сроки выводится через мочевую систему.
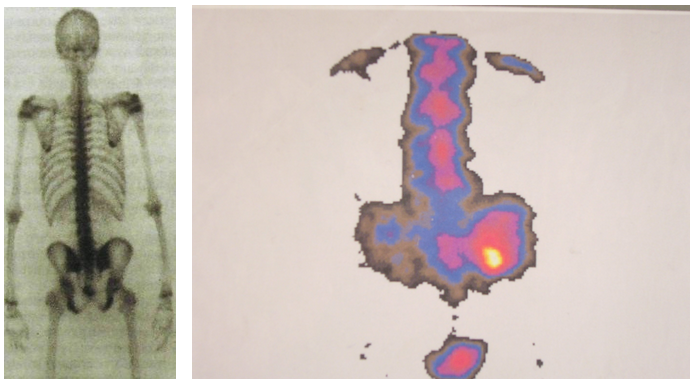
Рис. 10. Сцинтиграмма скелета после введения РФП:
а – равномерное накопление РФП; б – локальное повышение накопления в области левого тазобедренного сустава
Снижение концентрации РФП в костях наблюдается при аномалиях развития скелета и нарушениях обмена веществ. Отдельные участки слабого накопления («холодные» очаги) обнаруживаются в области костных инфарктов и асептического некроза костной ткани.
Локальное увеличение концентрации РФП в кости («горячие» очаги) наблюдается при ряде патологических процессов — переломах, остеомиелитах, артритах, опухолях, но без учета анамнеза и клинической картины болезни расшифровать природу «горячего» очага обычно невозможно.
Таким образом, методика остеосцинтиграфии характеризуется высокой чувствительностью, но низкой специфичностью.
В заключение следует отметить, что в последние годы лучевые методы широко используют как составную часть интервенционных вмешательств. К ним относятся биопсия костей и суставов, включая биопсию межпозвоночных дисков, подвздошно-крестцового соединения, периферических костей, синовиальных оболочек, околосуставных мягких тканей, а также инъекции лечебных препаратов в суставы, костные кисты, гемангиомы, аспирация отложений извести из слизистых сумок, эмболизация сосудов при первичных и метастатических опухолях костей.
Лучевые методы исследования суставов
На примере коленного сустава рассмотрим возможности лучевых методов исследования крупных суставов.
Для оценки суставных поверхностей представленными костями наиболее информативным является метод рентгенографии. Он, как правило, выполняется в прямой и боковой проекциях, и при необходимости, проводится сравнение с рентгеновскими изображениями противоположной стороны.
Коленный сустав образуют дистальный эпифиз бедренной кости и проксимальный эпифиз большеберцовой кости. В состав его также входит надколенник, сочленяющийся с передней поверхностью эпиметафиза бедренной кости. Дистальный эпифиз бедренной кости глубоким межмыщелковым углублением разделен на два отдела — медиальный и латеральный мыщелки.
Суставные поверхности, покрытые гиалиновым хрящом, имеют передние, нижние и задние поверхности мыщелков, межмыщелковое углубление выстлано волокнистым хрящом. Фронтальный и сагиттальный размеры обоих мыщелков одинаковые, вертикальный размер несколько больше у медиального мыщелка.
Вследствие неравенства высот медиального и латерального мыщелков суставная поверхность дистального эпифиза бедренной кости в целом имеет косое направление (во фронтальной плоскости) при угле наклона к горизонтальной плоскости около 8—10°, открытом латерально. Это косое положение суставной поверхности эпифиза бедренной кости обусловливает наличие физиологического вальгусного отклонения голени на ту же величину.
Проксимальный эпифиз большеберцовой кости имеет значительно меньший вертикальный размер. В центральной части его проксимальной поверхности располагается межмыщелковое возвышение, состоящее из двух бугорков и разделяющее эпифиз на два отдела — медиальный и латеральный мыщелки. Во фронтальной плоскости суставная поверхность эпифиза большеберцовой кости расположена горизонтально, в сагиттальной — косо при угле наклона к горизонтальной плоскости 15—20°, открытом дорсально. На передней поверхности метафиза большеберцовой кости имеется мощная бугристость, к которой прикрепляется собственная связка надколенника. Надколенник имеет приближенно треугольную форму, верхняя его часть — основание — более широкая, нижняя — верхушка — сглаженная. Дорсальная поверхность надколенника покрыта гиалиновым хрящом (кроме краевых отделов), вентральная поверхность выпуклая и бугристая. Суставные поверхности эпифизов бедренной и большеберцовой костей инконгруэнтны, так как вогнутость суставных впадин меньше выпуклости мыщелков бедренной кости. Инконгруэнтность эта компенсируется медиальным и латеральным менисками, состоящими из волокнистого хряща. Головка малоберцовой кости в состав коленного сустава не входит. На медиальной ее стороне имеется суставная поверхность межберцового сустава. На рентгенограмме в задней проекции полностью сформированного коленного сустава можно оценить прежде всего соотношение пространственных положений бедра и голени, которое характеризуется величиной угла, образующегося при пересечении продольных осей бедренной и большеберцовой костей. В норме угол открыт в латеральную сторону и равняется 175—170°.
Критерием правильности анатомических соотношений во фронтальной плоскости являются равномерная высота рентгеновской суставной щели и расположение на одной вертикальной прямой латеральных краев суставных поверхностей бедренной и большеберцовой костей. Критерием правильности анатомических соотношений в горизонтальной плоскости является проекционное наложение головки малоберцовой кости на латеральные отделы метафиза большеберцовой кости не более чем на 1/3 ее поперечного размера.
На рентгенограмме в боковой проекции возможна оценка следующих показателей: форма, размеры, контуры и структура дистального метафиза бедренной кости, проксимального эпифиза большеберцовой, надколенника и головки малоберцовой кости; размеры, формы и контуры мыщелков бедренной кости (анализ их структуры затруднен из-за проекционного наложения друг на друга); физиологическое состояние рентгеновской щели коленного сустава (ромбовидное пространство); анатомические соотношения в коленном суставе в сагиттальной и горизонтальной плоскостях. Критерии правильности анатомических соотношений в горизонтальной плоскости такие же, как на рентгенограмме в задней проекции,— наложение головки малоберцовой кости на задние отделы метафиза большеберцовой не более чем на 1/3 ширины головки (при той же оговорке в отношении действительности критерия только при условии правильности укладки во время рентгенографии). Критериями правильности анатомических соотношений в боковой проекции служат параллельность заднего контура межмыщелкового углубления и переднего контура межмыщелкового возвышения и расположение на одном уровне передних краев названных контуров (рис.11,12,13 )
Рис. 11. Рентгенограмма коленного сустава, 10 лет.
1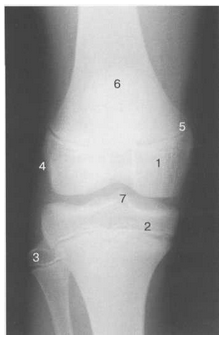 —
эпифиз бедренной кости (медиальный
мыщелок); 2 — эпифиз большеберцовой
кости; 3 — эпифиз малоберцовой кости; 4
— латеральный мыщелок бедренной
кости (область прикрепления сухожилия
m. popliteus); 5 — зона роста; 6 — надколенник;
7 — межмыщелковое возвышение большеберцовой
кости.
—
эпифиз бедренной кости (медиальный
мыщелок); 2 — эпифиз большеберцовой
кости; 3 — эпифиз малоберцовой кости; 4
— латеральный мыщелок бедренной
кости (область прикрепления сухожилия
m. popliteus); 5 — зона роста; 6 — надколенник;
7 — межмыщелковое возвышение большеберцовой
кости.
Рис. 12. Рентгенограмма коленного сустава (12 лет).
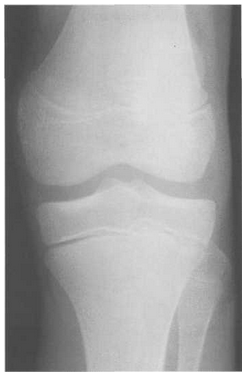
Рис. 13. Рентгенограмма коленного сустава взрослого человека. Отсутствие зон роста.
В коленном суставе кроме костных структур имеется ряд крупных наружных и внутренних структур, поддерживающих его стабильность, а также создающих эффект амортизации. К ним относят:
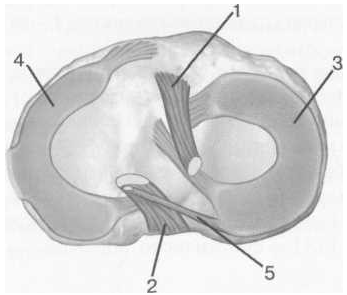 мениски
коленного сустава. Они
представляют собой полулунной
формы фиброзно-хрящевые пластинки,
которые во многом компенсируют
несоответствия между суставными
поверхностями мыщелков бедра и суставной
поверхностью большеберцовой кости. Они
защищают их от локального повышения
давления, равномерно перераспределяя
массу тела на большую площадь. У взрослого
человека в положении стоя 40—60% массы
тела передается через мениски, что
уменьшает компрессию суставного
хряща (рис. 14, 15).
мениски
коленного сустава. Они
представляют собой полулунной
формы фиброзно-хрящевые пластинки,
которые во многом компенсируют
несоответствия между суставными
поверхностями мыщелков бедра и суставной
поверхностью большеберцовой кости. Они
защищают их от локального повышения
давления, равномерно перераспределяя
массу тела на большую площадь. У взрослого
человека в положении стоя 40—60% массы
тела передается через мениски, что
уменьшает компрессию суставного
хряща (рис. 14, 15).
Все мягкотканые образования, включая мениски возможно детально изучить при МРТ. Это хорошо представлено на представленных изображения МРТ в различных плоскостях сечения.
Рис. 14. Схема расположения менисков и связок коленного сустава в аксиальной плоскости.
1 — передняя крестообразная связка; 2 — задняя крестообразная связка; 3 — латеральный мениск; 4 — медиальный мениск; 5 — мениско-фемораль-ная связка.
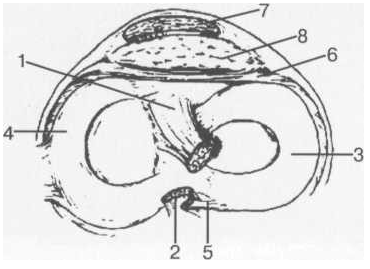
Рис. 15. Схема расположения менисков и связок коленного сустава в аксиальной плоскости на уровне связки надколенника.
1 — передняя крестообразная связка; 2 — задняя крестообразная связка; 3 — латеральный мениск; 4 — медиальный мениск; 5 — мениско-феморальная связка; 6 — передняя межменисковая связка; 7 — связка надколенника; 8 — инфрапателлярное жировое тело (жировое тело Гоффа).
На серии МРТ изображений представлены варианты строения внутри – и внесуставных образований сустава, сухожилий и прилегающих мышц (рис.16,17,18)
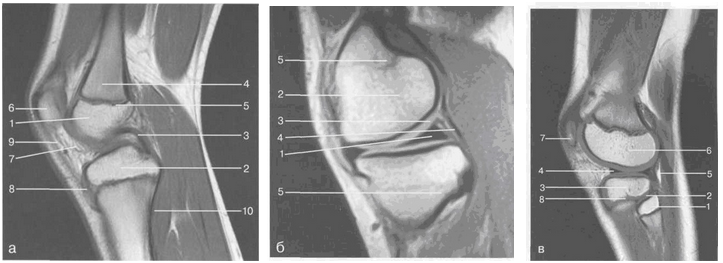
Рис. 16. МРТ коленного сустава.
а — 11 лет. Срединная сагиттальная плоскость (Т1-ВИ): 1 — эпифиз бедренной кости; 2 — эпифиз большеберцовой кости; 3 — задняя крестообразная связка; 4 — метадиафиз бедренной кости; 5 — зона роста; 6 — надколенник; 7 — ин-фрапателлярное жировое тело; 8 — бугристость большеберцовой кости; 9 — волокна собственной связки надколенника; 10 — m. popliteus.
б — МРТ коленного сустава взрослого. Парасагиттальная плоскость:
1 — задний рог медиального мениска; 2 — эпифиз бедренной кости; 3 — суставной хрящ; 4 — заднебоковой отдел капсулы сустава; 5 — оссифицированная зона роста, в — 11 лет. Парасагиттальная плоскость через латеральный мениск (Т2-ВИ):
1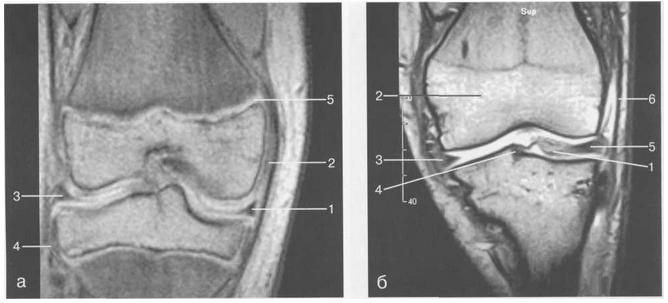
 — эпифиз малоберцовой кости; 2 —
малоберцово-больше-берцовый сустав; 3
— эпифиз большеберцовой кости; 4 —
латеральный мениск (передний рог); 5 —
сухожилие т. popliteus; 6 — эпифиз бедренной
кости; 7 — надколенник; 8 — зона роста.
— эпифиз малоберцовой кости; 2 —
малоберцово-больше-берцовый сустав; 3
— эпифиз большеберцовой кости; 4 —
латеральный мениск (передний рог); 5 —
сухожилие т. popliteus; 6 — эпифиз бедренной
кости; 7 — надколенник; 8 — зона роста.
РТ коленного сустава.
а — 14 лет. Фронтальная плоскость (Т2-ВИ):
1 — тело медиального мениска; 2 — медиальная коллатеральная связка; 3 — тело латерального мениска; 4 — латеральная коллатеральная связка (фрагментарно); 5 — зона роста.
б — МРТ коленного сустава взрослого. Фронтальная плоскость (кпереди):
1 — передний рог латерального мениска; 2 — мыщелки (эпифиз) бедренной кости; 3 — передний рог медиального мениска; 4 — межмыщелковое возвышение; 5 — задние отделы инфрапателлярного жирового тела; 6 — tractus iliotibialis.
в — МРТ коленного сустава взрослого. Аксиальная плоскость:
1 — lig.patellae; 2 — медиальная коллатеральная связка; 3 — сухожилие m. popliteus; 4 — retinaculum patellae mediale; 5 — retinaculum patellae laterale; 6 — передняя крестообразная связка; 7 — m. biceps femoris.
г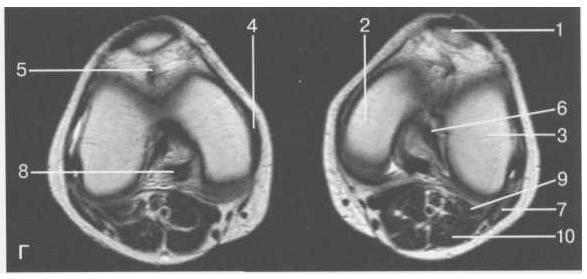 — МРТ коленных суставов. Аксиальная
плоскость:
— МРТ коленных суставов. Аксиальная
плоскость:
1 — надколенник и связка надколенника; 2 — медиальный мыщелок; 3 — латеральный мыщелок; 4 — медиальная коллатеральная связка; 5 — инфрапателлярное жировое тело; 6 — передняя крестообразная связка; 7 — m. biceps femoris; 8 — задняя крестообразная связка; 9 — m. plantaris; 10 — т. gastrocnemius.
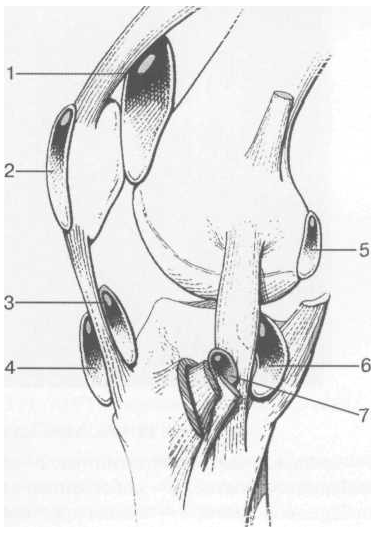
В коленном суставе имеются несколько синовиальных сумок (см. рис. 18), залегающих по ходу мышц и сухожилий.
Рис. 18. Синовиальные сумки коленного сустава.
1 — bursa suprapatellaris (сообщается с суставом); 2 — bursa prepatellaris; 3 — bursa infrapatellaris profunda; 4 — bursa infrapatellaris subcutanea; 5 — bursa semimemranosus; 6 — bursa semimemranosus; 7 — pes.auserini bursa.
Сонография в меньшей мере дает возможность изучить мягкотканые образования коленного сустава (19,20,21 ).
Р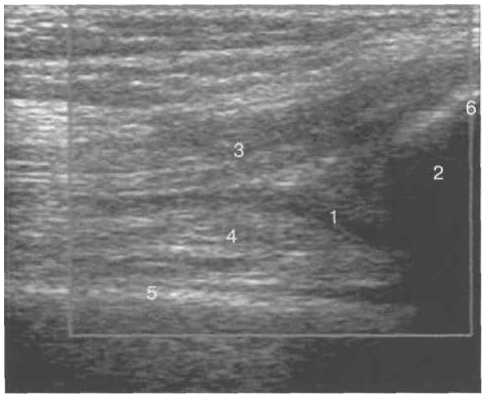 ис.
19. УЗИ коленного сустава. Супрапателлярное
пространство коленного сустава.
ис.
19. УЗИ коленного сустава. Супрапателлярное
пространство коленного сустава.
1 — незаполненная жидкостью область супрапател-лярного пространства (бурсы); 2 — надколенник; 3 — сухожилие m. quadriceps femoris; 4 — верхнее жировое тело; 5 — контур диафиза бедренной кости; 6 — контур надколенника.

Рис. 20. УЗИ коленного сустава взрослого.
Продольное сканирование области
«ромбовидного пространства».
1 — надколенник; 2 — собственная связка надколенника; 3 — инфрапателлярное жировое тело.
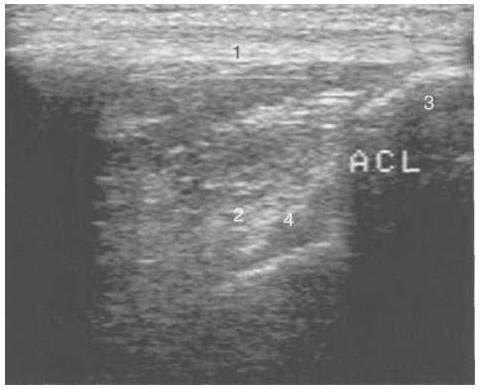
Рис. 21. УЗИ коленного сустава взрослого. Визуализация передней крестообразной связки.
1 — собственная связка надколенника; 2 — инфрапателлярное жировое тело; 3 — большеберцовая кость; 4 — передняя крестообразная связка.
В ряде случаев для детализации некоторых видов переломов или поражения костей прибегают к КТ, особенно таких костей, которые имеют сложную конфигурацию строения, например позвонки, тазовая кость, кости основания черепа.
Лучевые методы исследования ЩЖ
Щитовидная железа расположена в средненижнем отделе передней поверхности шеи (от уровня щитовидного хряща до надключичной области). Состоит из двух долей (правой и левой) и перешейка; одна из долей, чаще правая, незначительно больше другой. Доли располагаются на уровне латеральной поверхности щитовидного, перстневидного хрящей и трахеи, нижний их полюс доходит до 5—6-го хряща трахеи. Правая и левая доли соединяются узким перешейком, который располагается на уровне 2—3-го хряща трахеи. У 25% людей имеется добавочная пирамидальная доля, которая с годами атрофируется. Пирамидальная доля (тонкий отросток) находится впереди щитовидного хряща на уровне перешейка и может доходить до подъязычной кости (рис. 22).
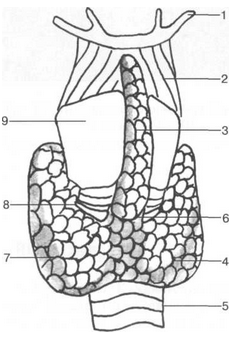
Рис. 22. Схема строения щитовидной железы [М.Г.Привес, Н.КЛысенков, В.И.Бушкович].
1 — подъязычная кость; 2 — lig. thyrohyoideum; 3 — пирамидальная доля; 4 — правая доля щитовидной железы; 5 — трахея; 6 — перешеек щитовидной железы; 7 — левая доля щитовидной железы; 8 — перстневидный хрящ; 9 — щитовидный хрящ.
По конфигурации доли напоминают форму груши, длина преобладает над шириной и толщиной. Поперечник железы — около 45—50 мм; переднезадний размер боковых долей — 18—20 мм, а на уровне перешейка — 6-8 мм. Размеры щитовидной железы на протяжении жизни меняются: увеличиваются до 29 лет, остаются стабильными в возрасте 29—45 лет, уменьшаются после 45 лет. Средняя масса щитовидной железы взрослого человека составляет 15—30 г.
Щитовидная железа — это паренхиматозный орган, состоящий из фолликулов, а также интрафолликулярной ткани и соединительнотканных перегородок, последние располагаются между фолликулами. Фолликул представляет собой пузырек, который выстлан кубическим эпителием, продуцирует коллоид и является функциональной единицей.
Железа покрыта двумя капсулами, которые берут начало от 3-й и 4-й фасции шеи, наружная капсула — толстая, внутренняя (собственная) — более тонкая. Щитовидная железа с капсулой не спаяна, при помощи связок капсула фиксирует ее к хрящу и трахее, что обусловливает смещение железы при глотании вместе с гортанью и трахеей. Между капсулами располагается пространство, выполненное соединительнотканной клетчаткой с большим количеством сосудов.
Кровоснабжение щитовидной железы обеспечивают две парные верхние и нижние щитовидные артерии, иногда определяется третья артерия, снабжающая кровью перешеек.
В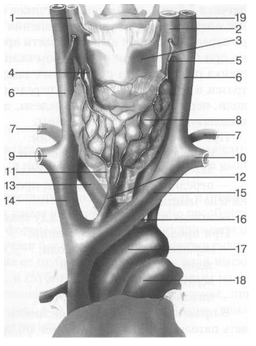 ерхняя
щитовидная артерия отходит от наружной
сонной артерии и у верхнего полюса
железы делится на переднюю и заднюю
ветви. Нижняя щитовидная артерия берет
свое начало из щитовидно-шейного ствола
справа и подключичной артерии слева.
Нижние щитовидные артерии на уровне
1—2-го хряща трахеи делают изгиб и под
прямым углом пересекают общую сонную
артерию, проходят вдоль железы позади
общей сонной и кпереди от позвоночной
артерии, в трахеопищеводном пространстве
располагаются близко к возвратному
нерву. Артерии железы образуют большое
количество анастомозов. После входа в
паренхиму железы артерии образуют
густую сеть мелких артериол,
распадающихся на капилляры, которые
окружают фолликулы, тесно прилегая
к фолликулярному эпителию. Интенсивность
кровообращения в железе значительно
превосходит таковую в других органах
и тканях. При пересчете на единицу массы
ткани кровоток через нее превышает
таковой в миокарде, мозге, почках (рис.
23).
ерхняя
щитовидная артерия отходит от наружной
сонной артерии и у верхнего полюса
железы делится на переднюю и заднюю
ветви. Нижняя щитовидная артерия берет
свое начало из щитовидно-шейного ствола
справа и подключичной артерии слева.
Нижние щитовидные артерии на уровне
1—2-го хряща трахеи делают изгиб и под
прямым углом пересекают общую сонную
артерию, проходят вдоль железы позади
общей сонной и кпереди от позвоночной
артерии, в трахеопищеводном пространстве
располагаются близко к возвратному
нерву. Артерии железы образуют большое
количество анастомозов. После входа в
паренхиму железы артерии образуют
густую сеть мелких артериол,
распадающихся на капилляры, которые
окружают фолликулы, тесно прилегая
к фолликулярному эпителию. Интенсивность
кровообращения в железе значительно
превосходит таковую в других органах
и тканях. При пересчете на единицу массы
ткани кровоток через нее превышает
таковой в миокарде, мозге, почках (рис.
23).
Щитовидные вены начинаются от перитиреоидной венозной сети и, сливаясь, образуют верхнюю, среднюю и нижнюю группы. Щитовидные вены впадают в яремную вену.
Латеральнее долей щитовидной железы находится сосудистый пучок, образованный общей сонной артерией и наружной яремной веной. Общая сонная артерия в нижних отделах шеи располагается более медиально по отношению к долям, в средних — делится на две ветви (наружную и внутреннюю). Наружная яремная вена расположена кпереди латеральнее общей сонной артерии, в верхних отделах шеи вены находятся впереди от артерий.
Рис. 23. Схема сосудов шеи [W.Swobodnic, M. Herrmann].
1 — a. carotis dextra; 2 — a. carotis sinistra; 3 — cartilago thy-roidea; 4 — a. thyroidea superior; 5 — v. thyroidea superior; 6 — v. jugularis interna; 7 — a. subclavia dextra; 8 — щитовидная железа; 9 — v. subclavia dextra; 10 — a. subclavia sinistra; 11 —v. thyroidea inferior; 12 — v. thyroidea superior im-par; 13 —truncusbrachiocephalicus; 14 —v. brachiocephalica dextra; 15 — v. brachiocephalica sinister; 16 — a. subclavia; 17 — дуга аорты; 18 — a. pulmonalis; 19 — подъязычная кость.
Основными лучевыми методами исследования щитовидной железы являются сонография, сцинтиграфия и МРТ.
Сонография щитовидной железы проводится с помощью линейного высокочастотного датчика 7,5 МГц, применение датчиков с более высокой частотой 10—15 МГц позволяет детальнее оценивать структурные изменения паренхимы железы. Исследование начинают с осмотра передних отделов шеи от области яремной вырезки до подъязычной кости, последовательно при поперечном и продольном сканировании. Оценивают состояние каждой доли и перешейка отдельно. На поперечных эхограммах в центре определяется акустическая тень от трахеи и гортани, по бокам и кпереди от трахеи (в зависимости от уровня среза) выявляются доли, перешеек щитовидной железы, окружающие мышцы и сосуды. У щитовидной железы выделяют следующие ориентиры (рис. 24, 25).
При поперечном сканировании:
— медиальный край доли прилежит к трахее, щитовидному хрящу, щитонадгортанной мышце;
— латеральный край доли располагается между передней и задней ее поверхностями;
— передняя поверхность доли прослеживается от перешейка до латерального края, отграничена мышцами;
— задняя
поверхность — между трахеей и латеральным
краем.
задняя
поверхность — между трахеей и латеральным
краем.
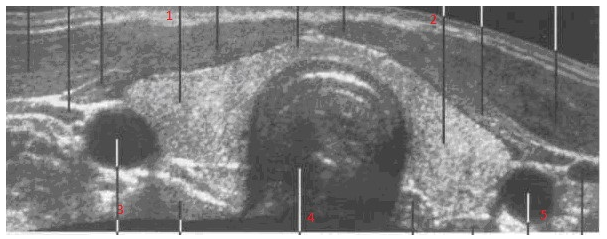
Рис. 24. Сонограммаражение щитовидной железы на уровне перешейка:
1- правая доля ЩЖ , 2- левая доля ЩЖ, 3- правая общая сонная артерия, 4- трахея, 5- левая общая сонная артерия
При продольном сканировании определяются :
— передняя поверхность доли;
— задняя поверхность доли;
— верхний полюс;
— нижний полюс.
О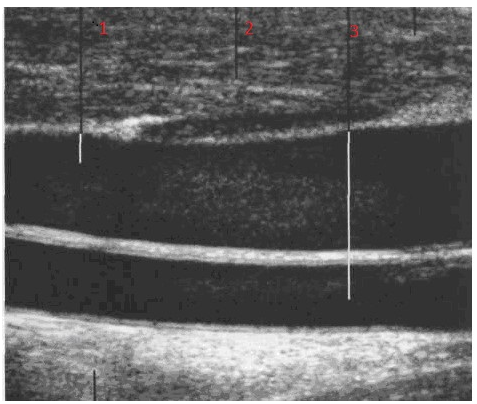 бычное
расположение щитовидной железы
характеризуется эхографическим
выявлением ее верхней границы на
уровне щитовидного хряща, а нижней
границы — на 1,5-2 см выше
ключиц.
бычное
расположение щитовидной железы
характеризуется эхографическим
выявлением ее верхней границы на
уровне щитовидного хряща, а нижней
границы — на 1,5-2 см выше
ключиц.
Принято на всех ультразвуковых сечения измерять линейные размеры долей щитовидной железы, и определять ее объем.
Контуры железы должны быть ровными и четкими, с четко дифференцирующейся гиперэхогенной капсулой.
Эхогенность ткани щитовидной железы в норме всегда выше таковой окружающих мышц или равна эхогенности подчелюстной слюнной железы (у обследуемых старше 18 лет). Наиболее распространена характеристика эхогенности неизмененной железы как «средняя».
Структура неизмененной щитовидной железы однородная (мелко-, средне- и крупнозернистая) с равномерным распределением одинаковых по размеру, интенсивности и расположению отражений ( рис. 26, 27).
Рис. 25. Сонограмма щитовидной железы при продольном сканировании: 1- паренхима ЩЖ, 2- внутренняя яремная вена, 3- общая сонная артерия
Р ис.
26. Схема и ЦДК-изображение щитовидной
железы при поперечном сканировании.
ис.
26. Схема и ЦДК-изображение щитовидной
железы при поперечном сканировании.
а — правая доля; б — левая доля; 1- правая доля ЩЖ, 2- левая доля ЩЖ

Рис. 27. Дуплексное изображение щитовидной железы. На фоне сонограммы ее левой доли определяется цветное картирование артерий и вен.
Компьютерная томография ЩЖ
КТ железы проводится от яремной вырезки до уровня Су. Толщина среза — 8 мм, шаг — 4—8 мм. Обычное положение неизмененной железы — на 2 см выше верхнего края грудины.
Форма — в виде двух овалов с относительно ровными контурами, хорошо отграниченными от окружающих тканей.
Поперечные размеры составляют 30x20 мм, высота — 30—40 мм.
Структура — однородная. Денситометрическая плотность (при содержании в паренхиме железы 0,65 мг/г йода) — 70+10 HU.
Кпереди от железы визуализируются грудино-щитовидные и грудино-подъязычные мышцы, по передней поверхности которых проходят наружные яремные вены.
Латеральной поверхностью железа прилежит к внутренней яремной вене и сонной артерии. Слева сонная артерия лежит под веной, справа проходит ближе к телу позвонка по задне-латеральной поверхности железы.
По заднемедиальному краю щитовидной железы, кзади от трахеи располагаются паращитовидные железы, которые могут быть видны у тучных пациентов. Паращитовидные железы могут визуализироваться между собственной капсулой железы и жировой клетчаткой. Число паращитовидных желез колеблется от 2—4 до 5—6. Их длина составляет 5—6 мм, толщина — около 4 мм.
Задний край щитовидной железы отделен от тел пятого и шестого шейных позвонков длинной мышцей шеи. В центре среза между трахеей и серединой тел позвонков располагается пищевод (рис. 28).
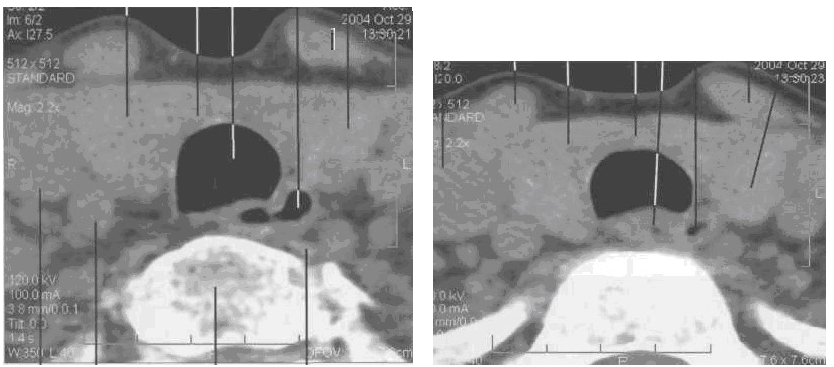
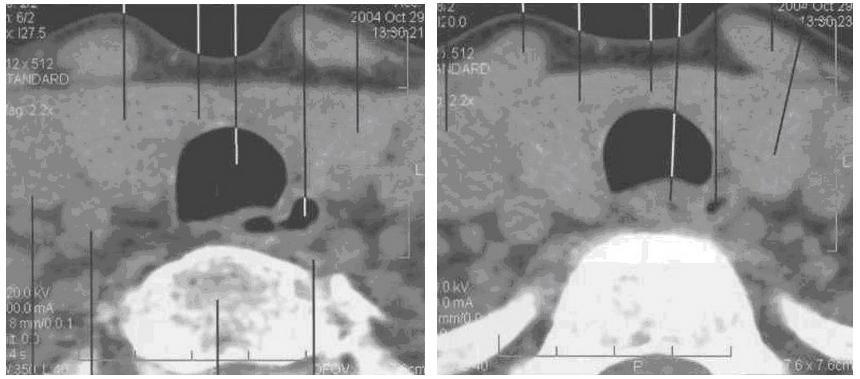
Рис. 28. Серия КТ изображений щитовидной железы на разных уровнях щитовидного хряща в аксиальной плоскости.
Магнитно-резонансная томография ЩЖ
На МРТ щитовидная железа имеет значительно более интенсивный сигнал, чем грудино-щитовидная мышца на Т2-ВИ.
Сонная артерия и яремная вена располагаются латерально от щитовидной железы и имеют низкую интенсивность.
Щитовидная железа имеет клиновидную форму, располагается по сторонам от трахеи, симметричная, однородной структуры.
Перешеек железы перекрывает спереди второе и третье трахеальные кольца и соединяет нижние отделы правой и левой долей.
Капсула железы фиксируется к претрахеальной фасции, что дает ей возможность двигаться вместе с глоткой.
Проведения МРТ-исследования в аксиальном изображении часто достаточно для исследования щитовидной железы. Когда требуется уточнить краниокаудальные контуры и размеры железы, фронтальная плоскость среза предпочтительнее, так как симметричность ее лучше оценивается в этой плоскости.
Нормальная щитовидная железа легко дифференцируется от грудины и грудино-ключично-сосцевидной мышцы, так как увеличенное время Т2 релаксации приводит к усилению сигнала интенсивности на Т2-ВИ.
Паращитовидные железы в норме не видны ни на ультразвуковых, ни на КТ-, ни на МРТ-изображениях (рис. 29,30).
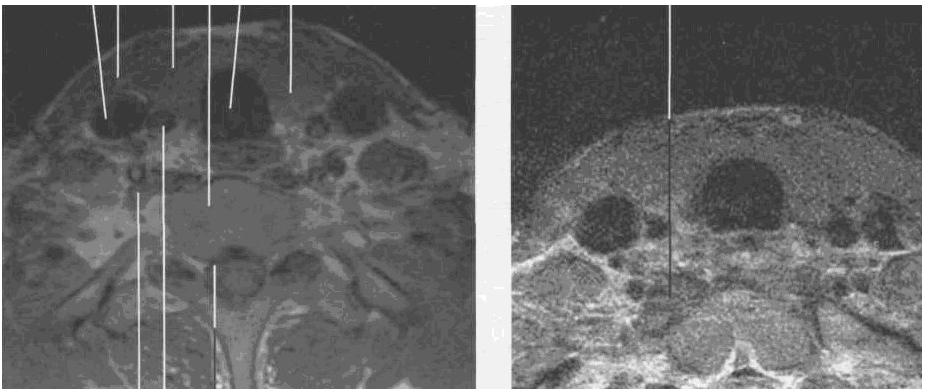
Рис. 29. MPT щитовидной железы
в аксиальной плоскости на уровне щитовидного хряща. Т1-ВИ.

Рис. 30. МРТ щитовидной железы в аксиальной плоскости на уровне щитовидного хряща. Т2-ВИ.
Радионуклидное исследование физиологии щитовидной железы
Состояние йодного обмена и функцию щитовидной железы оценивают посредством радионуклидных исследований.
Как известно, щитовидная железа выполняет три главные функции:
