
- •Заболевания пищевода и пищеводно-желудочного соустья
- •Кандидозный
- •Варикозное расширение вен
- •Барретовский пищевод
- •Пищевод Баррета
- •РАК ПИЩЕВОДА
- •РАК ПИЩЕВОДА (С 15)
- •Патология желудка
- •Гастрит
- •По площади поражения различают:острый диффузный гастрит;острый очаговый гастрит.
- •Хронический гастрит
- •1.тип A (аутоиммунный) — фундальный гастрит; воспаление вызвано антителами к обкладочным клеткам желудка.
- •В зависимости от морфологической картины выделяют поверхностный (неатрофический) и атрофический гастрит
- •АТРОФИЧЕСКИ Й ГАСТРИТ
- •Хронический атрофический гастрит пилорического отдела желудка. Ямки резко укорочены, железы очагово атрофированы, собственная
- •В 50% случаев атрофический гастрит
- •Выделяют две степени дисплазии - слабую и
- •Дисплазия желудочного эпителия средней степени при хроническом активном гастрите.
- •Кишечная метаплазия слизистой желудка
- •ОСОБЫЕ ФОРМЫ
- •К ним относят: атрофически-
- •Атрофически-гиперпластический
- •Гипертрофический гастрит -
- •Болезнь
- •Лимфоцитарный гастрит
- •Гранулематозный гастрит
- •Эозинофильный гастрит
- •Инфекционный гастрит
- •Клинико-морфологическая
- •Диагностика хронического гастрита включает: Эндоскопическую диагностикау с
- •Примеры формулировки диагноза:
- •Эрозивные и острые язвенные поражения желудка
- •Синдром Золлингера-Эллисона -гиперплазия G-клеток антрума,
- •Язвенная болезнь желудка и 12-перстной кишки Этиология
- •Причины развития острых язв
- •Патогенез пилородуоденальных
- •Патогенез язвы тела желудка:
- •Морфологические изменения. Макроскопически хронические язвы обычно имеют округлую, либо овальную форму. Размеры их,
- •Впериод обострения микроскопически в дне язвы обнаруживаются некротизированные ткани и полиморфноклеточный экссудат. В
- •Хроническая язва желудка
- •Морфология:глубокий выходящий в мышечный слой обширный дефект слизистой оболочки, с характерными подрытым и
- •Осложнения: Заживление язвы происходит путем регенерации эпителия и фиброза подлежащих тканей. При этом
- •Полипы. Гиперпластический Аденоматозный
- •РАК ЖЕЛУДКА
- •К предраковым состояниям относят хронический атрофический гастрит, в генезе которого играет роль Helicobacter
- •Дисплазия
- •Классификация
- •II. Макроскопически выделяют: 1.Полиповидный рак (экзофитный) - в виде
- •III. Международная классификация
- •Регионарные лимфатические узлы
- •БЛЯШКОВИДНЫЙ РАК
- •Полипозный рак
- •Фунгозный рак
- •Изъязвленные формы рака:
- •ПЕРВИЧНО-ЯЗВЕННЫЙ РАК
- •БЛЮДЦЕОБРАЗНЫЙ РАК (РАК-ЯЗВА)
- •ЯЗВА-РАК
- •Рак с преимущественно
- •ДИФФУЗНЫЙ РАК
- •Аденокарцино ма желудка
- •Метастазирование рака желудка осуществляется — лимфогенным, гематогенным и имплантационным (контактным) путем. Особое значение
- •СХЕМА ЛИМФАТИЧЕСКИХ ПУТЕЙ ЖЕЛУДКА
- •А - Застой в желудке при раке привратника В – Дисфагия и расширение
- •К важнейшим по локализации относят лимфогенные метастазы:«вирховские метастазы» — в надключичные лимфоузлы (чаще
- •МЕТАСТАЗЫ
- •Кроме того, возможны лимфогенные метастазы в плевру, легкие, брюшину, хотя в последнюю они
- •Гематогенны е mts солидного рака желудка в печени
- •Осложнения.
- •Диагностические мероприятия (алгоритм):
- •Стромальные опухоли
- •GIST: Определение
- •GIST: Клиническая картина
- •GIST: Визуализация
- •Биопсия
- •GIST: Макроскопическая
- •GIST: Гистологические подтипы опухолей
- •Иммуногистохимия: положительная реакция на CD117 – достоверный маркер GIST
- •Иммуногистохимическое исследование при GIST
- •Иммуногистохимическая картина при KIT-негативной GIST
- •Критерии диагноза
- •Синдром Меллори-Вейса (место перехода пищевода в желудок).
- •Аппендицит - первичное
- •Различают две клинико- анатомические формы аппендицита:
- •Чаще всего причинами острого аппендицита являются обструкция просвета аппендикса
- •Формы острого аппендицита:
- •Для острого простого аппендицита
- •К концу первых суток лейкоцитарный инфильтрат
- •ФЛЕГМОНОЗН О-ЯЗВЕННЫЙ АППЕНДИЦИТ
- •Осложнения острого аппендицита
- •Хронический аппендицит характеризуется наличием склеротических и атрофических процессов. Возникают спайки с окружающими тканями.
- •Мукоцеле
- •Карциноид червеобразного отростка
- •Карциноид наиболее часто
- •НЕСПЕЦИФИЧЕСКИЙ ЯЗВЕННЫЙ КОЛИТ
- •В странах с умеренным климатом неспецифический язвенный колит (НЯК) является основной причиной диареи
- •Морфология. При НЯК наблюдается последовательный и непрерывный тип поражения. Обычно первоначально поражение возникает
- •Микроскопически определяется инфильтрация слизистой клетками острого и хронического воспаления. Полиморфноядерные лейкоциты обнаруживаются в
- •Неспецифически й язвенный
- •Осложнение Комментарий/Пример
- •БОЛЕЗНЬ КРОНА
- •Наиболее ранним поражением является появление маленьких обособленных неглубоких язв с геморрагическим венчиком. Эти
- •Классическим микроскопическим проявление болезни Крона являются гранулемы. Они состоят из эпителиоидных макрофагов и
- •Болезнь
- •Осложнения болезни Крона
- •Осложнение
- •Мегаколон - расширение отдельных участков или всей толстой кишки
- •РАК ТОЛСТОГО КИШЕЧНИКА
- •Рак толстой кишки имеет тенденцию к учащению, смертность от него увеличивается. Из различных
- •Предраковые состояния:
- •Гистологические типы: самой распространенной является аденокарцинома — 90-95% всех
- •Метастазирование: в параректальные лимфоузлы и лимфоузлы малого таза, затем в брыжеечные лимфоузлы, а
- •ДИАГНОСТИЧЕСКИЕ МЕРОПРИЯТИЯ (АЛГОРИТМ):
- •ГИПЕРПЛАСТИЧЕСКИЙ ПОЛИП
- •АДЕНОМАТОЗНЫЙ ПОЛИП
- •ВОРСИНЧАТЫЙ ПОЛИП
- •Рак прямой кишки
- •РАК ПРЯМОЙ КИШКИ
- •Некоторые новые технологии в эндоскопии

По площади поражения различают:острый диффузный гастрит;острый очаговый гастрит.
Всвою очередь острый очаговый гастрит может быть преимущественно фундальным, антральным, пилороантральным и пилородуоденальным.
Взависимости от тяжести поражения изменения в слизистой варьируют от вазодилятации и отека lamina propria до эрозий и кровоизлияний.
При частых рецидивах острого гастрита может развиться хронический гастрит.

Хронический гастрит
Этиология и патогенез:
аутоиммунитет, рефлюкс дуоденального содержимого,
HP
Длительное воздействие ряда факторов, вызывающих острый гастрит (алкоголизм, интенсивное курение)
Принципиальное отличие от острого гастрита заключается в том, что при остром гастрите преобладает банальное воспаление, а при хроническом – главным образом сложная морфо-функциональная перестройка слизистой.
Хронические гастриты типа А, В, С

1.тип A (аутоиммунный) — фундальный гастрит; воспаление вызвано антителами к обкладочным клеткам желудка. Обычно сопровождается
развитием пернициозной анемии;
2.тип B (бактериальный) — антральный гастрит, связанный с обсеменением слизистой оболочки желудка бактериями Helicobacter pylori —
составляет до 90 % всех случаев хронического гастрита;
3.тип С (химический) — развивается вследствие
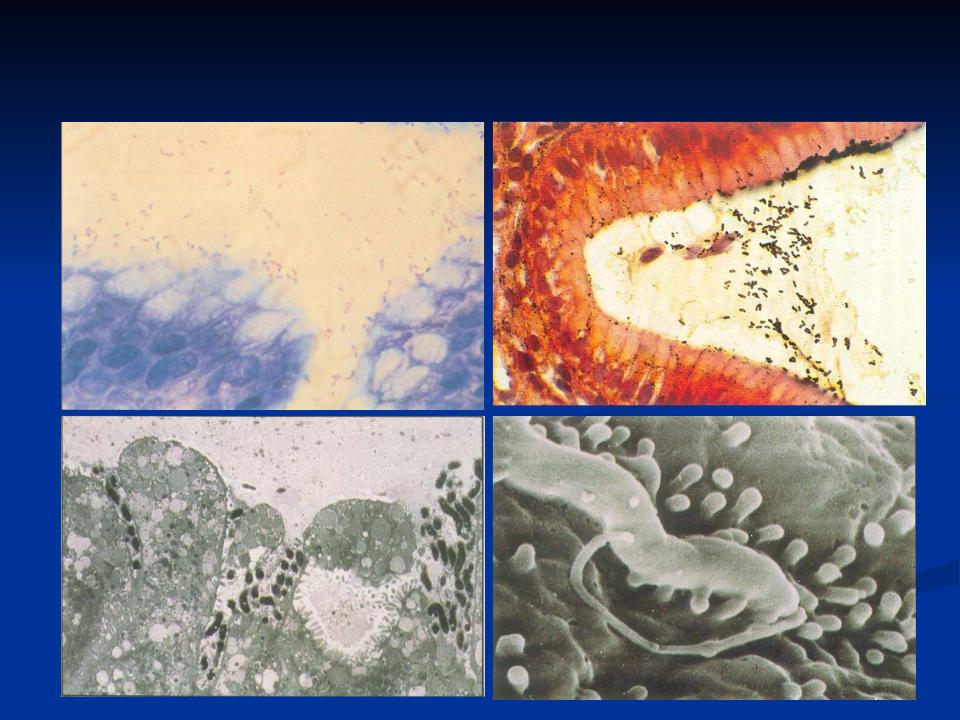

В зависимости от морфологической картины выделяют поверхностный (неатрофический) и атрофический гастрит
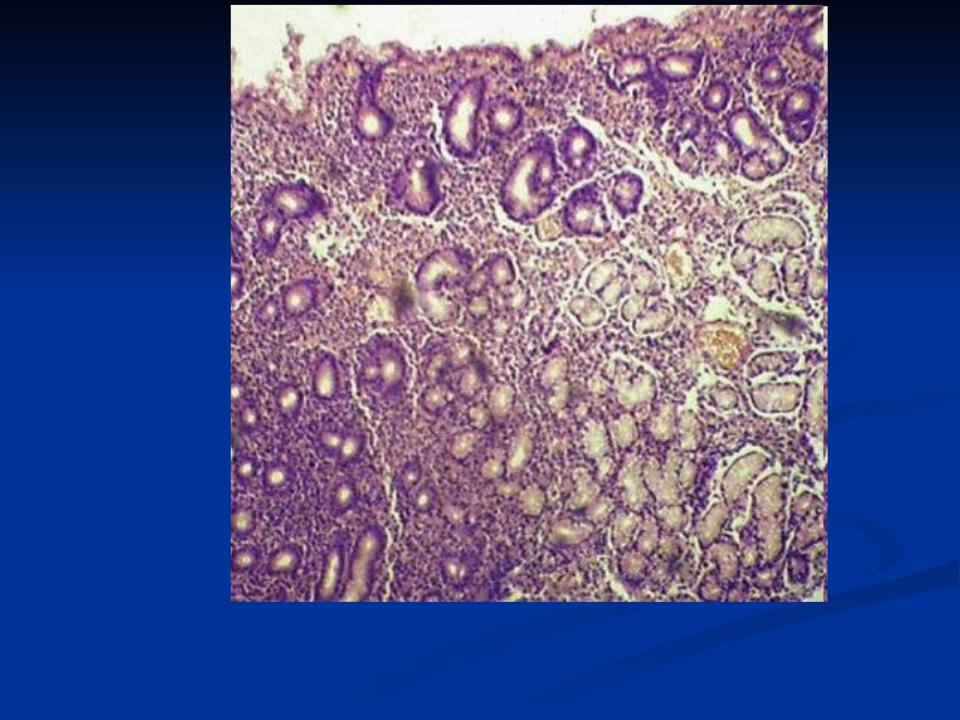
АТРОФИЧЕСКИ Й ГАСТРИТ
Слизистая
истончена, желез мало, одни из них атрофичны, другие кистозно расширены, гистиолимфоц итарный инфильтрат в
Хронический атрофический гастрит пилорического отдела желудка. Ямки резко укорочены, железы очагово атрофированы, собственная пластинка плотно инфильтрирована лимфо-плазмоцитарными
элементами.

В 50% случаев атрофический гастрит
сочетается с элементами "структурной перестройки" слизистой оболочки (кишечная метаплазия, дисплазия или неоплазия эпителия). Выделяют тонкокишечную (или полную), незрелую и зрелую толстокишечную метаплазию. Как известно, рак обычно обнаруживается в слизистой оболочке желудка и толстой кишки. В связи с этим зрелую толстокишечную метаплазию относят к предраковым изменениям, однако рак возникает не в метаплазированном эпителии, а на участках с дисплазией, которая часто
обнаруживается в слизистой оболочке с

Выделяют две степени дисплазии - слабую и
тяжелую. При слабой дисплазии, выявленной у больных старше 60 лет на фоне выраженного гастрита, рекомендуется проведение повторных ЭГДС и биопсий каждые 6-12 месяцев. При обнаружении тяжелой дисплазии больному необходимо в течение 10 дней повторить ЭГДС одним и тем же эндоскопистом со взятием множественных биопсий. При определении тяжелой дисплазии вновь рекомендовано каждые три месяца в течение года делать ЭГДС со взятием многочисленных биопсий. Если при одном из исследований в биопсиях тяжелой дисплазии не обнаружено, динамическое наблюдение с трехмесячным проведением ЭГДС в течение года тем не менее следует продолжить. Ибо известно, что тяжелая дисплазия эпителия трансформируется в рак in situ в сроки от трех
месяцев до 20-30 лет.
