
- •Глава 4 учение о ранах
- •Определение и основные признаки раны Определение
- •Кровотечение (haemorrhagia)
- •Зияние (hiatus)
- •Колотая рана (vulnus punctum)
- •Ушибленная рана (vulnus contusum)
- •По повреждающему фактору
- •Классификация по зонам повреждения
- •Свежеинфицированные раны
- •Классификация в зависимости от отношения раневого дефекта к полостям тела
- •Вторая фаза
- •Заживление ран
- •Фазы заживления ран
- •II фаза заживления раны - фаза регенерации, протекает в период с 6-х до 14-х сут от момента появления травмы.
- •III фаза заживления раны - образование и реорганизация рубца, начинается примерно с 15-х сут и может протекать до 6 мес.
- •Факторы, влияющие на заживление ран
- •Заживление вторичным натяжением
- •Заживление под струпом
- •Осложнения заживления ран
- •Осложнения рубцов
- •Профилактика дальнейшего инфицирования
- •Лечение ран в послеоперационном периоде
- •Заживление ран и снятие швов
- •Лечение свежеинфицированных ран
- •Виды швов
- •Общее лечение
- •Особенности лечения огнестрельных ран
Виды швов
Длительное существование раневого дефекта не способствует скорейшему функционально выгодному заживлению. Особенно это сказывается при обширных повреждениях, когда имеют место значительные потери через раневую поверхность жидкости, белков, электролитов и велик риск нагноения. Кроме того, выполнение раны грануляциями и закрытие её эпителием происходят довольно длительно. Поэтому следует стремиться как можно раньше свести края раны при помощи различных видов швов.
Преимущества наложения швов:
• ускорение заживления;
• снижение потерь через раневую поверхность;
• снижение вероятности повторного нагноения раны;
• повышение функционального и косметического эффектов;
• облегчение обработки раны. Выделяют первичные и вторичные швы.
Первичные швы
Первичные швы накладывают на рану до начала развития грануляций, при этом рана заживает первичным натяжением.
Наиболее часто первичные швы накладывают сразу после завершения операции или ПХО раны при отсутствии риска развития гнойных осложнений. Первичные швы нецелесообразно применять при поздней ПХО, ПХО в военное время, ПХО огнестрельной раны.
Снятие швов осуществляют после образования плотной соединительнотканной спайки и эпителизации в определённые сроки (см. табл. 4-1).
Первично-отсроченные швы также накладывают на рану до развития грануляционной ткани (рана заживает первичным натяжением). Их применяют в тех случаях, когда имеется определённый риск развития инфекции. Техника: рану после операции (ПХО) не зашивают, контролируют воспалительный процесс и при его стихании на 1-5-е сут накладывают первично-отсроченные швы.
Разновидностью первично-отсроченных швов являются провизорные: по окончании операции накладывают швы, но нити не завязывают, края раны не сводят. Нити завязывают на 1-5-е сут при стихании воспалительного процесса. Отличие от обычных первично-отсроченных швов в том, что здесь нет необходимости повторного обезболивания и прошивания краёв раны.
Вторичные швы
Вторичные швы накладывают на гранулирующие раны, заживающие вторичным натяжением. Смысл применения вторичных швов - умень- шение (или устранение) раневой полости. Снижение объёма раневого дефекта ведёт к уменьшению количества грануляций, необходимых для его заполнения. В результате сокращаются сроки заживления, а содержание соединительной ткани в зажившей ране, по сравнению с ранами, которые вели открытым способом, гораздо меньше. Это выгодно отражается на внешнем виде и функциональных особенностях рубца, его размерах, прочности и эластичности. Сближение краёв раны уменьшает потенциальные входные ворота для инфекции.
Показанием к наложению вторичных швов является гранулирующая рана после ликвидации воспалительного процесса, без гнойных затёков и гнойного отделяемого, без участков некротизированных тканей. Для
объективизации стихания воспаления можно использовать посев раневого отделяемого - при отсутствии роста патологической микрофлоры можно накладывать вторичные швы.
Выделяют ранние вторичные швы (наложение их производят на 6-21-е сут) и поздние вторичные швы (наложение производят после 21-х сут). Принципиальное различие между ними в том, что к 3-й нед после операции в краях раны образуется рубцовая ткань, препятствующая как сближению краев, так и процессу их срастания. Поэтому при наложении ранних вторичных швов (до рубцевания краёв) достаточно просто прошить края раны и свести их, завязывая нити. При наложении поздних вторичных швов необходимо в асептических условиях иссечь рубцовые края раны («освежить края»), а уже после этого наложить швы и завязать нити.
Для ускорения заживления гранулирующей раны, кроме наложения швов, можно использовать стягивание краёв раны полосками лейкопластыря. Метод не настолько полно и надёжно ликвидирует раневую по- лость, но зато его можно использовать ещё до абсолютно полного стихания воспаления. Стягивание краёв раны лейкопластырем широко применяют для ускорения заживления гнойных ран.
Лечение гнойных ран
Лечение гнойных ран состоит из местного и общего лечения. Характер лечения, кроме того, определяется фазой раневого процесса.
Местное лечение
Задачи лечения в фазе воспаления
В первой фазе раневого процесса (фаза воспаления) перед хирургом стоят следующие основные задачи:
• борьба с микроорганизмами в ране;
• обеспечение адекватного дренирования экссудата;
• содействие скорейшему очищению раны от некротических тканей;
• снижение проявлений воспалительной реакции.
При местном лечении гнойной раны используют методы механической, физической, химической, биологической и смешанной антисептики.
При нагноении послеоперационной раны обычно бывает достаточно снять швы и широко развести её края. При выраженном воспалении и обширном некрозе в гнойной ране необходимо выполнение вторичной хирургической обработки (ВХО) раны.
Вторичная хирургическая обработка раны
Показанием к ВХО раны является наличие гнойной раны при отсутствии адекватного оттока из неё (задержка гноя) или образовании обширных зон некроза и гнойных затёков. Противопоказанием служит только крайне тяжёлое состояние больного, при этом ограничиваются вскрытием и дренированием гнойного очага.
Задачи, стоящие перед хирургом, выполняющим ВХО раны:
• вскрытие гнойного очага и затёков;
• иссечение нежизнеспособных тканей;
• осуществление адекватного дренирования раны.
Перед началом ВХО следует определить видимые границы воспаления, локализацию гнойного расплавления, наиболее короткий доступ к нему с учётом расположения раны, а также возможные пути распростра- нения инфекции (по ходу сосудисто-нервных пучков, мышечно-фасциальных влагалищ). Кроме пальпаторного исследования, применяют различные виды инструментальной диагностики: ультразвуковой, термографический, рентгеновский (при остеомиелите) методы, КТ.
Как и первичная хирургическая обработка, ВХО является самостоятельным оперативным вмешательством. Её выполняют в операционной бригадой хирургов с использованием обезболивания. Только адекватная анестезия позволяет решить все задачи ВХО. После вскрытия гнойного очага проводят тщательную инструментальную и пальцевую ревизию по ходу самой раны и возможного нахождения затёков, которые в последующем также вскрывают через основную рану или контрапертуру и дренируют. Выполнив ревизию и определив объём некроза, производят эвакуацию гноя и иссечение нежизнеспособных тканей (некрэктомия). При этом нельзя забывать, что вблизи или в самой ране могут находиться крупные сосуды и нервы, которые необходимо сохранить. Перед окончанием операции полость раны обильно промывают антисептическими растворами (пероксид водорода, борная кислота и др.), рыхло тампонируют марлевыми тампонами с антисептиками и дренируют. Наиболее выгодным способом лечения при обширных гнойных ранах является проточно-промывное дренирование. В случае локализации повреждения на конечности необходима иммобилизация. Чаще используют гипсовую лонгету.
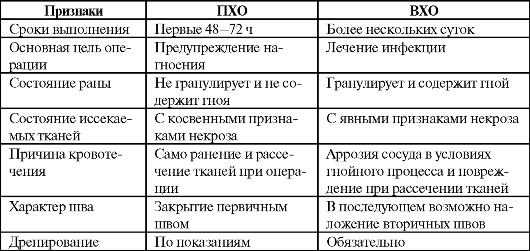
В табл. 4-2 представлены основные отличия ПХО и ВХО раны.
Лечение гнойной раны после операции
После выполнения ВХО или простого раскрытия (вскрытия) раны на каждой перевязке врач осматривает рану и оценивает её состояние, от-
Таблица 4-2. Отличия первичной и вторичной хирургической обработки раны
мечая динамику процесса. Края обрабатывают спиртом и йодсодержащим раствором. Полость раны очищают марлевым шариком или салфеткой от гноя и свободно лежащих секвестров, острым путём иссекают некротические ткани. Затем следует промывание антисептиками (3% раствор перекиси водорода, 3% раствор борной кислоты, нитрофурал и др.), дренирование (по показаниям) и рыхлое тампонирование с использованием различных антисептических средств.
Основные мероприятия по лечению гнойной раны в фазе воспаления связаны с необходимостью осуществления оттока экссудата и борьбы с инфекцией. Поэтому применяют гигроскопические повязки, возможно использование гипертонического раствора (10% раствор хлорида натрия). Основными антисептическими средствами являются 3% раствор борной кислоты, 0,02% водный раствор хлоргексидина, 1% раствор гидроксиметилхиноксилиндиоксида, нитрофурал (раствор 1:5000).
В первой фазе заживления, когда имеется обильная экссудация, нельзя применять мазевые препараты, так как они создают препятствие оттоку отделяемого, в котором находится большое количество бактерий, продуктов протеолиза, некротических тканей. Лишь на 2-3-и сут возможно применение водорастворимых мазей на полиэтиленоксидной основе. В их состав введены различные антимикробные препараты: хлорамфеникол, гидроксиметилхиноксилиндиоксид, метронидазол + хлорамфеникол, нитрофурал, диэтиламинопентилнитрофурил винилхинолин карбоксамид, мафенид (10% мазь мафенида). Кроме того, в состав мазей входят такие препараты, как тримекаин, с целью обезболивающего эффекта и метилу-
рацил, обладающий анаболической и антикатаболической активностью, с целью стимуляции процессов клеточной регенерации.
Определённое значение в лечении гнойных ран имеет «химическая некрэктомия» с помощью протеолитических ферментов, оказывающих некролитическое и противовоспалительное действия. Для этого исполь- зуют трипсин, химотрипсин. Препараты засыпают в рану в сухом виде или вводят в растворе антисептиков. Для активного удаления гнойного экссудата непосредственно в рану укладывают сорбенты, наиболее рас- пространённым из них является лигнин гидролизный.
С целью повышения эффективности ВХО и дальнейшего лечения гнойных ран в современных условиях применяют разнообразные физические методы воздействия. Широко используют ультразвуковую кавитацию ран, вакуумную обработку гнойной полости, обработку пульсирующей струёй, различные способы применения лазера. Все эти методы преследуют цель ускорения очищения от некротических тканей и губительного воздействия на микробные клетки.
Лечение в фазе регенерации
В фазе регенерации, когда рана очистилась от нежизнеспособных тканей и стихло воспаление, приступают к следующему этапу лечения, основными задачами которого являются стимуляция репаративных про- цессов и подавление инфекции.
Во второй фазе заживления процесс образования грануляционной ткани играет ведущую роль. В этом периоде при отсутствии осложнений экссудация резко сокращается и необходимость в гигроскопичной по- вязке, применении гипертонических растворов и дренировании отпадает. Грануляции очень нежные и ранимые, поэтому становится необходимым применение препаратов на мазевой основе, препятствующей механической травматизации. Наиболее эффективны мази, содержащие стимулирующие вещества (5% и 10% метилурациловая мазь). Однако, несмотря на то, что грануляционная ткань выполняет и защитную функцию, полностью исключить возможность повторного развития инфекционного процесса нельзя. Поэтому во время перевязок раны продолжают промывать растворами антисептиков, используют мази, эмульсии и линименты, включающие антибиотики (хлорамфениколовая, тетрациклиновая, гентамициновая мази и др.). Широкое применение находят многокомпонентные мази, содержащие противовоспалительные, антисептические, стимулирующие регенерацию и улучшающие региональное кровообращение вещества (гидрокортизон + окситетрациклин, бальзамический линимент по А.В. Вишневскому).
Для ускорения заживления ран используют методику наложения вторичных швов (ранних и поздних), а также стягивание краёв раны лейкопластырем.
Лечение ран в фазе образования и реорганизации рубца
В третьей фазе заживления основными задачами становятся ускорение эпителизации раны и защита её от излишней травматизации. С этой целью используют повязки с индифферентными и стимулирующими мазями, а также физиотерапевтические процедуры.
Физиотерапия
Физиотерапевтические процедуры занимает значительное место в лечении гнойных ран. В первой фазе для купирования острых явлений воспаления, уменьшения отёка, болевого синдрома, ускорения отторжения некротизированных тканей используют электрическое поле УВЧ и УФО в эритемной дозе, которое также стимулирует фагоцитарную активность лейкоцитов и оказывает антимикробное действие. Для местного введения антибиотиков, ферментов, противовоспалительных и обезболивающих препаратов используют электро- и фонофорез. Следует помнить, что при недостаточном оттоке гнойного содержимого физиотерапевтические процедуры приводят к усугублению гнойно-воспалительного процесса.
Во второй и третьей фазах раневого процесса с целью активизации репаративных процессов и эпителизации применяют УФО и лазерное облучение расфокусированным лучом. Сосудорасширяющим и стимулирующим действиями обладает магнитное поле: при воздействии пульсирующим магнитным полем уменьшается размер рубца.
В течение всего периода раневого процесса возможно применение гипербарической оксигенации, улучшающей насыщение тканей кислородом.
Лечение в абактериальной среде
При обширных раневых дефектах и ожогах с успехом применяют лечение в управляемой абактериальной среде. Существуют изоляторы общего и местного типов, изоляция всего пациента необходима при лечении больных с пониженной устойчивостью к инфекции: после онкологических операций, сопровождающихся массивной химиотерапией или лучевым лечением; при трансплантации органов, сопря- жённой с постоянным приёмом иммунодепрессантов, сдерживающих реакцию отторжения; различных заболеваниях крови, вызывающих нарушение и угнетение лимфопоэза.
Лечение в абактериальной среде проводят без наложения повязки, что способствует высушиванию раны, которое неблагоприятно воздейству- ет на микроорганизмы. В изоляторе поддерживают следующие параметры: температура 26-32?С, избыточное давление 10-15 мм рт. ст, относительная влажность 50-65%. Параметры могут изменяться в зависимости от характера течения раневого процесса.
Лечение специальными повязками
В современной практике местного лечения как чистых, так и гнойных ран всё чаще применяют методику с использованием готовых повязок отечественного и зарубежного производства, содержащих многокомпонентные наполнители. В состав повязок для применения в I фазе входят препараты, способные поглощать раневой экссудат, адсорбировать бак- териальные клетки и токсины, способствовать лизису некротических масс. В повязках для II и III фаз содержатся наполнители, обеспечивающие защиту грануляций и «молодого» рубца, стимуляцию репаративных процессов. Данную методику применяют и для временного закрытия обширных раневых поверхностей с целью сокращения потерь белка, электролитов, жидкости. Наиболее распространёнными повязками в настоящее время являются Васкопран, Альгипор, Сорбалгон, Суспурдерм, Гидроколл и др.
