
- •Гаоу спо нсо
- •39. Особенности онкозаболеваний у пожилых людей.
- •Опухоли молочной железы Опухоли кожи, слизистых губы, языка
- •Опухоли щитовидной железы
- •Опухоли легких
- •Опухоли прямой кишки
- •Опухоли дыхательной системы
- •Опухоли визуальных локализаций
- •О н к о л о г и я
- •Опухоли желудочно-кишечного тракта Опухоли мочеполовых органов
- •Опухоли пищевода
- •Опухоли почек, мочеточников
- •Опухоли мочевого пузыря Опухоли желудка
- •Опухоли печени
- •Опухоли предстательной железы
- •Опухоли поджелудочной железы
- •Общие принципы диагностики опухолей.
- •Основные методы диагностики злокачественных опухолей.
- •Симптоматика рака кожи.
- •Удаление образования всегда производится в пределах здоровых тканей. Гисто-морфологическое исследование удаленного материала обязательно. Плоскоклеточный ороговевающий рак кожи.
- •Контагиозный моллюск.
- •Меланома кожи.
- •Рак пищевода.
- •2.Стресс
- •3.Наследственность
- •4.Анамнез.
- •5.Маммография.
- •7.Другие методы диагностики
- •Если Вы заметили уплотнение, выделения или другое изменение за прошедший месяц – будь то во время сиг или нет – обратитесь к врачу.
- •Рак поджелудочной железы.
- •Опухоли щитовидной железы.
- •Обследование пациента при подозрении на нарушение функции щитовидной железы.
- •Группировка по стадиям зависит от возраста и гистологического строения опухоли. Лечение.
- •Рак это заболевание, процесс лечения которого очень длительный. Технология введения и правила техники безопасности при работе с цитостатиками.
- •Задания для студентов.
- •Эталон решения ситуационной задачи. Задача.
- •3. Больной выписывается направление в поликлинику онкодиспансера, куда она направляется самостоятельно.
- •4. Диагностическая и лечебная программа.
- •II. Решите тестовые задания.
- •Инновации в лечении и диагностике онкопроцесса.
- •1.Онкомаркеры для диагностики опухолевого процесса. См. Стр.8- 9.
- •2.Магнитно резонансная томография мрт.
- •3.Использование лазера и комбинированной иммунотерапии из дендритных клеток в комплексном лечении злокачественных опухолей мозга (ниито)
- •4.Разработка Сибирского центра фармакологии и биотехнологии совместно с Институтом цитологии и генетики со ран препаратов дэнай, мидиврин, хондрамарин.
- •Памятка студента.
Симптоматика рака кожи.
Рак кожи может иметь плоскоклеточное или базальноклеточное строение,
развивается в любом месте, несколько чаще на лице (спинка и крылья носа, угол глаза, лоб) и на туловище в подмышечной области, хотя нередко поражает стопу, голень или кисть.


Рак кожи может возникнуть, как на здоровой прежде коже, так и из предшествующих предраковых заболеваний.

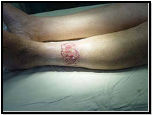
I. Плоскоклеточный рак кожи — это злокачественная опухоль, развивающаяся из кератиноцитов и способная вырабатывать кератин. На его долю приходится до 20% всех злокачественных новообразований кожи. Почти в каждом случае плоскоклеточный рак кожи развивается на фоне предраковых дерматозов.
Плоскоклеточный рак кожи может протекать в виде узловой, язвенной, инфильтративной форм и др.
 Рак
кожи клинически проявляется возникновением
безболезненного плотного одного или
сразу нескольких сливающихся между
собой узелков розовато-желтоватой
восковидной окраски, иногда с жемчужными
просвечивающими краями, эритематозными
или пигментированными. Затем
центральная часть узелка начинает
мокнуть, образуется эрозия и дефект
кожи, эта язвочка нередко кровоточит и
покрывается слущивающимися корочками.
Общее
состояние не страдает,
распространение опухоли идёт незаметно.
Плоскоклеточный
рак течет медленно,
но в поздних стадиях обычно возникают
регионарные и отдаленные метастазы. В
редких случаях рак кожи протекает
агрессивно (рецидивы с быстрым ростом,
раннее метастазирование в легкие, кости
и другие ткани).
Рак
кожи клинически проявляется возникновением
безболезненного плотного одного или
сразу нескольких сливающихся между
собой узелков розовато-желтоватой
восковидной окраски, иногда с жемчужными
просвечивающими краями, эритематозными
или пигментированными. Затем
центральная часть узелка начинает
мокнуть, образуется эрозия и дефект
кожи, эта язвочка нередко кровоточит и
покрывается слущивающимися корочками.
Общее
состояние не страдает,
распространение опухоли идёт незаметно.
Плоскоклеточный
рак течет медленно,
но в поздних стадиях обычно возникают
регионарные и отдаленные метастазы. В
редких случаях рак кожи протекает
агрессивно (рецидивы с быстрым ростом,
раннее метастазирование в легкие, кости
и другие ткани).
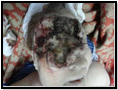 Опухоль
может перейти на соседние области –
глаз, ухо и т. д., далее опухоль прорастает
вглубь в надкостницу и кость, то есть
принимает форму глубокопроникающего
рака.
Опухоль
может перейти на соседние области –
глаз, ухо и т. д., далее опухоль прорастает
вглубь в надкостницу и кость, то есть
принимает форму глубокопроникающего
рака.
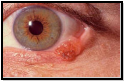 II.Базальноклеточный
рак
— самая распространенная
злокачественная опухоль кожи с
выраженным местным деструктивным
ростом,склонностью к рецидивированию,но, как правило, не метастазирующая.Локализуется на открытых участках
кожного покрова (кожа лица, шеи, волосистой
части головы).
II.Базальноклеточный
рак
— самая распространенная
злокачественная опухоль кожи с
выраженным местным деструктивным
ростом,склонностью к рецидивированию,но, как правило, не метастазирующая.Локализуется на открытых участках
кожного покрова (кожа лица, шеи, волосистой
части головы).
Эпидемиология.Заболевание чаще отмечается у лиц старше 50 лет, но может развиваться и в более молодом возрасте. У женщин и мужчин встречается одинаково часто.Классификация:
 Клинические
проявления базально-клеточного рака
позволяют выделить следующие его
формы:
• узловато-язвенную;
•
пигментированную;
• поверхностную;
•
деструирующую (ulcus terebrans);
•
склеродермоподобную (тип «морфеа»);
•
фиброэпителиальную.
Клинические
проявления базально-клеточного рака
позволяют выделить следующие его
формы:
• узловато-язвенную;
•
пигментированную;
• поверхностную;
•
деструирующую (ulcus terebrans);
•
склеродермоподобную (тип «морфеа»);
•
фиброэпителиальную.
 Этиология
и патогенез.
Этиология
и патогенез.
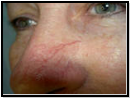 Гистогенез
опухоли спорный. Большинство исследователей
придерживаются дизонтогенетической
теории происхождения, согласно которой
базалиома развивается из многопотентных
эпителиальных клеток. В развитии
базально-клеточного рака также придается
значение генетическим факторам,
иммунным
нарушениям, неблагоприятным внешним
воздействиям (интенсивная инсоляция,
контакт с канцерогенными веществами).
Опухоль
может развиваться на визуально
неизмененной коже, а также на фоне
разнообразных кожных заболеваний
актинический
кератоз,
постлучевой дерматит, туберкулезная
волчанка, невусы, псориаз
и
др. Базалиома обычно развивается из
эпидермиса, способного к образованию
волосяных фолликулов. Поэтому его редко
находят на красной кайме губ и наружных
половых органах.
.
Гистогенез
опухоли спорный. Большинство исследователей
придерживаются дизонтогенетической
теории происхождения, согласно которой
базалиома развивается из многопотентных
эпителиальных клеток. В развитии
базально-клеточного рака также придается
значение генетическим факторам,
иммунным
нарушениям, неблагоприятным внешним
воздействиям (интенсивная инсоляция,
контакт с канцерогенными веществами).
Опухоль
может развиваться на визуально
неизмененной коже, а также на фоне
разнообразных кожных заболеваний
актинический
кератоз,
постлучевой дерматит, туберкулезная
волчанка, невусы, псориаз
и
др. Базалиома обычно развивается из
эпидермиса, способного к образованию
волосяных фолликулов. Поэтому его редко
находят на красной кайме губ и наружных
половых органах.
.
По мере развития опухоли наступает сращение ее с подлежащими тканями и образование плотного неподвижного инфильтрата. Частый признак - сопутствующая телеангиэктазия. Телеангиэктазия — (teleangiectasia; теле + ангиэктазия) локальное чрезмерное расширение капилляров и мелких сосудов; возникает как аномалия развития.
Диагностические признаки базалиомы.
При множественных очагах поражения клинические формы базально-клеточного рака могут наблюдаться в различных сочетаниях: Узловато-язвенная форма может иметь вид одиночного образования — узелка или узла полушаровидной формы, чаще округлых очертаний, незначительно возвышающегося над уровнем кожи, розового или серовато-красного цвета с перламутровым оттенком. Поверхность опухоли гладкая, в центре ее обычно имеется небольшое западение, покрытое тонкой, неплотно прилегающей чешуйко-коркой, под которой, как правило, находится эрозия. Край валикообразно утолщен, состоит из мелких узелковоподобных элементов. В таком состоянии опухоль может существовать годами, медленно увеличиваясь, иногда подвергаясь изъязвлению.
При язвенной форме (ulcus rodens) центрально расположенное изъязвление окружено приподнятым валиком розового цвета с мелкоузелковыми утолщениями светло-серого цвета — т.н. жемчужинами.
Поверхностная форма манифестирует единичными или множественными пятнами розового и красновато-буроватого оттенка с мелкопластинчатым шелушением на поверхности. Отличается медленным периферическим ростом.
Склеродермоподобная форма проявляется в виде уплотненного склерозированного очага, напоминающего рубцовую ткань бледно-розового с желтоватым оттенком цвета. Иногда по периферии образования можно выявить зону активного роста, покрытую корочкой.
Фиброэпителиальная форма чаще проявляется солитарным узлом, внешне напоминающим фибропапиллому.
Диагноз ставят на основании клинической картины, цитологического исследования и биопсии.
Дифференциальный диагноз.
Узелковая форма Базально-клеточного рака:доброкачественные опухоли потовых желез и волосяных фолликулов.Язвенная форма базально-клеточного рака:плоскоклеточный рак, злокачественные аналоги доброкачественных придатковых опухолей, лейшманиоз.Пигментированная форма базально-клеточного рака:доброкачественное и злокачественное лентиго.Поверхностная форма базально-клеточного рака:Болезнь Боуэна, хронические очаговые воспалительные дерматозы,актинический кератоз,дискоидная красная волчанка.Склеродермоподобная форма базально-клеточного рака:рубцовые поражения кожи.Фиброэпителиальная форма базально-клеточного рака:фибропапиллома, солидная трихоэпителиома, дерматофиброма.
Общие принципы лечения
Хирургическое иссечение, электроиссечение, криодеструкция, лазерное испарение, близкофокусная рентгенотерапия, фотодинамическая терапия. Применяют также местную химиотерапию и терапию интерфероном: Фторурацил, 1—2—5% мазь, местно 2 р/сут, 1 нед, затем перерыв 1 нед и повторные курсы (всего 4—6) Интерферон альфа-2а внутрикожно (обкалывания опухоли) 1,5 млн МЕ через день, всего на курс 13—15 млн МЕ (при крупных очагах проводят 3—4 курса с перерывом 2—2,5 мес между ними).
Прогноз.
В целом благоприятный, поскольку базально-клеточный рак метастазирует очень редко в случае его трансформации в метатипическую форму. Процент рецидивов довольно высокий, по некоторым данным, до 17—20%.
 III.Меланома
– злокачественная опухоль, развивающаяся
из меланоцитов
(клеток,
отвечающих за пигментацию кожи). Меланома
встречается примерно в 10 раз реже, чем
рак кожи. Она составляет около 1% от
общего числа злокачественных
новообразований. В европейских странах
в течение года опухоль возникает у 4 –
6 человек на 100 000 населения. Частота
возникновения меланомы в последнее
время увеличивается, у женщин она
возникает чаще, чем у мужчин. Заболеваемость
меланомой резко увеличивается в
возрастной группе 30 -39 лет.
III.Меланома
– злокачественная опухоль, развивающаяся
из меланоцитов
(клеток,
отвечающих за пигментацию кожи). Меланома
встречается примерно в 10 раз реже, чем
рак кожи. Она составляет около 1% от
общего числа злокачественных
новообразований. В европейских странах
в течение года опухоль возникает у 4 –
6 человек на 100 000 населения. Частота
возникновения меланомы в последнее
время увеличивается, у женщин она
возникает чаще, чем у мужчин. Заболеваемость
меланомой резко увеличивается в
возрастной группе 30 -39 лет.
Это одна из наиболее злокачественных опухолей.
бурно метастазирует лимфогенным и гематогенным путём,
всё чаще имеет нетипичный дебют и течение,
обычно развивается из приобретённых и врождённых невусов и меланоза Дюбрея,
пигментные невусы встречаются у 90% людей. Наиболее опасны пограничные (эпидермо - дермальные) невусы.
Предрасполагающие факторы:
Превращению пигментных невусов в меланому способствует
травма в 40% случаев,
ультрафиолетовое облучение,
гормональная перестройка организма.
Два последних фактора, возможно, оказывают влияние на возникновение меланомы на неизменённой коже.
Локализация, рост и распространение.
опухоль возникает на нижних конечностях – 50%
на туловище – 20 – 30%
на верхних конечностях – 10 – 15%
в области головы и шеи – 10 – 20%
Рост и распространение меланомы происходит путём
прорастания окружающих тканей,
лимфогенным,
гематогенным,
Меланома растёт в трёх направлениях:
над кожей,
по поверхности кожи,
вглубь, последоаательно прорастая слои кожи и подлежащие ткани. Чем глубже распространяются тяжи опухолевых клеток, тем хуже прогноз.
Клиническая характеристика.
Три характерные особенности играют роль в распознавании меланомы:
тёмная окраска,
блестящая поверхность,
склонность к распаду.
«Сигналы тревоги» свидетельствующие о озлокачествлении пигментных невусов:
увеличение размеров, уплотнение, выбухание одного из участков или равномерный рост пигментного образования над поверхностью кожи,
усиление, а изредка ослабление пигментации невуса,
кровотечение, появление трещин или поверхностное изъязвление с образованием корки,
краснота, пигментированные или непигментированные тяжи, инфильтрированные ткани в окружении невуса.
появление зуда, жжения,
образование сателлитов, увеличение лимфатических узлов.
Поражение меланомой может ограничиться кожей, но также может распространиться (метастазировать) во внутренние органы и кости. К счастью, меланома может быть излечена при ранней диагностике и своевременно начатом лечении.
Меланома может возникнуть как результат злоупотребления солнечными ваннами или проведения долгих промежутков времени на солнце, что способно приводить к перерождению нормальных клеток кожи. Эти патологические клетки склонны к бесконтрольному быстрому росту, в результате чего разрушают, атакуют окружающие ткани. Склонность к меланоме обусловлена врожденной предрасположенностью. Некоторые другие врождённые особенности могут дополнительно свидетельствовать о том, что у вас имеется склонность к меланоме. Например, у вас могут наблюдаться необычные или атипичные родимые пятна - невусы, скопления меланоцитов. Атипичные невусы могут иметь плоскую поверхность, расположенную на одном уровне с кожей, могут быть гладкими или слегка чешуйчатыми, либо они могут выглядеть грубо испещрёными рытвинами, иметь «галечный» вид.
Эти образования не являются злокачественными сами по себе и не обязательно склонны к перерождению, но будучи множественными, являются признаком того, что у вас имеется склонность к меланоме.
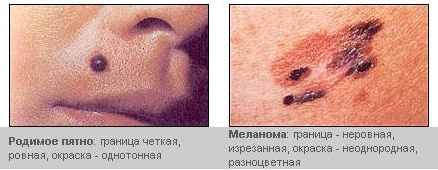
Ранние признаки меланомы:
Наиболее важным предупреждающим признаком меланомы является любое изменение размера, формы или цвета невуса или других пигментированных образований на коже, таких, как родимое пятно.
Следите за происходящими изменениями в течение от недели до месяца. Используйте правило ABCDE, чтобы оценить изменения кожи, а так же, чтобы обратить на ваше состояние внимание специалиста, если у вас имеются следующие изменения:
"А"(от англ. asymmetry) Асимметрия. Рост невуса более выражен с одного края.
B"(от англ. border irregularity) Пограничные нарушения. Края нечёткие, рваные, либо размыты.
"C" (от анг. color) Цвет. Пигментация не является однородной. Присутствуют все оттенки загара, от коричневого до чёрного, помимо этого имеются вкрапления красного, белого и синего цвета, придающие пигментному пятну пёстрый внешний вид. Изменения в распределении пигментации, особенно с распространением её от края невуса в окружающую кожу, также является ранним признаком меланомы.
D" (от анг. diameter) Диаметр, размер. Невус или пигментное пятно на коже увеличилось более, чем на 6 мм или до размера карандашного ластика. Любой рост невуса должен вызывать беспокойство.
"Е" (от анг. evolution) Эволюция или развитие. Наблюдаются изменения размера, формы, появляются новые симптомы (например, зуд или болезненность), нарушения поверхности (особенно кровотечения), или цвета пигментного пятна.
Признаки уже существующей меланомы включают в себя следующие изменения:
утолщение или приподнятость над уровнем кожи ранее плоского невуса.
изменения поверхности, такие, как появление исчерченности, эрозии, мокнутие, кровотечение или образование струпов.
изменения со стороны окружающей кожи, такие, как покраснение, отёк или появление маленьких новых пигментных пятен вокруг большего поражения (спутниковые пигментации).
появление местных ощущений, таких, как зуд, покалывание или жжение.
изменение консистенции, целостности, например, размягчение или распадание на небольшие фрагменты, куски, которые могут с лёгкостью отделяться (рыхлость).
Меланома может развиться из существующего невуса или другого пигментного пятна на коже, но часто развивается и без таких предшественников. Хотя меланома может образоваться на любом участке тела, чаще всего она встречается в верхней части спины мужчин и женщин, а также на ногах у женщин. Значительно реже она может возникнуть на подошвах, ладонях, ногтевом ложе или на слизистых оболочках, ограничивающих полости тела, такие, как ротовая полость, прямая кишка, анус и влагалище. У пожилых людей самая частая область локализации меланомы - кожа лица, а у пожилых мужчин наиболее распространёнными являются область шеи, головы и ушные раковины.
Многие другие заболевания кожи (например, себорейный кератоз, бородавкии базально - клеточный рак) имеют особенности проявления, аналогичные меланоме.
Поздние проявления.
Позже признаки меланомы включают в себя следующее:
Разрывы кожи или кровотечение из невуса или другого пигментированного поражения кожи.
Боли в области поражения.
Симптомы метастатической меланомы могут быть расплывчатыми, нечёткими и включают:
Увеличенные лимфатические узлы, особенно в подмышечной впадине или в паху.
Наличие пигментированных или бесцветных уплотнений под кожей.
Необъяснимая потеря веса.
Посеревшая кожа (меланоз).
Продолжительный (хронический) кашель.
Головные боли.
Судороги.
.
Диагностика рака кожи:
Отличительной особенностью рака кожи является наличие инфильтрата или язвы с валикообразно утолщенными краями.
Тщательный осмотр подозрительной на рак опухоли проводят через увеличительное стекло. Для подтверждения диагноза прибегают к радиоизотопному исследованию, определяя накопление радиоактивного фосфора, которое при раке достигает 300-400% по сравнению со здоровым участком кожи.
Основной метод распознавания рака кожи - цитологическое изучение отпечатков с язвы или пунктата из плотных участков опухоли, или биопсия, при которой иссекают кусочек в виде сектора, захватывая по краю здоровые ткани.
Для исключения наличия метастазов во внутренних органах используют ультразвуковое исследование (УЗИ), рентгенографию и компьютерную томографию (КТ).
Клиническое течение разных форм рака кожи зависит от:
его гистологического строения,
клинической разновидности,
способа лечения
Течение рака кожи делится на четыре стадии:
Первая стадия – ограниченная собственно дермой опухоль или язва размеромдо 2х см. в диаметре, подвижная вместе с кожей и без метастазов.
Вторая стадия – опухоль или язва больше 2х см., прорастает во всю толщу кожи, но без разрастания на подлежащие ткани. Может быть один небольшой вполне подвижный метастаз в ближайших регионарных лимфоузлах.
Третья «а» стадия – опухоль значительных размеров, ограниченно подвижная, проросшая всю толщу кожи и подлежащие ткани, но не перешедшая ещё на кость или хрящ, без определённых метастазов.
Третья «б» стадия - Такая же опухоль, что и третьей «а» стадии или меньших размеров, но при наличии множественных, подвижных метастазов или одного неподвижного метастаза.
Четвёртая «а» стадия – опухоль или язва, широко распространившаяся по коже, проросшая подлежащие мягкие ткани, хрящевой или костный скелет.
Четвёртая «б» стадия – опухоль или язва меньших размеров при наличии неподвижности регионарных или отдалённых метастазов.
Рак кожи дифференцируют с:
нераковыми дерматитами – волчанка, псориас, экзема, бугорковые сифилиды,
бородавчатым туберкулёзом,
сифилитическими гуммами,
болезнью Пэджета, Боуэна,
грибковыми заболеваниями – актиномикоз, стрептотрихоз,
доброкачественными опухолями кожи – леймиомы, ангиомы, фибромы, келоидные рубцы.
Другими злокачественными опухолями – саркомы, меланомы, метастазы в кожу других злокачественных опухолей.
Лечение проводится по строго индивидуальным показаниям с учётом:
локализации опухоли,
её клинической формы,
стадии заболевания и гистологического строения.
Применяются следующие методы лечения:
лучевая терапия (рентген и радиотерапия),
сочетанная лучевая терапия,
хирургическое лечение (ножевое или электрохимическое),
комбинированное лечение (хирургическое и лучевое),
лекарственные методы лечения.
Для рака кожи лица и волосистой части головы:
1стадия – эффективно как хирургическое, так и лучевое лечение.
2стадия – методом выбора является лучевая терапия.
3- 4стадия – для большинства больных наиболее целесообразно комбинированное или сочетанное лечение.
Метастазирование.
Метастазирование рака кожи идет преимущественно лимфогенным путем, поэтому при обследовании больных обязательно ощупывание близлежащих и отдаленных лимфатических узлов и при подозрении на их метастатическое поражение - подтверждение диагноза путем пункции. При базальноклеточной карциноме метастазирования не бывает.
Прогноз.
За исключением рака кожи конечностей, обладающего большей злокачественностью и быстро дающего метастазы по лимфатической системе с поражением отдаленных, недоступных удалению лимфатических узлов, при остальных локализациях у подавляющего числа больных удается достичь полного и стойкого выздоровления. Течение медленное. Метастазы образуются крайне редко. Излечение наступает более чем в 90% случаев. Прогноз благоприятнее при поверхностных формах.
Мерами профилактики рака кожи являются.
Защита лица и шеи от интенсивного и длительного солнечного облучения, особенно у пожилых людей со светлой, плохо поддающейся загару кожей.
Регулярное применение питательных кремов с целью предупреждения сухости кожи.
Радикальное излечение длительно незаживающих язв и свищей. Защита рубцов от механических травм.
Строгое соблюдение мер личной гигиены при работе со смазочными материалами и веществами, содержащими канцерогены.
Своевременное излечение предраковых заболеваний кожи – профилактическое иссечение травмируемых и подверженных гиперинсоляции невусов.



Рак кожи лица Рак нижней губы. Рак языка. Изъязвлённый метастаз
рака нижней губы.
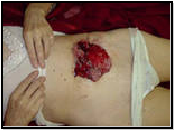
Гистологически
сочетание базальноклеточного и плоскоклеточного рака.
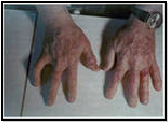
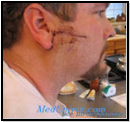
Базально – плоскоклеточный рак Удалённая меланома лица.
кожи кистей.
Вопросы самоконтроля.
Назовите факторы, способствующие развитию рака кожи
Перечислите предраковые состояния кожи.
Назовите признаки пигментной ксеродермы кожи.
Какие клинические формы рака кожи Вы знаете?
Назовите признаки плоскоклетосного рака кожи.
Назовите диагностические признаки базалиомы кожи.
Назовите признаки меланомы кожи.
Назовите симптомы метастатической меланомы.
Как происходит рост и распространение меланомы?
Назовите клинические стадии течения рака кожи.
Каковы методы лечения рака кожи?
Назовите меры профилактики рака кожи.
Каков прогноз при раке кожи.
Куда метастазирует рак кожи?
Удалять доброкачественное образование на коже имеет право:
врач-онколог,
врач – хирург (радикально),
врач дерматолог - косметолог (косметологическим методом после письменного согласования с онкологом диагноза и метода
удаления ( дэк, лазерохирургия, криодеструкции).
