
36 (1)
.pdf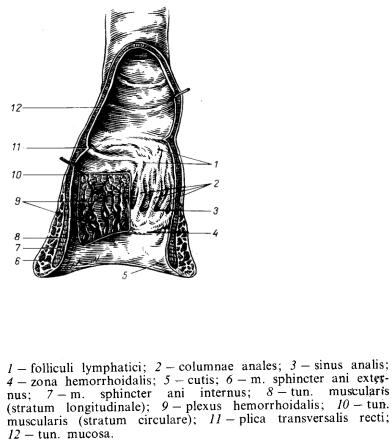
Будова стінки прямої кишки. Серозна оболонка (tunica serosa) покриває пряму кишку з усіх боків тільки на протязі невеликого верхнього відрізка. Тут є брижа прямої кишки (mesorectum). Середній відділ, або ампула прямої кишки, оточена очеревиною спереду і з боків, а нижній відділ очеревиною не покритий. Інакше кажучи, верхня частина прямої кишки розташована інтраперитонеально, середня— мезопери тонеально, нижня — екстраперитонеально.
М'язова оболонка (tunica muscularis) представлена двома шарами м'язових волокон: поздовжнім, у вигляді суцільного рівномірного шару, та коловим, який розміщений по всій довжині кишки, а в ділянці відхідникового каналу він значно стовщується й утворює внутрішній м'яз — замикач відхідника (м. sphincter ani internus). Цей м'яз належить до непосмугованих м'язів стінки прямої кишки. Крім того, є зовнішній м'яз — замикач вихідника (т. sphincter ani externus). Цей м'яз належить до посмугованих м'язів промежини.
Слизова оболонка (tunica mucosa) у верхньому відділі прямої кишки покрита одношаровим циліндричним епітелієм, не має ворсинок, але містить велику кількість келихоподібних клітин. Нижня частина слизової оболонки покрита багатошаровим плоским епітелієм. У підслизовому прошарку трапляються поодинокі лімфатичні вузлики. У верхньому відрізку прямої кишки, на стінці ампули, розташовані три добре розвинені поперечні складки (plicae transversales), що розміщені гвинтоподібно, утворені слизовою оболонкою за участі м'язів колового шару. У відхідниковому каналі починаються поздовжні складки (їх 8 — 10), які продовжуються вниз. їх називають відхідниковими стовпами (columnae anales). Заглиблення між відхідниковими стовпами називають відхідниковими пазухами (sinus anales), які в ділянці відхідника формують кільцеподібне підвищення — гребінчасту лінію (linea pectinata). У неї переходять відхідникові стовпи, а в товщі підслизового прошарку і слизової оболонки залягає добре розвинене прямокишкове венозне сплетення. Саме в цьому місці відбувається перехід багатошарового плоского епітелію слизової оболонки в багатошаровий плоский шкірний епітелій.
Аномалії та вади розвитку тонкої і товстої кишок
Атрезії й стенози дванадцятипалої кишки - у дистальній частині дванадцятипалої кишки переважають стенози, у проксимальної - атрезії, у середньому відділі розподіл цих вад приблизно рівне. Атрезії на рівні фатерова сосочка приводять до розширення загальної жовчної протоки й називаються Т-подібними. Атрезії з локалізацією вище фатерова сосочка мають вигляд ізольованих сліпих кінців, а у випадках локалізації нижче фатерова сосочка переважають мембранозні форми. В 21% хворих виявляється кільцеподібна підшлункова залоза, що у половині випадків приводить до обструкції дванадцятипалої кишки. Рентгенологічно виявляється різке розширення дванадцятипалої кишки, обсяг якої дорівнює обсягу шлунка.
Мегадуоденум (син.: подовжена дванадцятипала кишка) - різке збільшення розмірів дванадцятипалої кишки, виникає в результаті відсутності або недорозвинення нервових сплетень; при надлишковому росту кишки можуть виникати петлі (наприклад, у горизонтальній частині).
Рис. Пряма кишка, анальний канал.
Атрезія тонкої кишки - проявляються збільшенням живота, блювотою, запорами. Діагноз підтверджується рентгенологічним дослідженням з барієм. Тип спадкування - аутосомно-рецесивний. Розрізняють 2 варіанти:
атрезія тонкої кишки тотальна - зустрічається вкрай рідко, 7% всіх атрезій тонкої кишки, атрезія тонкої кишки часткова - становить 52.8% всіх випадків атрезій кишечнику. Співвідношення атрезій порожньої й клубової
кишок приблизно рівне (50% й 43% всіх атрезій тонкої кишки, відповідно), вражаються переважно проксимальна частина порожньої кишки й дистальний відділ клубової.
Дивертикул Меккеля - вроджений дивертикул клубової кишки зустрічається в середньому на відстані 35 см від місця її впадання в сліпу кишку. Будучи залишком ембріонального пупочно-кишкової протоки, може досягати довжини 29 см. Його просвіт залежить від ступеня розвитку стінки. Іноді має свої брижі й вільно міститься між петлями кишки.
Подвоєння тонкої кишки – становить: клубової кишки 40%, порожньої - 6% від всіх подвоєнь ШКТ.
Аномалії розвитку товстої кишки
Аномалії розвитку різних відділів товстої кишки численні й різноманітні й часто поєднуються з вадами розвитку інших органів черевної порожнини й таза. Приведемо лише деякі найбільше що часто зустрічаються або найбільш важливі в клінічному відношенні пороки розвитку.
Атрезія товстої кишки - частіше спостерігається у висхідному відділі. Атрезія дистальної частини товстої кишки може сполучатися з важкими вадами черевної стінки, ануса й прямої кишки, екстрофією сечового міхура. Популяційна частота - від 1 : 1500 до 1
: 20000.
Гіперплазія товстої кишки (син.: гігантизм товстої кишки вроджений) - розширення й подовження товстої кишки. Розрізняють кілька варіантів:
Долихосигма - уроджене подовження сигмоподібної кишки без елементів її розширення. Кишка, як правило, утворить 2-3 і більше додаткових петель.
Мегадолихосигма (син.: долихомегасигма) - подовження сигмоподібно кишки з розширенням, що досягає в дітей 10-20 див, і стовщенням стінки.
Долихоколон - подовження товстої кишки за рахунок надлишкового росту в довжину поперечної ободової, низхідної і сигмоподібної кишок без її розширення.
Мегадолихоколон - подовження супроводжується рівномірним розширенням просвіту кишки, гіпертрофією її стінки й відсутністю гаустр.
Гіпоплазія товстої кишки (син.: мікроколон) - мала довжина товстої кишки. Розвиток пороку нижче селезінкового кута є складовою частиною синдрому «мегацистис - мікроколон».
Атрезія прямої кишки - популяционная частота - 2.5-6.6 на 10000 немовлят; буває декількох видів: Атрезія прямої кишки без свищів (син.: атрезія прямої кишки проста):
Атрезія анального каналу й прямої кишки. Атрезія анального каналу.
Прикритий анальний отвір.
Атрезія прямої кишки при нормально розвиненому отворі. Атрезія прямої кишки зі свищами:
у статеву систему у дівчаток (матку, піхву, переддень піхви), у сечову систему в хлопчиків (у сечівник, сечовий міхур), на промежину (мошонку й статевий член)
Клоака вроджена - в один отвір на промежині відкриваються пряма кишка, піхва й сечівник. Є результатом затримки ембріонального розвитку на стадії клоаки. Зустрічається, як правило, у дівчаток.
Подвоєння прямої кишки - частіше є ознакою дуплікації інших відділів кишкової трубки. У деяких випадках кожна частина роздвоєної по типі «двостволки» кишки має слизувату оболонку й кругову мускулатуру при загальному поздовжньому м'язовому шарі, але частіше спостерігається часткове розщеплення кишки з утворенням у ньому перегородки зі слизуватої оболонки. Іноді один кінець кишки переходить у неканалізований тяж або закінчується замкнутою порожниною у вигляді кісты або дивертикулу.
Анатомічні терміни
Дванадцятипала кишка – duodenum
Верхня частина дванадцятипалої кишки – pars superior Низхідна частина дванадцятипалої кишки – pars descendens Верхній згин дванадцятипалої кишки – flexura duodeni superior Нижній згин дванадцятипалої кишки – flexura duodeni inferior
Поздовжня складка дванадцятипалої кишки – plica longitudinalis duodeni Великий сосочок дванадцятипалої кишки, (Фатера) – papilla duodeni major Горизонтальна частина дванадцятипалої кишки – pars horizontalis Висхідна частина дванадцятипалої кишки – pars ascendens Дванадцятипало-порожньокишковий згин – flexura duodenojejunalis
М'яз — підвішувач дванадцятипалої кишки – м. suspensorius duodeni Печінково-дванадцятипалокишкова зв'язка – lig. hepatoduodenale Підвішувальна зв'язка дванадцятипалої кишки – lig. suspensorium duodeni Півколові складки – plicae circulars
Кишкові ворсинки – villi intestinales
Центральна лімфатична судина – vas lymphaticum central
Кишкові залози – glandulae intestinales
Печінково-підшлункова ампула – ampulla hepatopancreatica Спільна жовчна протока – ductus choledochus
Протока підшлункової залози, (Вірсунга) – ductus pancreaticus Малий сосочок дванадцятипалої кишки – papilla duodeni minor
Додаткова протока підшлункової залози – ductus pancreaticus accessorius Порожня кишка – jejunum
Клубова кишка – ilium Клубовий сосочок – papilla ilealis
Отвір клубового сосочка – ostium ileale Клубово-ободовокишкова губа – labrum ileocolicum Клубово-сліпокишкова губа – labrum ileocaecale Одиничні лімфатичні вузлики – noduli lymphatici solitarii Скупчені лімфатичні вузлики – noduli lymphatici aggregate
Товста кишка – intestinum crassum
Сліпа кишка – caecum
Правий згин ободової кишки – flехиrа coli dextra Поперечна ободова кишка – colon transversum Лівий згин ободової кишки – flехиrа coli sinistra Низхідна ободова кишка – colon descendens Сигмоподібна ободова кишка – colon sigmoideum Стрічки ободової кишки – teniae coli
Брижово-ободовокишкова стрічка – taenia mesocolica
Чепцева стрічка – taenia omentalis
Вільна стрічка – taenia libera
Мішкоподібні випини ободової кишки – haustrae coli
Чепцеві привіски – appendices omentales
Червоподібний відросток – appendix vermiformis Брижа червоподібного відростка – mesoappendix Вуздечка клубового отвору – frenulum ostii ilealis
Отвір червоподібного відростка – ostium appendicis vermiformis Висхідна ободова кишка – colon ascendens)
Поперечна ободова кишка – colon transversum Низхідна ободова кишка – colon descendens Сигмоподібна ободова кишка – colon sigmoideum Пряма кишка – rectum
Відхідниковий канал – canalis analis
Епонімічні терміни в клінічній анатомії
Баугінієва заслонка – іліоцекальний клапан Фатера дивертикул – печінково-підшлункова ампула Фатера сосочок – великий сосочок 12-палої кишки
Хустона складки – поперечні складки прямої кишки Хорста сфінктер – сфінктер поперечно-ободової кишки Герлаха заслонка – заслонка черв’якоподібного відростка
Керкрінга складка – кругові складки слизової оболонки тонкої кишки Кольрауша складки – поперечні складки прямої кишки
Майдля петля – петля тонкої кишки, що прилягає до пупка (має найдовшу брижу) Меккеля дивертикул – дивертикул клубової кишки Морганія пазухи – пазухи прямої кишки Морганія стовпи – задньопрохідні стовпи
Трейца сфінктер – зовнішній сфінктер заднього проходу Нелатона сфінктер – зовнішній сфінктер заднього проходу
5. План та організаційна структура заняття
№ |
Цілі |
Методи контролю і |
|
Матеріали методичного |
Час у % |
|||||
|
|
навчання |
|
забезпечення (контролю, |
|
|||||
|
|
|
|
|
|
наочності, інструктивні). |
|
|||
1 |
Підготовчий етап |
Індивідуальне |
|
|
Тести, |
задачі,таблиці, |
|
|||
|
Організаційні заходи |
теоретичне |
опитування, |
відеоматеріали |
|
10% |
||||
|
1.Визначення присутності студентів |
тестовий |
|
контроль, |
|
|
|
|
|
|
|
2. Постановка навчальних цілей |
рішення типових задач. |
|
|
|
|
|
|||
|
3. Контроль вихідного рівня знань |
|
|
|
|
|
|
|
|
|
2 |
Основний етап (формування професійних |
Професійний |
|
тренінг |
у |
Макропрепарати: |
труп, |
|
||
|
вмінь та навичок) |
анатомічному |
вивчені |
анатомічні |
|
препарати |
|
|||
|
|
анатомії |
|
ротової |
органів |
|
черевної |
|
||
|
|
порожнини, |
піднебіння, |
порожнини. |
|
|
|
|||
|
|
зубів.. |
|
клінічна |
|
|
|
|
60% |
|
|
|
інтерпретація |
отриманих |
|
|
|
|
|
||
|
|
результатів. |
|
|
|
|
|
|
|
|
|
|
Практичний |
тренінг |
по |
|
|
|
|
|
|
|
|
оволодінню |
|
методикою |
|
|
|
|
|
|
|
|
препарування. |
|
|
|
|
|
|
|
|
|
Підсумковий етап . |
Індивідуальний контроль |
Нетипові |
|
ситуаційні |
|
||||
|
Контроль та корекція рівня професійних |
результатів |
|
|
|
задачі. |
|
|
|
|
|
вмінь та практичних навичків. |
препарування. |
Оцінка |
|
|
|
|
20% |
||
|
|
результатів анатомічного |
|
|
|
|
|
|||
|
|
дослідження препаратів. |
|
|
|
|
|
|||
|
Підведення підсумків заняття: |
Підсумкове |
оцінювання |
Тести. |
|
|
|
|
||
|
Теоретичного , практичного , організаційного |
студентів за |
|
критеріями |
|
|
|
|
|
|
|
|
знань, навичок, вмінь. |
|
|
|
|
|
|||
|
|
Тестовий контроль. |
|
|
|
|
|
|
||
|
Домашнє завдання. |
|
|
|
|
Орієнтовна |
карта |
для |
|
|
|
|
|
|
|
|
самостійної |
роботи з |
10% |
||
|
|
|
|
|
|
літературою. |
|
|
|
|
|
|
|
|
|
|
Рекомендована |
|
|
||
|
|
|
|
|
|
література. |
|
|
|
|
|
|
Контрольні питання. |
|
|
|
|
|
|||
1. На які частини поділяють тонку кишку, яка їх довжина? |
|
|
|
|
|
|
|
|
||
2. Розкажіть голотопію та скелетотопію дванадцятипалої кишки. |
|
|
|
|
|
|
|
|
||
3. Як |
покрита дванадцятипала кишка очеревиною? |
|
|
|
|
|
|
|
|
|
4. Назвіть зв'язки дванадцятипалої кишки. |
|
|
|
|
|
|
|
|
|
|
5. Назвіть і покажіть на препараті анатомічні утворення, що розташовані в товщі печінково-дванадцятипалокишкової зв'язки. 6. Яку будову має стінка дванадцятипалої кишки?
7. Які особливості будови слизової оболонки ампули дванадцятипалої кишки? 8. Які особливості будови слизової оболонки дванадцятипалої кишки?
9. Що таке ворсинка, яка її будова?
10. Назвіть рентгенанатомічні варіанти будови дванадцятипалої кишки.
11. Яка функція дванадцятипалої кишки?
12. Які протоки відкриваються у дванадцятипалу кишку?
13. |
На які відділи поділяється брижова частина тонкої кишки? |
|
14. |
Опишіть топографію порожньої та клубової кишок. |
|
15. |
Опишіть будову стінки тонкої кишки. |
|
16. |
Назвіть особливості будови слизової оболонки тонкої кишки. |
|
17. |
Назвіть відмінності будови порожньої й клубової кишок. |
|
18. |
Як тонка кишка виглядає на рентгенограмах? |
|
19. |
Назвіть відділи товстої кишки. |
|
20. |
Схарактеризуйте топографію сліпої та ободової кишок. |
|
21. |
Покажіть на препараті зовнішні відмінності будови товстої кишки від тонкої кишки. |
|
22. Яку будову має сліпа кишка? |
||
23. Покажіть на препараті |
червоподібний відросток. |
|
24. Назвіть варіанти розташування червоподібного відростка. |
||
25. Яку будову має клубовий |
отвір та клубовий сосочок? |
|
26. Опишіть топографію й будову ободової кишки.
27. Покажіть і назвіть особливості топографії й будови сигмоподібної ободової кишки. 17. Назвіть шари стінки товстої кишки. 28. Покажіть на рентгенограмі відділи товстої кишки.
29. Яку топографію має пряма кишка?
30. Які утворення має слизова оболонка прямої кишки?
Тестові завдання по темі заняття |
|
1.У дитини 6 років хірург встановив діагноз дивертикула Меккеля. В якому відділі |
|
шлунково-кишкового тракту необхідно розшукувати його під час оперативного |
втручання? |
A*в ділянці клубової кишки
Bв ділянці порожньої кишки
Cв ділянці ободової кишки
Dв ділянці дванадцятипалої кишки
Eв ділянці сигмоподібної ободової кишки
2.У хворого при фіброгастродуоденоскопії виявлене запалення цибулини 12-палої кишки. У якому відділі кишки локалізується запалення?
APars superior
BPars descendens
CPars horizontalis
DPars ascendens
E–
3. Хворому призначена ендоскопія 12-палої кишки. В результаті виявлено запалення великого дуоденального сосочка і порушення виділення жовчі в просвіт кишки. У якому відділі кишки 12-перста виявлені порушення?
A*низхідна частина
Bвисхідна частина
CЦибулина
Dверхня горизонтальна частина
Eнижня горизонтальна частина
4. У хірургічне відділення потрапив пацієнт зі симптоматикою гострого апендициту але різкі болі при пальпації спостерігаються зліва, а не справа (в больових точках Мак Бурнея і Ланца ). На операції виявлено
інтактний (здоровий) апендикс. Хірург зробив ревізію клубової кишки і діагноз став зрозумілий. Який діагноз у пацієнта?
A*Запалення дивертикула Меккеля
BОбернене положення нутрощів
CЗапалення яйника (яєчника)
DКишкова непрохідність
EАпендицит
5.У хворого 18 р. атипова клінічна картина гострого апендициту: гостра ниюча біль
управій поперековій ділянці. Який тип розміщення апендикса можна припустити:
A *Ретроцекальний, ретроперітонеальний B Нисхідний
C Висхідний D Медіальний E Латеральний
6.Захворювання печінки і жовчного міхура може симулювати апендицит при наступному положенні червоподібного відростка:
A *Висхідне B Низхідне C Медіальне D Латеральне
E Ретроцекальне
7.При ендоскопічному обстеженні дванадцятипалої кишки діагностовано пухлину великого сосочка. Вкажіть локалізацію цього патологічного утворення.
A. * У її низхідній частині B. У її верхній частині
C. У її горизонтальній частині D. У її висхідній частині
E. У її верхньому згині
8. Поранення у праву половину живота. Яка частина товстої кишки найімовірніше може бути пошкоджена?
A.*Висхідна ободова кишка
B.Поперечна ободова кишка
C.Низхідна ободова кишка
D.Сигмоподібна ободова кишка
E.Пряма кишка
9.У пологовому будинку неонатолог протягом першого часу життя немовляти, не спостерігає відходження меконію. Наявність якої вади розвитку можна припустити?
A. *Атрезія анусу
B. Атрезія стравоходу C. Меккелівв дивертикул D. Макростома
E. Мікростома
10.Під час операції при ревізії органів черевної порожнини лікар оглядає кишку, що має М’язові стрічки, гаустри, сальникові відростки. Який з перерахованих відділів кишківника оглядає лікар?
A. *Colon transversum B. Duodenum
C. Jejunum D. іIleum
E. Appendix vermiformis
11.Чоловік 45 років звернувся до хірурга зі скаргами на біль внизу живота справа. При глибокій пальпації лікар виявив болючість в правій паховій ділянці. У якому відділі кишківника можливий патологічний процес?
A. * Сліпа кишка
B. Поперечна ободова C. Низхідна ободова
D. Сигмоподібна ободова E. Пряма.
12.Поранення у праву половину живота. Яка частина товстої кишки найімовірніше може бути пошкоджена?
A.*Висхідна ободова кишка
B.Поперечна ободова кишка
C.Низхідна ободова кишка
D.Сигмоподібна ободова кишка
E.Пряма кишка
14. Чоловік 45 років звернувся до хірурга зі скаргами на біль внизу живота справа. При глибокій пальпації лікар виявив болючість в правій паховій ділянці. У якому відділі кишківника можливий патологічний процес?
A* Сліпа кишка
B. Поперечна ободова
C. Низхідна ободова
D. Сигмоподібна ободова
E. Пряма.
Тема заняття: Анатомія печінки, підшлункової залози
І.Актуальнысть теми. І.Актуальнысть теми.
Знання анатомії печінки та підшлункової залози необхідне лікарям хірургам, терапевтам, педіатрам, інфекціоністам, ендокринологам, для розуміння їх функції, патологічних змін, як вроджених так і набутих, а отже і проведення ефективного лікування.
2. Навчальні цілі заняття:
І. Ознайомитись з будовою печінки та підшлунковуї залози.
ІІ. Засвоїти: 1. Топографію печінки, її зовнішню та внутрішню будову, зв’язки печінки, жовчовивідні шляхи.
2. Топографію підшлункової залози, її зовнішню та внутрішню будову, зв’язки підшлункової залози, вивідні протоки.
Знати структуру органів травлення; будову травної трубки, органи травної трубки на українській, латинській та грецькій мові; .
ІІІ. Оволодіти навиками препарування печінки та підшлункової залози.. IV. Вміти: 1. Показати поверхні печінки, частки, краї.
2.Показати зв’язки печінки.
3.Вміти охарактеризувати топографію печінки.
4.Показати жовчний міхур, його частини, описати топографію.
5.Показати підшлункову залозу, показати і назвати її частини.
6.Описати топографію підшлункової залози, показати і назвати її зв’язки.

Показати і назвати вивідні протоки залози.
3. Міждисциплінарна інтеграція.
Дисципліна |
|
|
Знати |
|
|
Вміти |
Гістологія, ембріологія. |
Розвиток печінки та підшлункової залози в |
Застосовувати знання з гістології під час |
||||
|
ембрігіональному періоді. |
Будову тканин, |
відповіді. |
|||
|
що утворюють печінку та підшлункову |
|
||||
|
залозу на клітинному рівні. |
|
|
|
||
|
Загальну |
анатомічну |
термінологію |
Правильно вимовляти, писати анатомічні |
||
|
терміни. |
|||||
Латинська мова |
(латинські та грецькі анатомічні терміни) |
|
||||
|
|
|||||
Хірургія |
Основи |
теоретичних знань |
та практичних |
Застосовувати знання з анатомії в |
||
|
навичок |
для |
проведення |
діагностики |
та |
подальшому навчанні та професійній |
|
лікування. |
|
|
|
діяльності. |
|
Внутрішні хвороби, інфекційні хвороби |
Основи |
теоретичних знань |
та практичних |
Застосовувати знання з анатомії в |
||
|
навичок |
для |
проведення діагностики |
та |
||
|
подальшому навчанні та професійній |
|||||
|
лікування. |
|
|
|
||
|
|
|
|
діяльності. |
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
4.Зміст теми заняття
Розвиток печінки і підшлункової залози відбувається на 4-й тиждень розвитку. На вентральній поверхні ентодермального покриву середньої кишки виникає виріст — зачаток майбутньої печінки. З верхньої його частини розвивається печінка, з нижньої — жовчний міхур. У процесі розвитку печінки вентральний відділ брижі перетворюється на серпоподібну зв'язку печінки, а задній — на малий чепець. Серпоподібна зв'язка фіксує печінку біля передньої стінки черевної порожнини та діафрагми, а малий чепець розташовується зверху і справа між печінкою, а знизу і зліва — між шлунком і дванадцятипалою кишкою.
Підшлункова залоза утворюється з двох ектодермальних згинів первинної кишки — дорсального та вентрального. З'єднавшись, вони утворюють зачаток підшлункової залози, який вростає між шарами дорсальної брижі. Унаслідок обертання шлунка, росту печінки та редукції дорсальної частини брижі дванадцятипала кишка розташовується на задній стінці черевної порожнини разом з підшлунковою залозою. Ці органи покриваються очеревиною екстраперитонеально і втрачають рухомість. Кожен із зачатків має свою вивідну протоку: з протоки дорсального зачатка утворюється головна підшлункова протока, а з протоки вентрального зачатка – додаткова протока.
Хоча функції печінки і до цього часу вивченні далеко не повністю але і те, що вже відомо говорить про те, що печінка бере участь в усіх найважливіших хімічних процесах організму. Печінка бера участь у вуглеводному обміні. Із всіх органів печінка сама багата на глікоген, який вона синтезує і накопичує. В печінці затримуються чужорідні білкові тіла, що попадають сюди разом з током крові, відбувається синтез амінокислот, таким чином печінка бере участь в білковому обміні. Печінка виробляє жовч, яка по жовчним шляхам попадає в 12-ти палу кишку, сприяючи емульгації жирів. За одні сутки виробляється в середньому 600 мл жовчі. Крім того з нею виводяться із організму кінцеві продукти обміну речовин. В ембріональному періоді печінка приймає участь в кровотворенні. Важлива функція печінки – дезінтоксикація екзогенних та ендогенних токсичних речовин. Печінка приймає важливу роль в терморегуляції.
Підшлункова залоза – виконує дві функції екзокринну та ендокринну. Як екзокринна залоза вона виробляє панкреатичний сік, який виділяється в 12-палу кишку. Панкреатичний сік відіграє важливу роль в перетравленні і всмоктувані їжі в тонкій кишці. Ендокринна частина залози виробляє гормон – інсулін, який є провідником глюкози із крові в клітини.
Печінка (hepar) — найбільша залоза тіла людини, їі маса у дорослих дорівнює в середньому 1500 г, приблизно 1/50 від маси всього тіла. У новонародженого печінка займає більшу частину черевної порожнини і становить 1/20 від маси тіла.
Топографія печінки. Голотопія: печінка розташована у верхній частині черевної порожнини, повністю виповнює праву підреброву ділянку, частково розміщена в надчерев'ї та в лівій підребровій ділянці. Скелетотопія: справа верхня межа проходить від
найвищої точки печінки, що розташована в четвертому міжребровому просторі, по правій пригруднинній лінії; |
зліва верхня межа |
проходить від найвищої точки печінки, що розташована в п'ятому міжребровому просторі по лівій пригруднинній |
лінії. Верхня межа |
по серединній лінії тіла перетинає основу мечоподібного відростка груднини. Нижня межа печінки починається справа від хребта, йде по краю правої ребрової дуги, виходить з-під неї на рівні зрощення хрящів IX та VIII ребер. Потім нижня межа печінки проходить у надчеревну ділянку по середині відстані між мечоподібним відростком і пупком, іде вгору наліво і на рівні зрощення хрящів VIII та VII лівих ребер заходить під ліву реброву дуту. У здорових дорослих людей нижній край печінки не промацується на рівні ребрової дуги. Синтопія: верхня, діафрагмова, поверхня печінки випукла, вона прилягає до діафрагми. Нижня, нутрощева, поверхня — нерівна, дещо ввігнута і має втиснення, до яких прилягають правий згин ободової кишки, поперечна ободова кишка, жовчний міхур; позаду від них — права нирка з правою наднирковою залозою, ампула дванадцятипалої кишки, нижня порожниста вена; зліва — воротарна частина та тіло шлунка.
Зовнішня будова. Печінка має темно-бурий колір, м'якої консистенції,в ній виділяють дві поверхні: діафрагмову та нутрощеву. Обидві поверхні сходяться одна з одною спереду, ззаду, справа та зліва й утворюють гострий нижній край (таrgо inferior). Ззаду в місці переходу діафрагмової поверхні в нутрощеву розташоване так зване голе поле (area nuda), яке можна вважати задньою поверхнею печінки.
Діафрагмова поверхня печінки поділяється на дві частки — праву та ліву — серпоподібною зв'язкою, що розміщена в сагітальній площині. Права частка печінки (lobus hepatis dexter) розміщена під правим куполом діафрагми, а ліва частка (lobus hepatis sinister) — під
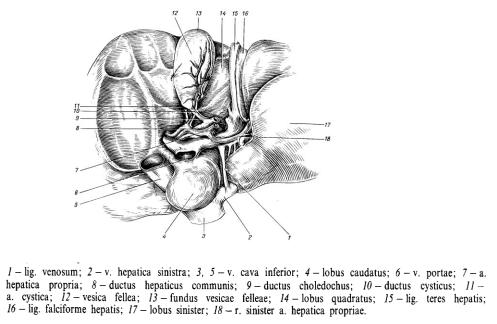
лівим куполом. На діафрагмовій поверхні печінки є серцеве втиснення (impressio cardiaca), утворене внаслідок прилягання серця до діафрагми, а через неї — до печінки. Нутрощева поверхня печінки (facies visceralis).наступні борозни — дві поздовжні та одну поперечну. Поздовжні борозни йдуть спереду назад, а поперечна борозна з'єднує середини поздовжніх. У цьому місці розташовані ворота печін ки
(porta hepatis). Борозни поділяють нутрощеву поверхню печінки на чотири частки: праву (lobus hepatis dexter), ліву (lobus hepatis sinister), квадратну (lobus quadratus) та хвостату (lobus caudatus).
Передній відділ правої поздовжньої борозни має назву ямки жовчного міхура (fossa vesicae biliaris), у ній розміщений жовчний міхур. Задній відділ правої поздовжньої борозни утворює борозну порожнистої вени (sulcus venae cavae). Передній відділ лівої поздовжньої борозни називають щілиною круглої зв'язки (fissura ligamenti teretis), тут проходить кругла зв'язка печінки (lig. teres hepatis); задній відділ лівої поздовжньої борозни, в якому розміщена венозна зв'язка печінки (lig. venosum), називають щілиною венозної зв'язки (fissura ligamenti venosi). У ворота печінки входять: ворітна печінкова вена, власна печінкова артерія, нерви. Із воріт печінки виходять: загальна печінкова протока та лімфатичні судини. Усі ці судини й нерви розміщуються між двома шарами очеревини, які натягнуті між воротами печінки та дванадцятипалою кишкою, утворюючи печінково-дванадцятипалокишкову зв'язку (lig. hepatoduodenale). Між воротами печінки і малою кривиною шлунка розташовується печінково-шлункова зв'язка (lig. hepatogastricum). Квадратна частка печінки розташована спереду від воріт печінки між: щілиною круглої зв'язки і ямкою жовчного міхура, а хвостата частка — позаду від воріт печінки, між щілиною венозної зв'язки та борозною нижньої порожнистої вени. Від хвостатої частки відходять уперед два відростки. Перший з них — хвостатий відросток (processus caudatus), розташований біля борозни нижньої порожнистої вени, другий — сосочкоподібний відросток (processus papil-laris), спрямований також уперед до воріт печінки, але розташований поряд із щілиною венозної зв'язки. До нутрощевої поверхні печінки прилягають органи, внаслідок чого на печінці утворюються втиснення. На лівій частці печінки є шлункове втиснення (impressio gastrica)
— слід прилягання передньої стінки шлунка. На задній поверхні лівої частки помітна полога борозна — стравохідне втиснення (impressio oesophageale). У ділянці воріт печінки на квадратній частці розташоване дванадцятипалокишкове втиснення (impressio duodenalis). Справа від нього на нутрощевій поверхні правої частки печінки є ниркове втиснення (impressio renalis), а позаду та зліва від нього — надниркове втиснення (impressio suprarenalis). На нутрощевій поверхні вздовж нижнього краю печінки розташоване втиснення від правого згину ободової кишки та від поперечної ободової кишки — ободовокишкове втиснення (impressio colica).
Рис. 1 Ворота печінки.
Зв'язки печінки. Печінка майже повністю покрита очеревиною, за винятком невеликої задньої ділянки, де вона безпосередньо прилягає до діафрагми, тому слід вважати, що печінка розташована відносно очеревини інтраперитонеально. У ділянці переходу оч еревини в голе поле утворюється вінцева зв'язка (lig. coronarium). Вона розташована у лобовій площині, складається з двох шарів очеревини, не зрощених між собою. Правий та лівий кінці вінцевої зв'язки розташовуються у вигляді трикутників і утворюють праву та ліву трикутні зв'язки (ligg. triangulare dextrum et sinistrum).
Серпоподібна зв'язка (lig. falciforme), розташована в стріловій площині, утворена двома шарами очеревини і з'єднує діафрагмову поверхню печінки з діафрагмою. Зв'язка, що йде від передньої черевної стінки до печінки, називається круглою зв'язкою печінки (lig. teres hepatis), розташована у вирізці круглої зв'язки.
Печінково-ниркова зв'язка (lig. hepatorenale), розташована на задній стінці черевної порожнини у вигляді одного шару очереви ни, що йде від правої частки печінки до верхнього кінця правої нирки.
Внутрішня будова печінки. Печінка належить до складних паренхіматозних органів. Зовні паренхіму печінки покриває серозна оболонка, під якою розташована щільна волокниста оболонка (tunica fibrosa). Збоку від воріт печінки волокниста оболонка проникає в паренхіму органа, супроводжуючи кровоносні судини. У печінці виділяють дві частки, п'ять секторів та вісім сегментів. Такий поділ зумовлений розгалуженням судин печінки — ворітної печінкової вени та печінкової артерії. Виділяють кілька порядків судин печінки. Судини першого порядку (часткові) заходять у праву та ліву частки печінки. Межа між ними йде по лінії, яка з'єднує середину ямки жовчного міхура з борозною нижньої порожнистої вени. У лівій частці печінки розрізняють три сектори і чотири сегменти, у правій частці печінки — два сектори і чотири сегменти. У паренхімі печінки судини першого порядку далі поділяються на гілки другого порядку (секторні), відповідно кожна права артерія і вена поділяються на дві гілки, а кожна ліва артерія і вена — на три гілки. Останні в свою чергу поділяються на судини третього порядку (сегментні), їх у кожній частці печінки по чотири. У зворотному порядку за такою ж схемою з печінки виходять ще три так звані трубчасті системи, які не поділяються, а з'єднуються, зливаючись у венозні печінкові судини, лімфатичні судини та жовчні протоки.
За своєю гістологічною будовою печінка є складною розгалуженою трубчастою залозою. Речовина печінки складаєть ся з часточок печінки (lobulus hepatis), форма яких нагадує шестигранну призму, з діаметром поперечника 1 — 2,5 мм. Це утворення вважають структурно-функщональною одиницею печінки. Часточок нараховують близько 5 000 000. На периферії кожної часточки розташовані міжчасточкові вени (venae interlobulares), що належать до системи ворітної печінкової вени, та міжчасточкові артерії (arteriae interlobulares), а також міжчасточкові жовчовивідні проточки (ductuli biliferi interlobulares). Міжчасточкові жовчовивідні проточки, артерії

й вени прилягають одна до одної й утворюють печінкову тріаду. Часточки побудовані із з'єднаних між собою печінкових клітин. Між часточками йдуть міжчасточкові вени із системи ворітної печінкової вени, вони вливаються в так звані синусоїдні судини. Синусоїдні судини розташовані між рядами печінкових клітин і спрямовані до центру печінкової часточки. У ці ж синусоїдні судини вливаються і міжчасточкові артерії (із системи власної печінкової артерії). Усередині печінкової часточки розміщені артеріальні капіляри, які відходять від гілок власної печінкової артерії і впадають у синусоїдні капіляри печінки, віддаючи кисень і поживні речовини. Відтак кров стає венозною і вливається в центральну вену. Кілька центральних вен зливаються між собою, утворюючи підчасточкові вени (venae sublobulares). Ці вени, зливаючись, утворюють три-чотири печінкові вени (venae hepaticae), які виходять на задній поверхні печінки в борозні нижньої порожнистої вени і впадають у нижню порожнисту вену. Таким чином у центральні вени збирається венозна кров від двох приточних трубчастих систем печінки — системи ворітної печінкової вени та системи власної печінкової артерії.
Клітини печінкової часточки виробляють жовч, що надходить у жовчні проточки (ductuli biliferi). Ці проточки сполучають жовчні канальці, які в початкових відділах біля центральної вени закриті. На периферії часточки ці проточки впадають у жовчовивідні міжчасточкові проточки (ductuli biliferi interlobulares), далі — в міжчасткові жовчні протоки, а потім — у праву та ліву печінкові протоки (ductus hepaticus dexter et sinister). Вийшовши з воріт печінки, права та ліва печінкові протоки зливаються і утворюють загальну печінкову протоку (ductus hepaticus communis).
З воріт печінки крім жовчних проток виходять лімфатичні судини. Вони доповнюють венозну систему, оскільки відводять від печінки продукти обміну речовин. У часточках печінкові лімфатичні капіляри відсутні. Глибокі печінкові лімфатичні капіляри починаються навколо часточок, у міжчасточковій сполучній тканині. Вони проходять разом із міжчасточковими капілярами артеріальних і венозних судин та з міжчасточковими жовчними проточками. Лімфатичні капіляри утворюють так звану п'яту трубчасту систему печінки. Крім глибоких лімфатичних судин, які виходять із воріт печінки, є ще поверхнева лімфатична сітка, що розташована в серозній і волокнистій оболонках печінки. Глибокі і поверхневі лімфатичні судини з'єднуються між собою і виходять не тільки з воріт печінки, а й у місцях відходження від печінки зв'язок малого чепця (вінцевої, трикутних, серпоподібної, круглої). Лімфатичні печінкові судини спочатку впадають у регіонарні лімфатичні вузли у воротах печінки, потім створюють анастомози з лімфатичними судинами жовчного міхура, досягаючи сусідніх лімфатичних вузлів — черевних, поперекових, шлункових, діафрагмових, пригруднинних та ін. Вивчення зв'язків лімфатичної системи має велике практичне значення, тому що по лімфатичних судинах переносяться ракові клітини. Таким чином, у печінці розвинені п'ять так званих трубчастих систем: система ворітної печінкової вени, система власної печінкової артерії, система печінкових вен, система лімфатичних судин печінки та система жовчних проток.
Жовчний міхур (vesica biliaris), має форму видовженого мішка, завдовжки — 8 — 12 см, завширшки — 3 — 5 см, об'ємом — 40 — 70 см3. Розрізняють дно жовчного міхура (fundus vesicae biliaris), тіло жовчного міхура (corpus vesicae biliaris) та шийку жовчного міхура (соLит vesicae biliaris).
Дно жовчного міхура — найбільш розширена заокруглена частина, спрямована вперед, до нижнього краю печінки, вона дещо висувається з-під цього краю. Тіло має циліндричну форму. Шийка — вузька частина міхура, яка поступово переходить у жовчоміхурову протоку (ductus cysticus). Жовчоміхурова протока йде вниз між шарами очеревини, що утворюють печінково-дванадцятипалокишкову зв'язку і, злившись із загальною печінковою протокою, утворює спільну жовчну протоку (ductus choledochus), яка відкривається на верхівці великого сосочка дванадцятипалої кишки.
В хірургії виділяють чотири відділи спільної жовчної протоки. Перший відділ розташований у товщі печінково-дванадцятипало кишкової зв'язки над дванадцятипалою кишкою. Другий відділ проходить позаду від верхньої час тини дванадцятипалої кишки. Третій відділ проходить через паренхіму головки підшлункової залози. Четвертий відділ розташований у межах медіальної стінки низхідної частини дванадцятипалої кишки в товщі поздовжньої складки дванадцятипалої кишки, відкривається на великому сосочку дванадцятипалої кишки. Після злиття спільної жовчної протоки з протокою підшлункової залози утворюється розширення — печінково-підшлункова ампула (ampulla hepatopancreatica), оточена м'язом — замикачем ампули (т. sphincter ampullae), який ще називають сфінктером Одді.
Рис. 2 Жовчовивідні шляхи.
Стінка жовчного міхура складається з трьох оболонок. Серозна оболонка (tunica serosa) покриває більшу частину жовчного міхура, вона переходить на нього з нижньої поверхні печінки. Відносно очеревини жовчний міхур займає мезоперитонеальне положення. Верхня поверхня міхура обернена до печінки і не має серозної оболонки. М'язова оболонка (tunica muscularis) також мало виражена й представлена переважно коловим шаром не посмугованих м'язових волокон.
Слизова оболонка (tunica mucosa) має підслизовий прошарок, на дні й тілі жовчного міхура утворює дрібні складки, а в шийці міхура і в міхуровій протоці — спіральну складку (plica spiralis).
Підшлункова залоза (pancreas) — одна з найбільших залоз тіла людини, це друга (після печінки) за розмірами травна залоза. Довжина її 16 — 20 см, ширина З — 8 см, товщина 2 — 3 см, маса 70 — 80 г.
Топографія. Голотопія: залоза розміщена в надчерев'ї, заочеревинно, займає ліву підреброву ділянку, надчеревну ділянку і заходить у праву підреброву ділянку. Скелетотопія: залоза розміщена поперечно відносно хребтового стовпа: головка— на рівні І, II поперекових хребців, тіло — на рівні І поперекового хребця, хвіст залози досягає воріт селезінки, що відповідає рівню XII грудного хребця. Таким чином, 1/3 підшлункової залози розташовується праворуч від серединної площини тіла людини, 2/3 — ліворуч. Синтопія: спереду від залози розташований шлунок, позаду від неї — тіла поперекових хребців, нижня порожниста вена, черевна частина аорти, автономне черевне сплетення, ліва нирка та ліва надниркова залоза.
Очеревина покриває передньо-верхню і передньо-нижню поверхні залози й утворює дві зв'язки: підшлунково-ободовокиш-кову (lig. pancreaticocolicum), підшлунково-селезінкову (lig. pancreaticosplenicum). Ці зв'язки з'єднують підшлункову залозу з поперечноободовою кишкою та селезінкою.
Підшлункова залоза має тригранну форму. В ній розрізняють чотири частини: головку, шийку, тіло та хвіст. Головку підшлункової залози (caput pancreatis) огинає у вигляді підкови дванадцятипала кишка. Головка сплющена спереду назад. На межі її з тілом по нижньому краю розташована вирізка підшлункової залози (incisura pancreatis). Тут розташована шийка підшлункової залози (соlum pancreatis). Тіло підшлункової залози (corpus pancreatis) має три поверхні: передньо-верхню (facies anterosuperior), задню (facies posterior)
та передньо-нижню (facies anteroinferiог). Хвіст підшлункової залози (cauda pancreatis) — найбільш звужена її частина, закінчується біля воріт селезінки; позаду від хвоста розташовуються ліва надниркова залоза і верхній кінець лівої нирки.
У товщі підшлункової залози, починаючи від хвоста, у напрямку до головки проходить підшлункова протока (ductus pancreaticus), в яку відкриваються протоки часточок залози. Часточки залози (їх видно на препараті залози) розмежовані прошарками пухкої волокнистої сполучної тканини. У цих міжчасточкових перегородках (septum interlobulare) розміщені судини, нерви та міжчасточкові вивідні протоки. Останні утворюються після злиття внутрішньочасточкових проток, кожна з яких починається від ацинуса (acinus pancreaticus) — структурно-функціональної одиниці залози, де виробляються травні ферменти. Ацинус має форму зрізаного конуса, який обернений основою назовні, а верхівкою — до центру. У центрі кожного ацинуса є отвір, в який виділяється секрет ацинозних клітин.
Підшлункова протока відкривається разом із спільною жовчною протокою на великому сосочку дванадцятипалої кишки, попередньо з'єднуючись з нею. У кінцевому відділі протока підшлункової залози має м'яз — замикач протоки підшлункової залози (т. sphincter ductus pancreatici). Іноді підшлункова залоза має додаткову підшлункову протоку (ductus pancreaticus accessorius), яка відкривається на малому сосочку дванадцятипалої кишки на-4-2 см вище від великого сосочка дванадцятипалої кишки.
Підшлункова залоза виділяє в просвіт дванадцятипалої кишки підшлунковий сік, який містить ферменти (трипсин, амілазу, ліпазу, мальтазу та ін.), що розщеплюють білки до амінокислот, жири — до жирних кислот та вуглеводи — до моносахаридів. Ця функція залози називається екзокринною.
Крім того в підшлунковій залозі є особливі скупчення залозистих клітин, підшлункові острівці (insulae pancreaticae), вкраплені між: ацинусами залози. Ці острівці становлять ендокринну частину підшлункової залози (pars endocrina pancreatis).
Аномалії розвитку печінки
Виділяють аномалії положення печінки, її форми і змішані аномалії. До аномалій положення відносяться дуже рідкі випадки розташування печінки в лівому підребір’ї, при звичайному положені всіх іншіх органів черевної порожнини.
Більш частіше зустрічаються незначні особливості форми печінки,які проявляюься змінами розмірів різних відділів печінки. Це не впливає на функцію печінки. Так, зустрічається недорозвинутість лівої частки печінки, однієї з часток печінки, збільшення однієї із часток, загальне збільшення, або навпаки – зменшення, додаткові частки печінки, і т.д.
Агенезія (аплазия) печінки зустрічається рідко. Бувають випадки аплазії однієї з часток.встречается редко. Гепатомегалия — невідповідно велика, гіпертрофована печінка.
Гипоплазія окремих часток печінки — ліва частка частіше.. Вона різко сплощена, у внутрішній будову превалює сполучна тканина. Гіпоплазія печінки — недорозвиненість всього органу. Дуже рідка аномалія..
Дістопія печінки — положеня зліва при повному або частковому зворотньому розташуванні внутрішніх органів. Додаткова частка печінки – у вигляді окремого острівця печінкової тканини.
Вроджені кісти печінки.
Кіста печінки солітарна — походить, як правило з правої частки, розташовується на її нижній поверхні. Полікістоз печінки — багато чисельні кісти, розміри, яких можуть бути дуже різні.
Опущення печінки (гепатоптоз) — развиваєтся, як наслідок слабкості фіксующого апарата печінки.
Аномалії жовчовивідних шляхів - імовірно, найбільш частий анатомічний дефект у людини. Безсумнівно, частина цих аномалій є малими морфогенетичними варіантами. Аномалії жовчного міхура і жовчних шляхів класифікують таким чином [Писарєв А. Г., Обольская Н. М., 1993]:
1.Аномалії положення жовчного міхура.
2.Гіпоплазія жовчного міхура.
3.Агенезія жовчного міхура.
4.Додатковий жовчний міхур.
5.Деформації жовчного міхура.
6.Аномалії жовчної протоки.
Відповідно до Міжнародної статистичної класифікації хвороб 10-го перегляду, атрезія, вроджений стеноз і киста загальної жовчної протоки входять у групу вроджених вад жовчної протоки.
Атрезія жовчних шляхів - одна з вроджених аномалій жовчних ходів, що зустрічається з частотою 1 випадок на 20000-30000 немовлят. Атрезія жовчних шляхів (особливо внутрішньопечінкових) у більшості випадків пов'язана з:
Перенесеним внутрішньоутробно гепатитом, частіше викликаним одним із реовірусів.
Несприятливими факторами, що діяли на 4-8 тижні внутрішньоутробного життя. Зазвичай, це поєднується з іншими ВВР (нирок, серця, хребта, поліспленією).
Трисоміями по 13 та 18 парах аутосом.
Виділяють атрезії позапечінкових жовчних шляхів (без чи у поєднанні з атрезією жовчного міхура), атрезії внутрішньопечіночних жовчних проток (без чи у поєднанні з атрезіями позапечінкових жовчних шляхів), тотальні.
Аномалії підшлункової залози.
Аномалії підшлункової залози зустрічаються досить нерідко. Велика група аномалій відноситься до варіантів розмірів, форми та положення залози і в основному не мають клінічного значення. В той же час доволі часто зустрічаються спадкові захворювання, багато з яких несумісні з життям і проявляються зразу після народження, деякі аномалії в більшій чи меншій мірі впливають на стан здоров’я і знижують якість життя. Основні з них:
Подвійна підшлункова залоза — вкрай рідко зустрічається, кільцеподібна залоза, додаткова підшлункова залоза, гіпоплазія залози, ектопічна підшлункова залоза, кістоз фіброз.
До захворювань підшлункової залози відносяться: панкреатит (запалення підшлункової залози), пухлини та ін. Недостатність ендокринної частини залози призводить до інсулінової недостатності – цукровий діабет.
Анатомічні терміни по темі заняття
Печінка – hepar
Голе поле – area nuda
Права частка печінки – lobus hepatis dexter
Ліва частка печінки – lobus hepatis sinister
Серцеве втиснення – impressio cardiac Нутрощева поверхня печінки – facies visceralis Борозна порожнистої вени – sulcus venae cavae
Щілина круглої зв'язки – fissura ligamenti teretis
Кругла зв'язка печінки – lig. teres hepatis Венозна зв'язка печінки – lig. venosum
Щілина венозної зв'язки – fissura ligamenti venosi
Печінково-дванадцятипалокишкова зв'язка – lig. hepatoduodenale Печінково-шлункова зв'язка – lig. hepatogastricum
Хвостатий відросток – processus caudatus сосочкоподібний відросток – processus papillaris Ворота печінки – porta hepatis
Шлункове втиснення – impressio gastricis Стравохідне втиснення – impressio oesophageale
Дванадцятипалокишкове втиснення – impressio duodenalis Ниркове втиснення – impressio renalis
Надниркове втиснення – impressio suprarenalis
Ободовокишкове втиснення – impressio colica
Вінцева зв'язка – lig. coronarium
Права та ліва трикутні зв'язки – ligg. triangulare dextrum et sinistrum
Серпоподібна зв'язка –lig. falciforme
Волокниста оболонка печінки, (капсула Глісона) – tunica fibrosa Часточка печінки – lobulus hepatis
Жовчні проточки – ductuli biliferi
Жовчовивідні міжчасточкові проточки – ductuli biliferi interlobulares
Права та ліва печінкові протоки – ductus hepaticus dexter et sinister
Загальна печінкова протока – ductus hepaticus communis
Жовчний міхур – vesica biliaris
Шийка жовчного міхура – соLит vesicae biliaris Жовчоміхурова протока – ductus cysticus Спільна жовчна протока – ductus choledochus
Печінково-підшлункова ампула – ampulla hepatopancreatica М'яз — замикач ампули, сфінктер Одді – т. sphincter ampullae Спіральна складка – plica spiralis
Підшлункова залоза – pancreas Підшлунково-ободовокишкова зв'язка – lig. pancreaticocolicum Ппідшлунково-селезінкова зв'язка – lig. pancreaticosplenicum Головку підшлункової залози – caput pancreatis
Вирізка підшлункової залози – incisura pancreatic Шийка підшлункової залози – соlum pancreatic Тіло підшлункової залози – corpus pancreatis Хвіст підшлункової залози – cauda pancreatis Підшлункова протока – ductus pancreaticus
М'яз — замикач протоки підшлункової залози – т. sphincter ductus pancreatici
Додаткова підшлункова протока – ductus pancreaticus accessories
Підшлункові острівці – insulae pancreaticae
Епонімічні терміни в клінічній анатомії
Вестфаля сфінктер – сфінктер загальної жовчної протоки Вірзунга протока – основна протока підшлункової залози Азеллі залоза – підшлункова залоза Одді сфінктер – сфінктер загальної жовчної протоки
Гейстера заслонка - спіральна складка слизової оболонки протоки жовчного міхура Глісона капсула – фіброзна капсула печінки
5. План та організаційна структура заняття
