
- •Задача № 18 Ботулизм
- •Задание:
- •Задача № 19 Газовая гангрена
- •Задание:
- •Назовите методы окраски.
- •4. Заболевание носит циклический характер. Опишите стадии заболевания, опорные симптомы.
- •5. Какие противоэпидемические мероприятия могли быть проведены? Какова эпидемиология кори?
- •6. Охарактеризуйте препараты для специфической профилактики кори. Дайте характеристику постинфекционного и поствакцинального иммунитета, используя знание о составе вакцины.
- •Задача иерсиниоз
- •Задание:
- •1 Этап: Посев на следующие питательные среды:
- •2 Этап:
- •8. Объясните результаты серологического исследования. Могут ли обнаруживаться антитела против возбудителя коклюша у 20-летнего пациента в отсутствии заболевания?
- •Задача № 30 легионеллез
- •Задание:
- •Задача № 29 столбняк
- •Задание:
Задача № 29 столбняк
Юноша 17 лет госпитализирован в инфекционное отделение. У него отмечаются симптомы сведения жевательных мышц (тризм) и затылочной мускулатуры. Тринадцать дней назад он получил травму – наступил на гвоздь во время игры в футбол, но к врачу не обратился. Врач инфекционного отделения на основании имеющихся данных предположил: столбняк?
Задание:
Укажите таксономическое положение возбудителя, его биологические свойства.
Семейство Bacillaceae
Род Clostridium
- Возбудитель столбняка Cl.tetani
Гр+ палочки с закруглёнными концами
Подвижны,имеют жгутики (перитрихи)
В неблагоприятных условиях образуют терминально расположенные споры
Окраска по Граму
Опишите тропизм и механизм действия основного токсина, продуцируемого возбудителем столбняка, по схеме.
Синтезируется как единый полипептид,после ферментативного воздействия : одна легкая цепь А – цинкзависимая эндопептидаза и две тяжелые В цепи
МЕХАНИЗМ ДЕЙСТВИЯ:
В-цепь взаимодействует с рецепторами на мембране мотонейронов
Токсин проникает в нервную клетку и продвигается к ЦНС
А-цепь взаимодействует с синаптобревином и блокирует высвобождение тормозных медиаторов (гамма-аминомасляная кислота, глицин)
Постояннаяпередача импульсов на двигательные нейроны обуславливает длительное спастическое сокращение мышц
Охарактеризуйте особенности патогенеза столбняка и иммунитет после перенесенного заболевания.
Входные ворота – поврежденные кожа и слизистые
Прорастание спор и размножение вегетативных клеток; развитию анаэробных условий способствуют: нарушение кровоснабжения, развитие некротических процессов, наличие микробов - ассоциантов с аэробным дыханием
Возбудитель остается в месте входных ворот
Экзотоксины распространяются: с током крови, по лимфатической системе, невральным путем
Тетаноспазмин подавляет тормозное действие вставочных нейронов
Неконтролируемые импульсы приводят к длительному тоническому сокращению скелетных мышц, на фоне которого под действием внешних раздражителей могут развитья тетанические (клонические) судороги
Независимо от локализации первичного очага инфекция всегда нисходящая
Длительные мышечные сокращения ведут к развитию тканевого ацидоза
Поражается не только нервная, но и сердечно-сосудистая, дыхательная системы.
Смерть может наступить от асфиксии, паралича дыхательного центра, сердечной недостаточности
Иммунитет не стойкий, возможоы повторное заболевание
Эпидемиология столбняка: резервуар в окружающей среде, пути проникновения возбудителя в организм человека, входные ворота.
Источник инфекции – человек и сельскохозяйственных животных (лошади, крупный и мелкий рогатый скот, свиньи и др.). Механизм передачи - контактный. Путь передачи – контактно-бытовой.
Входные ворота – поврежденные кожа и слизистые
Попадая на кожу и одежду, возбудитель может проникнуть в организм через небольшие повреждения кожи.
Перечислите возможные методы лабораторной диагностики столбняка.
Методы:
Экспресс – методы: обнаружение токсина в исследуемом материале с помощью серологических реакций – ИФА, РНГА, иммунофлуоресценции.
Бактериологический – проводят для проверки стерильности шовного, перевязочного материалов, растворов, наличия спор на на объектах
Биологическая проба на мышах: из отделяемого раны, кусочков ткани, крови выделяют «токсин?». Одну порцию вводят группе мышей, вторую предварительно выдерживают с противостолбнячной сывороткой и после этого вводят мышам. Нейтрализация действия токсина у второй группы свидетельствует о наличии столбнячного токсина
Какие группы населения нуждаются в активной профилактике столбняка? Какие биопрепараты используют для экстренной профилактики?
Дети до 18 месяцев
Дети 6-7 лет
Дети 14 лет
Взрослые каждые 10 лет от момента последней ревакцинации
Охарактеризуйте биопрепараты для плановой и экстренной профилактики столбняка.
Плановая: для создания активного искусственного антитоксического иммунитета вводится столбнячный анатоксин; получают из экзотоксина путем его обработки формалином при 37-40 С в течение 3 недель; входит в состав вакцин АДС, АДС-М, АКДС, АКДС-М
Экстренная:
Пассивная иммунизация (введение готовых антител против столбнячного токсина): вводят противостолбнячный человеческий иммуноглобулин или противостолбнячную сыворотку лошадиную по Безредко (после введения малой дозы необходимо более получаса для выявления ГЗТ); получают сыворотку гипериммунизацией лошадей столбнячным анатоксином с последующей очисткой методом «Диаферм»
Активная иммунизация: введение анатоксина в другой участок тела
СЫПНОЙ ТИФ
Возбудителем сыпного тифа является Rickettsia provazekii.
Морфология. Возбудители эпидемического сыпного тифа - риккетсии Провацека - полиморфны. Чаще они имеют форму кокков или гантелей, встречаются нитевидные формы. Средние размеры от 0,8-2,0 × 0,3-0,6 мкм. При окраске по методу Здродовского они приобретают красный цвет.
Культивирование. Размножаются в цитоплазме клеток хозяина, эпителии кишечника вши, эндотелии сосудов. Чаще их культивируют в желточном мешке куриного эмбриона. В месте размножения на 8-13-й день образуется мутная бляшка. Оптимальная температура для их развития 35° С.
Токсинообразование. Риккетсии Провацека образуют эндотоксин. В чистом виде он не получен. Однако его чувствительность к температуре (при нагревании он быстро разрушается) дает право предположить, что он белкового происхождения. Токсин, при проникновении риккетсии в организм, поражает клетки эндотелия сосудов, что приводит к увеличению проницаемости капилляров.
Антигенная структура. Риккетсии Провацека содержат два антигена. Один из них поверхностный, термолабильный. По химическому составу он представляет собой липидополисахаридобелковый комплекс. Этот антиген невидоспецифичен и является общим с антигенами возбудителей эндемического сыпного тифа, а также с антигенами протея OX19, OX2. Второй - белковополисахаридный комплекс является видоспецифичным и находится в глубине клетки.
Устойчивость к факторам окружающей среды. При высокой температуре, особенно во влажной среде, риккетсии Провацека погибают быстро. .
Источники инфекции. Больной человек.
Пути передачи. Трансмиссивный. В 1909 г. французский ученый Николь в опытах на обезьянах установил, что риккетсии Провацека передаются платяными вшами. В дальнейшем было показано, что головные вши также могут быть переносчиками.
Механизм заражения. Насосавшись крови больного, вошь становится заразной на 4-5-й день. За это время риккетсии размножаются в клетках эпителия кишечника вши. Накопившись там, они разрушают эпителиальные клетки, попадают в просвет кишки и в большом количестве выделяются с фекалиями вши. Попав на кожу здорового человека, вошь кусает его и тут же выделяет риккетсии с фекалиями. Человек расчесывает место укуса и втирает в ранку риккетсии. Так возбудители оказываются во внутренней среде организма человека.
Факторы патогенности. Адгезивные, инвазивные свойства, имеют токсические субстанции: Термолабильный токсин (по своим свойствам подобен экзотоксину, имеет белковую природу, нарушает окислительный процессы в цикле Кребса в клетках организма), Эндотоксин – ЛПС клеточной стенки (обладает свойствами эндотоксина Г (-) бактерий)
Патогенез. Попавшие в организм человека риккетсии внедряются в клетки эндотелия сосудов. Размножаются, губят клетки, попадают в большом количестве в кровь - возникает риккетсиемия. Процесс в сосудах характеризуется воспалением и образованием тромбов, что приводит к закупорке мелких кровеносных сосудов. Вокруг затромбированных сосудов головного мозга происходит образование гранулем - воспаления типа менингоэнцефалита.
Сыпной тиф начинается остро, отмечается высокая температура, общие явления интоксикации, сильная головная боль и появляется розеолезно-петехиальная сыпь.
Иммунитет. Антимикробный и антитоксический. После перенесенного заболевания - пожизненный. В крови обнаруживают антитела, нейтрализующие токсин, агглютинины, комплементсвязывающие антитела, и др.
Заболевания сыпным тифом часто были связаны с народными бедствиями (война, голод и т. д.) и завшивленностью.
Лабораторная диагностика. Для серологической диагностики (основной) риккетсиозов применяют те же методы, что для диагностики бактериальных и вирусных инфекций с некоторой их модификацией. В клинической практике применяют реакцию агглютинации, РСК, РГА. Кроме того, для специальных исследований используют реакцию нейтрализации токсического действия риккетсии, реакцию опсонизации и др. В лабораторной диагностике риккетсиозов важное место занимают люминесцентная микроскопия и люминисцентно-серологичский метод, а также электронная микроскопия. Молекулярно-диагностический метод (ПЦР). Используется кровь, пунктат из элементов высыпания.
Специфическая профилактика и лечение сыпного тифа. Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклиновой группы, при непереносимости их эффективным оказывается и левомицетин (хлорамфеникол). Чаще назначается тетрациклин внутрь по 20—30 мг/кг или для взрослых по 0,3—0,4 г 4 раза в день. Курс лечения продолжается 4—5 дней. В 1942 году А.В. Пшеничнов разработал эффективную вакцину для профилактики сыпного тифа (живая вакцина, химическая вакцина, живая комбинированная сыпнотифозная вакцина).
Задача № 14 ТУБЕРКУЛЕЗ
Больная Д., 24 года, поступила в стационар с предварительным диагнозом «двусторонний очаговый туберкулез легких». При поступлении выражены симптомы интоксикации, субфебрильная температура, снижение массы тела. Выраженное притупление перкуторного звука в прикорневой зоне легких. На рентгенограмме выявлены очаговые тени с перифокальным воспалением. Для подтверждения клинического диагноза и выбора препаратов для этиотропной терапии назначено лабораторное исследование.
Задания:
Укажите таксономическое положение возбудителей туберкулёза (семейство, род, виды).
Семейство Mycobacteriaceae
Род Mycobacterium
Виды M.tuberculosis, M.bovis, M.africanum
Грамположительные тонкие прямые или слегка изогнутые палочки; - Клеточная стенка содержит большое количество восков и липидов (миколовую кислоту), что обусловливает гидрофобность, устойчивость к кислотам, щелочам, спиртам; - Окрашивается по Цилю-Нильсену; - Неподвижны, спор и капсул не образует; - Возможен переход в фильтрующиеся и L-формы
Аэробы;
Растут на средах, содержащих яйца, глицерин, картофель, аспарагин, витамины, соли;
Чаще всего применяют яичную среду Левенштейна-Йенсена и синтетическую среду Сотона;
растут медленно (рост обнаруживается через 2-3 недели и позднее);
Колонии сухие, морщинистые, сероватые;
Обладают биохимической активностью, позволяющей дифференцировать виды
Основной тест – ниациновая проба ( накопление в жидкой среде никотиновой кислоты
Назовите факторы патогенности возбудителей туберкулеза и объясните их связь с
патогенезом туберкулеза легких.
Фактор адгезии - корд – фактор = сложный эфир трегаллозы и двухостатков миколовой кислоты;
Антифагоцитарные факторы – воска (особенно воск Д),сульфаты и некоторые другие соединения, препятствующие слиянию фаго- и лизосомы;
Сульфолипиды подавляют активностьлизосомальных ферментов;
Фосатидная и восковая фракции липидов вызывают сенсибилизацию организма;
Ацетон-растворимые липиды усиливают иммуносупрессивные свойства микобактерий и модифицируют мемраны клетки хозяина;
Липиды обеспечивают устойчивость к комплементу, свободным радикалам фагоцитов
Основной фактор –туберкулин – обладает токсическими и аллергическими свойствами
Объясните механизм формирования гранулемы
С развитием иммунитета и накоплением в первичном очаге большого количества активированных макрофагов формируется туберкулезная гранулема
Какой клинический материал надо взять у больной для исследования? Назовите методы лабораторной диагностики туберкулеза.
Клинический материал: гной, мокрота, кровь, бронхиальный экссудат, спиномозговая жидкость, плевральная жидкость,моча и др.
Методы:
-Бактериоскопический :
-Люминесцентный метод окраска родамин-ауромином
-Бактериологический (культуральный) метод используется для проверки эффективности лечения (2-8 недель необходимы для роста колоний на среде Левенштейна-Йенсена и еще некоторое время для оценки эффекта препаратов, вводимых в среду роста);
-Серологический метод (РСК, ИФА, радиоиммунный и др.);
-Биологический метод
-Туберкулиновая проба Манту ;
- Молекулярно-генетический метод (ПЦР
Охарактеризуйте микроскопические методы диагностики туберкулеза.
Бактериоскопический : прямая окраска мазка мокроты по методу Циля-Нильсена или мазка после обогащения (концентрирования методами флотации или гомогенизации)
Люминесцентный метод (окраска родамин-ауромином)
Метод микрокультур Прайса (густой мазок мокроты на стекле обрабатывают кислотой, не фиксируют и помещают в сыворотку; через 5-7 дней окрашивают по Цилю-Нильсену; при наличии корд-фактора видны слипшиеся в жгуты микобактерии)
Метод флотации.
В основе метода лежит адсорбирование микобактерий туберкулеза бензином, толуолом или ксилолом, которые всплывают на поверхности более плотной жидкости.
Какие сведения о возбудителе будут определять тактику лечения данной больной?
С какой целью ставят кожно-аллергическую пробу, какой биопрепарат используют для её постановки?
Внутрикожное введение высокоочищенного туберкулина (PPD= Purified Protein Derivative)
вызывает у инфицированных микобактериями людей местную воспалительную реакцию в виде инфильтрата и покраснения (реакция ГЗТ).
Неинфицированные люди никакой реакции на введение туберкулина не дают. Эту пробу применяют для выявления инфицированных, сенсибилизированных людей.
Объясните особенности противотуберкулезного иммунитета.
Иммунитет при туберкулезе относительный, инфекционный, носит, в основном, клеточный характер.
Как и каким препаратом проводится активная иммунизация против туберкулеза? Опишите препарат и укажите сроки вакцинации.
Вакцина БЦЖ (BCG – бацилла Кальметта и Герена) – содержит живые авирулентные микобактерии, полученные из M.bovis путем многолетних пассажей на средах, содержащих желчь
С 3 по 7 день ребенка прививают от туберкулеза вакциной под названием БЦЖ..
Задача № 24 ХЛАМИДОЗ
В стационар поступила женщина с эндоцервицитом. В лабораторию был направлен соскоб из цервикального канала для исследования на урогенитальный хламидиоз.
Задание:
1.Назовите таксономическое положение и опишите биологические свойства возбудителя. Опишите особенности жизненного цикла хламидий.
Семейство Chlamydiaceae
Род Chlamydia
Вид Chlamydia trachomatis (C.trachomatis)
Хламидии – мелкие грамотрицательные прокариоты шаровидной или овоидной формы, не образуют спор, неподвижны, не имеют капсулы. В составе клеточной стенки отсутствует пептидогликан, ригидные функции выполняют белки наружной мембраны. Хламидии существуют в двух формах:
Элементарное тельце (0,2-0,3 мкм) – внеклеточная инфекционная форма хламидий , ответственное за процесс прикрепления к клетке-мишени и проникновение в них.
Ретикулярное тельце (0,8-1,5 мкм)- внутриклеточная метаболически активная форма
Жизненный цикл хламидий – (продолжительность 48-72 часа)
1.Адсорбция ЭТ на мембране клетки мишени и внедрение по типу эндоцитоза с образованием фагоцитарной вакуоли (7-10 часов).
2.Преобразование ЭТ в более крупное РТ, которое многократно делится бинарно, образуя хламедийные включения, окруженные мембраной клетки-хозяина (18-24 часа).
3.Созревание хламидий – образование промежуточных телец и трансформация РТ в ЭТ (36-42 часа).
4.Выход ЭТ из разрушенной клетки.
5.Проникновение ЭТ в новые клетки и начало нового цикла развития
2. Объясните патогенез хламидийной инфекции и тенденцию к переходу в хроническую форму.
ведущую роль в патогенезе хламидийной инфекции играют иммунопатологические механизмы
Из-за способности хламидий ингибировать слияние фагосом с лизосомами фагоцитоз при хламидийной инфекции непродуктивный
Жизненный циклхламидий может приводить к гибели клетки и запуску комплекса воспалительных реакций
доказана возможность персистирования хламидий в эпителиальных клетках и фибробластах инфицированных слизистых мембран.
Хламидии поглощаются периферическими моноцитами и распространяются в организме,
моноциты оседают в тканях и превращаются в тканевые макрофаги (в суставах, в сосудах, в области сердца).
Тканевые макрофаги могут сохранять жизнеспособность в течение нескольких месяцев, являясь при этом мощным антигенным стимулятором, приводя к образованию фиброзных гранулем в здоровой ткани.
3. Укажите источник инфекции, пути передачи.
Заражение человека происходит через слизистые оболочки половых путей. Основной механизм заражения - контактный, путь передачи - половой. источник - человек
4. Охарактеризуйте постинфекционный иммунитет.
Перенесенный урогенитальный хламидиоз не оставляет постинфекционного иммунитета, хотя в процессе инфекции образуются специфические антитела
5. Какие методы лабораторной диагностики можно отнести к экспресс-методам?
Метод иммунофлюоресценции прямой
ПЦР – самый чувствительный метод исследования
Реакция иммунофлюоресценции (РИФ). Взятый из уретры материал окрашивают специальным веществом, потом исследуют под специальным микроскопом (так называемым флюоресцентным). Если хламидии присутствуют, то они светятся, как светлячки в объективе микроскопа. Точность этого метода — до 60-70 %. Время для анализа – не более часа. Точность в 70% – это и основной недостаток метода. С одной стороны – высокая, с другой – не очень. Для проведения анализа РИФ нужен очень профессиональный лаборант. Для забора материала – профессиональный врач. Непрофессионализм снижает и качество метода. Еще один недостаток РИФ – он обнаруживает лишь хламидии одного вида. Минусы РИФ и в том, что исследуемого материала должно быть много, а болезнь — находиться уже в активной стадии. Бывают и ложноположительные результаты, когда вместо хламидии высвечиваются стафилококки. Однако в руках профессионалов РИФ – один из лучших методов диагностики урогенитального хламидиоза.
7. Охарактеризуйте препараты для специфической профилактики, диагностики и лечения
Лечение: антибиотики ( азитромицин из группы макролидов ), иммуномодуляторы, эубиотики
Профилактика . Только неспецифическая (лечение больных), соблюдение личной гигиены
3. Укажите источник инфекции, пути передачи, клинические формы инфекции и возможные осложнения.
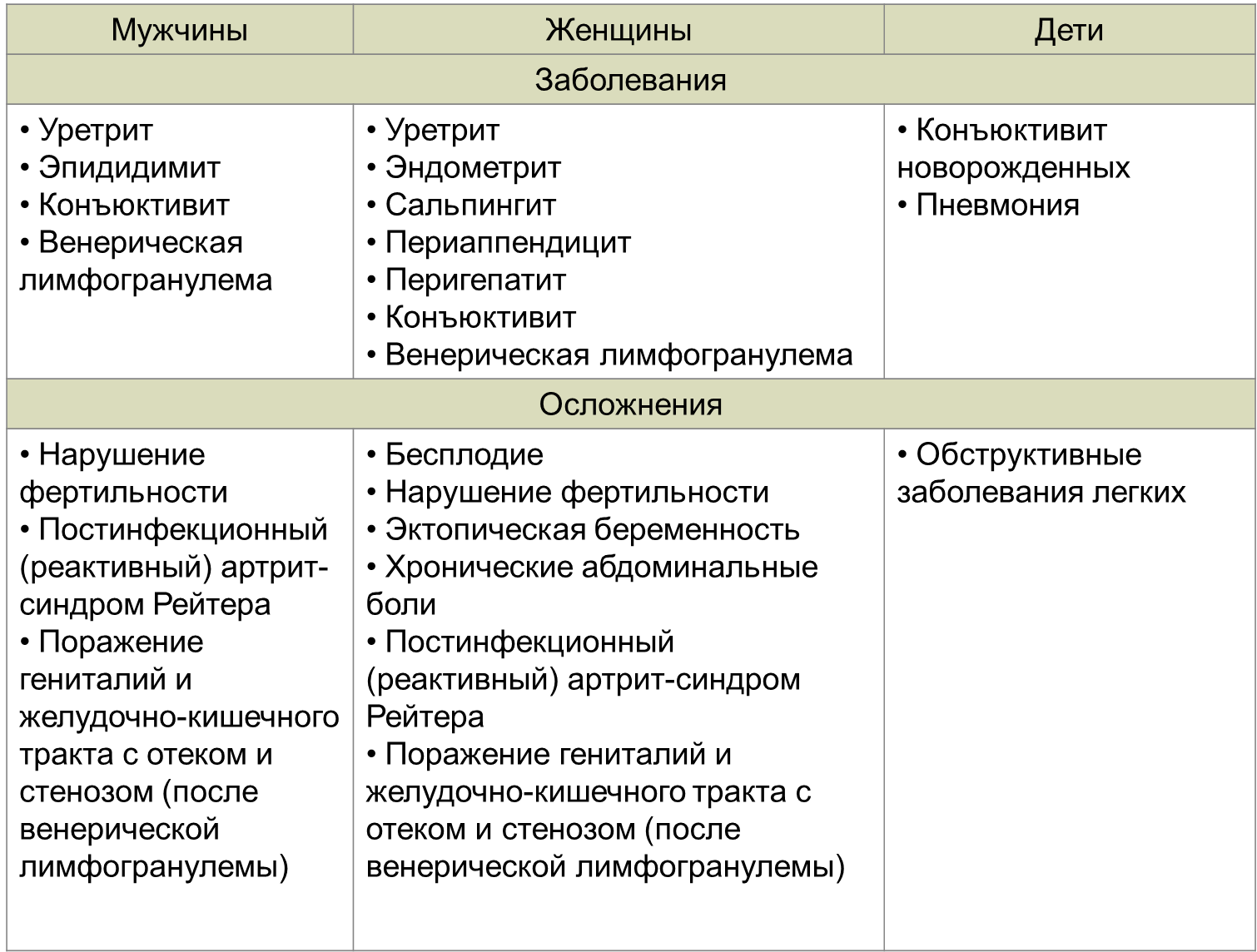
6. Какие ещё методы лабораторной диагностики можно использовать для постановки диагноза? Какие данные указывают на хроническую форму инфекционного процесса?
Исследуемый материал: соскобы эпителия слизистых уретры, цервикального канала, сыворотка крови.
Методы диагностики:
Метод иммунофлюоресценции прямой
ПЦР – самый чувствительный метод исследования
Культуральный метод – трудоемкий и длительный, используют культуры клеток.
Серологический – выявляют специфические антитела в сыворотке больных, применяют РНГА, ИФА, МИФ непрямой.
Задача № 8 ХОЛЕРА
В инфекционную больницу поступил пациент М. с жалобами на обильный жидкий стул, напоминающий рисовый отвар, неоднократную рвоту, боли в эпигастральной области, повышение температуры, резкую слабость. Признаки болезни проявляются в течение суток. За два дня до начала заболевания пациент вернулся из трехмесячной поездки в Индию. Врач установил предварительный диагноз «холера».
Задания:
Укажите таксономическое положение возбудителя холеры (семейство, род, вид, биовары, серовары). Назовите сходство и различие между разными биологическими вариантами возбудителя холеры.
Микропрепарат, окрашенный по методу Грама
Семейство: Vibrionaceae
Род: Vibrio
Вид: V.cholerae
Грамотрицательные прямые или изогнутые палочки с полярно расположенным жгутиком, аэробы (цитохромоксидаза положительна), хорошо окрашиваются анилиновыми красителями
Перечислите факторы патогенности возбудителя холеры. При каких заболеваниях возможно возникновение сходных симптомов; объясните механизмы действия факторов патогенности. Патогенез холеры. Тип взаимодействия возбудителя с кишечным эпителием.
Факторы патогенности:
Высокая подвижность
Адгезины и факторы колонизации, связанные с фимбриями
Муциназа (разрушает муцин и открывает доступ к рецептору – ганглиозиду Gm1); нейраминидаза, протеазы, гемагглютинин
Эндотоксин, высвобождающийся при разрушении вибрионов (роль в патогенезе неясна, возможно, действует на ССС)
Главный фактор патогенности – холероген = термолабильный энтеротоксин, сходный по строению и биологическому действию с LT-токсином эшерихий.
Патогенез:
После адгезии и колонизации слизистой тонкого кишечника возбудитель остается на поверхности клеток, не вызывая воспаления (I тип взаимодействия). Образование комплекса токсина с ганглиозидом GM1 запускает эндоцитоз. Дальнейшие события полностью определяются действием холерогена
Потеря воды и электролитов приводит к обезвоживанию организма:
Падает артериальное давление
Нарушается микроциркуляция
Развивается гипоксия тканей
Метаболический ацидоз
Гипокалиемия
Острая почечная недостаточность
Сердечная недостаточность
Возможен гиповолемический шок
3.Как может заразиться человек, каковы пути распространения холеры?
Источник инфекции – больной или носитель
Резервуар – водный
Путь передачи – фекально-оральный
4.Объясните правила работы с особо опасными инфекциями. Какой клинический материал следует направить в лабораторию для подтверждения диагноза и как его транспортировать?
Клинический материал: испражнения, ректальные мазки и др.
К средствам индивидуальной защиты относятся специальная одежда, респираторы
5.Перечислите методы лабораторной диагностики и назовите самый информативный метод для подтверждения клинического диагноза.
Методы:
1. Бактериологический –основной метод диагностики;
2. Серологические методы (опеделение антител против холерогена, агглютининов, вибриоцидных в сыворотке в реакциях агглютинации, бактериолиза, ИФА, РНГА ит.д.);
3. Молекулярно-генетический метод (ПЦР для определения генов, кодирующих факторы патогенности);
4. Ускоренные методы диагностики (прямой иммунофлуоресцентный метод, метод иммобилизации вибрионов О1 или О139-сывороткой при микроскопии в темном поле зрения, реакция микроагглютинации с холерной агглютинирующей О-сывороткой).
6.Опишите этапы бактериологического исследования при подозрении на холеру.
Предварительный этап: Накопление возбудителя в щелочной пептонной воде (при отсутствии видимогороста предварительная реакция агглютинации на стекле с О1-сывороткой)
1 этап: Посев материала с жидкой среды на плотную питательную щелочную среду (тиосульфа-цитрат-сахарозный агар с солями желчных кислот -TCBS) для получения изолированных колоний.
2 этап: Макро- и микроскопическое описание колоний; постановка реакции агглютинации на стекле со специфическойхолерной О1-сывороткой; пересев типичных колоний на среды Ресселя или Клиглера для получения чистой культуры.
3 этап: Идентификация по совокупности морфологических, тинкториальных, культуральных; биохимических свойств(по результатам роста на дифференцально-диагностических средах системы API-20E; или по триаде Хейберга: вибрионы О1 группы ферментируют сахарозу и маннозу,но не ферментируют арабинозу) ; антигенных (серологическая идентификация в реакциях агглютинации на стекле с поливалентной холерной О1 сывороткой и адсорбированными типоспецифическими Огава и Инаба сыворотками); чувствительности к типоспецифическим холерным фагам и антибиотикам.
7.Назовите биопрепараты, используемые для профилактики и лечения холеры. Каким требованиям должна отвечать эффективная вакцина для специфической профилактики холеры?
Профилактика:
Специфическая: вакцинация по эпидемическим показаниям -вакцина холерная бивалентная химическая таблетированная – содержит холероген-анатоксин и О-антиген сероваров Инаба и Огава -вакцина холерная (холероген-анатоксин + О-антиген) жидкая
Неспецифическая: повышенные санитарно-гигиенические требования; употребление кислых продуктов (лимоны, уксус и т.д.)
Лечение:
Симптоматическое – восстановление водно-электролитного баланса: использование сухих регидратационных смесей или внутривенные вливания в тяжелых случаях. Состав смесей: NaCl, KCl, NaHCO3, глюкоза (для использования симпорта – канала совместного входа в клетку глюкозы и натрия, т.к.основной канал блокирован холерогеном)
