
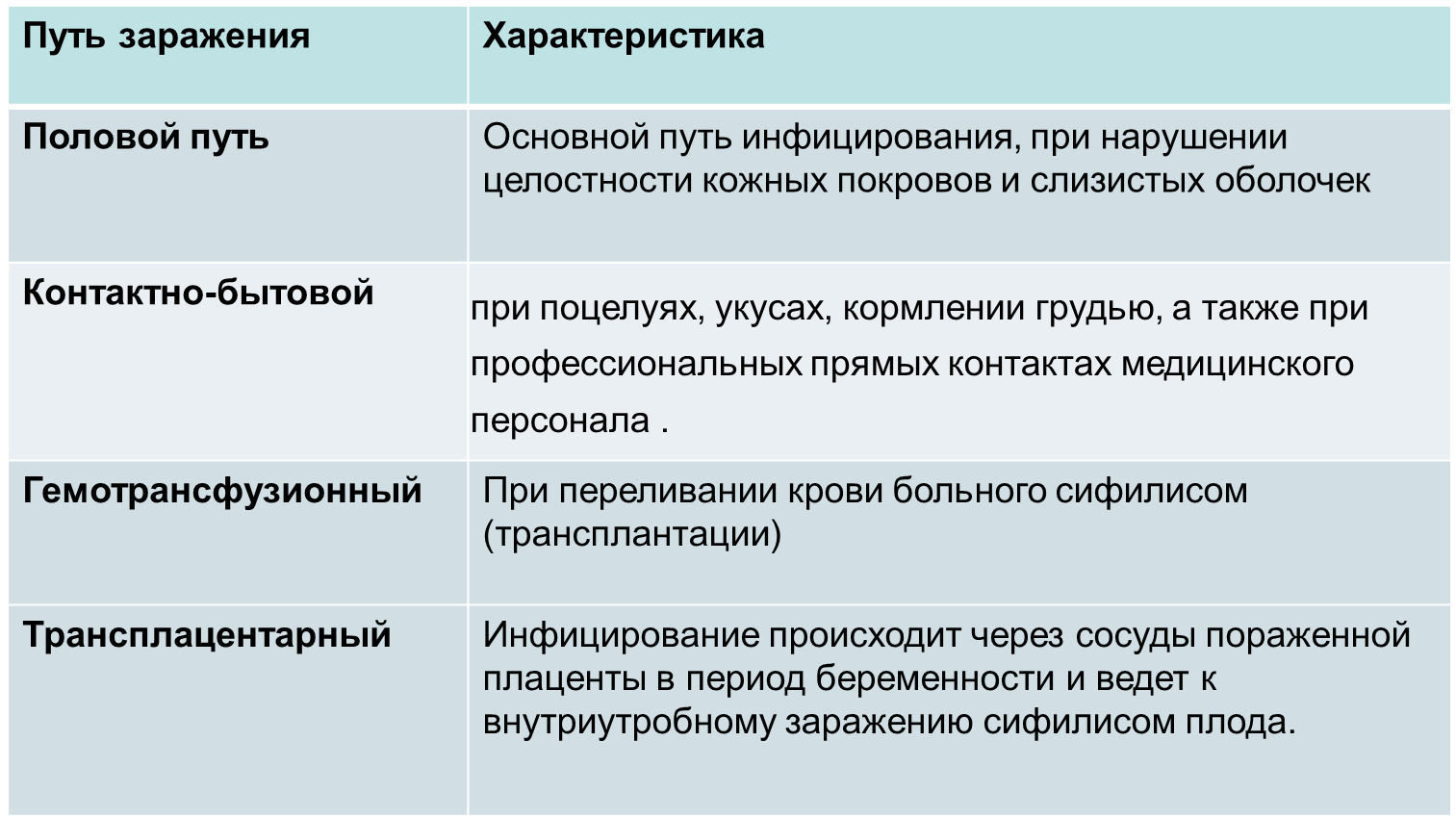
- •Задача № 18 Ботулизм
- •Задание:
- •Задача № 19 Газовая гангрена
- •Задание:
- •Назовите методы окраски.
- •4. Заболевание носит циклический характер. Опишите стадии заболевания, опорные симптомы.
- •5. Какие противоэпидемические мероприятия могли быть проведены? Какова эпидемиология кори?
- •6. Охарактеризуйте препараты для специфической профилактики кори. Дайте характеристику постинфекционного и поствакцинального иммунитета, используя знание о составе вакцины.
- •Задача иерсиниоз
- •Задание:
- •1 Этап: Посев на следующие питательные среды:
- •2 Этап:
- •8. Объясните результаты серологического исследования. Могут ли обнаруживаться антитела против возбудителя коклюша у 20-летнего пациента в отсутствии заболевания?
- •Задача № 30 легионеллез
- •Задание:
- •Задача № 29 столбняк
- •Задание:
1 Этап: Посев на следующие питательные среды:
картофельно-глицериновый агар Борде,
казеиновый-угольный агар, кровяной агар
2 Этап:
Палочки коклюша через 48-72ч роста образуют мелкие блестящие колонии серого цвета
Паракоклюшные палочки через 24-48ч роста образуют колонии несколько крупнее
8. Объясните результаты серологического исследования. Могут ли обнаруживаться антитела против возбудителя коклюша у 20-летнего пациента в отсутствии заболевания?
Серологические анализы Реакция прямой гемагглютинации (РПГА), реакция непрямой гемагглютинации (РНГА) Данная методика исследования крови позволяет выявить антитела к возбудителю коклюша. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицательным (исключение). ИФА (Иммуноферментный анализ) Сейчас имеются экспресс тесты, позволяющие выявить методом ИФА выставить диагноз коклюша. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицательным (исключение) ПЦР (Полимеразная цепная реакция) Позволяет выявить возбудителя в течение нескольких дней. Результат может быть положительным (подтверждение диагноза Коклюша) и отрицател
Задача № 30 легионеллез
58-летняя В. поступила в больницу с высокой температурой, ознобом, нарушением сознания. Неделю назад у нее развилась лихорадка, появились головные и мышечные боли, мучительный кашель со скудной прозрачной мокротой. На рентгенограмме левосторонний инфильтрат в верхней доле легкого. Привлекала запись в «истории болезни»: в течение 30 лет была заядлой курильщицей. Учитывая факт поездки В. в страну с влажным субтропическим климатом, врач не исключил возможность легионеллеза.
Задание:
Укажите таксономическое положение возбудителя легионеллёза.
Род Legionella, включает 9 видов, представленных грамотрицательными бактериями, размеры которых колеблются в широких пределах. Для человека патогенен один вид - L. pneumophilia.
Опишите биологические свойства (морфологические, культуральные, антигенные) легионелл.
Спор и капсул не образуют, имеют один или два жгутика. В клеточной стенке наряду с диаминопимели-новой кислотой содержатся значительные количества жирных кислот. Размножаются на сложных средах, содержащих аминокислоты (цис-теин, тирозин) и железо, а также в куриных эмбрионах. На тирозин-содержащих средах образуют водорастворимый пигмент коричневого цвета, диффундирующий в питательную среду. У некоторых видов после УФ-облучения наблюдается флюоресценция светло-голубого цвета. В отличие от многих других бактерий не ферментируют углеводы.
ПО граму
Назовите факторы патогенности легионелл и опишите их участие в патогенезе заболевания.
. • Термолабильные экзотоксины (цитотоксины и гемолизины) и эндотоксин синтезируются легионеллами. Экзотоксины определяют развитие синдрома интоксикации и характер поражений лёгких. Термостабильный эндотоксин проявляет все свойства эндотоксинов грамотри-цательных бактерий.
Назовите возможные клинические формы легионеллёзных инфекций.
Клинические формы легионеллеза: 1) болезнь легионеров, протекающая как тяжелая пневмония; 2) острое респираторное заболевание без пневмонии - болезнь Понтиак (наблюдалась в 1968 г. в г. Понтиак, США); 3) острое лихорадочное заболевание с сыпью - лихорадка Форт-Брагг. При тяжелом течении легионеллеза возможен инфекционно-токсическнй шок со смертельным исходом.
Назовите источники, возможный механизм заражения, входные ворота инфекции.
Легионеллез относят к сапронозньш инфекциям. Считают, что источником инфекции являются объекты внешней среды. Путь передачи - воздушно-капельный. Установлен аэрогенный путь заражения. Факторами передачи являются вода и почва в эндемичных районах, вода в системах кондиционирования воздуха, а также в системах водоснабжения
Входными воротами инфекции являются дыхательные пути. Возбудители могут проникать в кровь, вызывая бактериемию.
Каким образом могла заразиться больная В. и почему никто в ее семье не заболел?
Предрасполагающими факторами являются курение
Укажите клинический материал. Опишите методы диагностики.
Исследуемым материалом является плев-ральная жидкость, мокрота, кровь. Применяют РИФ для обнаружения возбудителя непосредственно в исследуемом материале. Бактериологический метод сложен и применяется в специализированных лабораториях. Серологический метод применяется широко. В парных сыворотках обнаруживают нарастание титра антител на 2-3-й неделе заболевания.
Перечислите особенности бактериологического метода
диагностики.
Исследуемый материал нельзя помещать в транспортные среды или буферные растворы. Посевы на специальные среды необходимо делать не позднее часа после его взятия. Оптимальным средой для культивирования легионелл является угольно-дрожжевой агар. На нем уже через 3 суток вырастают серые стекловидные колонии. Для выделения чистой культуры из сильно загрязненных материалов в агара добавляют полимиксин В и ванкомицин. Можно выделить возбудителя и пути заражения гвинейских свинок с последующим введением гомогенатов печени и селезенки в куриный эмбрион. Выделенные чистые культуры исследуют морфологическим, культуральным, биохимическим и антигенным свойствам. Легионеллы, как правило, выделяют каталазу, утилизировать крахмал, разжижают желатин, не продуцирующие уреазу и нитратредуктазы, не ферментируют углеводы. Важное значение имеет использование флуоресцентных сывороток, особенно первые серогруппы.
Как проводится лечение и профилактика легионеллёза?
Лечебные препараты. Специфическая профилактика не разработана. Для лечения применяют эритромицин, рпфампицин.
МЕНИНГИТ
Менингококковая инфекция - острая инфекционная болезнь, характеризующаяся поражением слизистой оболочки носоглотки, оболочек головного мозга и септицемией; антропоноз.
Таксономия: возбудитель Neisseria meningitidis (менингококк) относится к отделу Gracilicutes, семейству Neisseriaceae, роду Neisseria.
Морфологические свойства. Мелкие диплококки. Характерно расположение в виде пары кофейных зерен, обращенных вогнутыми поверхностями друг к другу. Неподвижны, спор не образуют, грамотрицательные, имеют пили, капсула непостоянна.
Культуральные свойства. Относятся к аэробам, культивируются на средах, содержащих нормальную сыворотку или дефибринированную кровь лошади, растут на искусственных питательных средах, содержащих специальный набор аминокислот. Элективная среда должна содержать ристомицин. Повышенная концентрация СО2 в атмосфере стимулирует рост менингококков.
Антигенная структура: Имеет несколько АГ: родовые, общие для рода нейссерии (белковые и полисахаридные, которые представлены полимерами аминосахаров и сиаловых кислот); видовой (протеиновый); группоспецифические (гликопротеидный комплекс); типоспецифические (белки наружной мембраны), которые разграничивают серотипы внутри серогрупп В и С. По капсульным АГ выделяют девять серогрупп (А, В, С, D, X, Y, Z, W135 и Е). Капсульные АГ некоторых серогрупп иммуногенны для человека. Штаммы серогруппы А вызывают эпидемические вспышки. В, С и Y - спорадические случаи заболевания. На основании различий типоспецифических АГ выделяют серотипы, которые обозначают арабскими цифрами (серотипы выявлены в серогруппах В, С, Y, W135). Наличие АГ серотипа 2 рассматривается как фактор патогенности. Во время эпидемий преобладают менингококки групп А и С, которые являются наиболее патогенными.
Биохимическая активность: низкая. Разлагает мальтозу и глюк. до кислоты, не образует индол и сероводород. Ферментация глюк. и мальтозы – диф.-диагностический признак. Не образует крахмалоподобный полисахарид из сахарозы. Обладает цитохромоксидазой и каталазой. Отсутствие β-галактозидазы, наличие γ-глютаминтрансферазы.
Факторы патогенности: капсула – защищает от фагоцитоза. AT, образующиеся к полисахаридам капсулы, проявляют бактерицидные свойства. Токсические проявления менингококковой инфекции обусловлены высокотоксичным эндотоксином. Для генерализованных форм менингококковой инфекции характерны кожные высыпания, выраженное пирогенное действие, образование AT. Пили, белки наружной мембраны, наличие гиалуронидазы и нейраминидазы. Пили являются фактором адгезии к слизистой оболочке носоглотки и тканях мозговой оболочки. Менингококки выделяют IgA-протеазы, расщепляющие молекулы IgA, что защищает бактерии от действия Ig.
Резистентность. Малоустойчив во внешней среде, чувствителен к высушиванию и охлаждению. В течение нескольких минут погибает при повышении температуры более 50 °С и ниже 22 °С. Чувствительны к пенициллинам, тетрациклинам, эритромицину, устойчивы к ристомицину и сульфамидам. Чувствительны к 1 % раствору фенола, 0,2 % раствору хлорной извести, 1 % раствору хлорамина.
Эпидемиология, патогенез и клиника. Человек - единственный природный хозяин менингококков. Носоглотка служит входными воротами инфекции, здесь возбудитель может длительно существовать, не вызывая воспаления (носительство). Механизм передачи инфекции от больного или носителя воздушно-капельный.
Инкубационный период составляет 1-10 дней (чаще 2-3 дня). Различают локализованные (назофарингит) и генерализованные (менингит, менингоэнцефалит) формы менингококковой инфекции. Из носоглотки бактерии попадают в кровяное русло (менингококкемия) и вызывают поражение мозговых и слизистых оболочек с развитием лихорадки, геморрагической сыпи, воспаления мозговых оболочек.
Иммунитет. Постинфекционный иммунитет при генерализованных формах болезни стойкий, напряженный.
Микробиологическая диагностика: Материал для исследования - кровь, спинномозговая жидкость, носоглоточные смывы.
Бактериоскопический метод – окраска мазков из ликвора и крови по Граму для определения лейкоцитарной формулы, выявления менингококков и их количества. Наблюдают полинуклеарные лейкоциты, эритроциты, нити фибрина, менингококки – грам«-», окружены капсулой.
Бактериологический метод – выделение чистой культуры. Носоглоточная слизь, кровь, ликвор. Посев на плотные, полужидкие питательные среды, содержащие сыворотку, кровь. Культуры инкубируют в течение 20 ч. При 37С с повышенным содержанием СО2. Оксидазаположительные колонии – принадлежат в данному виду. Наличие N.meningitidis подтверждают образованием уксусной кислоты при ферментации глюк. и мальтозы. Принадлежность к серогруппам – в реакции агглютинации (РА).
Серологический метод – используют для обнаружения растворимых бактериальных АГ в ликворе, или АТ в сыворотке крови. Для обнаружения АГ применяют ИФА, РИА. У больных, перенесших менингококк – в сыворотке специфические АТ: бактерицидные, агглютинины, гемагглютинины.
Лечение. В качестве этиотропной терапии используют антибиотики - бензилпенициллин (пенициллины, левомицетин, рифампицин), сульфамиды.
Профилактика. Специфическую профилактику проводят менингококковой химической полисахаридной вакциной серогруппы А и дивакциной серогрупп А и С по эпидемическим показаниям. Неспецифическая профилактика сводится к соблюдению санитарно-противоэпидемического режима в дошкольных, школьных учреждениях и местах постоянного скопления людей.
Задача № 15 МИКОПЛАЗМЕННАЯ ПНЕВМОНИЯ
Известно, что особенностью микоплазменных пневмоний является несоответствие между выраженностью симптомов интоксикации и незначительностью симптомов поражения органов дыхания. Однако сходные свойства пневмоний наблюдаются и при заболеваниях вирусной и хламидийной этиологии, что затрудняет дифференциальную диагностику.
Задания:
Укажите таксономическое положение возбудителя микоплазменной пневмонии (семейство, род, вид) и перечислите его биологические особенности.
Класс Mollicutes
Порядок Mycoplasmatales
Семейство Mycoplasmataceae
Род Mycoplasma
Вид M.pneumoniae (вызывает различные заболевания респираторноготракта: фарингит, атипичная пневмония, острый бронхит)
Микоплазмы – это мельчайшие, наиболее просто организованные прокариотические организмы, способные к самостоятельному воспроизведению;
Главная морфологическая особенность – отсутствие клеточной стенки, как следствие – полиморфизм
Обладают, вероятно, минимальным для клетки количеством генетической информации и соответственно минимальным количеством метаболических путей, что определяет их зависимость от клеток высших организмов
У всех микоплазм «усеченные» дыхательные цепи
Перечислите факторы патогенности возбудителя.
Факторы патогенности:
Мембранный белок Р1 = адгезин (антитенла против него подавляют адгезию)
Нейраминидаза – способствует адгезии,открывая клеточные рецепторы
Микоплазмы активируют макрофаги и индуцируют продукцию цитокинов, стимулируют пролиферацию лимфоцитов
Токсичными являются конечные продукты дыхания микоплазм
обладает способностью к гемадсорбции и гемолизу
Объясните патогенез микоплазменной пневмонии.
М. pneumoniae является мембрано-ассоциированным микроорганизмом, уникальным мембранным паразитом, способным к длительной персистенции,
Mycoplasma pneumoniae вызывает дисфункцию ресничек, вплоть до цилиостаза, затем происходит их цитоадсорбция и встраивание участков мембраны возбудителя в мембрану клеток. Мембранная интеграция сопровождается нарушением макромолекулярного синтеза
Возможно проникновение микоплазм в клетки и размножение в их цитоплазме.
В фагоцитирующих клетках микоплазма может длительно персистировать и заносится в разные органы.
Распространение гематогенным путем
Образование аутоантител связано с наличием перекрестно реагирующих антигенных детерминант Mycoplasma pneumoniae и тканей человека . Предполагается, что именно с формированием аутоантител связано развитие внелегочных проявлений инфекции
Дайте характеристику постинфекционного иммунитета.
При микоплазма-пневмонии инфекции формируется клеточный и гуморальный иммунный ответ..Продолжительность постинфекционного иммунитета после перенесения микоплазма-пневмонии зависит от интенсивности заболевания. После легких форм он непродолжителен, после тяжелых - не менее 5-7 лет.
Какой клинический материал необходимо взять у больного, чтобы подтвердить диагноз «микоплазменная пневмония»?
Клинический материал: слизь из носоглотки, мокрота, смыв с бронхов – для определеия микоплазменных антигенов; сыворотка - в более поздний период для определения антител
Назовите методы лабораторной диагностики микоплазменной инфекции и укажите основной из них.
Методы:
Прямой иммунофлуоресцентный (экспресс диагностика).
серологический: ИФА для обнаружения антигенов; ИФА, РСК, латексагглютинация для определения антителвпарных сыворотках (диагноз по 4-хкратному нарастанию титра антител)
Молекулярно-генетический метод (ПЦР)
Схема ИФА для определения IgM. Объясните, как поставить диагноз.

Субстрат +
хромоген
|
Иммобили-зованный антиген |
Анализируемый образец и моноклональ-ные антитела |
Иммобилизован-ные иммуноком-плексы |
Конъюгат вторичных антител с пероксидазой |
Иммобилизованные иммунокомплексы с мечеными антителами |
Субстратная реакция |
ПРОЧИТАТЬ ОБОЗНАЧЕНИЯ СНИЗУ НА СХЕМЕ ИФА!!!!
7.Перечислите препараты, применяемые для диагностики и лечения микоплазменной инфекции.
Пенициллины и другие β-лактамные антибиотики не применяются ввиду отсутствия мишени – клеточной стенки. Антибиотики: тетрациклины (например, доксициклин),эритромицин, азитромицин, фторхинолоны.
Задача № 7 СИНЕГНОЙНАЯ ИНФЕКЦИЯ
У ребёнка 6 лет с обширным термическим ожогом 2-3 степени возникла вторичная гнойная инфекция: на фоне грануляционной ткани появилась отечность, очаги инфицирования. Гнойное отделяемое было направлено в бактериологическую лабораторию. При микроскопическом изучении гноя были обнаружены мелкие грамотрицательные палочки. При бактериологическом исследовании были получены плоские сине-зеленые колонии с характерным запахом жасмина.
Аналогичный результат был получен при изучении пробы раствора фурацилина, использовавшегося для орошения ран.
Задание:
Определите таксономическое положение возбудителя.
род Pseudomonas, включает свыше 20 видов
Патогенные виды:
P.Aeruginosa, P.mallei, P.pseudomallei
Гр-палочки, имеют прямую или слегка изогнутую форму
Опишите биологические свойства возбудителя. Чем обусловлено окрашивание среды в сине-зеленый цвет?
Не образуют споры, имеют жгутики и капсулоподобную оболочку.
Большинство штаммов образуют растворимый пигмент пиоцианин (сине-зеленый в щелочной среде)
Строгие аэробы, оксидоположительны, хорошо выражена протеолитическая активность, слабо выражена сахаролитическая.
Растёт на МПА (среда окрашивается в сине- зелёный цвет
Колонии и питательная среда окрашены в сине-зеленый цвет вследствие выработки синегнойной палочкой пигмента пиоцианина.
К какой группе инфекций следует отнести рассматриваемый случай?
Рана, зараженная Pseudomonas aeruginosa
Перечислите факторы патогенности и укажите их роль в патогенезе синегнойной инфекции.
Вирулентность: обеспечивается гликопротеидной капсулоподобной оболочкой, пилями, белками наружной мембраны клеточной стенки
Токсины:
Экзотоксин А (термолабильный белок, отвечает за инвазивные свойства, угнетает иммуногенез. Механизм действия – блокирует синтез белка)
Мембранотоксины (гемолизин I типа – способствует возникновению очагов некроза и гемолизин II типа – усиливает действие гемолизина I типа)
Лейкоцидин – лизирует лейкоциты, выделяется только при аутолизе
Факторы инвазии: нейроминидаза, протеазы
Какой метод лабораторной диагностики следует выбрать? Составьте схему этого метода.
Бактериологический метод
1 этап: Посев клинических образцов (гноя, мокроты, и т.д.) на питательный, кровяной или селективный агар.
2 этап: Изучение культуральных свойств колоний по методу Грама. В большинстве случаев диагностика очевидна благодаря образованию пиоцианина. Посев изолированной колонии на скошенный агар.
3 этап: Идентификация свойства окраски (мазок, окрашенный по методу Грама); культуральные свойства; биохимические свойства, определенные по дифференциальной-диагностической системе API-20E; факторы вирулентности; серологическая идентификация; определение устойчивости к антибиотикам.
Укажите источники и пути передачи возбудителя. Каким образом можно установить источник инфицирования? Опишите методы внутривидового типирования.
P. aeruginosa распространена повсеместно; её выделяют из почвы, воды, растений и животных (водных или обитающих в ареалах с высокой влажностью)
Заражение происходит либо извне (например, инфицирование раны), когда псевдомонада попадает с почвой, водой, воздухом, нестерильным инструментарием, перевязочным материалом, пищей
Пути передачи: контактный или воздушно-капельным путем от пациентов,персонала и инфицированных объектов окружающей среды
Какие группы антибактериальных препаратов применяют для лечения синегнойной инфекции? Объясните по схеме, какие антибиотики и как могут быть назначены.
аминогликозиды (гентамицин, амикоцин, томбромицин);
хинолоны (ципрофлоксацин, левофлоксацин, имоксифлоксацин)
цефалоспорины (цефтазидим, цефипим, цефоперазон, цефпиром, но не цефуроксим, цефтриаксон, цефотаксим)
полимиксины (полимиксин B и колистин)
Монобактамы (азтреонам
Назовите биопрепараты, применяемые для специфической терапии синегнойной инфекции?
. Антибиотики (устойчивость должна быть точно выявлена диско-диффузным методом);
2. Анти-псевдомонадные бактериофаги(для локальных инфекций),пиобактериофаги;
3. Анти-псевдомонадные анатоксины(особенно для лечения хронических инфекций);
4. Гипериммунизированная анти-псевдомонадная плазма, сыворотка, иммуноглобулин (для излечения токсинемии, вызываемой P. aeruginosa );
5. Анти-псевдомонадная вакцина или комбинированный вакцины, содержащие антигены для P.aeruginosa (для лечения хронических заболеваний).
Задача № 34 СИФИЛИС
Больная Х, 21 год, обратилась с жалобами на появление сыпи на больших и малых половых губах, боли, повышение температуры тела по вечерам до 37,5-38,0 С, общую слабость. Впервые больная обнаружила сыпь месяц назад, пыталась лечиться в домашних условиях. Затем возникли боли в паховой области. Предполагает, что заразилась от мужа, после появления симптомов заболевания половых контактов не имела. Последний половой контакт имела с мужем около двух месяцев назад. Предварительный диагноз был подтвержден лабораторными исследованиями: вторичный сифилис.
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
Опишите особенности ультраструктуры спирохет
Семейство Spirochaetaceae
Род Treponema
Вид Treponema pallidum
Трепонемы (лат. сгибающаяся, вращающаяся нить) – тонкие спиралевидные грамотрицательные прокариоты. Среднее количество завитков 8-12. Снаружи трепонема иногда покрыта слизистым чехлом типа псевдокапсулы из кислых полисахаридов, спор не образует. Размножается бинарным делением и распадом на зерна.
Формы выживания: цистовая (сворачивается в клубочек и образует вокруг себя
непроницаемую оболочку), L-форма, зернистые формы
Опишите патогенез, опираясь на знание факторов патогенности микроорганизма.
Факторы патогенности:
Адгезин – поверхностный белок, взаимодействует с фибронектином слизистой.
Инвазивность - обеспечивает спиралевидная форма и подвижность
Антифагоцитарные свойства - способность связывать на своей поверхности фибронектин
Поверхностные липопротеины могут участвовать в активации воспаления
Способность размножаться в межклеточном пространстве и поражать эндотелий сосудов
Способность к антигенным вариациям – ускользание от иммунного ответа
Патогенез:
Входные ворота – поврежденные кожа или слизистые оболочки (чаще всего в области наружных половых органов)
Классическое течение сифилиса в виде первичного, вторичного и третичного периодов наблюдается у больных при отсутствии лечения
Первичный период – твердый шанкр - безболезненный воспалительный процесс в месте входных ворот инфекции в виде небольшой эрозии или язвы на плотном основании. В тканевом отделяемом содержится много трепонем. Через 3-4 недели в сыворотке появляются антитела.
Вторичный сифилис продолжается 2-3 года. В результате генерализация инфекции в процесс вовлекаются кровеносные сосуды, лимфатическая система, внутренние органы, костная система, ЦНС. Течение рецидивирующее, приступообразное. На коже и слизистых оболочках появляются различные высыпания, содержащие множество трепонем. Высыпания продолжаются 1,5-2 месяца, затем исчезают и вновь появляются.
Третичный период – наиболее тяжелый, имеет рецидивирующее течение, продолжается многие годы. Трепонемы не всегда обнаруживаются. Развивается ГЗТ.
Для этого периода характерны сифилитические гранулемы – гуммы, они склонны к некрозу и распаду, при их заживлении образуются грубые втянутые рубцы и участки склерозированной ткани. Гуммы могут образовываться в любых органах и тканях, в
Эпидемиология и клиника сифилиса. Отметьте различия в клинике врожденного и приобретенного сифилиса.
Источник – больной человек, антропоноз
Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Предложите материал для исследования.
Трепонема в темном поле зрения
Непрямой иммунофлуресцентный метод
Трепонема, окрашенная методом серебрения по Морозову
Методы диагностики:
Микроскопический
серологический
Микроскопическое исследование проводят в первичном и вторичном периоде сифилиса.
Исследуемый материал: отделяемое твердого шанкра, язв, эрозий, содержимое разных высыпаний на коже или слизистых оболочках и др.
Применяют темнопольную микроскопию, реже окрашивают препараты
Серологические реакции применяют для выявления Ат. Они подразделяются на:
- Неспецифические – выявляющие противолипидные Ат (реагины), в них используют неспецифический кардиолипиновый антиген.
- Специфические – в них используют специфические трепонемные антигены.
Реакция микропреципитация (РМП)
2. ИФА
Как проводится серодиагностика сифилиса? С какой целью используется РНГА?
Для выявления специфических антитрепонемных антител в сыворотке больного
Охарактеризуйте постинфекционный иммунитет.
Иммунитет при сифилисе считается нестирильным. В определенной мере он защищает от суперинфекции во время заболевания, но после излечения исчезает. Нередко встречаются повторные случаи заражения сифилисом.
Охарактеризуйте препараты для диагностики и лечения сифилиса.
Лечение сифилиса осуществляется препаратами пенициллина в высоких концентрациях
Механизм какой серологической реакции изображён на рисунке?
1.Механизм реакции микропреципитации (РМП) с кардиолипиновым антигеном
2.РПР - тест
Задача № 6 СКАРЛАТИНА
В детском саду заболел ребенок. Врач установил диагноз «скарлатина» на основании следующих симптомов: высокая температура тела (38,50С), головная боль, увеличение и болезненность при пальпации шейных лимфатических узлов, яркая гиперемия зева и мягкого неба, розовая мелкоклеточная сыпь и бледный носогубный треугольник Филатова. В детском саду установлен карантин.
Задание:
Назовите возбудителя скарлатины, его таксономическое положение и биологические свойства.
Streptococcus Pyogenes,
Стрептококки имеют сферическую форму и диаметр 0,5—1 мкм. Располагаются цепочками. Спор не образуют, жгутиков не имеют. Некоторые стрептококки, выделенные из патологического материала, образуют нежную капсулу. Длина цепочек различна: в бульонной культуре они длиннее, чем при росте на плотных питательных средах. Хорошо красятся всеми анилиновыми красками, грамположительны. Большинство стрептококков является факультативными анаэробами, но встречаются и строгие анаэробы (в полости рта и кишечнике). На простых питательных средах стрептококки растут плохо. Хорошо культивируются на питательных средах с глюкозой, кровью, сывороткой при рН 7,2—7,6 и температуре 37°С. На жидких питательных средах стрептококки растут пристеночно или придонно в виде зернистого осадка, оставляя бульон прозрачным.
Какие ещё заболевания может вызвать данный возбудитель?
Пневмококковую вневмонию
Назовите источники заражения и пути передачи инфекции.
Источник инфекции – бактерионосители и больные с острой формой стрептококковой инфекции
Пути передачи – воздушно-капельный (основной), реже контактный
4.Опишите патогенез заболевания, факторы патогенности, механизмы действия токсинов.
Возбудитель проникает в организм через слизистую оболочку зева и носоглотки (иногда через поврежденную кожу), где развиваются скарлатинозная ангина и подчелюстной лимфаденит. От размножающихся в миндалинах
микроорганизмов токсин попадает в кровь, что приводит к общей интоксикации с последующей
аллергизацией и появлением нефритов, артритов, лимфаденитов. Инкубационный период
продолжается 1.12 дней, в среднем 4.5 дней.
Факторы адгези и и колонизации: гиалуроновая капсула (защитная функция, антигенная мимикрия), поверхностные белки M,R,T (М белок играет основную роль в фиксации), липотейхоевые и тейхоевые кислоты, нейраминидаза;
Факторы инвазии : стрептокиназа(фибринолизин), стрептодорназа (ДНКаза), гиалуронидаза, фактор помутнения (вызывает гидролиз липопротеидов, в том числе сыворотки крови
Антифагоцитарные факторы: капсула, поверхностные белки, пептидогликан, С-полисахарид, Fc-реактивный белок, С5а пептидаза, фактор, угнетающий хемотаксис;
Токсины:
Стрептолизин О (цитотоксин, действует в анаэробных условиях, обладает антигенными свойствами);
Стрептолизин S (цитотоксин, устойчив к кислороду, неиммуногенен);
Кардиотоксин;
Эритрогенный токсин (скарлатинозный), серотипы А, В, С
Какой тип гемолиза характерен для возбудителя скарлатины?
Альфа гемолиз.
После перенесенного заболевания остается стойкий иммунитет
Объясните схему лабораторной диагностики скарлатины:
Бактериологический. Чаще всего исследуют слизь из зева и кровь. Слизь из зева, взятую стерильным ватным тампоном, засевают на чашки с кровяным агаром. Посевы выдерживают в термостате при 37°С 18—20 ч (первый день). На второй день просматривают колонии, делают мазки, микроскопируют. Колонии, окруженные зоной гемолиза, отсевают в пробирку с бульоном Мартена или кровяным бульоном.
На третий день учитывают характерный рост стрептококка на бульоне Мартена и проводят определение серологической группы стрептококка с помощью реакции преципитации, определяют серологический тип стрептококка в реакции агглютинации на стекле по методу Гриффитса с типовыми антистрептококковыми сыворотками.
Посев 5—10 мл крови для бактериологического исследования производят в колбы с 10-кратным объемом сахарного бульона или печеночного бульона Китта — Тароцци. Посевы выдерживают в термостате 17,2—2 мес, делая контрольные высевы на чашки с кровяным агаром каждые 2—3 дня. Дальнейший ход исследования аналогичен бактериологическому изучению мазков из зева.
Так же серологический используется.
Объясните, как проводится профилактика и лечение скарлатины.
Основные меры профилактики сводятся к своевременному выявлению больных, их госпитализации, проведению карантинных мероприятий. Контактным ослабленным детям вводят 1,5—3 мл гамма-глобулина. Несмотря на многочисленные попытки, получить эффективную вакцину против скарлатины не удалось.
Для лечения применяют пенициллин, сульфаниламидные препараты. В случаях тяжелого течения используют антитоксическую противоскарлатинозную сыворотку.
Задача № 22 СТАФИЛОКОККОВАЯ ИНФЕКЦИЯ
В хирургическом отделении у нескольких послеоперационных больных резко ухудшилось состояние: появилась лихорадка, края ран гиперемированы, обильное гнойное отделяемое. В мазке из гноя на фоне множества нейтрофилов обнаруживаются грамположительные кокки, расположенные скоплениями, парами и поодиночке. Предполагаемый диагноз – стафилококковая инфекция.
Подобное осложнение было выявлено еще у 3-х больных ожогового отделения.
Задание:
Определите таксономическое положение возбудителя и его морфологические признаки.
род Staphylococcus
>35 видов
Коагулазоапозитивные стафилококки:
S.aureus, S. intermedius, S.hyicus
Коагулазонегативные стафилококки:
S.epidermidis, S.saprophyticus, S. hominis, S.capitis
Опишите культуральные свойства возбудителя.
Нетребовательны к питательным средам.
Селективная среда – солевой и желточно-солевой агар (ЖСА)
Перечислите факторы патогенности и укажите их роль в патогенезе инфекции.
Факторы адгезии: белки-адгезины, капсула, тейхоевые и липотейхоевые кислоты, нейраминидаза;
Факторы инвазии: гиалуронидаза, протеазы, липазы (лецитиназа), ДНКаза, фибринолизин;
Антифагоцитарные факторы: полисахаридная капсула; белок А, связывающий Fc-фрагменты иммуноглобулинов; пептидогликан активирует комплемент по классическому и альтернативному пути; плазмокоагулаза (нити фибрина образуют псевдокапсулу вокруг стафилококка;
Токсины:
Гемолизины альфа (повышение проницаемости мембран), бета ,гамма, дельта (разрушение мембран)
Лейкоцидин (избирательное действие на мембраны нейтрофилов)
Эксфолиативные токсины А и В (разрушение эпидермиса)
Токсин синдрома токсического шока (СТШ) – суперантиген (вызывает неспецифическую активацию и пролиферацию Т-лимфоцитов и гиперпродукцию ИЛ-2)
Каким методом лабораторной диагностики необходимо воспользоваться? Составьте схему по выбранному методу.
Бактериологический (культуральный) метод - основной;
Серологические методы (диагностика при хронических или латентных формах инфекции):
реакция латекс-агглютинации (латекс нагружен белком А или другими аг),
ИФА, РНГА (обнаружение антител к тейхоевым кислотам),
реакции нейтрализации токсина
Материал: гной, кровь, мокрота и др.
1 этап: посев на ЖСА и кровяной агар
2 этап: изучение культуральных и морфологических свойств; отсев типичных колоний на свежий агар
3 этап: Идентификация выделенной чистой культуры по совокупности свойств: морфологических, тинкториальных, культуральных, биохимических, антигенных, токсигенных, чувствительности к антибиотика и бактериофагам.
Какие антибактериальные препараты следует назначить при множественной резистентности возбудителя. Предложите биопрепараты для лечения.
Антибиотики;
2. Стафилококковый бактериофаг (при локализованных формах), пиобактериофаг;
3. Стафилококковый анатоксин (при лечении хронических форм инфекции);
4. Гипериммунная стафилококковая плазма, сыворотка (лечение токсинемии);
5. Стафилококковая аутовакцина (лечение хронических форм инфекции).
Как можно установить источник инфекции? Опишите данный метод.
ФАГОТИПИРОВАНИЕ
Чашки со свежеприготовленным 1,25% МПА подсушить в термостате в течение 1-1,5 часов.
Разделить дно чашки карандашом по стеклу на 23-24 квадрата, в каждом из которых подписать типы испытуемых бактериофагов.
Засеять чашку 0,2 мл 3-4 часовой культуры выделенного стафилококка и равномерно распределить шпателем по поверхности среды.
Подсушить посев в термостате при +37 °C в течение 30-45 минут.
В каждый квадрат петлей нанести каплю соответствующего бактериофага в десятикратном разведении (1:10), произведенном в бульоне Хоттингерa.
Каплю фага подсушить, чашки поставить в термостат на 18-20 часов в перевернутом виде.
Учет результатов и определение фаготипа стафилококка производится по наличию стерильного пятна на месте лизиса культуры.
Положительным считается результат, степень лизиса при котором определяют не менее как на 2 плюса
