
- •Задача № 18 Ботулизм
- •Задание:
- •Задача № 19 Газовая гангрена
- •Задание:
- •Назовите методы окраски.
- •4. Заболевание носит циклический характер. Опишите стадии заболевания, опорные симптомы.
- •5. Какие противоэпидемические мероприятия могли быть проведены? Какова эпидемиология кори?
- •6. Охарактеризуйте препараты для специфической профилактики кори. Дайте характеристику постинфекционного и поствакцинального иммунитета, используя знание о составе вакцины.
- •Задача иерсиниоз
- •Задание:
- •1 Этап: Посев на следующие питательные среды:
- •2 Этап:
- •8. Объясните результаты серологического исследования. Могут ли обнаруживаться антитела против возбудителя коклюша у 20-летнего пациента в отсутствии заболевания?
- •Задача № 30 легионеллез
- •Задание:
- •Задача № 29 столбняк
- •Задание:
Задача Гепатит А
В школе с промежутком в полторы недели произошли 2 случая заболевания желтухой (гепатит А). Врач предупредил родителей о том, что нужно мыть руки перед едой, и инфекция их детей не коснется. Но речь идет о младших классах, где дети пока еще не в состоянии контролировать свои привычки. Детская поликлиника и СЭС в курсе происходящего, после второго случая заражения в школе произведена дезинфекция, карантин введён, но занятия не отменены.
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
Семейство : Picornaviridae
Род : Hepatovirus
Безоболочечный
• Диаметр вириона 27нм
• Капсид икосаэдрической симметрии (60 субъединиц, каждая состоит из 5 протомеров)
Протомер состоит из 4 полипептидов
➢VP1 – прикрепительная структура вириона, отвечающая за связывание с рецептором чувствительной клетки.
➢Рецептором является а2-макроглобулин клеток печени.
➢Геном: однонитевая +РНК
➢На 5` конце вирусного генома находится геномный белок (VPg)
➢В природе существует один серотип ВГА.
Как бы вы объяснили ситуацию родителям, обеспокоенным возможным развитием эпидемии и заражения младших сестер или братьев? Каков инкубационный период заболевания, пути передачи и возможные источники инфекции, меры неспецифической профилактики?
●Антропоноз: источник инфекции – больной человек, начиная с инкубационного периода;
●Здорового носительства нет
●Механизм передачи – фекально-оральный, главный путь передачи – водный, у детей кроме того от попадающих в рот предметов (игрушек), и грязных рук.
●Выражена сезонность – осенний подъем заболеваемости (запаздывание по сравнению с другими кишечными инфекциями объясняется длительным инкубационным периодом, что, возможно, связано с длительным циклом репродукции вируса)
Опишите патогенез гепатита А.
●Входные ворота – слизистые оболочки носоглотки и пищеварительного тракта
●Первичная репродукция вируса в эпителиальных клетках и клетках лимфоидной ткани на все протяжении ЖКТ от миндалин до пейеровых бляшек
●В результате первичной репродукции до появления симптомов поражения печени (желтуха) вирус обнаруживается в испражнениях и крови (вирусемия)
●После появления симптомов поражения печени (желтуха) вирус обнаруживается только в гепатоцитах
●ВГА прояляет строгий тропизм к гепатоцитам
Каковы формы инфекционного процесса? В чем опасность инаппарантной инфекции? С какими заболеваниями следует провести дифференциальный диагноз?
●Инфекционный процесс может протекать в следующих формах:
●Инапарантная (бессимптомная) инфекция (у детей составляет до 80%)
●Безжелтушная форма (распознается по изменениям биохимических показателей крови (уровней трансаминаз) и появлению антител к ВГА
●Желтушная форма
●По тяжести течения различают легкие (как правило), среднетяжелые и тяжелые формы ВГА.
●Молниеносные формы составляют от 0,04 до 0,1%, среди пожилых на фоне предшествующих хронических заболеваний печени.
Охарактеризуйте постинфекционный иммунитет.
Формируется стойкий срецифический гуморальный пожизненный иммунитет , связанный с IgG , и местный иммунитет слизистых оболочек кишечника ( IgA)
Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза?
●Обнаружение вируса (иммунная электронная микроскопия), вирусных антигенов (иммунофлюоресценция, ИФА) или вирусной РНК (обратная ПЦР) в испражнениях (инкубационный и продромальный периоды) и пробах воды
●Определения антител к вирусу анти-ВГА IgM (присутствуют в сыворотке с самых первых дней болезни и исчезают не ранее, чем через 3-4 месяца) методами твердофазного ИФА или радиоиммунного анализа
●Обнаружение анти-ВГА IgM в одной пробе сыворотки однозначно свидетельствуют о наличии текущей или недавней ГА инфекции
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
●Специфическая профилактика ВГА осуществляется путем вакцинации и введения гамма- глобулина.
●В настоящее время разработаны живые, убитые, рекомбинантные вакцины против ВГА
●Вакцинации против ВГА подлежат лица, входящие в группы повышенного риска инфицирования: работники коммунального хозяйства, обслуживающие канализационные системы; лица (моряки, туристы и п.п.), отправляющиеся в эндемичные по ВГА районы; воинские коллективы; контактные в очагах ВГА. Вакцинации подлежат лица, не болевшие раньше ВГА, то есть не имеющие антиHAV (суммарных антител к HAV).
●Пассивная иммунопрофилактика целесообразна у лиц, направляющихся в эндемичные регионы на короткий срок
●Внутримышечное введение иммуноглобулина до заражения вирусом или в раннем инкубационном периоде может предотвратить или ослабить клиническое течение заболевания. Продолжительность пассивного иммунитета не превышает 5-6 месяцев.
●Неспецифическая профилактика ВГА заключается в улучшении санитарно-гигиенических условий жизни.
●В настоящее время используются инактивированные формальдегидом вакцины, которые готовятся из вирусов, культивируемых на культуре диплоидных клеток человека.
●Курс вакцинации состоит из введения двух доз с интервалом от 6 до 12 месяцев. После введения первой дозы препарата защитный титр нейтрализующих антител вырабатывается не ранее чем через 2 недели с регистрацией почти у 100% привитых спустя месяц.
●Длительность поствакцинального периода после введения бустерной дозы – более 15 лет.
2. Охарактеризуйте стадии взаимодействия вируса с клеткой.
➢Вирус проникает в клетку путём виропексиса
•Весь цикл репродукции вируса – в цитоплазме
•На рибосомах происходит трансляция вирусного генома и образование полипептида-предшественника, который нарезается на вирусные белки среди которых находится РНК-зависимая РНК-полимераза (транскриптаза)
•С помощью этого фермента образуется минус копия генома
•Она служит матрицей для синтеза плюс цепей – точных копий вирусного генома
•и целого ряда м-РНК , которые служат матрицей для синтеза клеткой вирусных белков
•Сборка вирусных частиц и выход из клетки «взрывным» путем.
•Вирус локализуется в цитоплазме гепатоцитов, дает прямой цитогенный эффект, но без острой деструкции клеток.
•Репликация вируса в гепатоцитах приводит к нарушению клеточного метаболизма, усилению перекисного окисления липидов, повышению проницаемости клеточных мембран, повреждению лизосом, нарушению энергетического обмена.
•Вышеперечисленные признаки клеточных изменений являются признаками усиленного апоптоза в гепатоцитах.
•Патогенез многих болезней человека связан с неспособностью клеток подвергаться апоптозу.
•Смерть клетки может играть биологически полезную роль в элиминации тех клеток, выживание которых вредно для организма в целом, например, клеток, пораженных вирусом.
•Как правило, течение гепатита А благоприятное, а организм проводит адекватное уничтожение инфицированных гепатоцитов.
7. Дайте объяснение приведенным данным и на основании этого предложите методы диагностики и исследуемый материал.
Исследуемый материал: сыворотка крови, фекалии, реже моча и кровь
8. Какой метод диагностики вирусных гепатитов на сегодня является общепринятым?
С какой целью определяют анти-HAV(ВГА)-IgM ? Ваши действия и объяснение в случае, когда анти-HAV(ВГА)-IgM не обнаружены, а присутствуют анти-HAV(ВГА)-IgG.
Используют для диагностики гепатита А с целью обнаружения антител класса IgM с помощью ИФА.
Если присутствуют IgG - явление постинфекционного иммунитет(уже переболел этой инфекцией)

9. Объясните рекламный постер на основе знания эпидемиологии гепатита А. На рисунке не хватает главного источника инфекции, ответственного за крупные вспышки гепатита А.
Не хватает источника инфекции - больного человека
10. Какие вакцины получены для профилактики гепатита А? Какие из них применяются на территории нашей страны?
В Российской Федерации зарегистрированы:
ГЕП-А-ин-ВАК; ГЕП-А-ин-ВАК-ПОЛ, Аваксим - инактивированные формальдегидом вакцины
Задача 12 Гонорея.
В роддом поступила роженица без документов. При осмотре женщине поставлен диагноз гонорея. У новорожденной девочки на 2-е сутки жизни появился сильный отёк обоих век. Ещё через 2-е суток началось обильное выделение гноя из глаз. Заподозрив инфекцию, вызванную гонококками, врач отправил гной на исследование в бактериологическую лабораторию.
Задание:
1.Определите таксономическое положение возбудителя гонореи и охарактеризуйте его биологические свойства.
Neisseria gonorrhoeae,возбудитель гонококк
Семейство Neisseriaceae
Род-neisseria
Вид-N.gonorrhoeae
Морфология: неподвижные неспорогенные грамотрицательные диплококки, образующие капсулу, полиморфны – встречаются в виде мелких или крупных форм а так же в виде палочек, хорошо окрашиваются анилиновыми красителями (метиленовым синим, бриллиантовым зелёным и т. д.), под действием пенициллина образуют L-формы, могут менять свойства и превратиться в грамположительную форму.
2. Укажите факторы патогенности.
1. Пили - основной фактор адгезии и колонизации. Пили повышают устойчивость возбудителей к фагоцитозу.
2. Р1(порин) - главный белковый компонент наружной мембраны способен встраиваться в мембрану эпителиальных клеток человека, формируя в ней каналы. Этот процесс, по-видимому, служит первым этапом эндоцитоза - проникновения возбудителя в эпителиальные клетки.
3. Ора-белки - обладают адгезивностью, участвуя во взаимодействии с фагоцитами.
4. Капсула - является антифагоцитарным фактором, защищает клеточную стенку возбудителя от непосредственного контакта с бактерицидными веществами крови, маскирует антигенные детерминанты гонококка.
5. IgA-протеазы - разрушают IgA-антитела, защищающие слизистые оболочки, тем самым облегчая адгезию гонококков на клетках эпителия. Одновременно понижается активность фагоцитоза, опосредованного антителами.
6. Эндотоксин (ЛПС)
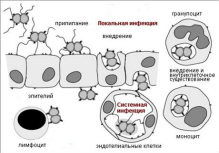
Пользуясь предложенной схемой, объясните патогенез гонореи, возможные формы протекания инфекции и исходы заболевания.
Патогенез:
Входные ворота инфекции - цилиндрический эпителий уретры, цервикального канала, реже - прямой кишки, глотки и конъюнктивы глаза.
Гонококки прикрепляются к специализированным рецепторам эпителиального слоя и проникают в эпителиоциты путем активного эндоцитоза.
В эндосомах возбудители размножаются; часто несколько эндосом, находящихся в клетке, объединяются в одну большую вакуоль, где бактерии продолжают размножаться. Вакуоли сливаются с базальной мембраной и гонококки попадают в субэпителиальную соединительную ткань.
Развивается воспалительный процесс, который имеет гнойный характер, в зону инфекции мигрирует огромное количество нейтрофилов, фагоцитирующих возбудителей.
В результате цитотоксического действия возбудителей происходит гибель и слущивание эпителиальных клеток, гонококки распространяются, продвигаясь по слизистой оболочке мочеполовых путей и по лимфатическим сосудам.
Первоначально инфекция поражает нижние отделы мочеполового тракта - область входных ворот и нередко прилежащие органы.
Далее развивается как восходящая инфекция
3. Укажите пути передачи и клинические формы инфекции.
Источник – больной человек, как правило, с бессимптомной формой инфекции
Пути передачи:
Основной – половой
Поражение глаз у взрослых возникает вследствие заноса возбудителей руками с мочеполовых органов
Инфицирование новорожденных при прохождении плода по родовым путям (бленнорея)
Возможно также бытовое заражение девочек при нарушении гигиенических правил ("горшечная" инфекция, пользование общими предметами личной гигиены, например губками, и пр.).
Клинически различают: свежую гонорею (острую, подострую), хроническую, латентную.
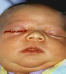
 4.
Какая клиническая форма гонококковой
инфекции представлена на фото? Опишите
возможный механизм инфицирования
новорожденного. Как проводится
профилактика?
4.
Какая клиническая форма гонококковой
инфекции представлена на фото? Опишите
возможный механизм инфицирования
новорожденного. Как проводится
профилактика?
Внегенитальные поражения :
Бленнорея новорожденных(воспаление слиз.оболочки глаза,сопровождающееся обильным гноетечением)
-через родовые пути матери
Профилактика:
профилактические осмотры взрослого населения;
обследование беременных на ИППП;
закапывание в роддоме всем новорожденным 30% альбуцида.
5. Охарактеризуйте постинфекционный иммунитет.
Стойкий постинфекционный иммунитет не развивается, возможны повторные заражения (реинфекция).
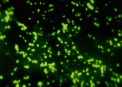
6. Опишите микроскопическую картину, на основании которой можно поставить диагноз гонорея.
Результаты какого метода диагностики представлены на фото? Охарактеризуйте данный метод исследования.
Экспресс метод – прямой ИФ
7. Какими ещё методами лабораторной диагностики можно воспользоваться для диагностики гонореи?
Исследуемые материалы: гной из уретры, слизь из шейки матки, отделяемое других пораженных слизистых оболочек, осадок мочи, пунктат из суставах (при артрите), кровь.
Методы диагностики:
1. Микроскопический
2. Бактериологический.
3. Серологические тесты для выявления Аг гонококка в клиническом материале – МИФ, ИФА
4. Полимеразная цепная реакция - ПЦР
 На
фото результат исследования парных
сывороток пациента. Дайте интерпретацию
полученных результатов. В каких случаях
целесообразно применить данный метод
лабораторной диагностики?
На
фото результат исследования парных
сывороток пациента. Дайте интерпретацию
полученных результатов. В каких случаях
целесообразно применить данный метод
лабораторной диагностики?
8. Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
Свежая острая гонорея хорошо поддается лечению антибиотиками. Применяют антибиотики группы пенициллина, тетрациклины , хинолоны. Проблема - в развитии резистентности гонококков
Трихопол – назначается в связи со способностью гонококков размножаться в организмах простейших
При непереносимости антибиотиков назначают комбинированные сульфаниламидные препараты.
Следует учитывать, что в 30% случаев одновременно могут обнаруживаться хламидии
Одновременно с антибиотикотерапией для повышения резистентности организма применяют иммунотерапию. Проводят курс лечения гоновакциной (взвесь убитых гонококков), вводят различные иммуномодулирующие препараты.
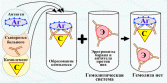
Сыворотка РСК больного,т к гемолиза нет. сыворотка РСК здорового,т к гемолиз есть.

3. Укажите пути передачи и клинические формы инфекции. Есть ли различия в клинических проявлениях гонореи у мужчин и женщин?
См.выше.
У мужчин:
- желтовато-белые выделения из мочеиспускательного канала
- боль при мочеиспускании
У женщин:
- желтовато-белые выделения из влагалища
- боль при мочеиспускании
- межменструальные кровотечения
- боль внизу живота
5. Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Какой материал можно исследовать бактериоскопическим методом?
Исследуемый материал (гной из уретры) красят по Граму и Леффлеру.
При положительном результате в поле зрения препарата видны многочисленные лейкоциты и диплококки бобовидной формы, расположенные преимущественно внутри лейкоцитов.
При свежей острой гонореи этот метод является окончательным.
Готовят два мазка, один из которых окрашивают по Граму, а второй — метиленовым синим, и микроскопируют. В мазке, окрашенном по Граму, в положительном случае можно обнаружить грамотрицательные диплококки бобовидной формы, а в мазке, окрашенном метиленовым синим, — картину незавершенного фагоцитоза.
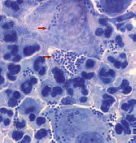
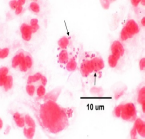
Какие методы окраски использованы? Дайте интерпретацию полученных результатов.
Окраска метиленовым синим. Окраска по Граму .
Видны внутриклеточное расположенные диполококки
6. Охарактеризуйте принцип метода ПЦР и возможности. В чем его преимущества по сравнению с классическими методами лабораторной диагностики?


2-х канальный амплификатор для проведения ПЦР в режиме «реального времени»
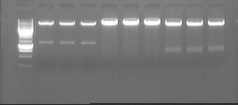

ПЦР
Продукты ПЦР отделяют и визуализируют с помощью гель-электрофореза.
ПЦР хорошо зарекомендовала себя в диагностике хронических и бессимптомных инфекций, то есть именно в тех случаях, когда традиционные методы диагностики гонореи оказываются бессильны. И, наоборот, при обильных (особенно гнойных) выделениях точность ПЦР-метода существенно снижается. Достоинства метода ПЦР — его высокая точность (90—95%) и быстрота исполнения: результаты анализов готовы уже через 1—2 дня.
Принцип работы ПЦР очень прост: в специальный реактор помещается небольшое количество биологического материала, в котором могут быть фрагменты ДНК микроба (например, кровь, слюна, выделения из половых органов и пр.).
Далее к этому материалу добавляют специальные ферменты, которые связываются с ДНК микроба и синтезируют ее копию. Реакция копирования ДНК идет в несколько этапов, по принципу цепной реакции: на первом этапе реакции из 1 молекулы ДНК образуются 2 новые молекулы, на втором этапе из имеющихся 2 молекул – образуются 4 новые и тд. После нескольких циклов вместо 1 копии ДНК появляется несколько сотен или тысяч копий. Такое количество копий микробной ДНК может быть легко проанализировано и сравнено с базой данных, которая содержит информацию о строении ДНК различных микробов.
Задача №11 Пневмококк
Больной З., 34 года, поступил в стационар с диагнозом: острая пневмония. С целью выделения возбудителя и выбора этиотропной терапии в бактериологическую лабораторию была направлена мокрота больного. При микроскопическом исследовании в мазке мокроты, окрашенном по Граму, были обнаружены диплококки ланцетовидной формы, окруженные капсулой.
Задание:
Назовите таксономическое положение возбудителя и опишите его биологические свойства.
Семейство Streptococcaceae
Род Streptococcus
Вид S. pneumoniae
Грамположительные диплококки ланцетовидной формы, окруженные общей капсулой, неподвижны. S. pneumoniae в гное. Окраска по Граму. Вокруг диплококков видна неокрашенная капсула
•Факультативные анаэробы
•Биохимически малоактивны
•Растут на средах с кровью и сывороткой
•На кровяном агаре образуют зеленоватую зону гемолиза- альфа-гемолиз
•Чувствительны к оптохину и желчи, что отличает их от остальных стрептококков
Охарактеризуйте факторы патогенности пневмококков, их роль в патогенезе заболевания.
Факторы патогенности:
•Пили и поверхностные белки обеспечивают адгезию и колонизацию (тропизм к слизистой дыхательных путей);
•Капсула – антифагоцитарный фактор;
•Тейхоевые и липотейхоевые кислоты клеточной стенки участвуют в адгезии и инвазии, взаимодействуют с С-реактивным белком
•Все компоненты клеточной стенки выступают как активаторы воспаления: активируют комплемент по альтернативному пути, хемотаксис лейкоцитов, индуцируют продукцию интерлейкина-1 и интерлейкина-6, фактора некроза опухолей;
•Нейраминидаза и IgA-протеаза – способствуют адгезии и колонизации;
•Ферменты инвазии – гиалуронидаза и пептидаза;
•Перекись водорода – разрушает клетки хозяина и может индуцировать апоптоз нервных клеток при менингите;
•Токсины: гемолизин=пневмолизин (Ply) – образует поры, может стать причиной цитолиза и активации комплемента
Патогенез:
•Входные ворота –слизистая оболочка носоглотки, (вышеперечисленные факторы обеспечивают адгезию, колонизацию слизистой и устойчивость к фагоцитозу)
•Компоненты клеточной стенки пневмококков запускают каскад воспалительных реакций, пневмолизины и др. усиливают воспаление и разрушают клетки, что способствует инвазии
•Решающий фактор развития пневмонии– появление секрета (мокроты) в альвеолах в результате ОРВИ, интоксикации, хронической сердечной недостаточности, механической обструкции
•На первой стадии процесса пневмококки размножаются в альвеолах, которые в результате воспалительного процесса переполняются серозной жидкостью, что приводит к забросу содержимого в соседние альвеолы, распространению процесса и нарушению газообмена
•Далее ферменты гиалуронидаза, пептидазы, пневмолизин обеспечивают распространение процесса в ткани легкого
•На второй стадии процесса происходит инфильтрация легочной ткани нейтрофилами, а затем эритроцитами (наблюдается выпадение фибрина)
•Пораженные доли легкого приобретают консистенцию печени, имеют серый или темно-красный цвет (стадия серой или красной гепатизации). Происходит выделение «ржавой» мокроты
•На третьей стадии процесса легочные альвеолы наполнены нейтрофилами и остаточными пневмококками, возможно поражение соседних участков легких, что проявляется как уплотнение, или фиброз легких
•На четвертой стадии - нейтрофилы замещаются макрофагами, выпот рассасывается и восстанавливается структура легочной ткани.
•Если инфекция прогрессирует, пневмококки могут попасть в кровь. Бактериемия может стать причиной развития менингита, эндокардита, артрита, а также отита и конъюнктивита
Укажите источники инфекции, механизм заражения, пути передачи инфекции.
•Streptococcus pneumoniae входит в состав транзиторной нормальной микрофлоры верхнего дыхательного тракта;
• Может вызывать пневмонию, синусит и отит, менингит;
•Источником инфекции являются бактерионосители
•Путь передачи – воздушно-капельный
Назовите исследуемый материал, опишите микроскопическое исследование клинического материала и дайте предварительный ответ.
Клинический материал: гной, мокрота, кровь, экссудат, спиномозговая жидкость, сыворотка и др.
Бактериоскопический метод:
•Микроскопия мазков мокроты (окраска по Граму): обнаруживают Грам+ ланцетовидные диплококки и лейкоциты (не менее 10 стрептококков/поле зрения
•Важно выявить наличие капсул (окраска простым методом или по Бурри-Гинсу)
•Применяют также метод набухания капсул по Нейфельду: на предметное стекло наносят каплю мокроты и каплю антикапсульной пневмококковой сыворотки, подкрашивают метиленовым синим и накрывают покровным стеклом - положительный результат: капсулы значительно увеличиваются в размере
Какими методами лабораторной диагностики необходимо воспользоваться, чтобы получить окончательный ответ?
Объясните (по рисунку) метод экспресс-диагностики? Иммунофлуоресценция
Бактериологический метод ( основной):
1 этап: посев клинического материала (мокрота, кровь и др.) на кровяной агар. Инкубирование в присутствии 5-10% CO2.
2 этап: Макроскопическое изучение колоний (альфа-гемолиз),мазок по Граму; отсев типичной колонии на свежий агар
3 этап: Идентификация по совокупности свойств: культуральных, морфологических, тинкториальных, биохимических по системе API-20 Strept.; чувствительности к оптохину; вирулентных; антигенных (серологическая идентификация в реакции набухания капсулы); чувствительности к антибиотикам.
6. Какие данные о возбудителе необходимы для назначения этиотропной терапии? Объясните, какой метод представлен на рисунке, и какую информацию может получить врач по его результатам?
Основой этиотропного лечения пневмоний является антибактериальная терапия.
Дискодиффузный метод - Определение чувствительности к антибиотикам
7. Как проводится специфическая профилактика и лечение пневмококковой инфекции?
•Для профилактики разработана поливалентная вакцина, включающая капсульные полисахаридные антигены 23 сероваров (Пневмо23, Авентис Пастер, Франция)
•Для вакцинации детей в России зарегистрирована семивалентная конъюгированная вакцина – содержит капсульный полисахариды семи серотипов пневмококков и дифтерийный анатоксин
Задача Гепатит В
Больной К., наблюдавшийся по поводу хронического гепатита В в районной поликлинике, направлен участковым терапевтом на госпитализацию в связи с ферментативным обострением, умеренной желтухой и появлением отечно-асцитического синдрома. При поступлении жалобы на выраженную слабость, периодические ознобы с повышением температуры до 38-39°С. При обследовании отмечены вторичные печеночные знаки (крупные “звездочки” на лице, спине, плечевом поясе), увеличение печени и селезенки, отечность. Состояние больного в стационаре резко ухудшилось. Результаты серологического исследования: Геп. А - HAV IgM (-) отрицательный. Геп. С - НCV диаплюс (-) отрицательный. Геп. В - HBsAg (+) положительный, анти-HBs-IgM(-) отрицательный, анти-HBs-IgG(-) отрицательный, HBeAg(+) положительный, анти-HBc-IgM(+) положительный, анти-HBe-IgМ(-) отрицательный. Геп.D - HDVAg(-) отрицательный, антиНDV IgM (+) положительный. Клинический диагноз: хронический активный гепатит.
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
Семейство Hepadnaviridae
Род Orthohepadnavirus
•Вирион ВГВ (частица Дейна) – сферической формы, диаметром 42нм. Имеет сердцевину (ядро, core) 27нм. и поверхностную оболочку (суперкапсид).
➢Сердцевина состоит из капсида с кубическим типом симметрии, образованного 180 капсомерами, в который заключен уникальный геном вируса.
➢Поверх сердцевины расположена липидсодержащая оболочка – суперкапсид, в состав которого входят гликопротеины вируса.
➢Геном вируса представлен кольцевой двухцепочечной молекулой ДНК с коротким одноцепочечным участком (минус-цепь - полная, плюс-цепь – неполная, составляет примерно 2/3).
➢В состав генома входят 2 вирусных фермента – ВГВ-полимераза, обладающая активностями ДНК-полимеразы, обратной транскриптазы, РНК-азы и протеинкиназа.
Антигены:
●HBs – поверхностных антигенов ВГВ (surface) три: HBs-S (small) – главный антиген оболочки вируса(70%), имеет значение для сборки вириона, определяется в крови HBs-M (middle) – функция неизвестна, и HBs-L (large) – содержит полный HBs-S плюс дополнительную аминокислотную последовательность на N конце, отвечает за связывание с рецептором, присутствуют только в составе вириона
●Известно 4 фенотипа по строению HBs-аг, дающие перекрестный иммунитет, но имеющие различное географическое распространение: adw, adr, ayw и ayr
●HBс – главный антиген (белок) нуклеокапсида. В кровь не секретируется, в свободном виде не определяется. «Core, ядерный»
антиген.
●HBe – образуется в результате протеолиза «корового» антигена, выделяется в кровь где и может быть обнаружен (ДНК-полимераза?)
●HBx – неструктурный белок-трансактиватор, повышающий
уровень репликации вируса.
Опишите патогенез гепатита В и клинические формы инфекции, исходя из особенностей взаимодействия вируса с клеткой.
Взаимодействие HBV с клеткой :
➢Взаимодействие начинается со специфического связывания HBs-L с клеточными рецепторами, индуцирующее эндоцитоз.
➢Далее происходит слияние вирусной мембраны с мембраной эндосомы и транспорт нуклеокапсида к клеточному ядру.
➢ В нуклеоплазму проникает полная двухцепочечная ДНК вируса.
➢Двунитевая ДНК вируса в ядре образует комплекс с гистонами клетки-хозина, в таком виде транскрибируется клеточной РНК-полимеразой.
➢Образуется шесть м-РНК:
● Одна – полная копия – прегеномная РНК, матрица будущего генома, длиннее генома и имеет повторяющиеся последовательности на обоих концах (как ретровирусы)
●и пять м-РНК для вышеперечисленных белков-антигенов.
➢На прегеномной РНК с помощью обратной транскиптазы строится –ДНК.+цепь может достраиваться как вирусными, так и клеточными полимеразами.
●Судьба генома вируса, возможно, ведет к двум путям развития вирусной инфекции:
●продуктивная инфекция – полная копия м-РНК в цитоплазме заключается в капсид, и уже внутри капсида синтезируется –цепь ДНК, используя мембрану ЭПР для суперкапсида вирус отпочковывается и по системе канальцев покидает клетку, не повреждая ее;
интегративная инфекция – линейная двухцепочечная ДНК интегрирует в геном клетки-хозяина, при этом встраивание носит случайный характер.
Патогенез:
•HBV не обладает прямым цитопатогенным эффектом
•инфицированные гепатоциты атакуются и разрушаются в ходе защитных иммунологических реакций.
•клинический исход зависит от иммунной системы хозяина
•заражение вирусом провоцирует целый комплекс ответных иммунологических реакций хозяина
•антитела связываются с вирусными белками, в том числе белками оболочки, и способны элиминировать циркулирующие вирусные частицы
•HBsAg может быть опосредованно токсичен для гепатоцита, так как является сигналом, вызывающим агрессию цитотоксических Т-лимфоцитов по отношению к гепатоцитам
•цитотоксические Т-лимфоциты способствуют развитию разной скорости апоптоза в гепатоцитах, вплоть до молниеносного течения
•вирус при интеграции в геном хозяина, меняет программу клетки по самоуничтожению инфицированных клеток на противоположную
•подавление апоптоза способствует хронизации процесса с перспективой онкотрансформации
●Некровоспалительные реакции могут носить вирус-специфический и неспецифический характер,
● в них принимают участие макрофаги, нейтрофилы и естественные киллеры.
●Чаще всего, участие иммунологических механизмов защиты приводит к элиминации вируса через определенный период времени, продолжительность которого может варьировать.
●разрешение острой инфекции связано с мощным, поликлональным, мультиспецифическим ответом CD4+ Т-клеток на антигены нуклеокапсида и CD8+ Т-клеток – на антигены оболочки, нуклеокапсида и полимеразы
●В последние годы существенно изменились первоначальные представления об исключительном сродстве вируса к гепатоцитам. Оказалось, что он способен встраиваться в геномы лимфоцитов, моноцитов, клеток эндотелия сосудов, эпителиальных клеток кожи, поджелудочной железы и даже сперматозоидов.
●Одним из мест изоляции вируса являются почки или поджелудочная железа, органы с микроваскулярными барьерами, которые предохраняют клетки-мишени от атаки HBsAg-специфических CTL.
●Точно также мозг, структуры глаз и яички являются иммунологически недосягаемыми тканями с ограниченным доступом для Т-лимфоцитов. В обоих случаях, инфицированные ткани такого типа представляют собой потенциальный резервуар для вируса.
Каков вероятный исход заболевания? Есть ли опасность перехода заболевания в хроническую форму, развития цирроза? В каких случаях есть риск развития гепатоцеллюлярной карциномы? Опишите коротко биологические свойства вируса гепатита D.
●Клинические формы: независимо от тяжести течения острого гепатита В выздоровление наступает у 92-95%; хронический персистирующий гепатит, хронический прогрессирующий гепатит, фульминантный гепатит, гепатоцеллюлярная карцинома.
●Основная часть хронического носительства вируса формируется в результате эмбрионального «привыкания» к антигенам возбудителя, если беременная женщина является носителем вируса.
Охарактеризуйте постинфекционный иммунитет.
Формируется стойкий срецифический иммунитет гуморального и клеточного характера
Каковы инкубационный период заболевания, пути передачи и возможные источники инфекции, меры неспецифической профилактики? Что могло послужить источником инфекции в данном случае? Дайте пациенту рекомендации по этому поводу.
●Гепатит В – антропонозная инфекция,
●пути передачи: парентеральный(переливание крови и ее препаратов, использование нестерильных инструментов),половой, вертикальный. Инкубационный период составляет от 45 до 180 суток.
Какими методами лабораторной диагностики можно воспользоваться для постановки диагноза?
●Все применяемые методы исследования для определения специфических маркеров ГВ можно разделить на 2 группы:
● иммунохимические - различные варианты твердофазного иммуноанализа: иммуноферментный, радиоиммунный, химиолюминисцентный и их различные варианты.
●молекулярно-биологические - точечная и жидкостная гибридизация, а также цепная полимеразная реакция (ПЦР) – позволяет выявлять наличие ДНК-ВГВ непосредственно, либо с помощью определения вирусоспецифического фермента – ДНК- полимеразы.
В настоящее время наиболее широкое распространение получили амплификационные методы детекции ДНК ВГВ. Появилась возможность определять ДНК ВГВ в качественном и количественном варианте.
С помощью ИФА определяют антигены и антитела в сыворотке крови обследуемых (серодиагностика).
●HBsAg - поверхностный Аг вируса - Указывает на инфицированность вирусом
●Анти- HBs - антитела к поверхностному Аг - Указывают на защиту от инфекции
●HBeAg - ядерный Аг - Указывает на репликацию вируса в гепатоцитах и высокую инфицированность крови
●Анти-HBe антитела - Указывают на начало стадии реконвалесценции
●HBcAg – ядерный Аг - Указывает на репликацию вируса вгепатоцитах. Обнаруживается только при исследовании биоптатов и при аутопсии. В крови в свободном состоянии не выявляется
●Анти-HBc антитела - Важный диагностический маркер, особенно при отрицательных реакциях
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
●Стандартная схема лечения включает комбинированную терапию: альфа-интерферон, в последние годы пегинтерферон в сочетании с аналогами нуклеозидов:
● Ламивудин, аденовир (нуклеозидные аналоги, мишень - обратная транскриптаза) подавляет HBV-репликацию.
●Рибавирин (нуклеозидный аналог) обладает широким спектром активности: ингибирование ДНК- и РНК-полимераз, подавляет кэпирование вирусспецифических мРНК и др.
●Специфический HBV иммуноглобулин (ГЕПАТЕК, АНТИГЕП) используется для предупреждения инфекции у новорожденных и при трансплантации печени, часто с успешным результатом.
Действующим началом всех вакцин является HBsAg, полученный на основе пекарских дрожжей Saccharomyces cerevisiae. Вакцина содержит адъювант и стабилизатор, хранится при 2-8о С, без замораживания.
Профилактика:
●Рекомбинантная дрожжевая жидкая
●Вакцина против гепатита В ДНК рекомбинантная ●Энджерикс ●Эувакс В
●Бубо-М – дифтерийно-столбнячно-гепатитная В вакцина
Задача Аденовирус
Больной Н., 16 лет, учащийся ПТУ, поступил в клинику на 4-й день болезни с диагнозом «грипп». Жалобы на умеренную головную боль в лобной области, боли при движении глазных яблок, умеренную слабость, озноб, мышечные боли, затруднение носового дыхания, сухость, першение и боль в горле, тошноту, однократную рвоту.
При обследовании в приемном отделении состояние средней тяжести, температура 39,9 °С, больной довольно активен. Кожа сухая, носовое дыхание затруднено, выделений из носа нет. При осмотре зева привлекала внимание яркая гиперемия слизистой мягкого нёба, дужек миндалин, задней стенки глотки. Шейные, подчелюстные лимфоузлы увеличены, безболезненны. Рвота, выраженные катаральные явления со стороны зева, увеличение лимфатических узлов и печени нехарактерны для гриппа. Клинический диагноз: аденовирусная инфекция, подтвержден лабораторными исследованиями.
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
●Семейство: Adenoviridae
●Род:
–1.Mastadenovirus – вирусы млекопитающих(80 видов)
–2.Aviadenovirus – вирусы птиц(14 видов)
●Медицинское значение имеет род Mastadenovirus
●Аденовирусы являются простыми Днк-геномными вирусами
●Вирион имеет форму многогранника с диаметром 70-90 нм
●Состоит из капсида с кубическим типом симметрии, внутри которого геном – линейная 2-нитевая молекула ДНК, связанная с несколькими внутренними белками(сердцевина вириона)
●Наружная оболочка отсутствует
●Капсид включает 10 структурных белков, образующих 252 капсомера – 240 гексонов и 12 пентонов.
Антигенные свойства:
●В составе аденовирусов обнаружено до 7 различных антигенов.
●Основные антигены:
–Родоспецифический антиген гексонов (антиген А) – общий для всех представителей рода Mastadenovirus; выявляют с помощью РСК
–Группоспецифический антиген, связанный с основанием пентонов (антиген В). По нему дифференцируют 3 группы аденовирусов.
–Типоспецифический антиген отсростков – фибров (антиген С), антигенные детерминанты которых определяют типовую принадлежность. Известен 41 серотип.
●Белки фибров обладают гемагглютинирующей активностью (кроме серотипов 12,18,31), поэтому серотип аденовирусов устанавливают в РТГА с типоспецифическими сыворотками, возможно также использование pH.
Опишите патогенез аденовирусной инфекции, используя знание взаимодействия вируса с клетками-мишенями, путей распространения вируса в организме.
●Адсорбция вирионов на рецепторах клеточной мембраны чувствительных клеток посредством головок фибров.
●Проникновение в клетку путём рецепторного эндоцитоза.
●Частичная депротеинизация капсида в цитоплазме, которая завершается у ядерной мембраны.
●Сердцевина вируса проникает в ядро для осуществления процессов транскрипции и репликации
●Трансляция белков на рибосомах в цитоплазме, откуда ранние и поздние белки поступают в ядро.
●Сборка вирионов осуществляется в ядре и имеет многоступенчатый характер.
●Выход зрелых вирионов сопровождается дегенерацией и разрушением клетки
●Входные ворота – эпителий слизистых оболочек верхних дыхательных путей, глаз или кишечника.
●Поражаются:
–Дыхательный тракт
–Конъюнктива глаза
–Лимфоидная ткань
–Кишечник
●Во время инкубационного периода (6-9 дней) происходит первичная репродукция возбудителей в инфицированных эпителиоцитах.
●По мере накопления аденовирусы проникают в подслизистую лимфоидную ткань и лимфогенным путём заносятся в региональные лимфатические узлы., где продолжают интенсивно размножаться, вызывая гиперплазию ткани и увеличение лимфоузлов, воспаление миндалин – развивается периферическая лимфаденопатия.
● Далее развивается вирусемия. С кровью аденовирусы разносятся по организму, вызывая повреждения клеток сосудистого эндотелия, синдром гепатоспленомегалии, умеренную интоксикацию организма.
● В пораженных участках слизистых оболочек возникает воспалительный процесс с вовлечением лимфоидной ткани подслизистой оболочки. Воспаление имеет катаральный характер с выраженной экссудацией.
В каких клинических формах может протекать инфекция? Каковы возможные осложнения?
●При поражении дыхательного тракта возникают тонзиллит и фарингит. Инфекция может распространиться на нижележащие отделы с развитием бронхита или аденовирусной атипичной пневмонии.
●Воспалительные процессы в конъюнктиве глаза проявляются в виде конъюнктивита или кератоконъюнктивита.
●Кишечная форма характеризуется симптомами гастроэнтерита и воспалением мезентериальных узлов.
●Аденовирусная инфекция может иметь латентное, хроническое течение.
Охарактеризуйте эпидемиологию заболевания.
●Источник инфекции – больной человек с манифестной или латентной формой заболевания, который, как правило, длительно выделяет аденовирусы с носоглоточной слизью и фекалиями, при развитии конъюнктивита вирусы в отделяемом слизистой оболочки глаза.
●Пути заражения – воздушно-капельный (основной), воздушно-пылевой, контактный(в т.ч. ятрогенный), фекально-оральный, а также через воду плавательных бассейнов и других инфицированных аденовирусами водоёмов.
Охарактеризуйте постинфекционный иммунитет.
●После перенесения аденовирусной инфекции формируется постинфекционный стойкий типоспецифический иммунитет гуморального и клеточного характера.
Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Предложите материал для исследования.
●Исследуемые материалы: отделяемое, смывы и мазки из носа, зева, задней стенки глотки и конъюнктивы, испражнения, кровь, секционный материал. Клинический материал подвергают предварительной очистке и концентрации, при необходимости добавляют антибиотики.
●Методы:
–Экспресс-методы – для быстрого прямого обнаружения аденовирусов и их антигенов в испытуемых образцах, начиная с 1-ых дней болезни. Используют МИФ, ИФА, ЭМ, ИЭМ, ПЦР.
–Вирусологический метод – выявление, изоляция и последующая идентификация выделенного аденовируса. Используют для эпидемиологических и научных целей.
–Серологический метод – применяется в поздние сроки заболевания или ретроспективно.
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
●В России вакцины для активной профилактики аденовирусных инфекций не применяются.
●В качестве лечения применяют противовирусные препараты, такие как интерферон или индукторы интерферона и местно мази с оксолином, теброфеном, флюриналом.
Задача Энцефалит
Больной Н., 64 лет, госпитализирован 20 апреля с жалобами на общее недомогание, резкую головную боль, тошноту, боли в конечностях. При обследовании: температура 39°С, больной заторможен, выражены неврологические симптомы. Эпидемиологический анамнез: неделю назад гулял с собакой в лесу, дома обнаружил и самостоятельно удалил присосавшегося клеща. Диагноз при поступлении: клещевой энцефалит?
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
Таксономия: семейство Flaviviridae, род Flavivirus.
Морфологические свойства: сложные, +РНК, структурные белки – V2капсид,V3суперкапсид,V1внутри от суперкапсида.
Имеет пять генотипов, имеющих некоторые антигенные различия, но только один структурный гликопротеин V-3 индуцирует образование вируснейтрализующих антител. Он обладает четкой антигенной консервативностью. Несмотря на небольшую устойчивость вируса к действию физических и химических факторов, в организме переносчиков он сохраняет свою жизнеспособность от —150С до +30С.
Опишите патогенез клещевого энцефалита, объясните взаимодействие вируса с клеткой-мишенью.
Репродукция:
Рецепторный эндоцитоз
В ЦП попадает нуклеокапсид
В ЦП трансляция полипептида, который содержит структурные и неструктурные белки. Репликация идёт около ядра
Самосборка
Выход почкованием или лизис клетки
Человек заражается трансмиссивно при укусе инфицированными клещами, от которых в период кровососания вирус проникает в макроорганизм. Проникновение вируса в организм возможно также контактным путем через мелкие повреждения кожи. Алиментарный путь заражения при употреблении сырого молока коз и овец. Употребление молока ведет к ощелачиванию желудочного сока, что препятствует инактивации вируса. Инкубационный период — от 8 до 23 дн.
Выделение вируса из крови и цереброспинальной жидкости, внутренних органов и мозга путем интрацеребрального заражения мышей и культур клеток. Идентификацию вируса проводят в РТГА, РН и РСК, а в монослое культур клеток — в РИФ. Обнаружение антител в парных сыворотках и цереброспинальной жидкости проводят с помощью РСК и РТГА, а также других серологических реакций. Экспресс-диагностика основана на обнаружении вирусного антигена в крови с помощью РИГА и ИФА, выявлении IgM антител на первой неделе заболевания в цереброспинальной жидкости и обнаружении РНК-вируса в крови и цереброспинальной жидкости у людей, в клещах и внутренних органах животных с помощью ПЦР.
Перечислите клинические формы заболевания. Каковы вероятный исход заболевания? Возможно ли развитие осложнений?
Различают три клинические формы клещевого энцефалита: лихорадочную, менингеальную и очаговую.
В финале, без лечения, человек погибает из-за остановки дыхания или сердца.
Охарактеризуйте постинфекционный иммунитет.
Иммунитет. После перенесенного заболевания возникает продолжительный постинфекционный иммуните
Дайте характеристику эпидемиологии КЭ. Какова роль данных эпиданамнеза для врача с учетом даты госпитализации? Эпидемиология:Переносчиком и основным резервуаром являются иксодовые клещи. У клещей происходит трансовариальная и трансфазовая передача вируса. Поддержание циркуляции осуществляется за счет прокормителей клещей — грызунов, птиц, диких животных. Характерна весенне-летняя сезонность.
Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Объясните вирусологический метод.
Вирусологический метод - выделение вируса из инфекционного материала путем заражения культур клеток. Серологическую идентификацию выделенных культур осуществляют с помощью серологических реакций: реакции нейтрализации на мышах, ртга, РСК и ИФА. Серологический метод направлен на выявление антител против вируса
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
Для срецифический профилактики применяют инактивированную культуральную вакцину, состоящую из вируса клещевого энцефалита
В случае экстренной профилактике вводят специфическими донорский или лошадинный иммуноглобулин
Лечение:
В первые дни болезни применение спецефического иммуноглобулина, препаратов рекомбинантного интерферона ( виферон) и индукторов интерферона (амискин)
Задача № 7 Герпес
Дмитрий Л., 11 лет, болен с 6 лет, отмечались рецидивирующие абдоминальные боли. В 9 лет выявлен хронический гастродуоденит (ХГД), множественные хронические эрозии желудка, проводимое лечение без эффекта. Из анамнеза: мать во время беременности перенесла герпетический вульвит; мальчик болел ОРЗ по 2-3 раза в год с герпетическими высыпаниями на губах. При вирусологическом обследовании установлен диагноз хронической герпетической инфекции.
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
Семейство :Herpesviridae
●Вирион сферической формы
●150-200 нм в диаметре
●окружен внешней липидной оболочкой из внутренней ядерной мембраны
●Поверхностные шипы – гликопротеиды
●Под оболочкой - тегумент, содержит глобулярный материал, часто распределяемый ассиметрично, и выражен неодинаково у разных герпесвирусов.
●Сердцевина вириона окружена икосаэдрическим капсидом,
●ДНК-геном закручен вокруг волокнистого ядра, имеющего вид катушки, которая прикреплена волокнами к внутренней поверхности окружающего капсида.
●Геном представлен линейной двунитевой ДНК, которая состоит из двух ковалентно связанных между собой фрагментов, различных по величине и нуклеотидному составу.
Антигены:
●Гликопротеины внешней оболочки являются типоспецифическими антигенами, позволяющими дифференцировать отдельные серотипы вирусов герпеса в реакциях нейтрализации, иммунофлюоресценции, РСК.
●Белки нуклеокапсида в основном несут группоспецифические антигенные эпитопы, одинаковые для отдельных вирусов герпеса, патогенных для человека или животных. Их выявляют в реакциях преципитации в иммунодиффузии.
●Уникальными биологическими свойствами всех герпесвирусов человека является тканевой тропизм, способность к персистенции и латентному существованию в организме инфицированного человека.
●Персистенция представляет собой способность герпесвирусов непрерывно или циклично размножаться (реплицироваться) в инфицированных клетках тропных тканей, что создает постоянную угрозу развития инфекционного процесса.
●Латентная форма — это пожизненное сохранение вирусов в морфологически и иммунохимически видоизмененной форме в нервных клетках регионарных (по отношению к месту внедрения герпесвируса) ганглиев чувствительных нервов.
Опишите патогенез инфекционного процесса, исходя из особенностей взаимодействия вируса с клеткой. Объясните главную особенность герпесвирусных инфекций.
Репродукция:
●прикрепление вириона путем связывания гликопротеинов оболочки с рецепторами клетки,
●нуклеокапсид входит в цитоплазму путем слияния оболочки вириона с мембраной клетки путем эндофагоцитоза.
●Затем ДНК-белковый комплекс освобождается от нуклеокапсида и быстро останавливает синтез макромолекул клетки
●ДНК вируса в ядре: а) репликация осуществляется почти полностью виручными ферментами б) транскрипция с образованием мРНК с помощью клеточной РНК-полимеразы
● вновь синтезированная ДНК упаковывается в преформированные незрелые капсиды.
●Созревание вирионов связано с вхождением ДНК в нуклеокапсиды и связыванием нуклеокапсидов с измененным внутренним слоем оболочки ядра и последующим обволакиванием вирионов при почковании.
●Зрелые вирионы накапливаются внутри вакуолей в цитоплазме и освобождаются экзоцитозом или при цитолизе.
●Вирусспецифические белки обнаружены также в цитоплазматической мембране, где они участвуют в клеточном слиянии и могут в качестве Fc-рецепторов выступать мишенями в иммунном цитолизе.
●Герпесвирусная инфекция сопровождается образованием внутриядерных телец включений, которые обычно обнаруживают в фиксированных окрашенных препаратах.
Патогенез:
●Герпес проникает через слизистые оболочки полости рта, верхних дыхательных путей и половых органов. Вирус, попадая в организм, может вызывать первичные проявления, однако зачастую этого не происходит.
●Преодолев тканевые барьеры, проникает в кровь и лимфу
●Вирус проникает в чувствительные нервные окончания и встраивается в генетический аппарат нервных клеток. После этого удалить вирус из организма невозможно, он останется с человеком на всю жизнь.
●HSV-1 персистирует в ганглиях тройничного нерва, HSV-2 – в поясничных ганглиях
●При неблагоприятных условиях, угнетении иммунитета, вирус активируется. Он выходит из ганглиев по аксонам, попадает в кожу, где вызывает баллонирующую дистрофию клеток шиповатого слоя. Клинически это сопровождается формированием везикул – пузырьков с прозрачным содержимым. В жидкости, которая находится внутри везикул, могут быть обнаружены гигантские клетки, что является одним из диагностических критериев.
●Иммунная система реагирует на проникновение герпеса выработкой специфических антител, блокирующих циркулирующие в крови вирусные частицы.
Опишите вероятный путь инфицирования ребенка, варианты клинического течения неонатального герпеса.
●Врожденный герпес является следствием того, что вирус простого герпеса поражает оболочки плода и сам плод во время беременности, проходя в организм плода из крови матери через плаценту. При этом обнаруживают воспалительные изменения во всех оболочках плода. Ребенок рождается недоношенным, часто имеются поражения кожи, нередко встречается и патология центральной нервной системы, вызванная вирусом простого герпеса. Врожденный герпес может стать причиной мертворождения.
●Вирус 1-го типа обусловливает преимущественно поражение респираторных органов.
● С вирусом простого герпеса 2-го типа связано возникновение генитального герпеса и генерализованная инфекция новорожденных
●Источник – больной человек
●Пути передачи: аэрогенный, контактный, половой, трансплацентарный
●Инфицирование вирусом 1-го типа происходит раньше и чаще, чем 2-ым
Охарактеризуйте постинфекционный иммунитет.
При перенесенной первичной инфекции формируется клеточный и гуморальный иммунитет ( антитела классов IgM и IgG),а также местный иммунитет(IgА на слизистых оболочках. Однако антитела не могут обеспечить защиту от последующих рецидивов инфекции.
Какие вирусологические методы диагностики могли быть использованы?
Вирусологические ( ПЦД)
Какими еще методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Предложите материал для исследования.
●исследуют содержимое герпетических везикул,слюну,кровь,мочу
●изучение соскобов эпителия везикул и эрозий, окрашенных по Романовскому-Гимзе или гематоксилином и эозином с целью выявления гигантских клеток с внутриядерными включениями, типичными для этой инфекции.
●Все методы индикации и идентификации вирусов основаны на следующих принципах:
• выявление вируса per se (электронная микроскопия);
• выявление и идентификация вирусов посредством
взаимодействующих с ними клеток (вирусологические методы:ЦПД);
•выявление специфических антител (ИФА,
РН, РСК);
•выявление и идентификация нуклеиновых кислот (ПЦР).
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
Лечение должно быть комбинированным:
●Противовирусные препараты: Зовиракс (Aciclovir), Валтрекс.
●Рекомбинантные альфа-интерфероны
●Иммуномодуляторы (циклоферон, ридостин)
●Инактивированная герпетическая вакцина (содержит инактивированные вирусы обоих типов)
●Специфической профилпктики нет
Задача 1. Грипп
В воинской части в связи со вспышкой ОРВИ было проведено обследование личного состава. Результаты этого исследования показали, что треть личного состава, который оказался вовлеченным в циркуляцию возбудителя гриппа A(H2N2), перенесла заболевание достаточно тяжело, для этой части пострадавших потребовалась госпитализация. Вторая треть личного состава, у которой наблюдался рост титров антител против возбудителя (при этом у некоторых из носоглотки был выделен вирус), как выяснилось при последующем опросе, перенесла легкую форму инфекции. Военнослужащие, оказавшиеся в этой группе, заявили, что симптомы недомогания были настолько незначительными, что не возникло необходимости обращаться за медицинской помощью. И наконец, третья группа, у которой выявился достоверный рост титров антител против вируса A(H2N2) (у некоторых в носоглотке был обнаружен вирус), не имела ни субъективных, ни объективных признаков патологии.
Задание:
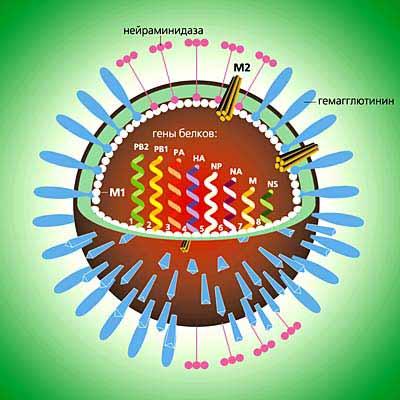
Определите таксономическое положение возбудителя гриппа и охарактеризуйте его биологические свойства.
Таксономия: семейство – Orthomyxoviridae, род Influenzavirus. Различают 3 серотипа вируса гриппа: А, В и С.
Структура вируса гриппа А. Возбудитель гриппа имеет однонитчатую РНК, состоящую из 8 фрагментов. Подобная сегментарность позволяет двум вирусам при взаимодействии легко обмениваться генетической информацией и тем самым способствует высокой изменчивости вируса. Капсомеры уложены вокруг нити РНК по спиральному типу. Вирус гриппа имеет также суперкапсид с отростками. Вирус полиморфен: встречаются сферические, палочковидные, нитевидные формы.
Опишите патогенез гриппа, исходя из особенностей взаимодействия вируса с клеткой. Используйте схему для объяснения.
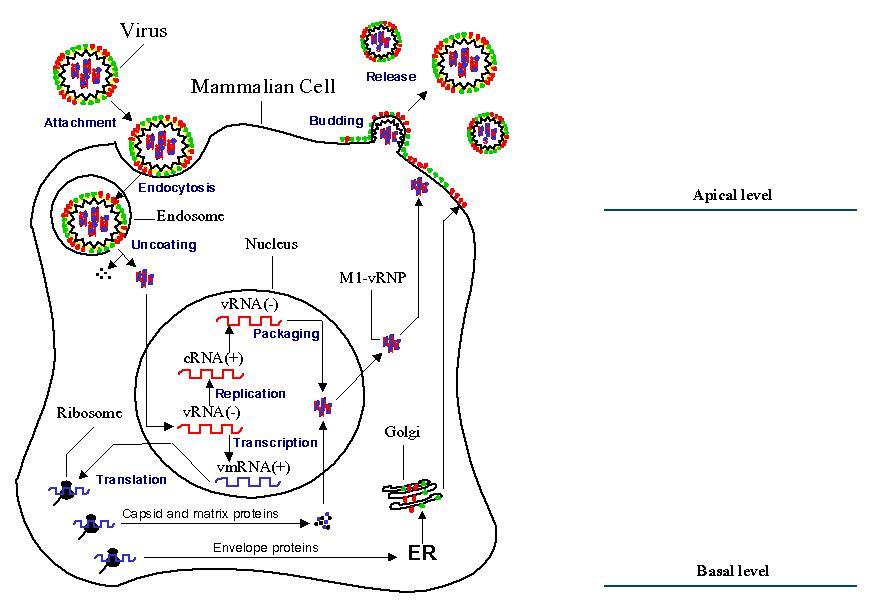
Взаимодействие вируса с клеткой
Геном транскрибируется тремя полимеразными полипептидами
Образовавшиеся мРНК поступают в цитоплазму для синтеза вирусных белков
Большая часть белков остается в цитоплазме; HA, NA ассоциированы с ЦПМ
Но белок капсида возвращается в ядро для формирования новых РНП с копиями генома
РНП опять возвращается в цитоплазму для сборки вирионов; М1 белок координирует сборку
Белки капсида играют определяющую роль в переключении репликативного цикла между экспрессией и сборкой
При репликации используется фрагмент клеточной мРНК, на который достраивается копия вирусного генома. Таким образом,на рибосомы поступает гибридный продукт клеточной и вирусной РНК
сборка новых вирусных частиц, которые с помощью нейраминидазы высвобождаются из поврежденных клеток
при этом продукты их распада вызывают интоксикацию организма и лихорадочное состояние, и с кровотоком разносятся по всему организму.
Патогенез:
Первичная репродукция вируса происходит в эпителиальных клетках дыхательных путей. Через эрозированную поверхность слизистой оболочки вирус попадает в кровь, вызывая вирусемию. Циркуляция вируса в крови сопровождается повреждением эндотелиальных клеток кровеносных капилляров, в результате чего повышается их проницаемость. В тяжелых случаях наблюдаются кровоизлияния в легкие, сердечную мышцу и другие внутренние органы. Вирусы гриппа, попадая в лимфатические узлы, повреждают лимфоциты, следствием чего является приобретенный иммунодефицит, который способствует возникновению вторичных бактериальных инфекций. При гриппе имеет место интоксикация организма различной степени тяжести.
Дайте описание клинической картины гриппа, укажите возможные исходы заболевания и его осложнения. Как бы вы объяснили полученные результаты? Опишите клинические формы инфекции.

ИСТОЧНИК-Больной человек, выделяющий вирус с кашлем,чиханьем
Больной заразен с первых часов заболевания и до 3—5 суток болезни.
Аэрогенный механизм передачи

Симптомы: лихорадка, фотофобия, слезоточивость + рис.
ОСЛОЖНЕНИЯ - При тяжёлых формах гриппа развивается сосудистый коллапс, оттек, геморрагический синдром, присоединяются вторичные бактериальные осложнения.
Причинами возникновения осложнений при гриппе могут быть следующие особенности инфекционного процесса: вирус гриппа оказывает выраженное капилляротоксическое действие, способен подавлять иммунитет, разрушает тканевые барьеры, облегчая тем самым агрессию тканей резидентной флорой.
Формы осложнений
Лёгочные
пневмония, геморрагическая или вторичная бактериальная;
формирование абсцесса лёгкого,
образование эмпиемы.
Внелёгочные
бактериальные риниты, синуситы, отиты, трахеиты;
миокардит,
Миозит,
энцефалопатия
токсико-аллергический шок,
Синдром Гийена-Барре
Объясните особенности эпидемиологии гриппа, используя ваше знание о таких процессах, как дрейф и шифт генов.
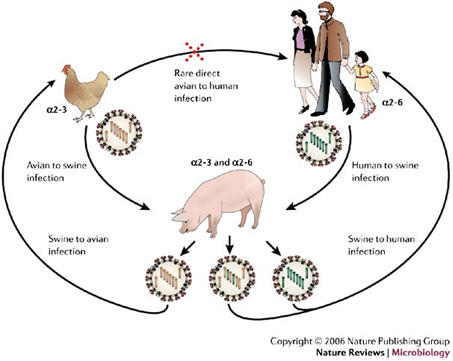
Генетическая и антигенная вариабельность вируса гриппа
Отличительная особенность вирусов гриппа - высокая изменчивость антигенных свойств.
Дрейф – точечные мутации в генах, кодирующих H и N
В результате ежегодно возникают эпидемии, а не пандемии, так как защита от предыдущих контактов с вирусом сохраняется, хоть она и недостаточна.
Шифт – полная замена генов, кодирующих H и N
Это возможно, поскольку геном вируса гриппа сегментирован
При одновременном заражении клетки двумя разными штаммами сегменты их реплицирующихся геномов смешиваются в любых сочетаниях
поэтому новые вирионы содержат разные наборы генов, заимствованные от каждого из исходных вирусов.
Такое комбинирование сегментов вирусной РНК называют генетической перетасовкой, или реассортацией
Какими методами лабораторной диагностики было проведено исследование? Предложите методы и дайте интерпретацию результатов.
Исследуемый материал:
Носоглоточный смыв
Мокрота
3.Сыворотка
Было проведено методом РСК, Идентификация в РТГА
Идентификация вируса по реакции торможения гемагглюинации со спецефической сывороткой
Разведения сыворотки
1:8 1:16 1:32 1:64
РСК
(микротитрование) в парных сыворотках
Охарактеризуйте постинфекционный иммунитет.
Иммунитет:
Постинфекционный иммунитет достаточно длителен и прочен, но высокоспецифичен (клеточный и гуморальный)
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
инактивированная
очищенная гриппозная вакцина
Пример одной из вакцин.
Существуют:
1.Цельновирусные вакцины(1-ого поколения) – инактивированные и живые. Живые вакцины содержат аттенуированные штаммы гриппа
2.Расщепленные – сплит-вакцины(2-ого поколения),содержат внутренние и наружные антигены вирусов гриппа
3.Субъединичные вакцины(3-ого поколения)- содержат наружные Н- и N- антигены вирусов гриппа
Лечение – препараты интерферона,ремантадин – ингибирует синтез М-белка
Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Предложите материал для исследования. Дайте интерпретацию результатов серологического метода диагностики.
Исследуемый материал:
Носоглоточный смыв
Мокрота
Сыворотка
Методы:
Экспресс-диагностика (обнаружение вируса или вирусных антигенов в клиническом материале): РИФ, иммунная электронная микроскопия (ЭМ), ПЦР
Вирусологический метод – выделение вируса в культурах клеток (метод бляшек) или заражением куриного эмбриона
Серологический метод – РСК, РТГА, ИФА с парными сыворотками
РТГА (парные сыворотки)
 молекулярно-генетический
метод
молекулярно-генетический
метод
Почему был поставлен ошибочный диагноз? На что следовало обратить внимание врачу?.
Задача Полиомиелит
Девочка 3 лет, поступила экстренно в инфекционное отделение по направлению с диагнозом: острый вялый парез правой нижней конечности. Из анамнеза: семья приехала неделю назад из района с неблагополучной эпидобстановкой по полиомиелиту, перед отъездом у девочки отметили легкое ОРЗ, четыре дня назад опять началось ОРЗ, но с более тяжелым течением, ребенок стал жаловаться на ножки. Диагноз при поступлении: полиомиелит паралитическая форма.
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
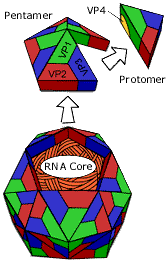

Строение вириона
Таксономия.: семейство Picornaviridae, род Enterovims, вид Poliovirus.
Структура. По структуре полиовирусы — типичные представители рода Enterovirus. РНК-содержащие вирусы.
Морфология: мелкие, просто организованные вирусы, сферической формы, состоят из одноцепочечной РНК и капсида.
Культивирование: Хорошо репродуцируются в первичных и перевариваемых культурах клеток из тканей человека и сопровождается цитопатическим эффектом. В культуре клеток под агаровым покрытием энтеровирусы образуют бляшки.
Опишите патогенез полиомиелита, исходя из особенностей взаимодействия вируса с клеткой.
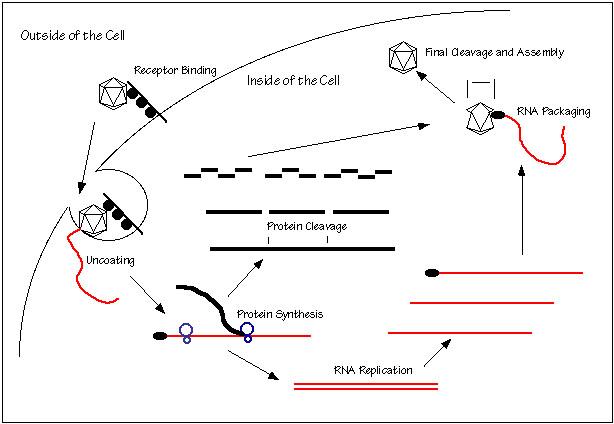
Адгезия: специфическое взаимодействие рецептор-антирецептор (полиовирусы, как правило, адсорбируются на восприимчивых клетках СD155, но почти не адсорбируются на невосприимчивых клетках. Однако естественно резистентные клетки могут быть инфицированы рибонуклеиновой кислотой вируса полиомиелита)
Рецепторно-опосредованный эндоцитоз характеризуется образованием в месте взаимодействия вириона с клеточным рецептором окаймленных пузырьков, в формировании которых принимают участие белки-клатрины.
транспорт вируса внутри клетки происходит с помощью внутриклеточных мембранных пузырьков, в которых вирус переносится на рибосомы, эндоплазматическую сеть или в ядро.
«раздевание» вириона
Под влиянием вирионной РНК в клетке подавляется синтез белковых факторов, необходимых для кэпзависимой трансляции,
На матрице +РНК синтезируется полипептид-предшественник, который сам нарезает себя на структурные белки и белки-ферменты
репликация и транскрипция вирусного генома собственными РНК полимеразами
Сборка вирусных частиц в цитоплазме с образованием внутриклеточных включений
Выход вирионов с разрушением клетки-хозяина
Патогенез:
Входные ворота – слизистые оболочки носоглотки и пищеварительного тракта
Инкубационный период составляет 2-7 дней
Вирусы репродуцируются в эпителиальных клетках и клетках лимфоидной ткани на все протяжении ЖКТ от миндалин до пейеровых бляшек
В результате первичной репродукции вирус обнаруживается в испражнениях и крови, а первые 10-14 дней – в смывах из носоглотки
При достаточной сопротивляемости организма репродукция вирусов происходит ограничено, в месте входных ворот, и протекает бессимптомно или с поражением только слизистых оболочек.
Вирусы проникают в кровяное русло и с током крови вирус заносятся во внутренние органы и ткани, преимущественно в печень, селезенку, легкие, костный мозг, лимфатические узлы,
После размножения в органах вирусы вновь могут попадать в кровь, вызывая повторную вирусемию.
Поэтому энтеровирусные инфекции часто имеют волнообразный характер.
Вирусемия прекращается после появления специфических антител
Лишь менее, чем у 2% инфицированных вирус проникает в ЦНС
Размножение вируса в ЦНС происходит в основном в мотонейронах (имеют рецептор СD155).
Преимущественно поражаются рога серого вещества спинного мозга, а также ядра продолговатого мозга и варолиева моста.
Мозаичность и неравномерность поражений в спинном мозге определяет различную локализацию и степень выраженности вялых параличей или парезов мышц конечностей, туловища, шеи, межреберной мускулатуры.
Эпидемиология полиомиелита и формы инфекционного процесса.
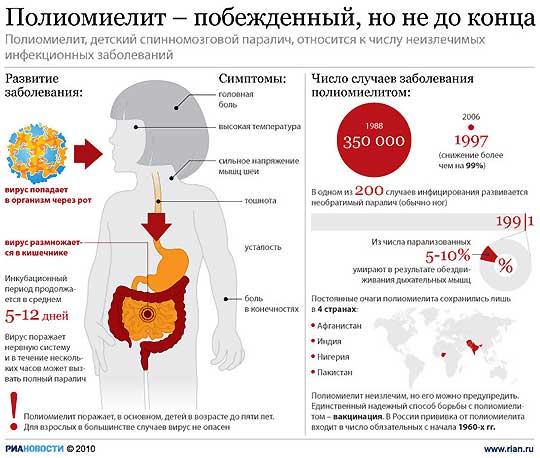
Антропоноз
Источник – больной человек
Пути передачи: фекально-оральный и первые 2 недели – воздушно-капельный
Входные ворота - носоготка
Эндемичные районы – страны с теплым климатом, но распространен повсеместно
Сезонность – летне-осенняя
Поражает в основном детей от 6 мес. До 5 лет
Клинические формы
-Бессимптомная форма – встречается у 90% инфицированных
-Абортивная форма (малая болезнь) протекает по типу ОРВИ или гастроэнтерита
-Менингеальная форма (непаралитический полиомиелит)
-Паралитическая форма (большая болезнь)
-Прогрессирующая постполиомиелитная миопатия
Виды паралитической формы
Спинальная – развиваются вялые параличи и парезы конечностей, мышц туловища, шеи, диафрагмы (поражение двигательных нейронов передних рогов спинного мозга)
Бульбарная – нарушение глотания, речи, дыхания, сердечной деятельности (самая тяжелая форма, дает высокий процент смертности)
Понтийная - развивается паралич мимических мышц (поражаются ядра лицевого нерва)
Энцефалитическая – общемозговые являения и очаговые поражения мозга
Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Предложите материал для исследования.
Исследовательный материал: носоглоточное отделяемое,фекалии,спиномозговая жидкость,кровь
Обнаружение вируса и вирусных антигенов в материале от больного: методами иммунофлуоресцентного анализа; иммунной электронной микроскопии
Определение нарастания титра антител в парных сыворотках (РСК,РНГА, ИФА,РН)
Выделение и идентификация в вирусологических методах: ЦПД, метод бляшек, цветная проба
Молекулярно-генетические методы
Охарактеризуйте постинфекционный иммунитет.
Стойкий, пожизненный типоспецифический гуморальный, связанный с антителами IgG и sIgA
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.


Полиомиелитная пероральная живая вакцина Сэбина 1,2,3»
Инактивированная вакцина из вирусов полиомиелита 1,2 и 3 типов «Имовакс», «Тетракок» и др. вводится подкожно или внутримышечно
Задача ВИЧ (СПИД)
Пациент М., 19 лет, поступил с жалобами на лихорадку, слабость. При осмотре диффузная макулопапуллярная сыпь и лимфаденопатия. Из анамнеза: в прошлом году сделал пирсинг у непрофессионалов. Врач заподозрил первичную ВИЧ-инфекцию.
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
•Семейство Retroviridae
•Подсемейство Lentivirinae
•Род Lentivirus
●форма сферическая, диаметр 100-120 нм
●Наружная липидная оболочка имеет гликопротеиновые "шипы", состоящими из трансмембранного белка gp41 (пронизывает липидный слой) и наружного белка gp120, обладающего сродством к молекулам CD4.
●матричный каркас, образованный белком р17 , окружающий нуклеокапсид
●Капсид или оболочка сердцевины образован белком р24.
●Внутри нуклеокапсида - геном в виде двух одинаковых «+» РНК (диплоидный), связанных белками р7 и р9,
●В сердцевине также полимеразный комплекс ревертазы, протеаза, интеграза (эндонуклеаза), затравочная т - РНК.
Геном:
●Каждая молекула РНК содержит 9 генов ВИЧ. Три из них - gag, env и pol - являются структурными.
Имеются также три регуляторных гена: tat, rev и nef, и три дополнительных гена: vpu, vpr и vif.
●Каждый ген выполняет соответствующие функции:
•gag – кодирует структурные протеины;
•pol – вирусные энзимы: протеазу, обратную транскриптазу и интегразу;
•env – гликопротеины оболочки;
•tat – необходим для репликации почти во всех культурах клеток;
•rev – обеспечивает транспорт компонентов вируса из ядра и переключение синтеза регуляторных белков на синтез структурных;
•nef – подавляет экспрессию молекул CD4 на поверхности инфицированных клеток, а также может угнетать активацию Т-лимфоцитов;
•vpr – необходим для репликации вируса в непролиферирующих клетках, в том числе в макрофагах;
•vpu – важен для процесса отпочковывания вируса из клетки;
•vif – отвечает за способность ВИЧ к инфицированию, а также играет важную роль в репликации вируса;
Охарактеризуйте особенности репликации и антигенные свойства вируса.
Антигены:
●gp41 (пронизывает липидный слой) и наружный белок gp120 кодируются геном env и участвуют в прикреплении вириона к мембранам клеток хозяина.
●Функция обратной транскриптазы не подвергается контролю, что обусловливает высокую частоту генетических ошибок при репликации и мутации структурных белков вируса.
● С учетом частоты изменчивости ни один ВИЧ не производит при репликации вирион, в точности соответствующий родительскому.
● Высокая генетическая изменчивость реализуется в вариабельности антигенных и биологических свойств ВИЧ.
●Высокой изменчивостью характеризуется продукт гена env - оболочечный белок gp120, особенно петлеобразный V3 - домен (из 35 аминокислот), к которому образуется до 90-95% всех вируснейтрализующих антител.
●Наиболее распространен ВИЧ-1, который в зависимости от строения гена env имеет субтипы. Субтипы A-H составляют доминирующую группу M (major), наиболее распространены субтипы С и Е.
Жизненный цикл ВИЧ (период от заражения клетки-мишени до образования инфекционного вирусного потомства):
●можно разделить на следующие этапы:
• присоединение вируса к рецепторам клетки: белок gp120 ВИЧ взаимодействует с CD4-рецептором и CCR5/CXCR4-корецептором;
• изменение конформации поверхностных белков ВИЧ и слияние мембран;
• «раздевание вируса»: вирусная РНК освобождается от белков капсида и нуклеокапсида;
• обратная транскрипция вирусной РНК с участием фермента ВИЧ-обратной транскриптазы: образуется двуцепочная ДНК – копия вирусного генома;
• миграция (транслокация) ДНК в ядро клетки;
• интеграция ДНК в хромосомную ДНК клетки с участием фермента ВИЧ-интегразы; интегрированная ДНК получает название провирусной ДНК;
• транскрипция провирусной ДНК с участием клеточного фермента РНК-полимеразы;
• транспорт мРНК ВИЧ из ядра в цитоплазму;
• синтез вирусных белков с участием клеточных ферментов;
• транспорт вирусных белков к месту сборки, упаковка и сборка новых вирионов;
• отпочковывание и созревание вирусных частиц с участием фермента ВИЧ-протеазы
(a)ВИЧ поражает клетки крови человека, имеющие на своей поверхности CD4-рецепторы (CD4+ Т-лимфоциты, макрофаги, дендритные клетки, эозинофилы, тимоциты, мегакариоциты, альвеолярные макрофаги легких, клетки олигодендроглии и астроциты мозга, эпителиальные клетки кишки, клетки шейки матки).
●С помощью поверхностного гликопротеина gp120 вирус присоединяется к CD4-рецептору и одному из двух ко-рецепторов, находящихся на поверхностной мембране клеток.
●Далее следует рецепторопосредованная адсорбция вируса на клетке.
●Потом образуется окаймленная ямка, окаймленный пузырек, рецепторсома.
●Далее происходит раздевание вириона - мембрана вириона сливается с мембраной рецепторсомы, и нуклеокапсид, освобожденный от суперкапсида, выходит в цитоплазму.
●На пути к ядру нуклеокапсид разрушается, и высвобождается геномная РНК и ассоциированные с ней белки.
●РНК с ферментами проникают в ядро.
Собственно фаза репродукции.
●Обратная транскриптаза синтезирует на вирионной РНК минус цепь ДНК:
РНК+ => ДНК- РНК+
●РНК-аза разрушает вирионную РНК:
ДНК- РНК+ => ДНК-
●Вирусная ДНК-полимераза синтезирует плюс цепь ДНК:
ДНК- => ДНК- ДНК+
●На обоих концах этой двухцепочечной ДНК находятся длинные концевые повторы нуклеотидов (LTR - long terminal repeat).
●Какое-то время ДНК-провирус может находиться в неактивной форме, но рано или поздно с помощью своей эндонуклеазы он встраивается в хромосому клетки - мишени.
●Интегрированный провирус находится в неактивном состоянии до тех пор, пока данный Т-лимфоцит не будет активирован микробными антигенами или другими иммунокомпетентными клетками.
●При активации и пролиферации Т-лимфоцитов и моноцитов в большом количестве вырабатывается ДНК-связывающий белок.
●ДНК-связывающий белок связывается с определенными последовательностями клеточной ДНК и сходными последовательностями LTR ДНК-провируса.
●Таким образом индуцируется транскрипция как клеточной ДНК, так и ДНК провируса. При этом ДНК провируса переходит из неактивного состояния в активное, а инфекция - из персистентной в продуктивную.
Пребывание вируса в неактивном состоянии может продолжаться очень долго. С момента инфицирования вирусом клетки начинается период вирусоносительства, который может продолжаться 10 и более лет. С момента активации вируса начинается сама болезнь.
●Транскрипция вируса носит сложный характер. Она включает в себя:
- образование РНК
- сплайсинг мРНК
●Далее происходит трансляция структурных и регуляторных белков.
●Суперкапсидные белки синтезируются на рибосомах эндоплазматической сети, подвергаются гликозилированию и транспортируются к клеточной мембране. Белок gp41 устанавливается внутри ее, а gp120 - на наружной поверхности.
●Белки р7, р9 и р24 проникают в ядро.
●Белки р7 и р9 связываются с 2 молекулами вирусной РНК и белками - ферментами. Образуется нуклеокапсид.
●Белок р24 покрывает нуклеокапсид и придает сердцевине форму усеченного конуса.
●Белок р17 проникает в ядро и вытаскивает оттуда нуклеокапсид, транспортируется к клеточной мембране и заякоривается в месте, где его ожидают гликопротеиды gp41 и gp120.
●Затем вирус отпочковывается.
●Отличием ВИЧ-1 является его способность транспортировать свою ДНК через интактную ядерную мембрану. Это позволяет вирусу заражать неделящиеся клетки – макрофаги и микроглиальные клетки.
Опишите патогенез, исходя из особенностей взаимодействия вируса с клеткой.
Проникнув в организм человека, вирус с помощью гликопротеида оболочки gp 120 фиксируется на мембране клеток, имеющих рецептор – белок CD4. Рецептор CD4 имеют, главным образом, Т-лимфоциты-хелперы (Т4), играющие центральную роль в иммунном ответе, а также клетки нервной системы (нейроглии), моноциты, макрофаги, эндотелий сосудов.… Затем вирус проникает в клетку, его РНК с помощью фермента ревертазы синтезирует ДНК, которая встраивается в генетический аппарат клетки, где может сохранятся в неактивном состоянии в виде провируса пожизненно. При активации провируса в заражённой клетке идёт интенсивное накопление новых вирусных частиц, что ведёт к разрушению клеток и поражению новых.
Характеризуя патогенез ВИЧ-инфекции, выделяют следующие стадии:
- Ранняя диссеминация, при которой отмечается первоначальный «взрыв» вирусной репликации, ВИЧ диссеминирует в лимфоузлы, где наблюдается фолликулярная гиперплазия. Центр лимфоузлов захватывает ВИЧ и становится основным резервуаром вируса, ВИЧ фиксируется при этом на фолликулярнвых дендритных клетках. Основной мишенью ВИЧ являются CD4 Т-лимфоциты.
- Вирусная нагрузка – количество РНК ВИЧ в мл плазмы крови, отражает интенсивность вирусной репликации.
Первостепенное значение в патогенезе ВИЧ имеют макрофаги. Они обуславливают поражение всех органов и тканей и определяют особенности вторичных оппортунистических инфекций.
Дайте описание эпидемиологии. Как можно объяснить разнообразие клинических проявлений? На основании каких показателей диагноз ВИЧ-инфекцированность меняется на диагноз СПИД.
Пути передачи :
●Половой
●Инъекционный и инструментальный — при использовании загрязнённых вирусом шприцев, игл, катетеров и т. п. — особенно актуальный и проблематичный в среде лиц, употребляющих инъекционные наркотики (наркомания).
● Гемотрансфузионный (после переливания инфицированной крови или её компонентов)
●Перинатальный (трансплацентарный; при прохождении ребёнка по инфицированным родовым путям матери);
●Трансплантационный
●Молочный (заражение ребенка инфицированным молоком матери);
●Профессиональный и бытовой — заражение через повреждённые кожные покровы и слизистые оболочки людей, контактирующих с кровью или некоторыми секретами ВИЧ-инфекцированных.
●В то же время, ВИЧ не передается при бытовых контактах через слюну, слёзную жидкость и воздушно-капельным путем, а также через воду или пищу. Слюна может представлять опасность только в том случае, если в ней присутствует кровь.
●Примерно через 2-4 недели после внедрения ВИЧ у половины зараженных появляется лихорадка, длящаяся от 2 до 10 дней, увеличиваются лимфатические узлы, печень и селезенка, снижается количество лимфоцитов в крови. Затем все проходит будто бы бесследно: инфицированный человек ни на что не жалуется. Однако через несколько месяцев (а чаще лет) у него медленно но неуклонно начинают обнаруживаться симптомы заболевания.
●Отмечено, что при переливании крови, инфицированной ВИЧ, средняя продолжительность инкубационного периода составляет у детей два года, у пожилых лиц - пять лет, у людей среднего возраста - восемь.
●Обычно, прежде чем развернуться полной картине заболевания, у больного наступает пре-СПИД: постепенно повышается температура до 38-39 С, отмечается обильное потоотделение, особенно в ночное время, резкая утомляемость, разбитость, исчезает аппетит. Важный, а то и самый ранний признак - стойкое увеличение лимфатических узлов: шейных, подчелюстных, затылочных, но, как правило, не паховых. Расстраивается деятельность кишечника: частый водянистый стул. Происходит прогрессирующая потеря веса.
●Все эти симптомы рассматриваются как пре-СПИД только в том случае, если у больных установлено вирусоносительство и если при обследовании иммунной системы обнаруживается снижение количества Т-хелперов при относительно увеличенном или неизмененном количестве Т-супрессоров. В присутствии вируса особое значение имеет лимфаденопатия неясной этиологии. И чтобы исключить лимфомы, сифилис, туберкулез, делается биопсия лимфатических узлов.
●В дальнейшем болезненные симптомы начинают нарастать. Похудение может достигать 10-15 килограммов и более. Нередко присоединяются оппортунистические инфекции, и прежде всего пневмоцистная пневмония. У значительной части больных развивается саркома Капоши. Наличие ее у лиц моложе 60 лет в сочетании с положительными результатами лабораторных исследований (появление антител к ВИЧ, снижение числа Т-хелперов) служит несомненным доказательством СПИДа. Так же как лимфомы головного мозга.
●Злокачественные опухоли характерны для 40% больных СПИДом, причем из этой цифры 85% приходится на саркому Капоши и 10% на злокачественные лимфомы.
●Заболевание длится от нескольких месяцев до 4-5 лет. Исход его - смерть.
●При СПИДе могут быть периодические обострения и временные улучшения. У разных больных отмечается преобладание тех или иных симптомов: у одних поражаются преимущественно легкие, у других - нервная система, третьих мучает острая диарея и др. Но, как правило, самый ранний признак - лимфаденопатия, тем более если она продолжается больше двух месяцев без видимых причин.
●При диагностике принимаются во внимание эпидемиологические данные: особенно подозрительно, если саркома Капоши и лимфомы диагностируются у гомосексуалистов, наркоманов, лиц с беспорядочными половыми связями.
●В последние годы вызывают тревогу сопровождающие СПИД, а также пре-СПИД признаки поражения центральной нервной системы. Наиболее опасный и частый симптом - прогрессирующее слабоумие (деменция) как результат атрофии коры головного мозга. Этот симптом регистрируется сейчас примерно у 50% больных. По мнению многих специалистов, мозговые нарушения, преимущественно слабоумие, могут развиться у каждого человека, инфицированного ВИЧ. При вскрытии у 2/3 больных, умерших от СПИДа, наблюдалась атрофия ткани мозга.
Охарактеризуйте постинфекционный иммунитет.
●Отсутствует, происходит подавление всех иммунных процессов.
Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Предложите материал для исследования.
●Косвенные тесты — обнаружение специфических антител к ВИЧ. Обнаруживаются фактически у 100 % ВИЧ-инфицированных.
●Прямые тесты — сам ВИЧ (в культуре клеток — выполняется только в специализированных лабораториях 3 уровня биологической безопасности), антигены ВИЧ), и нуклеиновые кислоты ВИЧ-тесты на РНК или ДНК ВИЧ (ПЦР) или вирусная нагрузка.
●Вирусная нагрузка напрямую связывается со скоростью снижения количества лимфоцитов CD4 и является очень важным прогностическим показателем на ранней стадии заболевания.
●Для определения антител к ВИЧ, необходимо использовать, по крайней мере, два разных теста:
Предварительный тест (скрининг-тест)
Подтверждающий тест.
Большинства современных скрининг-тестов основываются на методике ИФА .
●Иммуноблоттинг — наиболее часто используемый метод подтверждения результатов скрининг-тестов. Иммуноблоттинг, будучи подтверждающим тестом, проводится только при получении положительного результата скрининг-теста.
Экспресс-тесты
●Основываются на одном из четырёх методов: реакция агглютинации, ИФА на полимерных мембранах (тест-полоски), иммунологический фильтрационный анализ и иммунохроматография. Обеспечивают результат в течение 15-30 минут. Удобны, когда результат необходимо получить быстро (срочная хирургическая операция)
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
●Высокоактивная антиретровирусная терапия (ВААРТ) не дает полного излечения от ВИЧ-инфекции, однако позволяет подавить вирус настолько, что даже очень чувствительные тесты не позволяют обнаружить его присутствие в крови (хотя он там остается!)
● В зависимости от принципа действия противоретровирусные препараты делятся на классы:
●ингибиторы обратной транскриптазы (нуклеозидные – НИОТ) : азидотимидин (зидовудин, ретровир, тимозид); ламивудин и др.
●ингибиторы обратной транскриптазы (ненуклеозидные – ННИОТ) : эфавиренц, делавирдин, невирапин
●ингибиторы обратной транскриптазы нуклеотидные: тенофовир
●Ингибиторы протеазы (ИП): индинавир, саквинавир, ампренавир,
лопинавир/ритонавир, нелфинавир
●Ингибиторы слияния/проникновения (ИС): энфувиртид
●Ингибиторы интегразы (ИИ): Маравирок
Задача Цитамегаловирус
При профилактическом осмотре в школе у Оксаны,11 лет, было обнаружено “помутнение на глазном дне” правого глаза. Из истории жизни ребенка известно, что до 1,5 лет практически не болела. В 1,5 года ребенка отдали в ясли, и с этого времени начались частые (каждые 1-2 месяца) простудные заболевания, бронхиты, в 10 лет двухсторонняя пневмония. Часто получала антибиотики. При обследовании в клинике выявлена хроническая цитомегаловирусная инфекция в стадии реактивации с репликативной активностью вируса.
Задание:
Определите таксономическое положение возбудителя и охарактеризуйте его биологические свойства.
В семействе Herpesviridae, HCMV принадлежит к подсемейству Betaherpesvirinae
Особенности:
● у ЦМВ очень крупная ДНК,
● имеется возможность репликации ЦМВ без повреждения клетки,
● имеет более продолжительный цикл репродукции
● имеет меньшую цитопатогенность (культивируется в культуре фибробластов человека, вызывая незначительные цитопатические изменения клеток),
● вирус проявляет достаточно низкую вирулентность.
Опишите патогенез цитомегаловирусной инфекции, исходя из особенностей взаимодействия вируса с клеткой.
● Входные ворота инфекции зависят от пути передачи (эпителий половых органов, желудочно-кишечного тракта, дыхательных путей)
●Вирус реплицируется вместе проникновения и региональных лимфатических узлах
●Далее проникает в кровь, и гематогенно разносится во многие органы:в эпителий почечных канальцев, легких, печени, кишечник, поджелудочную железу, надпочечники, где образуются клетки,имеющие гигантские размеры, в 2 – 4 раза превышающие размеры окружающих клеток, и часто содержащие внутриядерные включения. Эти включения имеют диаметр 8 – 10 мкм, расположены эксцентрично и окружены зоной просветления. Пораженная клетка напоминает “совиный глаз”
В зараженных органах развиваются воспалительные процессы с образованием инфильтрата, который представлен лимфоцитами, моноцитами, макрофагами, плазматическими клетками, которые позже замещаются соединительной тканью и кальцинируются.
Объясните цикл литической инфекции:
При литической инфекции вирус после заражения клетки начинает в ней активно размножаться, переключая все ресурсы клетки на синтез вирусной ДНК и белков. После сборки новых вирионов и выхода многочисленного инфекционного вирусного потомства клетка лизирует( погибает).
Эпидемиология и формы цитомегаловирусной инфекции. Отметьте различия в клинике врожденной и приобретенной ЦМВ инфекции.
●Антропоноз
●Единственным источником инфекции является больной или носитель латентной инфекции
●Заражение цитомегаловирусом происходит через сперму, слизь канала шейки матки, слюну, кровь и грудное молоко. Грудные дети заражаются от своих матерей во время родов или через грудное молоко. Дети заражаются друг от друга в детских садах (обычно через слюну). Взрослые нередко заражаются при половых контактах и поцелуях.
●Распостранён повсеместно, обнаружен в слюне у 50-75% исследуемых!
●Пути передачи: контактный, воздушно-капельный,фекально-оральный,половой, вертикальный, парэнтеральный, ятрогенный (при переливаниях крови и трансплантации)
Клинические формы:
●Острая форма цитомегаловирусной инфекции
Обычно острая цитомегаловирусная инфекция протекает в форме, похожей на простуду, и с теми же симптомами. Проявлениями цитомегаловирусной инфекции могут быть слабость, общее недомогание, быстрая утомляемость, головные боли, насморк, часто возникает воспаление и увеличение слюнных желез с обильным отделением слюны и белесоватыми налетами на деснах и языке.
●Генерализованная форма цитомегаловирусной инфекции
Проявляется возникновением различных воспалительных процессов в организме больного человека. Может наблюдаться воспаление печеночной ткани, надпочечников, селезенки, поджелудочной железы, почек. Как сопутствующие явления возникают пневмонии, поражение сосудов глаза, стенок кишечника, головного мозга и периферических нервов. Эта форма цитомегалии обычно возникает на фоне какого-либо другого заболевания, резко снижающего иммунитет (новообразования, лейкемия).
Особенно остро в современном мире стоит проблема сочетаемости цитомегаловируса и ВИЧ-инфекции. При условиях такого снижения иммунитета, как бывает при СПИДе, цитомегаловирус способен активизироваться настолько, что может поражать практически все органы и системы и, по некоторым данным, способствовать развитию онкологических заболеваний.
●Врождённая цитомегаловирусная инфекция (считается наиболее опасной)
На ранних сроках (до 12 недель беременности)
- гибель плода,
- у будущего ребенка может не развиться головной мозг- анэнцефалия, гидроцефалия, микроцефалия с внутричерепными кальцификатами или без них, внутриутробная задержка развития,пороки сердца и магистральных сосудов,
- Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
На более поздних сроках беременности - острая инфекция с поражением различных органов( петехии, гепатоспленомегалия и желтуха)
Какими методами лабораторной диагностики можно воспользоваться для подтверждения диагноза? Предложите материал для исследования.
Выявления вируса в биологических жидкостях организма (кровь, моча, слюна, отделяемое половых путей):
Цитологическое исследование: окраска по Романовскому-Гимзе или гемотоксилин-эозином, с обнаружением характерного “совиного глаза”
Вирусологическое метод: заражение чувствительных культур фибробластов или клеток щитовидной железы человека (позволяет оценить «агрессивность» вируса).
Молекулярно-генетический метод: полимеразно- цепная реакция (ПЦР) -высокочувствительный метод, недостатком является невозможность определения уровня виремии,
Выявление вируснейтрализующих антител в сыворотке:
Серологический метод: использование РСК, РНГА, РН, ИФА и другие , для определения типа антител (во время первичной инфекции только Ig M,при хронических только Ig G, и при рецидивах наличие обоих типов иммуноглобулинов) и повышения титра.
Охарактеризуйте постинфекционный иммунитет. Объясните, почему частые респираторные заболевания у детей могут вызывать подозрение на инфицирование ЦМВ.Объясните понятие «персистируюшая» инфекция.
Иммунитет формируется клеточный ( поликлональная активация цитотоксический Т-лимфоцитов ) и гуморальный (четырехкратное увеличение титра антител вначале Ig M а после Ig G) который ограничивает распостранение вируса, но не уничтожает латентный вирус полностью
Персистрирующая инфекция - латентная
Охарактеризуйте препараты для специфической профилактики, диагностики и лечения.
● Живые и убитые вакцины не получили практического применения.
● Проводят комплексное лечение:
● анти-ЦМВ-иммуноглобулины: цитотект и мегалотект
●интерфероном(“кипферон”),
●индукторами интерферона (виферон, циклоферон),
●иммуномодуляторами ( полиоксидоний)
●противовирусные химиопрепараты ( ацикловир, ганцикловир, фоскарнет, панавир, валацикловир).
Продолжение ниже
Читать только результаты!!!!
|
IgG |
IgM |
Результаты |
|
отрицательный |
отрицательный |
Серонегативность, инфицирования нет, либо иммуносупрессия |
|
отрицательный |
положительный |
Возможна начальная стадия инфекции. При невысоком титре IgM (<1:100) требуется повторное определение IgM и IgG через 1-2 недели. |
|
положительный |
отрицательный или положительный <1:200 |
Бoльшая вероятность хронической или латентной инфекции |
|
положительный |
положительный в титре 1:200 и выше |
Бoльшая вероятность недавнего первичного инфицирования, при невысоком титре IgG назначается повторное определение IgM и IgG через 1-2 недели. |
Задача № 2 Лептоспироз
Четыре рабочих, занятых на посадках риса, были госпитализированы в инфекционную больницу. При объективном обследовании отмечены: желтуха, желтые склеры с точечными кровоизлияниями, геморрагии, высокая температура, увеличенные и болезненные при пальпации печень и селезенка. Считают себя больными 3-4 дня. В районе, откуда доставлены больные, зарегистрированы случаи лептоспироза у домашних животных.
При госпитализации был поставлен предварительный диагноз «лептоспироз?»
Задание:
Укажите таксономическое положение возбудителя лептоспироза (сем., род, вид).
Возбудитель лептоспироза относится к отделу Gracilicutes, семейству
Leptospiraceae, роду Leptospira
Охарактеризуйте основные биологические свойства возбудителя: морфологические, культуральные, антигенные. Объясните особенности приготовления препаратов, приведённых на фотографиях.
бактерии, имеющие извитую форму,
длиной 7.14 мкм, толщиной 0,1 мкм (см. рис. 10.1); характеризуются наличием
многочисленных мелких завитков, концы лептоспир загнуты в виде крючков. Не образуют спор
и капсул; подвижны - - совершают поступательное, вращательное, сгибательное движения.
, грамотрицательны.
Культивирование. Лептоспиры культивируют в аэробных условиях на специальных питательных
средах с нативной кроличьей сывороткой при 25.35 .С и рН 7,2.7,4. Растут медленно.
Ферментативная активность. Биохимическая активность лептоспир невысокая.
Антигенная структура. Среди представителей рода Leptospira выделяют около 200 сероваров,
объединенных в 19 серологических групп. Родоспецифическим является полисахаридный
фибриллярный антиген, принадлежность к группе и варианту определяется соответственно
оболочечными белковыми и липопротеиновым антигенами.
Перечислите основные факторы патогенности лептоспир.
Назовите органы и системы, поражаемые при лептоспирозе. Перечислите возможные клинические проявления лептоспироза. Какие осложнения возможны при лептоспирозе?
В результате действия возбудителей и их токсинов повреждается стенка кровеносных капилляров и наблюдаются кровоизлияния в различные органы и ткани. Больше всего страдают печень, почки, надпочечники, сердце, мышцы.
Инкубационный период обычно продолжается 7.10 дней, заболевание . 5.
6 нед. Болезнь, как правило, начинается остро, температура тела повышается до 39. 40 .С,
появляются головная боль, резкие боли в мышцах, особенно в икроножных. В зависимости от
поражения тех или иных органов появляются симптомы их повреждения: почечная
недостаточность, желтуха и др. Характерна волнообразная лихорадка. Клинические формы
лептоспироза различны . от легких до тяжелейших, приводящих к смерти.
Объясните патогенез лептоспироза. Объясните роль факторов патогенности в развитии лептоспироза. Перечислите фазы лептоспирозной инфекции.
Входные ворота инфекции . слизистые оболочки ротовой полости, глаз, носа, кожа. Лептоспиры распространяются по лимфатическим путям, проникают в кровь и током крови разносятся по организму, попадая в различные органы . печень, почки, легкие и т.д. В органах микроорганизмы интенсивно размножаются, затем вновь поступают в кровь.
• фаза заражения..
• фаза генерализованной инфекции
• токсинемия —.
• формирование нестерильной стадии иммунитета
• фаза формирования стерильной стадии иммунитета
Дайте характеристику постинфекционного иммунитета.
Иммунитет длительный, напряженный, но характеризуется строгой
серовароспецифичностью.
Назовите биопрепараты, используемые для специфической профилактики, иммунотерапии, диагностики лептоспироза, укажите их состав и принципы получения.
Для специфической профилактики по эпидемическим показаниям используют убитую вакцину.( представляющую собой взвесь убитых нагреванием лептоспир)
Перечислите исследуемые материалы в зависимости от фазы заболевания. Укажите методы и цели лабораторной диагностики.
В качестве материала для исследования на 1-й неделе
заболевания берут кровь, позже можно использовать мочу, спинномозговую жидкость.
Применяют бакте-риоскопический метод (Ітемнопольная микроскопия⌡): бактериологический,
биологический методы. Но наиболее широко используют серологический метод (РСК, РИГА, РА,
реакция лизиса); по нарастанию титра антител судят о наличии заболевания.
Эпидемиология и экология лептоспироза.
широко распространенный зооноз, встречается во всех частях
света. Существуют природные очаги лептоспироза . преимущественно в лесах, заболоченных
местностях, реках. Источником инфекции в них являются дикие животные . грызуны, лисы,
песцы и др. Моча животных попадает в воду, загрязняет почву, растительность.
Заболеваемость характеризуется строгой сезонностью (июнь . сентябрь) и связана с
сельскохозяйственными работами (покос лугов, уборка сена), а также сбором грибов, ягод,
охотой, рыбалкой. В сельской местности источником инфекции могут быть домашние животные:
свиньи, крупный рогатый скот, собаки. Заражение может происходить пищевым путем,
например при употреблении молока. Возможен также контактно-бытовой путь передачи . при
уходе за больными животными. Однако основной путь передачи инфекции . водный.
Задача № 3 Чума
У больного С., возвратившегося из района, эндемичного по чуме, внезапно началась лихорадка с ознобом, сопровождающаяся головной и мышечной болью и шатающейся походкой. В подмышечной области и в области шеи обнаружены бубоны, спаянные друг с другом и с окружающей подкожной клетчаткой, плотные, болезненные. Кожа над бубонами сглажена, синюшна.
Предварительный диагноз: «бубонная чума?». Врач направил материал от больного на исследование.
Задание:
Укажите таксономическое положение возбудителя чумы (род, вид) и перечислите его морфологические, тинкториальные и культуральные свойства.
•Семейство Enterobacteriaceae
•Род Yersinia
•Вид Yersinia pestis – Y.pestis
•Короткие грамотрицательные палочки овоидной формы
•Биполярно окрашиваются (по Леффлеру или Романовскому-Гимзе)
•Неподвижые, имеют нежную капсулу
•Спор не образуют
•Факультативный анаэроб
•Оптимальная температура его роста 28°С
•Растет на простых питательных средах
•Колонии – «кружевной платочек»
Перечислите факторы патогенности возбудителя.
•Адгезии – пили, структуры наружной мембраны
•Инвазивные – фибринолизин, нейраминидаза, пестицин, аминопептидаза
•Антифагоцитарные – капсула, рН6-антиген, V- и W-антигены, супероксиддисмутаза
•Токсины – эндотоксин (высвобождается при гибели клетки), «мышиный токсин»(белковой природы, с типичной АВ-структурой; блокирует функции клеточных митохондрий печени и сердца, а также вызывает образование тромбов)
Объясните патогенез чумы. Какие клинические формы чумы Вы знаете?
Патогенез
•Клиническая картина и патогенез зависят от входных ворот инфекции;
•После адгезии возбудитель очень быстро размножается;
• бактерии в большом количестве вырабатывают факторы проницаемости (нейраминидаза, фибринолизин, пестицин), антифагины, подавляющие фагоцитоз (F1, HMWPs, V/W-Ar, РН6-Аг), что способствует быстрому и массивному лимфогенному и гематогенному диссеминированию прежде всего в органы мононуклеарно-фагоцитарной системы с её последующей активизацией.
•Массивная антигенемия, выброс медиаторов воспаления, в том числе и шокогенных цитокинов, ведёт к развитию микроциркуляторных нарушений, ДВС-синдрома с последующим исходом в инфекционно-токсический шок.
Клинические формы чумы:
•Кожная, бубонная, кожно-бубонная
•Первично-септическая, вторично-септическая
•Первично-легочная, вторично-легочная
•Кишечная форма (очень редко)
Дайте характеристику постинфекционного иммунитета.
После перенесеннего заболевания вырабатывается прочный иммунитет преимущественно клеточного характера
Назовите биопрепараты, применяемые для специфической профилактики и диагностики чумы.
Профилактика:
•Вакцина чумная (Vaccine plague) - вакцина чумная живая сухая представляет собой взвесь живых бактерий вакцинного штамма чумного микроба
Лечение: больные чумой подлежат обязательной госпитализации и строгой изоляции. Применяют антибиотики левомицетин, стрептомицин, тетрациклин
Укажите исследуемые материалы в зависимости от клинической формы чумы и перечислите применяемые методы лабораторной диагностики. Почему работы с живыми культурами Y. pestis необходимо проводить только в режимных лабораториях?
Микробиологическая диагностика чумы
•Исследуемый материал: пунктат из бубонов и карбункулов, отделяемое язв, мокрота и слизь из ротоглотки, кровь
•Методы лабораторной диагностики:
•Экспресс-метод –иммунофлуоресцентный прямой
•Микроскопический (бактериоскопический)
•Бактериологический
•Серологический (ИФА, РНГА,РСК с парными сыворотками)
•Биологический
•Молекулярно-генетический (ПЦР)
•Работа с живой культурой проводится в специализированных режимных лабораториях для работы с возбудителями особо опасных инфекций
Объясните целесообразность применения методов экспресс-диагностики и каких.
Иммунофлюоресцентный метод позволяет обнаружить присутствие возбудителя как в патологическом материале, так и в объектах окружающей среды (вода, воздух), а также в пищевых продуктах и эктопаразитах.
8. Эпидемиология чумы: основные источники инфекции, возможные пути передачи, входные ворота.
Объясните роль грызунов (крыс, тушканчиков и др.) и блох в эпидемиологии чумы
Основные источники инфекции –
1) Грызуны, пути передачи:
• – трансмиссивный через укусы инфицированных блох
•- контактный
•- алиментарный
2) Люди, больные легочной формой чумы, путь передачи:
•- воздушно-капельный
Задача № 4 Сибирская язва
К врачу сельской больницы обратился местный животновод с жалобами на высокую температуру, головную боль, слабость, появление карбункула в области предплечья. Считает себя больным 3-й день. При осмотре на наружной стороне предплечья язва с темным дном и небольшим серозным экссудатом диаметром 0,5 см; все предплечье до локтевого сгиба отечно; подмышечные лимфатические узлы увеличены, безболезненны.
Врач поставил предварительный диагноз «сибирская язва» и направил в бактериологическую лабораторию материал для уточнения диагноза.
Задание:
Определите таксономическое положение возбудителя сибирской язвы (род, вид) и опишите его морфологические, тинкториальные, культуральные и антигенные свойства.
•Семейство Bacillaceae
•Род Bacillus
•Вид Bacillus anthracis - B.anthracis
•Крупные неподвижные грамположительные
палочки, располагаются цепочками.
•Во внешней среде образуют центрально расположенную эндоспору.
•В организме образуют полипептидную капсулу.
•Вегетативные формы относительно малоустойчивы, споры резистентны к высоким и низким температурам, действию дезинфектантов
•Факультативный аэроб
•Нетребовательны к питательным средам, на средах с сывороткой образует колонии «голова медузы»
•Вирулентные (капсулированные) штаммы образуют R-колонии, авирулентные – S-колонии
Антигены
•Группоспецифический полисахаридный термостабильный антиген, связанный с клеточной стенкой (выявляется в реакции кольцепреципитации по Асколи)
•Видоспецифический капсульный термолабильный антиген
•Протективный антиген сибиреязвенного токсина
Объясните, какие морфологические свойства выявляются этими методами окраски.
Окраска по Ожешко и Окраска простым методом - споры B.anthracis
Окраска по Граму - видна капсула
Перечислите факторы патогенности возбудителя сибирской язвы и их роль в патогенезе сибирской язвы. Пользуясь схемой, объясните молекулярный механизм действия сибиреязвенного токсина.
•Капсула – обладает адгезивными и антифагоцитарными свойствами
•Комплексный токсин - состоит из протективного антигена, некротического и отечного факторов
Механизм действия сибириязвенного токсина
•Протективный антиген - формирует каналы в клеточной мембране макрофагов и других клеток организма
•Через образовавшиеся каналы проникают летальный и отечный факторы вместе с протективным антигеном
•Внутри клетки при участии протективного антигена реализуется токсическое действие обоих токсинов
•Летальный токсин – основной токсин B.anthracis
• – нарушает внутриклеточный синтез макромолекул, что приводит к гибели клеток, в первую очередь макрофагов
•- при гибели макрофагов выделяются цитокины (ИЛ1, ФНО и др.), они вызывают нарушение микроциркуляции и систему свертывания крови, может развиться инфекционно-токсический шок
•Отечный токсин вызывает нарушение функции аденилатциклазной системы, что ведет к выделению воды и солей из клеток и развитие отека
Какие клинические формы сибирской язвы известны?
На фотографиях показаны разные локализации сибиреязвенного карбункула. Объясните, с чем это связано.
Патогенез
•Возбудитель проникает в организм человека через кожу, слизистые оболочки дыхательных путей и, реже – через слизистую оболочку ЖКТ
•Инкубационный период – от нескольких часов до 3-4 суток, но может составить 8-14 суток
•В месте внедрения микроба развивается сибиреязвенный карбункул - очаг серозно-геморрагического воспаления с некрозом, отеком окружающих тканей и регионарным лимфаденитом.
•У большинства людей патологический процесс остается локализованным в месте внедрения возбудителя.
•Генерализованная форма болезни чаще возникают при аэрогенном механизме заражения, когда споры возбудителя попадают на слизистые оболочки трахеи, бронхов, альвеол.
•Отсюда возбудитель заносится в регионарные лимфоузлы, что приводит к их деструкции.
•Из лимфоузлов возбудитель легко проникает в кровь, что дает начал о генерализации патологического процесса.
• Алиментарный путь заражения также приводит к генерализованном у течению заболевания.
•Клинические формы зависят от входных ворот возбудителя – кожная, легочная, кишечная формы
Кожная форма – сибиреязвенный карбункул
Охарактеризуйте постинфекционный иммунитет.
После перенесенной сибирской язвы развивается стойкий антимикробный и антитоксический иммунитет
Назовите и охарактеризуйте биопрепараты, применяемые для специфической профилактики, иммунотерапии и диагностики сибирской язвы.
•Специфическое лечение проводят противосибиреязвенным иммуноглобулином
•Антибиотикотерапию проводят препаратами пенициллиновой группы, тетрациклином, аминогликозидами, ципрофлоксацином
•Для активной профилактики сибирской язвы применяются:
•- Вакцина живая СТИ, представляющая собой споры бескапсульного штамма B.anthracis
•- Вакцина комбинированная, в состав ее входит живая вакцина СТИ и протективный антиген B.anthracis
Укажите исследуемый материал в зависимости от клинической формы сибирской язвы. Назовите методы лабораторной диагностики и цели их применения. Почему исследования с живыми культурами B.anthracis необходимо проводить с соблюдением правил техники
безопасности и только в режимных лабораториях?
•Материал для исследования зависит от клинической формы заболевания: отделяемое везикул, карбункулов, язв, струпы, кровь, мокрота, испражнения, пунктат лимфоузлов и др.
•Применяемые методы исследования:
•- бактериоскопический (готовят мазки, окрашивают по Граму – видны крупные грамположительные палочки, окруженные капсулой палочки)
•- бактериологический ( посев и выделение чистой культуры проводят на МПА или кровяном агаре)Идентификация чистой культуры B.anthracis
•- серологический :
•Выявление сибиреязвенного антигена непосредственно в патологическом материале с помощью РОНГА, ИФА, МИФ, реакции термопреципитации по Асколи
•Специфические антитела в испытуемых сыворотках выявляют для ретроспективной диагностики (при кожной форме заболевания) в РНГА, ИФА
•- биологический
•- ПЦР: является чувствительным экспресс- методом, позволяющем в течение нескольких часов выявить наличие ДНК B.anthracis в исследуемом материале,взятого у больного даже во время лечения антибиотиками или в объектах внешней среды
•- кожно-аллергический
Эпидемиология сибирской язвы: рассматривая представленные фотографии и схемы, назовите источники сибирской язвы, возможные пути передачи, входные ворота инфекции.
Механизм передачи:
•Контактный – при уходе за больным животным, убое, разделке туши, кулинарной обработке мяса, работой с сырьем животного происхождения
•Аэрозольный - при контакте с инфицированной почвой, животноводческим сырьем (шерстью, мехом, шкурами)
•Энтеральный – через молоко, молочные продукты, мясо и мясные продукты
•Трансмиссивный – через слепней и мух-жигалок, в ротовом аппарате которых возбудитель может сохраняться до 5 дней
•От человека человеку сибирская язва не передается
Входные ворота: кожу, слизистые оболочки дыхательных путей
Задача № 2 Бруцеллез
Ветфельдшер животноводческой фермы болен около месяца. Жалобы на боли в суставах, лихорадку, потливость. Врач заподозрил бруцеллез. В поселке, где живет больной и где находится районная больница, нет лаборатории для диагностики особо опасных инфекций.
Задание:
Укажите таксономическое положение возбудителей бруцеллеза (основные виды). Опишите их морфологические, тинкториальные, культуральные и антигенные свойства.
Основные возбудители бруцеллеза . Brucella melitensis, В. abortus, В. suis,
относятся к отделу Gracilicutes, роду Brucella.
Морфология и тинкториальные свойства. Бруцеллы . мелкие грамотрицательные палочки
овоидной формы длиной 0,6. 1,5 мкм, шириной 0,5.0,7 мкм (см. рис. 10.1). Не образуют
спор, не имеют жгутиков и капсулы.
Культивирование. Бруцеллы . облигатные аэробы; В. abortus для роста нуждается в
присутствии 5.10 % углекислого газа. Оптимальная температура для роста 37
антигенная структура. Бруцеллы имеют 2 разновидности О-антигена . А и М. Эти антигены
видоспецифичны; у В. melitensis в большем количестве содержится М-антиген, у В. abortus
и В. suis преобладает А-антиген.
Перечислите факторы патогенности бруцелл. Рассмотрите схему патогенеза бруцеллеза и объясните роль факторов патогенности в развитии инфекции
Бруцеллы образуют эндотоксин, обладающий высокой инвазивной
способностью
а также продуцируют один из ферментов агрессии . гиалуронидазу. Их
адгезивные свойства связаны с белками наружной мембраны.
Какие органы и системы поражаются при бруцеллезе? Какие осложнения могут возникать при этом заболевании?
Бруцеллез характеризуется длительной
лихорадкой, ознобами, потливостью, болями в суставах в результате их поражения. Нередко
возникают радикулиты и миозиты. В патологический процесс вовлекаются также сердечно-
сосудистая, мочеполовая и другие системы. Болезнь имеет затяжной характер.
Инкубационный период составляет от 1 до 3 нед. Симптоматика развивающегося заболевания очень разнообразна .
Охарактеризуйте постинфекционный иммунитет.
После перенесенного заболевания формируется непрочный и непродолжительный
иммунитет, он сохраняется в течение 6.9 мес. Нередко люди, перенесшие бруцеллез, вновь
заболевают этой инфекцией.
Назовите биопрепараты, применяемые для специфической профилактики, иммунотерапии и диагностики бруцеллеза.
Специфическая профилактика: живая бруцеллезная вакцина используется редко.
Какой материал следует направить в лабораторию для уточнения диагноза? Какие методы лабораторной диагностики проводятся только в режимных лабораториях?
В качестве материала для исследования используют кровь, мочу, костный мозг. Основной метод диагностики . бактериологический, позволяющий определить не только род возбудителя, что важно для постановки диагноза, но и вид, установление которого производят для выявления источника инфекции
Перечислите серологические реакции, которые применяются для диагностики бруцеллеза?
Применяют также серологический метод (реакции агглютинации Райта и Хеддльсона, РНГА, РСК и др.), кожные аллергические пробы (проба Бюрне с бруцеллином)
Эпидемиология бруцеллеза:
укажите, какие виды бруцелл поражают изображенных на фотографиях животных. Какой вид наиболее патогенен для человека?
зоонозная инфекция; источником инфекции являются крупный и
мелкий рогатый скот, свиньи, реже олени, лошади, собаки, кошки и другие животные. В
России основной источник бруцеллеза . овцы, выделяющие В. melitensis, но могут быть и
коровы (B.abortus).
Задача № 18 Ботулизм
После употребления в пищу мясных консервов группой туристов через несколько часов у них появилась слабость, сухость во рту, головокружение, нарушение аккомодации, двоение в глазах, затрудненное глотание. Заболевшие были госпитализированы. Врач на основании анамнеза и клинических симптомов поставил диагноз: ботулизм?
Задание:
Определите таксономическое положение возбудителя и его основные биологические свойства.
Семейство Bacillaceae Род Clostridium
Вид Cl.botulinum
2. Семейство Bacillaceae Род Clostridium
Вид Cl.perfringens
3. Семейство Micrococcaceae Род Staphylococcus
Вид S. aureus
.
Охарактеризуйте факторы патогенности.
Выделяет экзотоксин, самый сильный из всех биологических ядов. Ботулинический экзотоксин обладает нейротоксическим действием. Его особенностью является высокая устойчивость к нагреванию (сохраняется в течение 10-15 мин при 100 °С), к кислой среде, высоким концентрациям поваренной соли, замораживанию, пищеварительным ферментам.
Объясните механизм действия основного токсина по схеме.
Принципиальный механизм действия всех типов ботулинических токсинов заключается в пресинаптической блокаде транспортных белков, обеспечивающих транспорт везикул ацетилхолина через кальциевые каналы периферического холинергического синапса с последующим выбросом ацетилхолина в синаптическую щель.
Ацетилхолин является медиатором в синапсах парасимпатической нервной системы, некоторых синапсах ЦНС, в соматических двигательных и преганглионарных симпатических нервных окончаниях.
Опишите патогенез ботулизма.
Ботулинический токсин попадает с пищей в ЖКТ. Устойчивый к действию пищеварительных ферментов и хлористоводородной кислоты, токсин всасывается через стенку кишечника в кровь и обусловливает длительную токсинемию. Токсин связывается нервными клетками и блокирует передачу импульсов через нервно-мышечные синапсы. В результате развивается паралич мышц гортани, глотки, дыхательных мышц, что приводит к нарушению глотания и дыхания; наблюдаются изменения со стороны органа зрения.
Охарактеризуйте иммунитет при данном заболевании и препараты для специфического лечения.
После перенесенной болезни иммунитет не формируется. Однако введение ботулинических анатоксинов создает прочный искусственный вариантоспецифический антитоксический иммунитет.
Какой исследуемый материал должен направить врач в лабораторию? Определите цель исследования.
Материалом для исследований служат: рвотные массы, промывные воды желудка, кровь, остатки пищи.
Для того чтобы выявить в исследуемом материале ботулинический токсин.
Какие методы лабораторной диагностики могут быть использованы для подтверждения клинического диагноза?
Серологический метод (РОНГА – реакция обратной непрямой гемагглютинации с диагностическим поливалентной или моновалентными (А, В, Е) ботулиническим сыворотками; ИФА,реакция преципитации в геле.
Биологический метод (реакция нейтрализации токсина in vivo (обычнона мышах) с диагностическим моновалентными ботулиническими сыворотками.
Бактериологический метод – выделение и идентификация C.botulinum аналогично другим клостридиальным инфекциям.
Какие препараты применяются для диагностики и лечения ботулизма, охарактеризуйте их?
Антитоксические противоботулинические гетерологичные сыворотки и гомологи
Задача № 11 Брюшной тиф
В инфекционную больницу поступил молодой человек 16 лет, с жалобами на высокую температуру, головную боль, боли в животе, метеоризм. При осмотре больного отмечалась спутанность сознания, брадикардия (редкий пульс), гепато- и спленомегалия (увеличение печени и селезёнки), вздутие живота. Из анамнеза известно, что считает себя больным 5-й день, симптомы нарастали постепенно, температура поднималась ступенеобразно. Больной две недели назад вернулся из туристического похода, где для утоления жажды не раз пользовался речной водой. Предварительный клинический диагноз: брюшной тиф.
Задание:
1. Определите таксономическое положение возбудителя. Опишите микроскопическую картину чистой культуры сальмонелл и метод окраски. Почему при подозрении на брюшной тиф не применяется бактериоскопический метод диагностики?
Чистая культура сальмонелл
Таксономическое положение. Возбудители брюшного тифа относятся к отделу Gracilicutes, семейству Enterobacteriaceae, роду Salmonella.
мелкие грамотрицательные палочки(окраска по Граму) с закругленными концами. В мазках располагаются беспорядочно. Не образуют спор, имеют микрокапсулу, перитрихи .
2. Опишите антигенную структуру сальмонелл и принципы их классификации (схема Кауфмана-Уайта).
Строение клетки сальмонелл
Сальмонеллы имеют О- термостабильный ЛПС наружной мембраны; по его специфичности выделяют серогруппы
и H-антигены термолабильный жгутиковый белок флагеллин, может существовать в двух фазах; по его специфичности выделяют серовары
3. Опишите патогенез брюшного тифа, объясните механизмы действия факторов патогенности возбудителя.
Факторы патогенности:
Фимбрии и белки наружной мембраны – факторы адгезии;
Эндотоксин (ЛПС);
Антифагоцитарный фактор - Vi антиген
ПАТОГЕНЕЗ
После попадания в ЖКТ часть сальмонелл погибает в кислом содержимом желудка; часть попадает в тонкий кишечник
После адгезии сальмонелла захватывается М-клеткой и транспортируется в подслизистую в лимфоидные клетки (Пейеровы бляшки)
Благодаря антифагоцитарным факторам сальмонелла размножается в лимфоцитах и попадает в лимфоток, далее в кровоток; = Инкубационный период
В крови часть сальмонелл будет разрушена (факторы естественной резистентности) и высвободится эндотоксин = Начало заболевания
Оставшиеся сальмонеллы проникают в органы ретикуло-эндотелиальной системы, где клеточный иммунный ответ приведет к развитию гранулем;
В печени сальмонеллы по желчным протокам достигают желчного пузыря, где активно размножаются (и могут сохраняться годами);
С порциями желчи сальмонеллы вновь попадают в тонкий кишечник, но взаимодействуют уже с сенсибилизированной слизистой;
Результатом станет гибель энтероцитов и изъязвление слизистой;
В течение примерно 3 недель язвы зарубцовываются, и наступает выздоровление;
Возможные осложнения – перфорация кишечника, кишечное кровотечение, метастатические абсцессы
4. Перечислите методы микробиологической диагностики с учётом патогенеза заболевания?
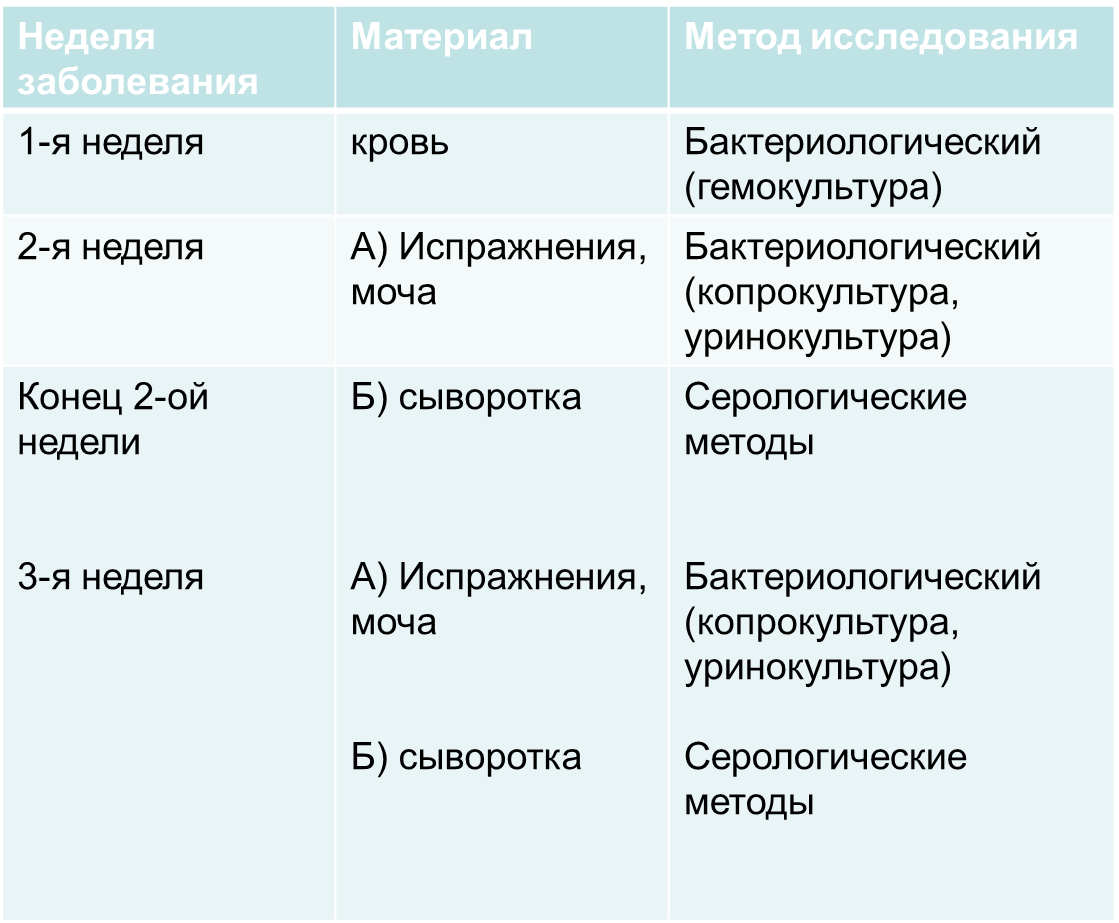
5. Опишите этапы бактериологического исследования. Какие культуральные и биохимические свойства сальмонелл изображены на фотографиях?
Бактериологическое исследование.
Предварительный этап. Посев 5 мл крови в желчный бульон бульон
1 этап: Пересев с жидкой среды на среды Эндо, Плоскирева и др.
2 этап:
Макро- и микроскопическое изучение колоний;
отбор подозрительной колонии в реакции агглютинации на стекле с адсорбированной поливалентной сальмонеллезной сывороткой(содержит антитела к О-антигенам 2, 4 и др.маркеры серогрупп);
пересев колоний, давших положительную реакцию, на среды Ресселя или Клиглера
3 этап: Идентификация по совокупности свойств
На среде Эндо – бесцветные лактозонегативные колонии
6. Как проводится серологическая идентификация сальмонелл? Оцените результаты по рисунку.
Серологическая реакция
Реакция Видаля (развернутая реакция агглютинации): ставится в 4 рядах пробирок с разведениями исследуемой сыворотки с 4-мя диагностикумами: БТО (брюшнотифозный О-диагностикум), БТН (брюшнотифозный Н-диагностикум); ПТА, ПТВ (диагностикумы Salmonella paratyphi A, S.paratyphi B)
7.С какой целью и как проводится фаготипирование брюшнотифозных бактерий? Определите фаготип по схеме.

8. Поставьте диагноз по результатам реакции РНГА. Объясните особенность иммунитета при брюшном тифе.
РНГА (определенные О- и Н-антигены сорбированы на поверхности эритроцитов=эритроцитарные диагностикумы) – более чувствительный, быстрый и специфичный метод обнаружения антител. Диагностический титр – 1:600
Иммунитет. После перенесенной болезни иммунитет прочный и продолжительный
