
Детская терапевтическая стоматология_Национальное руководство
.pdfGenerated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
Заболевание, вызванное грибами рода Candida, которые из условно-патогенных микроорганизмов при ослаблении иммунной системы макроорганизма превращаются в патогенные.
КОД ПО МКБ-С-З
В37. Кандидоз.
-В37.0. Кандидозный стоматит.
В37.00. Острый псевдомембранозный кандидоз. В37.04. Кожно-слизистый кандидоз.
В37.09. Проявления в полости рта неуточненные
ЭПИДЕМИОЛОГИЯ
Кандидоз (кандидомикоз, молочница) слизистой оболочки полости рта и губ относится к наиболее распространенным заболеваниям. Возбудителями грибковой инфекции полости рта являются грибы рода Candida. чаще других дрожжеподобный гриб Candida albicans, широко распространенный в природе. Обнаруживают его у многих здоровых людей.
ПРОФИЛАКТИКА
Выявление и лечение основного заболевания (совместно с эндокринологом, дерматологом, гастроэнтерологом, педиатром, онкологом).
Общеукрепляющая терапия (витамины группы В, С).
Ограничение в рационе углеводов.
Соблюдение санитарно-гигиенических мероприятий и режима в родильных домах, проведение
правильной обработки оборудования, детского белья, рук медицинского персонала, обеспечение стерильности бутылочек, пипеток, инструментария.
Обучение кормящих матерей гигиеническим манипуляциям.
При длительном антибактериальном лечении своевременное назначение полиеновых антибиотиков, пробиотических средств.
Своевременное выявление и лечение дисбактериоза.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Кандидоз развивается на фоне определенных физиологических изменений организма человека, при различных патологических состояниях.
Молочницей чаще болеют ослабленные дети первых недель жизни, но встречается она также у здоровых детей при нарушении гигиенических правил. Возможна передача инфекции через соски, белье и другие предметы ухода. Инфицирование кожи и слизистой оболочки новорожденного может произойти во время прохождения через родовые пути матери, страдающей влагалищным кандидомикозом.
Кандидоз может возникнуть также у детей старшего возраста, длительно болеющих, принимавших антибактериальные, гормональные, цитостатические препараты.
Основная роль в патогенезе кандидозной инфекции отводится несостоятельности клеточного иммунитета (нарушение функции Т-лимфоцитов, взаимодействия Т-лимфоцитов, В-лимфоцитов, нарушение фагоцитарной активности, нейтрофилов, моноцитов, эозинофилов).
Установлено пять уровней взаимодействия между грибами и клетками организма, обусловленных тяжестью иммунодефицита.
Расположение гриба на поверхности эпителия кожи и слизистой оболочки полости рта без нарушения клеток и без проникновения гриба в глубину ткани.
Повреждение эпителия грибом с развитием клеточных реакций, протекающих на поверхности
кожи и слизистых оболочек.
Проникновение гриба сквозь эпителий и взаимодействие его с макрофагами и нейтрофилами.
Взаимодействие гриба с клетками печени, селезенки и других органов с образованием
эпителиоидно-клеточных гранулем.
Проникновение возбудителя в кровь и развитие кандидемии с множественными очагами поражения в головном мозге, сердце, почках и других органах.
КЛИНИЧЕСКАЯ КАРТИНА
Заболевание начинается бессимптомно. Позже ребенок становится беспокойным, плохо ест, спит. Дети старшего возраста жалуются на чувство жжения и неприятный вкус во рту. Регионарные лимфатические узлы могут быть увеличены. Температура тела нормальная, может быть повышенной.
При осмотре полости рта на слизистой оболочке щек по линии смыкания зубов, небе, губах, языке обнаруживают налет, имеющий вид белых точек. По мере размножения гриба налет увеличивается в размерах, образуя пленку, напоминающую створоженное молоко. Отсюда заболевание и получило название «молочница». При легкой степени поражения налет снимается шпателем полностью. При тяжелой степени сплошной налет пропитывается фибрином, содержит нити псевдомицелия, приобретает вид желтовато-серых пленок, которые с трудом снимаются шпателем, после чего обнажается отечная гиперемированная слизистая оболочка, нередко кровоточащая эрозированная поверхность. У маленьких детей встречаются дрожжевые поражения кожи в области половых органов, шейных, межпальцевых, межъягодичных складок.
Распространение грибов Candida контактным, гематогенным или лимфогенным путем приводит к развитию генерализованной формы кандидоза, при котором в процесс вовлекаются все органы и системы организма ребенка (прогноз неблагоприятный).
ДИАГНОСТИКА
Диагностика основана на выявлении культуры гриба при микроскопии налета: в соскобе обнаруживают большое количество почкующихся клеток и псевдомицелия гриба Candida в каждом поле зрения препарата.
331
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
Дифференциальная диагностика
Дифференциальную диагностику проводят с острым герпетическим стоматитом, обложенным языком. Кандидоз диагностируют на основании обнаружения в материале, взятом при соскобе со слизистой оболочки полости рта, дрожжеподобных грибов. В свежеприготовленном нативном препарате можно обнаружить скопление почкующихся дрожжевых клеток и тонкие ветвящиеся нити псевдомицелия. При обнаружении единичных дрожжевых клеток нельзя ставить диагноз кандидоза.
ЛЕЧЕНИЕ Цели лечения
Необходимое условие - создание щелочной среды в полости рта для препятствия размножения гриба. Показания к госпитализации: при развитии генерализованной формы кандидоза (туберкулеза, ВИЧ,
сифилиса и др.).
Медикаментозное лечение
Полость рта после каждого кормления следует промыть 1-2% раствором питьевой соды. В настоящее время с успехом применяют антисептические средства, такие как мирамистин, гексэтидин, обладающие противогрибковым действием. Также для обработки слизистой оболочки можно использовать препараты йода: йодинол или полоскание йодной водой 5-6 раз в день из расчета 5-10 капель йода на полстакана воды.
Как в общем, так и в местном лечении широко применяют антимикотики полиенового ряда: нистатин, леворин, натамицин. Механизм их действия заключается в подавлении жизнедеятельности и деления грибов.
Для местной обработки полости рта новорожденных применяют взвесь нистатина: 500.000 ЕД в 5 мл грудного молока.
Натамицин — один из современных полиеновых антибиотиков, его преимущества: малая токсичность, отсутствие резистентности к грибам и аллергизирующего эффекта. Применяют его по 1-2 мл суспензии 4-6 раз в сутки или по 1 таблетке 2 раза в сутки.
Азольные соединения, дающие хороший эффект в лечении кандидоза, применяют и у детей.
Широко используют клотримазол, кетоконазол (1% крем. 1% раствор). Детям в возрасте до 3 мес препараты разводят в 2-3 раза кипяченой водой (раствор) или растительным маслом (мазь).
Обязательно назначение противогрибковых препаратов внутрь. Детям первых недель и месяцев жизни назначают по 100 000-150 000 ЕД нистатина в сутки в 5-6 приемов с грудным молоком или в порошках с сахаром. Более старшим детям назначают препарат из расчета 50 000 ЕД на 1 кг веса ребенка в сутки. Кетоконазол назначают детям с массой тела от 15 до 30 кг -100 мг в сутки, более 30 кг - во взрослой дозе: флуконазол детям из расчета 3-7 мг/кг 1 раз в сутки. Во избежание рецидива молочницы лечение необходимо продолжать в течение 6-12 сут после полной ликвидации налета на слизистой оболочке полости рта.
При рецидивирующей форме молочницы через 2 нед по окончании курса лечения рекомендуют повторить соскоб со слизистой оболочки полости рта, чтобы убедиться в отсутствии патогенных грибов.
Необходимо учитывать, что нелеченые кариозные зубы служат источником реинфекции слизистой оболочки грибами, поэтому целесообразно санирование полости рта в кратчайшие сроки. Удаление зубов показано посте полного излечения кандидоза.
Алгоритм лечебной помощи при кандидозе
Создание в полости рта щелочной среды:
-1-2% раствор гидрокарбоната натрия (пищевой соды); -йодинол
Нанесение противогрибковых препаратов: -клотримазол (канестен); -гель холисал.
Противогрибковые препараты внутрь в течение 7-12 сут
-нистатин; -кетоконазол; -флуконазол; -натамицин.
ПРОГНОЗ
В большинстве случаев благоприятный, однако возможно генерализованное распространение инфекции при тяжелой иммунной недостаточности с поражением органов и тканей организма, что может привести к летальному исходу:
ПОРАЖЕНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА, ОБУСЛОВЛЕННЫЕ АЛЛЕРГИЕЙ И ПРИЕМОМ ЛЕКАРСТВЕННЫХ ВЕЩЕСТВ
В последние годы наблюдается рост аллергических заболеваний у детей. Это обусловлено неблагоприятной экологической обстановкой, возрастающим проведением различных прививок, приемом лекарственных средств и продуктов питания, содержащих различные консерванты, канцерогенные вещества и красители, а также применением продуктов химической промышленности, содержащихся в средствах для гигиены полости рта. и др. По мнению большинства ученых и врачей, сочетанное влияние указанных факторов действует губительно на организм ребенка.
Аллергия - приобретенная повышенная чувствительность организма к экзо- и эндогенным веществам, обладающим антигенными свойствами. В основе аллергических реакций лежит соединение при повторном контакте антигена (аллергена) с антителами.
Разлагают два типа аллергических реакций:
реакции немедленного типа (крапивница, отек Квинке, анафилактический шок и др.) - развиваются через минуты-часы после контакта с антигеном;
реакции замедленного типа (контактный дерматит, реакция отторжения трансплантата, аутоиммунные поражения и др.) — развиваются через несколько суток.
Аллергия относится к области иммунопатологии.
332
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
Хронический рецидивирующий афтозный стоматит
ОПРЕДЕЛЕНИЕ
Хронический рецидивирующий афтозный стоматит — хроническое заболевание слизистой оболочки полости рта. характеризующееся периодическими ремиссиями и обострениями с высыпанием афт.
КОД ПО МКБ-С-3
К12.0. Рецидивирующие афты полости рта. -К12.00. Рецидивирующие (малые афты).
-К12.08. Другие уточненные рецидивирующие афты полости рта. -К 12.09. Рецидивирующие афты полости рта неуточненные.
ЭПИДЕМИОЛОГИЯ
Хронический рецидивирующий афтозный стоматит, по данным ВОЗ, поражает до 20% населения. Данное заболевание наблюдают чаще у школьников и подростков, с возрастом частота заболевания нарастает.
ПРОФИЛАКТИКА
Систематические, периодические плановые диспансерные осмотры.
Плановая санация полости рта не реже 2 раз в год.
Санаторно-курортное лечение.
Диетотерапия.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Этиология хронического рецидивирующего афтозного стоматита остается до конца не выясненной, известно несколько важных предрасполагающих и приводящих к заболеванию факторов.
Уже в 1956 г. И.Г. Лукомский и И.О. Новик смогли предположить аллергическую природу возникновения этого заболевания. В качестве аллергена могут выступать пищевые продукты, зубные пасты, пыль, глисты и продукты их жизнедеятельности, лекарственные средства.
К причинам возникновения заболевания относят также нарушения функции ЖКТ, респираторные инфекции, функциональные расстройства ЦНС и вегетативной нервной системы, гиповитаминоз В1,,В12, С, дефицит железа, хронические воспалительные заболевания носоглотки (отиты, риниты, тонзиллиты).
В основе этиологии и патогенеза лежит аутоиммунная теория, позволяющая возникновение патологических элементов связать с нарушением клеточного и гуморального иммунитета как местного, так и общего.
Отмечена генетическая предрасположенность к заболеванию. Дети, у которых оба родителя страдают этой патологией, имеют на 20% больше шансов заболеть в сравнении с другими.
В клинической картине заболевания различают три периода:
продромальный;
период высыпаний;
угасания болезни.
Наличие бактериальной сенсибилизации подтверждается методом кожных проб, реакцией лейкоцитоза с бактериальными аллергенами, повышенной кожной гистаминовой пробой.
КЛИНИЧЕСКАЯ КАРТИНА
В продромальном периоде дети отмечают чувство жжения, кратковременную болезненность. При осмотре слизистой оболочки полости рта видны участки гиперемии, незначительная отечность. Через несколько часов появляется морфологический элемент — афта. Она располагается на фоне гиперемированного пятна, округлой или овальной формы, покрыта фибринозным налетом. Афты заживают без рубца через 5-7 дней. У некоторых больных некротизируется верхний слой собственно слизистой оболочки, и афты углубляются. Заживление происходит только через 2-3 нед. после чего остаются поверхностные рубцы (форма Сеттона).
Афты локализуются на различных участках слизистой оболочки, но чаше в области губ. щек. переходных складок верхней и нижней челюстей, боковой поверхности и спинке.
Рецидивы высыпаний возникают через разные промежутки времени. При легком течении стоматита одиночные афты рецидивируют 1-2 раза в год, при более тяжелом течении — через 2-3 мес и чаще, в тяжелых случаях - почти непрерывно. При этом увеличивается и количество элементов поражения, и их глубина.
ДИАГНОСТИКА
Метод иммунофлюоресценции.
Вирусологическое исследование.
Дифференциальная диагностика
Хронический рецидивирующий афтозный стоматит дифференцируют с хронической травмой слизистой оболочки полости рта, острым и рецидивирующим герпетическим стоматитом.
ЛЕЧЕНИЕ Цели лечения
Комплекс лечебных мероприятий при хроническом рецидивирующем афтозном стоматите следует строить с учетом многообразия клинических симптомов, характера сопутствующих заболеваний, возрастных особенностей и лабораторных исследований. Основные критерии оценки эффективности проводимого лечения - состав микробной флоры слюны, уровень секреторных IgA, фагоцитарная активность лейкоцитов.
Успех лечения зависит от обследования ребенка в целях выявления и лечения сопутствующей патологии, устранения очагов одонтогенной инфекции ЛOPорганов и санации полости рта. соблюдения диеты, богатой витаминами.
333
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
В общее лечение включают десенсибилизирующие препараты, витамины, иммуномодуляторы. а также средства, нормализирующие микрофлору кишечника. Данные препараты показаны после консультации и лечения у педиатра, аллерголога и гастроэнтеролога. Хорошие результаты получены при применении гелий-неонового лазера.
К местному лечению следует отнести обезболивание слизистой оболочки полости рта. аппликации протеолитических ферментов, обработку антисептиками и противовоспалительными средствами, нанесение кератопластических средств.
Показания к госпитализации
Тяжелые рубцующиеся афты, длительно незаживающие.
Диагностика и выявление сопутствующей патологии (оториноларингология, аллергология,
гастроэнтерология, иммунология).
Алгоритм оказания лечебной помощи при хроническом рецидивирующем афтозном стоматите
Санация хронических очагов инфекции. Устранение предрасполагающих факторов и лечение выявленной органной патологии.
Санация полости рта.
Обезболивание слизистой оболочки полости рта:
-гель холисал -аппликационные анестетики [(5% бензокаиновая эмульсия; лидокаин + хлоргексидин (гель лидохлор)].
Аппликации протеолитических ферментов в целях удаления некротического налета (трипсин, химотрипсин
идр.).
Обработка антисептическими и противовоспалительными препаратами [бензидамин (тантум верде), мирамистин, гель холисал в виде аппликаций].
Нанесение кератопластических средств (масла витаон, солкосерила дентальной адгезивной пасты).
Десенсибилизирующая терапия [лоратадин (кларитин), фексофенадин (телфаст) - по 1 таблетке 1 раз в сутки: кетотифен (задитен), хифенадин (фенкарол), хлоропирамин (супрастин) - по 1 таблетке 2 раза в сутки].
Витаминотерапия.
Иммуномодулирующая терапия [гистаглобулин (гистамин + иммуноглобулин человека нормальный) — по 2 мл 2 раза в неделю в/м, на курс 5—10 инъекций: имудон — 6-8 таблеток в сутки для рассасывания на курс 10-20
сут; глюкозаминил мурамилдипептид (ликопид) — по 1 таблетке 3 раза в сутки для рассасывания, 10 сут].
Средства, нормализующие микрофлору кишечника (линекс хилак-форте по 40-60 капель до еды 2-3 раза в
день).
Физиотерапевтическое лечение (излучение гелий-неонового лазера - 5 сеансов).
ПРОГНОЗ
Прогноз заболевания благоприятный.
Неадекватное лечение, отсутствие дифференциального подхода к лечению больных с различной клинической картиной приводят к увеличению рецидивов заболевания, сокращению периода ремиссии, удлинению сроков эпителизации элементов при обострении.
Контактные аллергические стоматиты
ОПРЕДЕЛЕНИЕ
Воспаление слизистой оболочки полости рта. вызванное различными аллергенами.
КОД ПО МКБ-10
К12.1. Другие формы стоматита.
-К12.12. Стоматит, связанный с ношением зубного протеза.
-К12.14. Контактный стоматит.
ПРОФИЛАКТИКА
Исключение из употребления зубных паст, эликсиров, съемных пластинок, протезов и всего, что содержит красители.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Одной из частых причин возникновения контактного аллергического стоматита является развитие повышенной чувствительности к материалам, используемым в стоматологии. местно применяемым медикаментам, зубным пастам, эликсирам и др.
КЛИНИЧЕСКАЯ КАРТИНА
Возникают покраснение, отек слизистой оболочки: можно наблюдать точечные кровоизлияния. Редко образуются пузыри, эрозии и даже язвы. Процесс развивается непосредственно в местах соприкосновения слизистой оболочки с протезом/пломбой/повязкой. Больные при этом жалуются на жжение, сухость во рту. изменение вкусовых ощущений, возможны головокружение, тошнота, нарушение дыхания, изменения кожи вокруг рта (эритема, отечность, шелушение, иногда везикуляция или лихеноидные высыпания).
ДИАГНОСТИКА
Проба с элиминацией - выведение протеза из полости рта на некоторое время (3-5 дней).
Кожная проба.
Определение в сыворотке крови антител к мономеру и красителю методом пассивной сенсибилизации кожи морских свинок.
Дифференциальная диагностика
С острым герпетическим стоматитом, медикаментозным стоматитом, травматическими повреждениями слизистой оболочки полости рта.
334
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
ЛЕЧЕНИЕ Цель лечения: устранение факторов, способствующих аллергизации.
Показания к госпитализации: отсутствуют.
Схема оказания лечебной помощи яри контактном аллергическом стоматите
Изготовление нового пластиночного аппарата.
Местное лечение кератопластическими средствами (масло витаон, солкосерил дентальная адгезивная паста).
Общее лечение: иммуномодуляторы, антигистаминные препараты (лоратадин, кларитин), фексофенадин (телфаст), кетотифен (задитен), хифенадин (фенкарол), хлоропирамин (супрастин), цетиризин (зодак)].
ПРОГНОЗ
Прогноз благоприятный.
Медикаментозный стоматит
ОПРЕДЕЛЕНИЕ
Воспаление слизистой оболочки полости рта, вызванное приемом лекарственного средства.
КОД ПО МКБ-10
L23. Аллергический контактный дерматит. - L23.2X. Проявления в полости рта.
T78.3. Ангионевротический отек (Квинке).
ПРОФИЛАКТИКА
Основывается на исключении контакта с раздражающими факторами.
ЭТИОЛОГИЯ
Многие лекарственные препараты, такие как антибактериальные и сульфаниламидные средства, сыворотки, вакцины, салицилаты, прокаин, йод, фенол, соли тяжелых металлов и другие, могут вызвать аллергическую реакцию.
Клинические проявления лекарственной аллергии весьма многообразны - от незначительных поражений кожи и слизистых оболочек до тяжелых шоковых реакций, в ряде случаев заканчивающихся летально.
ПАТОГЕНЕЗ
Патогенез заболевания может быть различным. Токсическое действие лекарств бывает обусловлено их химической структурой. У детей, страдающих аллергическими заболеваниями, сенсибилизированных ранее теми же лекарствами или аллергенами другой природы (пищевыми, микробными, вирусными), отмечают другой механизм побочного действия лекарств.
КЛИНИЧЕСКАЯ КАРТИНА
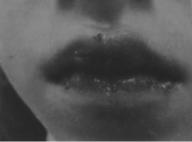
Возможны проявления катарального, геморрагического, пузырно-эрозивного, некротического и комбинированного поражения. Помимо разлитой гиперемии и отека верхней губы и слизистой оболочки появляются пузыри и пузырьки, после вскрытия которых образуются эрозии, покрытые фибринозными пленками. Десневые сосочки могут быть увеличены из-за отека и кровоточат при дотрагивании. Подчелюстные лимфатические узлы могут быть увеличены, болезненны; нередко поражается слизистая оболочка твердого и мягкого нёба. Язык бывает отечным, обложенным или может становиться гладким вследствие десквамации эпителия (рис 31-8). Кроме изменений в полости рта возможны крапивница, диспепсические явления, в тяжелых случаях — общая реакция типа отека Квинке и анафилактического шока. Отек Квинке характеризуется быстро возникающим ограниченным глубоким отеком тканей, образованием припухлости эластичной консистенции. Локализуется чаще всего на лице, в области век. губ. гортани. При локализации отека в области гортани возможно развитие асфиксии.
Побочное действие лекарственных веществ может быть обусловлено и дисбактериозом, который развивается при длительном приеме антибиотиков, цитостатиков, сульфаниламидов и гормонов.
Помимо типичной картины дисбактериоза можно наблюдать проявления черного волосатого языка.
Рис. 31-8. Медикаментозный стоматит на антибактериальный препарат.
ДИАГНОСТИКА
В диагностике важная роль принадлежит:
аллергологическому анамнезу:
клиническому обследованию;
кожным пробам с предполагаемым аллергеном;
биохимическим и иммунологическим методам исследования.
Исчезновение клинических симптомов после отмены лекарственного препарата и появление симптомов при последующем введении аллергена будет свидетельствовать о его этиологической роли.
335
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
Дифференциальная диагностика
Медикаментозный стоматит дифференцируют с многоформной экссудативной эритемой, острым герпетическим стоматитом и буллезным эпидермолизом. При медикаментозном стоматите нет типичных для многоформной экссудативной эритемы папул на коже (кокард). При остром герпетическом стоматите наблюдают типичные мелкие пузырьковые высыпания на красной кайме и коже лица, выражен острый катаральный гингивит, длительность высыпаний обусловлена тяжестью заболевания и не зависит от отмены препарата.
ЛЕЧЕНИЕ Цели лечения
Устранение контакта с аллергеном. Элиминация причинно-значимого аллергена - наиболее эффективный способ лечения и профилактики аллергических заболеваний. Выбор метода лечения определяется формой и тяжестью аллергического заболевания, возрастом больного, сопутствующей патологией, возможными побочными явлениями, стоимостью лечения.
Показания к госпитализации: развитие анафилактического шока и отека Квинке.
Алгоритм лечебной помощи при медикаментозном стоматите Общее лечение
Отмена препарата, вызвавшего данное состояние.
Десенсибилизирующая и антигистаминная терапия, в тяжелом состоянии - лечение глококортикоидами.
Обильное питье.
Поливитаминные препараты.
Внутривенные капельные вливания гемодеза, полиглюкина с преднизолоном (детский стационар под
контролем педиатра).
Аллергенспецифическая иммунотерапия.
Местное лечение
Обезболивание слизистой оболочки полости рта для устранения болевых ощущений при обработке полости рта и приеме пищи:
-10% взвесь бензокаина в персиковом масле;
-лидокаин + хлоргексидин (гель лидохлор)
Антисептическая обработка и очищение полости рта от фибринозного и некротического налета: -растворы перманганата калия 1:5000, мирамистина, хлоргексидина; -протеолитические ферменты [трипсин, химотрипсин, трипсин + химотрипсин(химопсин).
Противовоспалительные (кортикостероидные) мази в целях устранения воспаления. аллергических реакций и десенсибилизирующего действия:
-флуоцинолона ацетонид (флуцинар); -флуметазон + салициловая кислота (лоринден А).
Кератопластические средства, способствующие эпителизации и регенерации: -масло витаон; -масло семян шиповника:
-масло облепихи; -солкосерил (желе, мазь);
-солкосерил дентальная адгезивная паста.
Физиотерапевтическое лечение:
-лучи гелий-неонового лазера (стимуляция обменных процессов).
При присоединении вторичной инфекции местно на слизистую оболочку губ антибактериальные мази: -гидрокортизон + окситетрациклин (оксикорт, гиоксизон):
-флуметазон + салициловая кислота (лоринден С); -флуоцинолона ацетонид (флуцинар).
ПРОГНОЗ
При своевременном устранении аллергена и проведении адекватных мероприятий прогноз благоприятный. При развитии анафилактического шока и отека Квинке могут возникнуть остановка дыхания и острая сердечная недостаточность.
Многоформная экссудативная эритема
ОПРЕДЕЛЕНИЕ
Острое, рецидивирующее заболевание кожи и слизистых оболочек.
КОДПО МКБ-С-3
L51. Эритема многоформная.
- L51.0. Небуллезная эритема многоформная. L51.0X. Проявления в полости рта.
ЭПИДЕМИОЛОГИЯ
У детей младше 5 лет заболевание, как правило, не встречается. Болеют чаще школьники и подростки.
ПРОФИЛАКТИКА
Санация организма, закаливание, исключение аллергена.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
в 1860 г. впервые описано заболевание под названием «многоформная экссудативная эритема», к которой со временем стали относить клинически сходные высыпания, развивающиеся одинаково как идиопатически, так и симптоматически.
336
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
В настоящее время многоформную экссудативную эритему рассматривают как остропротекающее, часто рецидивирующее заболевание, характеризующееся полиморфными высыпаниями на коже и слизистых оболочках, склонное к рецидивам преимущественно в осенне-весенний период.
Не подвергая сомнению роль лекарственных средств как одной из возможных причин развития многоформной экссудативной эритемы, большинство исследователей считают, что достаточно часто в основе заболевания лежит аллергическое состояние, развивающееся на фоне длительно существующих очагов хронического воспаления и/или перенесенных острых (чаще инфекционных) заболеваний. В последнее время все чаще появляются сообщения, указывающие на существенное значение многих инфекций, в частности вирусных, в возникновении многоформной экссудативной эритемы. Особую роль при этом отводят вирусу простого герпеса. Вместе с тем описаны случаи, связывающие развитие кожного процесса с аденовирусной инфекцией, мононуклеозом. вирусом Коксаки, микоплазмозом и гистоплазмозом. В связи с этим некоторые отечественные авторы предлагают называть идиопатическую форму инфекционно-аллергической, а симптоматическую — токсико-аллергической. При этом большое значение придают бактериальной аллергии, так как у многих больных наблюдается сенсибилизация к стрептококку и стафилококку.
Впервые на связь многоформной экссудативной эритемы с вирусом простого герпеса указал в 1933 г. Е. Urbach. В дальнейшем это подтвердилось результатами многочисленных клинических наблюдений. Имеющиеся данные указывают, что в 30% герпес-ассоциированных случаев причиной развития многоформной экссудативной эритемы является вирус простого герпеса типа 1. в остальных - типа 2. Со временем для обозначения данной формы многоформной экссудативной эритемы стали применять название «герпес-ассоциированная мультнформная эритема». Этиологическими факторами токсико-аллергической формы заболевания чаще всего являются лекарственные средства, в первую очередь сульфаниламиды, барбитураты, тетрациклин, анестетики.
КЛИНИЧЕСКАЯ КАРТИНА
Инфекционно-аллергигеская форма. Заболевание начинается остро, температура тела повышается до 38-39 °С, появляются недомогание, головная боль, боли в горле, мышцах и суставах.
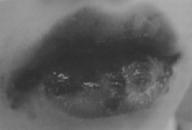
Через 1-2 сут на этом фоне появляются высыпания на коже, слизистой оболочке полости рта и красной кайме губ. Следует отметить, что слизистая ободочка полости рта поражается приблизительно у трети больных, изолированное поражение слизистой оболочки полости рта наблюдают примерно у 7% больных. На кожных покровах заболевание проявляется возникновением полиморфных высыпаний, которые локализуются на тыльной поверхности кистей и стоп, на коже предплечий, голеней, лица. Появляются синюшно-красные пятна округлых очертаний (кокарды). На поверхности папул могут возникать пузыри с серозным или геморрагическим содержимым. При засыхании содержимого и покрышек пузырей, появившихся в центре элементов, возникают темные корочки (рис. 31-9).
Тяжесть заболевания в основном обусловлена поражением слизистой оболочки полости рта. Процесс чаще локализуется на губах, дне полости рта, преддверии полости рта, на щеках и нёбе.
Первый признак заболевания в полости рта — внезапное появление разлитой эритемы. Спустя 1-2 сут на этом фоне образуются пузырьки, пузыри разных размеров, которые быстро лопаются. Возникают очень болезненные эрозии, сливающиеся между собой в обширные эрозивные поверхности. Эрозии покрываются налетом фибрина, при снятии которого обнажается кровоточащая поверхность. По краю эрозий после вскрытия пузырей можно видеть обрывки эпителия серо-белого цвета. Симптом Никольского отрицательный.
На поверхности эрозий, расположенных на красной кайме губ, образуются кровянистые массивные корки, которые затрудняют открывание рта. в результате чего дети отказываются от еды. Это ослабляет и истощает организм ребенка. При присоединении вторичной инфекции корки на губах приобретают желтокоричневый цвет.
Рис. 31-9. Многоформная экссудативная эритема.
Токсико-аллергическая форма. Обычно развитию этой формы предшествуют общие симптомы. Для этой формы заболевания не свойствена сезонность рецидивов. Высыпания могут иметь распространенный характер.
Слизистая оболочка полости рта служит наиболее частой локализацией высыпаний при фиксированной разновидности токсико-аллергической формы, причиной которой обычно выступает повышенная чувствительность к медикаментам.
При распространенном поражении полости рта вследствие резкой болезненности. обильного отделяемого с поверхности эрозий, слюнотечения затруднена речь, невозможен прием даже жидкой пищи, что приводит к резкому истощению организма ребенка. Плохое гигиеническое состояние полости рта. кариозные зубы, воспаление десневого края отягощают процесс.
Заболевание продолжается в среднем 2-4 нед и очень тяжело переносится детьми. Рубцы после заживления эрозий не образуются.
ДИАГНОСТИКА
Диагностика основана на данных:
клинической картины (сочетанное поражение слизистой оболочки полости рта и кожи тела);
иммунологических методов исследования (бласттрансформации лимфоцитов);
кожно-аллергических проб:
цитологического исследования - соскоба с поверхности эрозий (неспецифический воспалительный процесс).
337
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
Дифференциальная диагностика
Дифференцируют многоформную экссудативную эритему с острым герпетическим стоматитом, медикаментозным стоматитом, у подростков - с истинной пузырчаткой.
Синдром Стивенса-Джонсона
ОПРЕДЕЛЕНИЕ
Тяжелая форма многоформной экссудативной эритемы, характеризующаяся высыпаниями на коже, поражением слизистой оболочки полости рта, глаз в аиле конъюнктивита, кератита и половых органов в виде уретрита и вульвовагинита.
КОД ПО МКБ-С-3
L51.1. Буллезная эритема многоформная (в том числе Синдром СтивенсаДжонсона). -L51.1X. Проявления в полости рта.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Синдром назван по имени американских педиатров Стивенса и Джонсона, впервые описавших его у двух детей в 1922 г. По мнению большинства современных авторов, этот синдром является тяжелой формой многоформной экссудативной эритемы и выступает проявлением гиперергической реакции организма в ответ на введение какоголибо чужеродного агента. Наиболее часто синдром Стивенса-Джонсона связан с применением и непереносимостью сульфаниламидных препаратов, производных салициловой кислоты, пиразолона. антибиотиков.
КЛИНИЧЕСКАЯ КАРТИНА
Заболевание начинается с очень высокой температуры (39-40 С), которая медленно снижается и в течение некоторого времени остается субфебрильной. Резко выражены симптомы.
Высыпания появляются на большинстве слизистых оболочек и коже. Слизистая оболочка полости рта. языка, губ отечна, имеются пузыри. эрозии. Вследствие обширности поражения слизистой оболочки полости рта прием пищи становится невозможным. Губы покрываются толстыми кровянисто-гнойными корками. Поражаются также конъюнктивы глаз, кожа век резко отечна, покрыта пузырями и корками. Кератит и панофтальмит в тяжелых случаях могут привести к слепоте. Часто возникают носовые кровотечения. Нарушаются функции ЖКТ; иногда отмечают сопутствующие заболевания: пневмонию, бронхит и др. Характерны высыпания на коже в виде бляшек красного цвета, крупных пузырей; симптом Никольского часто положительный. Описаны летальные случаи заболевания в результате поражения ЦНС и развития коматозного состояния.
ДИАГНОСТИКА
См. «Многоформная экссудативная эритема».
Дифференциальная диагностика
Дифференцировать синдром Стивенса-Джонсона следует от острого герпетического стоматита, медикаментозного стоматита, у подростков - от истинной пузырчатки, синдрома Лайелла (обширное отслоение эпидермиса).
ЛЕЧЕНИЕ МНОГОФОРМНОЙ ЗКССУДАТИВНОЙ ЭРИТЕМЫ И СИНДРОМА СТИВЕНСА ДЖОНСОНА Цели лечения
Лечение должно быть направлено на ликвидацию данного обострения и заживление очагов поражения, а также на выявление у больного ребенка основного заболевания (очагов хронической инфекции). Лечение проводят в детской многопрофильной клинике.
Показания к госпитализации: госпитализация показана при тяжелых формах многоформной экссудативной эритемы, всегда при синдроме Стивенса-Джонсона.
Схема оказания лечебной помощи при синдроме Стивенса-Джонсона и многоформной экссудативной эритеме.
Общее лечение
Санация полости рта и ликвидация очагов хронической инфекции.
Противовоспалительная терапия (салицилат натрия в возрастной дозе 4 раза в сутки).
Десенсибилизирующая терапия:
-хлоропирамин (супрастин), клемастин (тавегил), хифенадин (фенкарол) — в возрастной дозе 3 раза в сутки; -лоратадин (кларитин), фексофенадин (телфаст), лоратадин (кларотади4) - в возрастной дозе 1 раз в сутки; -гистаглобулин (гистамин + иммуноглобулин человека нормальный) - по 1,2,3 мл на курс 4-10 инъекций.
Дезинтоксикационная терапия (тиосульфат натрия 30% — 10 мл для внутривенного введения).
Витамины группы В и С (никотиновая кислота, аскорбиновая кислота).
Антибактериальная терапия (при присоединении вторичной инфекции).
Глококортикоидные средства в тяжелых случаях:
-дексаметазон; -преднизолон.
Диета с исключением аллергенов, не раздражающая, способствующая повышению резистентности организма.
Местное лечение
См. «Медикаментозный стоматит».
ПРОГНОЗ
Благоприятный, но возможны рецидивы; при синдроме Стивенса-Джонсона - очень серьезный.
338
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
Глава 32
Заболевания губ и языка
БОЛЕЗНИ ГУБ
Хейлиты
ОПРЕДЕЛЕНИЕ
Хейлит - воспаление красной каймы слизистой оболочки и кожи губ.
КОД ПО МКБ-10
К 13.0. Болезни губ.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причины хейлитов: микроорганизмы, травма, аллергическая реакция, врожденная аномалия строения малых слюнных желез, эмоциональные стрессы, атонические дерматиты, нарушение функции щитовидной железы, гиповитаминоз.
Реакция на одни и те же раздражители в разном возрасте различается в зависимости от морфологических, функциональных свойств и зрелости тканей губ. Покровные ткани губ представлены родственными по происхождению и морфологии, но различными по реакции на внешние раздражители и способы поддержания гомеостаза кожей, красной каймой и слизистой оболочкой. Кожа лица (в том числе и губ) открыта воздействию многих переменчивых внешних факторов: высушиванию, влажности, температурным колебаниям, солнечным лучам и др. Физиологическими условиями для слизистой оболочки полости рта являются постоянная влажность и тепло (температура около 37 С).
Для поддержания гомеостаза покровных тканей губ и их адекватной реакции на внешние условия очень важно, чтобы в покое губы были сомкнуты, а стереотипное смыкание губ происходило по линии перехода красной каймы в слизистую оболочку (зона Клейна). Если ребенок дышит ртом, не смыкает губы или смыкает неправильно, часть слизистой оболочки губ оказывается как бы отвернутой кнаружи.
Защитная функция кожи и слизистой оболочки полости рта осуществляется за счет эпителиального барьера, ограждающего подлежащую соединительную ткань от воздействия окружающей среды, а также за счет «поверхностных мантий»: у кожи - водно-жировой, у слизистой оболочки полости рта - слизи и слюны.
Эпителий красной каймы губ и особенно слоистой оболочки полости рта обладает более низкими защитными свойствами по сравнению с кожей губ. Это связано с отсутствием слоя ороговевших клеток, пигмента, защищающего от солнечных лучей. Однако полость рта. в частности слизистая оболочка, хорошо увлажнены слюной, обладающей у здоровых людей высокой степенью бактерицидности за счет содержащихся в ней гуморальных факторов иммунитета.
Слизистая оболочка полости рта обладает защитным свойством перистальтики, обусловливающей перемещение и выведение скоплений слизи, микроорганизмов и чужеродных веществ. По сравнению с кожей слизистая оболочка ротовой полости имеет менее выраженные барьерные свойства. Однако ее способность к регенерации и фагоцитозу хорошо развита. Применяемые в лечебных целях красители (метиленовый синий и др.) на коже туб сохраняются долго, а на слизистой оболочке быстро исчезают вследствие активного фагоцитоза. Заживление и эпителизация раневых поверхностей, элементов высыпаний происходит на слизистой оболочке быстрее, чем на коже, несмотря на более низкие барьерные свойства.
Защитная функция кожи и слизистой оболочки полости рта хорошо выражена у взрослых здоровых людей, а в детском возрасте находится в стадии формирования. Бактерицидные свойства слюны у детей также находятся в стадии формирования, особенно в период раннего детского возраста (до 3 лет). В более старшем возрасте (4-12 лет) защитные функции эпителиального покрова еще не полностью обособлены, но уже функционируют более локализована.
В патогенезе хейлитов, как и в поддержании гомеостаза, участвует группа «обменных» функций кожи и слизистой оболочки рта, например, высокая активность кожи и слизистой оболочки к всасыванию различных веществ с поверхности. В детском возрасте эта способность очень высока. Именно поэтому у детей ограничено применение мазей и лекарственных средств, содержащих гормоны и другие биологически активные вещества. Это приводит к необходимости изменения тактики лечения хейлита в детском возрасте в отличие от взрослых.
ЭПИДЕМИОЛОГИЯ
Хейлит встречается во всех регионах мира, у лиц обоих полов и в разных возрастных группах. Заболеваемость, по данным различных авторов, колеблется oт 6 до 15 на 10000 населения. По данным популяционных исследований, клинические проявления хейлита выявляют у практически здоровых детей. Хейлит возникает также при разнообразной соматической патологии: ЖКТ, гепатобилиарной, эндокринной, сердечно-сосудистой и дыхательной систем, при некоторых дерматозах. ВИЧ-инфекции и других заболеваниях. Симптомы поражения при этом могут быть одинаковыми при различной патологии. Это позволяет предположить отсутствие специфичности клинической картины при поражении губ и общность элементов патогенеза различных форм хейлита.
КЛАССИФИКАЦИЯ
Попытки систематизировать заболевания губ неоднократно предпринимались отечественными и зарубежными исследователями. Однако не существует общепринятой классификации, что можно объяснить многообразием клинических проявлений хейлита, обусловленных особенностями строения губ, воздействием на них различных экзогенных и эндогенных факторов, а также недостаточно полным изучением этиологии и патогенеза. Классификацию заболеваний губ, предложенную Г.Д. Савкиной (1965). и классификацию АЛ. Машкелейссона и С.А. Кутина (1984), разработанную для взрослых, в детской стоматологии применяют ограниченно. Ни одна из них не учитывает возрастные морфофункциональные особенности тканей губ у детей. Классификация хронических форм
339
Generated by Foxit PDF Creator © Foxit Software
http://www.foxitsoftware.com For evaluation only.
xeйлитa, предложенная О.П. Максимовой, учитывает вид патологического процесса, его локализацию, характер клинического течения и этиологию, однако традиционно ориентирована на характер смыкания губ.
Классификация хронических форм хейлита по О.П. Максимовой:
эксфолиативный хронический хейлит (в ранних стадиях «метеорологический» - сухость губ) обусловлен неполным или неправильным смыканием губ (приводящим к нарушению их архитектоники);
грандулярный хронический хейлит — результат неполного или неправильного смыкания губ и снижения резистентности к микрофлоре;
стрептококковый хронический ангулярный хейлит обусловлен снижением мышечного тонуса углов рта и угнетением иммунологической реактивности:
микотический хронический ангулярный хейлит формируется при снижении мышечного тонуса углов рта и
уменьшения резистентности к грибковой инфекции:
экзематозный хронический хейлит на фоне нейродермита, который сопровождается неполным или неправильным смыканием губ;
гранулематозный хронический хейлит Мелькерссона-Розенталя (предполагается наличие аллергического
генеза).
В опубликованной работе G. Laskaris выделяют следующие заболевания губ у детей и подростков:
эксфолиативный хейлит;
контактный хейлит (в результате аллергического, химического контакта);
хейлит при облизывании губ:
гландулярный хейлит:
гранулематозный хейлит (хейлит Мишера);
ангулярный хейлит;
срединная трещина губ.
Приведенные классификации свидетельствуют о том, что они основаны на разных методических подходах к выделению форм хейлита даже в пределах одной классификации. Например, одна форма может быть выделена на основании этиологического фактора (хейлит при облизывании губ, актинический хейлит, стрептококковый хейлит), другая - на основании места поражения тканей (ангулярный хейлит, гландулярный хейлит), третья - по патоморфологическому принципу (эксфолиативный хейлит, хроническая трещина) и т.д. Это частично связано с недостаточной изученностью этиологических факторов и патогенетических механизмов разных клинических форм хейлита у взрослых и детей.
JI.H. Горбатова (2001), основываясь на многолетнем опыте обследования и лечения детей с заболеваниями губ, а также на материалах эпидемиологических исследований, предложила развернутую классификацию, в соответствии с которой выделяют следующие формы хейлита у детей и подростков.
По этиологическому фактору:
-связанные с местными этиологическими факторами (травматические; механическая, химическая, термическая, лучевая, нарушение функции дыхания, патология прикуса и т.д.);
-связанные с общими изменениями в организме или встречающиеся при соматических заболеваниях (синдром эндогенной интоксикации, иммунные дисбалансы, гиповитаминозы, аллергодерматозы, соматические заболевания);
- неясной этиологии.
По клиническому течению:
-острые (при инфекционных заболеваниях: острых респираторных заболеваниях. остром герпетическом стоматите, гриппе, детских инфекционных заболеваниях, травмах и др.);
-хронические (стадии обострения, ремиссии, перманентное течение).По локализации:
-кожные проявления; -изменения в области углов рта;
-изменения красной каймы (наружная часть красной каймы, зона смыкания губ - зона Клейна); - изменения слизистой оболочки губ; -сочетанные поражения.
По патоморфологическим изменениям:
-с образованием первичных элементов (воспаление, пялю, узелок (папула), узел, бугорок, пузырь, гнойничок, киста, волдырь, абсцесс).
-с образованием вторичных элементов (эрозия, афта, язва, трещина, рубец, налет, чешуйка, корка, атрофия, опухоль, лихенификация и др.).
По международной классификации болезней 10-го пересмотра (МКБ-10) выделяют следующие болезни губ:
К13.00. Ангулярный хейлит, ангулярный хейлоз, трещина спайки губ (заеда).
К13.01. Хейлит гландулярный апостематозный.
К13.02. Хейлит эксфолиативный.
К13.08. Другие уточненные болезни губ.
К13.1. Прикусывание щеки и губ.
Ангулярный хейлит
Синонимы
Ангулярный хейлоз.
Трещина спайки губ (заеда).
ОПРЕДЕЛЕНИЕ
Ангулярный хейлит, или заеда, - распространенное воспалительное заболевание углов рта у детей разного возраста, но чаще всего от 4 до 10 лет.
КОД ПО МКБ-10
К13.00. Ангулярный хейлит.
340
