Лекция 7 Местная анестезия
Местная анестезия – это медикаментозное воздействие на различные отделы ПНС с целью прекращения проведения афферентных и эфферентных нервных импульсов.
Варианты местных анестезий определяются тем, на какой отдел ПНС направлено действие того или иного анестетика. При местной анестезии сознание, подкорковые структуры, ЦНС практически не под воздействием анестетика. Все руководящие центры головного и продолговатого мозга находятся в благоприятном (незаторможенном) состоянии. Пациент находится в сознании, всё воспринимает и все функции регулирует сам. Это плюсы местной анестезии.
Терминальная анестезия. ПНС на периферии представлена нервными окончаниями. Нервные окончания находятся под покровными тканями (под кожей, под слизистыми оболочками). Т.к. нервное окончание по латыни – terminalis, поэтому анестезия называется терминальной. В этом случае анестетик воздействует на поверхность кожи или слизистой и на окончания, расположенные в них.
Инфильтрационная анестезия. От терминалей идут нервные волокна. Они представляют собой мельчайшие и мелкие нервы, которые сливаются в более крупные нервные волокна (средние). Воздействие анестетика на нервные окончания и мелкие и средние нервы называется инфильтрационной анестезией.
Проводниковая анестезия. Средние нервы сливаются в крупные проводники, нервные стволы. Они являются проводниками, поэтому анестезия – проводниковая.
Эпидуральная анестезия. Крупные проводники сливаются в корешки спинного мозга. Анестетик действует на корешки СМ, но не проникает через dura mater, поэтому анестезия называется эпи- или перидуральной.
Спинальная/субдуральная анестезия – это воздействие анестетика на вещество (ткань) спинного мозга.
Региональная анестезия – это воздействие на нервные окончания, мелкие, средние и крупные нервы (1 – 3 этап). Региональная анестезия нижней конечности проводится путём пункции бедренной артерии и введения анестетика. В считанные 7 – 11 с анестетиком будут пропитаны все ткани ноги, а также проводники. После – сразу накладывается жгут. Региональная анестезия может быть внутриартериальной, внутривенной и внутрикостной.
Виды местных анестезий.
Терминальная анестезия (поверхностная)
Местные анестетики (новокаин, дикаин, лидокаин, тримекаин, анестезин, пиромекаин) соприкасаются с поверхностью слизистой оболочки. Дикаин – самый активный поверхностный анестетик, лучше впитывается поверхностью и воздействует на терминали и мелкие нервные клетки. Применяется в концентрации от 0,1 % до 1%. Дикаин наносят на поверхность пульверизатором, разбрызгивают из шприца с тонкой иглой, закапывают в глаз пипеткой (1%-ый р-р). При этом глаз на 1,5 – 3 ч теряет чувствительность. Дикаин – очень мощный и эффективный анестетик, но он слишком быстро всасывается, вызывает рефлекторную остановку сердца и дыхания. Кроме дикаина, применяют другие поверхностные анестетики – лидокаин (2%, 5%, 10%), новокаин (10%).
Применение:
Небольшие операции и диагностические процедуры на глазу.
Эндоскопические исследования (фиброгастроскопия, фибробронхоскопия). Методом пульверизатора разбрызгивают на слизистую ротоглотки.
Болезненные диагностические и лечебные процедуры в урологической практике.
Поверхностные анестетики через кожу не всасываются, только через слизистые оболочки!
Инфильтрационная анестезия
Анестетиком пропитываются мягкие ткани.
Существует несколько вариантов инфильтрационной анестезии.
Местная инфильтрационная анестезия по Брауну. В зону будущей операции (по линии будущего разреза) из четырёх точек иглой во все направления вводят анестетик.
Данный вид анестезии применяли в XIX – начале XX вв. В качестве анестетика использовали кокаин (1-2%). В начале XX в. стали применять новокаин (1-2%). Объём введения не превышал 200 мл (100 -150 мл), т.к. большая доза анестетика вызывает общий эффект в виде сильного головокружения, обморочного состояния, вплоть до коллапса.
Местная инфильтрационная анестезия по Вишневскому (метод тугого ползучего инфильтрата с учётом футлярного строения тканей). Преимущества данного метода заключаются в увеличении времени действия анестетика и снижении всасывания. Производят послойную инфильтрацию новокаином.
Сначала инфильтрируется кожа. Для этого используют тонкую иглу. Новокаин вводится интрадермально и в результате в месте будущего разреза образуется «лимонная корочка».

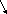


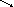







|
|
2) Затем берут толстую широкопросветную иглу и вводят 100 -120 мл новокаина в подкожную жировую клетчатку. Образуется инфильтрат ещё больших размеров на всю толщу подкожной клетчатки. Только после этого делают разрез скальпелем.
3) Под апоневроз вводят 40 – 60 мл 0,25% новокаина, после чего апоневроз вскрывают и раздвигают его края.
4) Затем 40 – 60 мл новокаина вводят в мышцы, вызывая их расслоение. После надсечения перимизия мышцы расслаиваются.
5) Брюшину берут пинцетом или зажимом. Затем: по Вишневскому – сначала вводят анестетик, а после – рассекают брюшину. В настоящее время делают наоборот: брюшину зажимают зажимом и рассекают, а затем со стороны брюшины вводят 40 – 60 мл 0,25% новокаина.
Таким образом, на среднюю операцию (например, аппендэктомию, грыжесечение) требуется 400 – 500 мл 0,25% новокаина. Максимальный объём новокаина, который можно ввести во время операции, равен 1500 мл.
Региональная анестезия.
Внутриартериальная. В крупный магистральный сосуд вводится анестетик (чаще концентрированный 2 – 5%-й р-р лидокаина или его аналоги – тримекаин, совкаин). Вводится быстро, струйно, на 10 – 12-ой секунде накладывается жгут. Снимают его только после операции.
Внутривенная (между жгутами). Выше и ниже места операции накладываются жгуты в виде резиновых лент. Сила сдавления > 40 мм Т.ст. Вены вздуваются, и в этот момент производится пункция вены. Вводят 15-25 мл 2% лидокаина и дополнительно вещество, которое проталкивает лидокаин ретроградно (так называемый «толкач», в качестве которого используют физиологический раствор, многосолевой раствор, полиглюкин; вводят 80 – 120 мл). «Толкач» дополнительно растворяет анестетик и проталкивает его в мелкие вены, венулы, капилляры, а из капилляров - в ткани. Происходит пропитывание всех тканей: мышц, фасций, подкожной клетчатки, нервов, сосудов. После операции снимаются жгуты, и анестезия мгновенно исчезает.
Внутрикостная. Выше и ниже места операции накладываются жгуты. В кость производится пункция толстой иглой (1,5 – 2 мм); вводится 20 – 30 мл лидокаина или тримекаина и 100 – 200 мл проталкивающего раствора («толкач») – физиологического раствора или полиглюкина. Анестетик ретроградно по сосудам поступает к тканям. Местная внутрикостная анестезия исчезает через 40 -60 мин., максимум – через 1,5 ч.
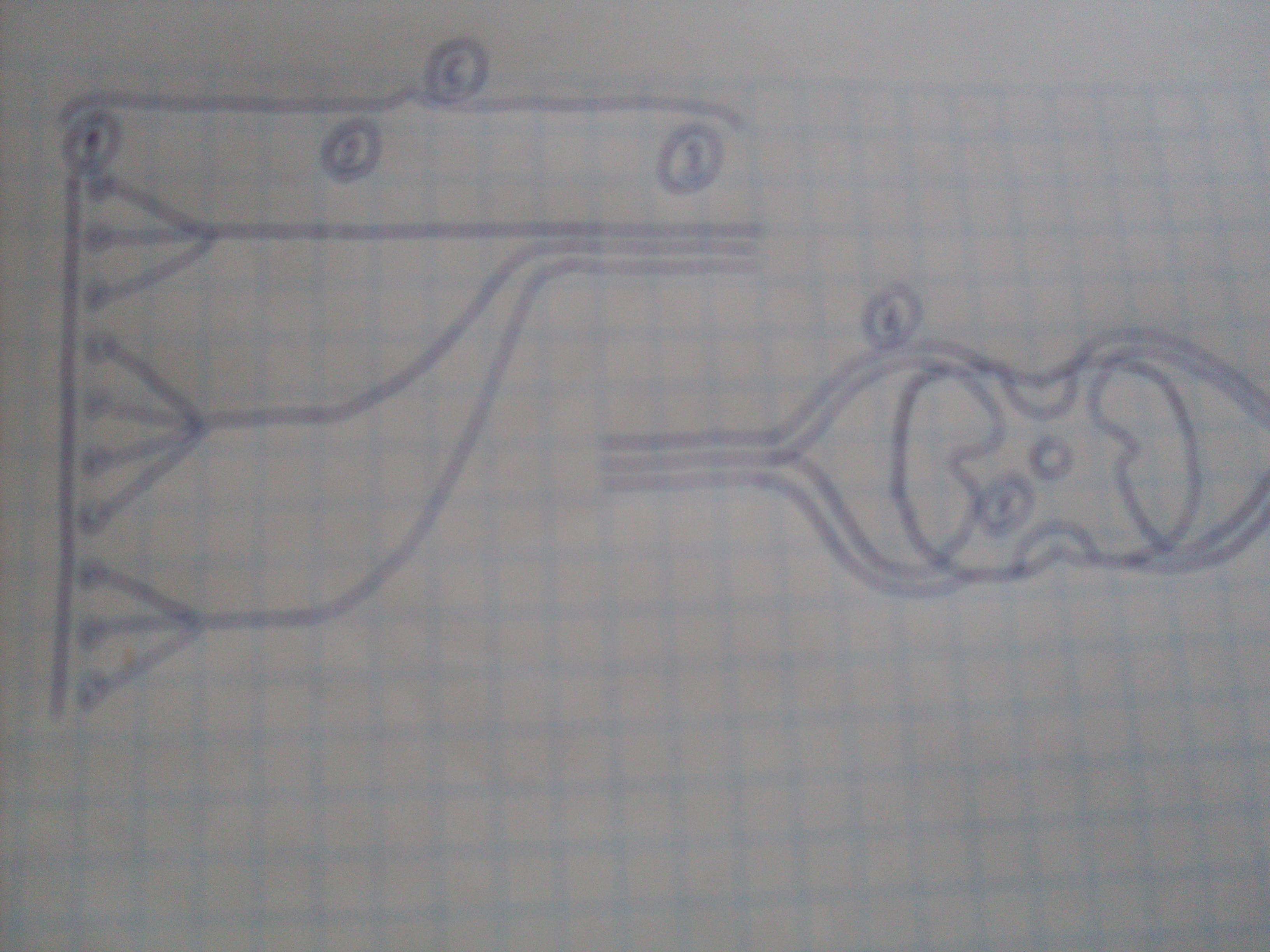
IV. Проводниковая анестезия. При проводниковой анестезии нижней конечности анестетики воздействуют на седалищный и бедренный нервы. Пациента укладывают лицом вниз, обрабатывают операционное поле, выполняют местную анестезию кожи. Берут большую широкопросветную иглу, вводят 2-3 мл новокаина в подкожную клетчатку. Затем продвигаются по направлению к седалищному нерву и вводят по 2 – 5 мл новокаина.
А) Периневрально (вокруг нерва) вводят 10 - 15 мл 1%-го лидокаина (вызывая потерю чувствительности на 1,5 – 2 ч.);
Б) Эндоневрально (в толщу нерва) – 0,5 – 1,0 мл лидокаина (анестезия длится 3 – 4 ч.).
После этого пациента переворачивают лицом вверх и те же манипуляции производят с бедренным нервом. Кожу, подкожную жировую клетчатку обкалывают новокаином, а нерв – лидокаином.
|
|
Бедренный нерв Седалищный нерв Бедренная кость
Эпидуральная анестезия – доставка анестетика в эпидуральное пространство. Пациент располагается на операционном столе сидя и максимально согнувшись, либо лёжа и максимально свернувшись, чтобы спина была согнута «колесом». Обрабатывается операционное поле, производится местная анестезия кожи и подкожной жировой клетчатки (тонкой иглой). Затем берется толстая игла диаметром 2 – 3 мм со скосом 75 – 80 º, в которую вставляется мандрен, и этой иглой прокалывается кожа, гиподерма и межостистая связка, расположенная между остистыми отростками позвонков.
Как только конец иголки выходит из связки, возникает ощущение провала, т.е. иголка начинает двигаться свободно. После этого нужно проколоть одну плёнку – эндоралис, и игла попадает в перидуральное пространство, заполненное клетчаткой. При удалении мандрена из иголки ничего не должно потечь. Вводится пробная доза местного анестетика (5 – 6 мл) – лидокаина, тримекаина, маркаина. Когда у пациента появляется чувство онемения, вводят основной объём – 15 – 20 мл анестетика. Через 1 -2 мин наступает полная анестезия нижней половины туловища. Основной объём анестетика заполняет всё эпидуральное пространство. Продолжительность такой анестезии – 1,5 – 2 ч. Если через широкопросветную иглу ввести катетер (d=1 мм), по которому в течение операции будет вводиться анестетик, то продолжительность операции увеличивается до 3 – 4 ч.
Перидуральную анестезию можно проводить с 5 – 6 грудного позвонка до 5 поясничного.
Спинальная анестезия. Проводится также как и эпидуральная, но на уровне 10 грудного – 2 поясничного позвонков. После преодоления межостистой связки делают два прокола: прокалывают эндоралис и dura mater. После удаления мандрена должны появиться капли ликвора – спинномозговой жидкости. Эти капли собирают и смешивают с анестетиком, затем этот анестетик вводят пациенту. Пробная доза анестетика при спинальной анестезии – 1 мл, основной объём – 5-6 мл (до 8-10 мл) лидокаина.