
Лекции педиатрия
.pdf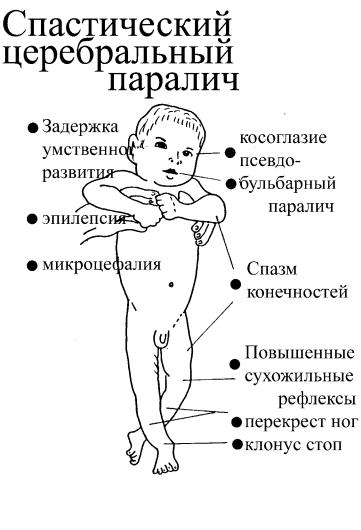
Жалобы: родители всегда предъявляют жалобы на ригидные, скованные напряженные конечности у детей и запаздывание формирования грубых и рафинированных (тонких) моторных навыков.
Наибольшее диагностическое значение имеет неврологическое исследование всех 4-х конечностей с определением мышечного тонуса (выявляется гипертонус) и сухожильных рефлексов (гиперрефлексия). Такое исследование позволяет определить распределение спастичности мышц
(спастических параличей и парезов).
-Паралич – расстройство (парез – неполное расстройство) двигательной функции в виде отсутствия произвольных движений мышц вследствие нарушения их иннервации центрального происхождения (повреждение локализовано в головном, реже спинном мозгу), или периферического происхождения (повреждены двигательные нейроны спинного мозга).
По локализации параличи и парезы конечностей подразделяются на следующие типы.
-Моноплегия – всего одна конечность поражена параличом (парезом).
-Параплегия – 2 конечности, всегда нижние
-Гемиплегия – одна сторона тела поражена. При гемиплегии поражение в верхней конечности (руке) всегда более выражена, чем в нижней.
-Триплегия – 3 конечности поражены;
81
- Квадриплегия или тетраплегия – 4 конечности поражены. Варианты квадриплегии:
а) диплегия: спастичность выражена больше в нижних конечностях (ногах);
б) двойная гемиплегия – спастичность больше в обеих руках, чем в ногах. В случаях, когда существенная спастичность мышц и мышечные
контрактуры определяется в нижних конечностях наблюдаются закономерно:
-спастический перекрест ног
-положительный клонус стопы (см. неврологическое обследование)
По степени двигательных дисфункций больные, пораженные детским спастическим церебральным параличом, подразделяются на пациентов:
-без ограничений двигательной активности;
-с различными видами ограничений, вплоть до обездвиженности. Кроме того, основному заболеванию часто сопутствуют и другие
неврологические заболевания и синдромы:
-эпилепсия (рецидивирующий судорожный синдром)
-косоглазие
-псевдобульбарный паралич (спазм мышц, иннервируемых 9,10,11,12 черепно-мозговыми нервами)
-микроцефалия.
Прогноз. Возникнув в первые месяцы жизни заболевание не прогрессирует, хотя прогноз для выздоровления почти наверняка неблагоприятен. Тяжелые формы ухудшают прогноз для жизни.
Болезнь Верднига – Гоффманна – заболевание детей раннего возраста аутосомно-рецессивной природы и характеризуется прогрессирующей атрофией клеток переднего рога спинного мозга. Болезнь Верднига – Гоффманна – типичный представитель заболеваний, формирующих синдром вялого, «складывающего» ребенка.
82
Жалобы. Родители всегда предъявляют жалобы на замедление моторного развития. Очень часто можно выявить указания на поздние и вялые внутриутробные шевеления плода (обычно они начинают ощущаются беременной женщиной в сроке гестации 20-24 недели, и повторяются до 10 раз в сутки и более). Анализ родословных не выявляет обычно заболеваний у родителей и родственников «по вертикали», но могут болеть сибсы (братья и сестры больного).
Слабый крик и многократные респираторные инфекции дополняют жалобы на слабость дыхательной мускулатуры, что может вести к потере функции самоочищения бронхов.
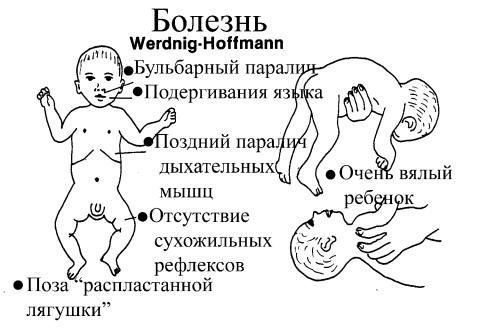
Объективное исследование младенца в первую очередь выявляет синдром “вялого” (floppy) ребенка. Для этого синдрома характерна тяжелая персистирующая (т.е. постоянно сохраняющаяся) мышечная гипотония, которую определяют по следующим признакам.
1.Поза “лягушки” (или распластанная позиция больного ребенка). Этот признак показывает гипотонию конечностей.
2.Изогнутый корпус тела и свисающие голова и конечности в
положении младенца лежа на ладони исследователя. Этот тест показывает гипотонию мышц туловища.
3.Запрокидывание головы. Когда лежащего на спине ребенка подтягивают за руки, то голова безвольно откидывается назад. Этот тест позволяет выявлять гипотонию шейных мышц.
Другие характерные симптомы позволяют отличить болезнь Верднига
– Гоффманна от других заболеваний, сопровождающихся синдромом “вялого” ребенка. Для болезни Верднига – Гоффманна характерны:
- отсутствие сухожильных рефлексов (важнейший признак!);
83
-истинный бульбарный паралич, слабый (бульбарный) крик и, важно, слабый кашель;
-подергивания (фастикуляции) языка. В клинике этот выглядит как червеобразные движения языка. Этот специфический (почти
патогномонический) признак отражает прогрессирующую денервацию языка;
-нормальное умственное развитие (улыбка, звуки) и нормальное движение глазами (дискредитирующий признак для целого ряда миатоний и миастений), которые сохраняются до конца жизни больных;
-поздний паралич дыхательной мускулатуры. Большинство детей погибают от прогрессирующего вялого паралича, который к 1-2 году жизни захватывает дыхательную мускулатуру.
Дополнительные лабораторные и инструментальные исследования в диагностике болезни Верднига – Гоффманна:
-нормальный уровень креатин-фосфокиназы (примерно 60 un/l). Креатин-фосфокиназы - специфический мышечный фермент, участвующий
вэнергетическом обмене мышц;
-нормальная скорость проведения нервного импульса по перифирическому нерву (то есть состояние периферических аксонов, то есть нервных стволов не изменено);
-электромиография выявляет отсутствие специфических потенциалов, характерных для работы клеток переднего рога спинного мозга (двигательного нейрона);
-биопсия мышц выявляет характерный паттерн перинатальной денервации – неврогенная дистрофия мышц ввиду отсутствия трофического действия двигательных нейронов.
Прогноз. Для выздоровления и жизни неблагоприятны.
Миодистрофия (мышечная дистрофия) Дюшена - самая частая причина прогрессирующей слабости мышц у детей. Заболевание это наследственное и передается как x-сцепленное, рецессивное. Оно развивается лишь у мальчиков в возрасте первых 5-ти лет жизни.
84
Характерные клинические признаки:
У большей части детей показатели психомоторного развития на первом году жизни нормальные. В некоторых случаях (нечасто) обнаруживается отставание в моторном развитии (грубые двигательные навыки, такие как сидение, вставание, ходьба запаздывают по срокам своего формирования). Последние указания могут свидетельствовать, что болезнь у части детей может развиться уже в периоде грудного детства.
Важнейшие симптомы:
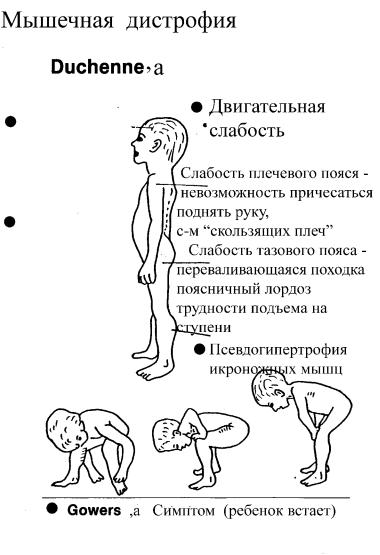
1.Симптомы слабости мышц плечевого пояса. Мальчику становится все труднее и труднее поднять руку к голове или причесаться. Признаком слабости плечевого пояса является симптом “скользящих” плеч. При попытке исследующего приподнять мальчика руками под его подмышки, голова ребенка “уходит” в плечи, плечи приподнимаются. Ребенок как бы проскальзывает сквозь руки экзаменующего (врача).
2.Симптомы слабости мышц тазового пояса. Ребенок имеет подчеркнутый поясничный лордоз. Отмечается затруднение при подъеме
85
по ступенькам и при подъеме с пола. Последний симптом носит название симптома Гаверса: ребенок встает с пола, придерживая ноги руками.
3. Псевдогипертрофия икроножных мышц. Этот признак можно отнести к высокоспецифическим, встречающимся только при данном заболевании (патогномоническим). Псевдогипертрофия всегда ассоциируется с дистрофией мышечных волокон, выявляемых при исследовании методом биопсии. Язык и мышцы верхних конечностей также могут подвергаться псевдогипертрофическим изменениям.
Другие диагностические признаки. Легкая степень задержки умственного развития присутствует во всех случаях болезни Дюшена. Кардиомиопатия (слабость сердечной мышцы) - также постоянная особенность больных и может вести их к смерти. Активность сывороточной креатинфосфокиназы повышается во много раз по сравнению с нормой (всегда выше 60 un/l). Биопсия мышц иногда имеет решающее значение окончательного диагноза.
Течение болезни постепенно прогрессирующее и пациенты теряют способность ходить к возрасту 12 лет. Смерть всегда наступает в течение следующих 5 лет из-за дыхательной недостаточности и тяжелой застойной недостаточности кровообращения.
Будет уместно добавить, что тяжелая мышечная слабость может развиться и при других заболеваниях, поэтому синдром миодистрофии не является редким. Так, при гипертиреоидизме (гиперфункции щитовидной железы) мышечная слабость ассоциируется с гипертрофией мышц. При гиперпаратиреоидизме (гиперфункции паращитовидных желез) увеличенное содержание кальция в плазме крови ведет к мышечной слабости и гипорефлексии (низким сухожильным рефлексам). Наконец, прием глюкокортикоидных гормонов для лечения некоторых заболеваний также приводит к мышечной слабости и мышечной дистрофии. Общей чертой перечисленных заболеваний является их эндокринная природа.
Ревматическая хорея является самой распространенной формой приобретенного синдрома хореи у детей. Ревматическая хорея - это неврологический симптомокомплекс ревматизма.
Ревматическая хорея развивается у детей, больных ревматизмом, преимущественно в школьном возрасте. Девочки и девушки более предрасположены к развитию заболевания, чем мальчики. Интересно, что хорея может рецидивировать во время беременности у женщин в более позднем
86
возрасте, казалось бы после длительного периода благополучия и «выздоровления» от ревматизма. Хорею могут сопровождать другие проявления ревматизма (сердечные, суставные, кожные и прочие другие).
Семиотика ревматической хореи состоит из характерных клинических находок. Главными из них являются следующие.
1.Хореитические (непроизвольные, быстрые, толчкообразные, порывистые, бессмысленно-суетящиеся и неритмичные) движения захватывают главным образом мускулатуру лица, туловища и дистальные сегменты конечностей. Движения усиливаются во время эмоционального напряжения (стресса), достигая характера «двигательной бури» и исчезают во сне. Подобные явления могут быть неправильно истолкованы раздраженными родителями или учителями, как плохое поведение, гримасничанье и т.п.
2.Эмоциональная лабильность. Больные производят характер нервных детей и могут страдать внезапными приступами плача без серьезных на то причин.
3.Гипотония. Ее степень варьирует. Дети обычно не могут самостоятельно есть и часто роняют предметы. В тяжелых случаях, гипотония ведет к невозможности ходить и симулирует острый паралич.
4.«Непослушный язык». Язык не может быть высунут больным изо рта на время превышающее несколько секунд.
5.Хореитическая кисть. Кисти вытянутых рук больных принимают непроизвольно положение сгибания в запястьях и разгибания пальцев. Симптом часто провоцируется при одевании (попытках застегивания пуговиц).
6.Симптом пронации. Предплечья и ладони непроизвольно разворачиваются кнаружи, когда ребенка просят охватить голову руками сверху.
7.Расслабляющие, встряхивающие движения кистями. Больной непроизвольно встряхивает кистями рук, как это бывает после долгого письма
ит.п.
Течение ревматической хореи в большинстве случаев благоприятное. Сначала симптомы нарастают в течение первых нескольких недель, затем постепенно угасают в течение нескольких месяцев. В некоторых случаях признаки заболевания могут существовать у ребенка в течение 1-2 лет. Рецидивы (то есть возвращение болезни), как уже указывалось выше, так же возможны.
87
Анатомо-физиологические особенности костномышечной системы и их клиническое значение.
Зубы и зубная формула.
Первые ядра окостенения в хрящевой ткани крупных костей появляются у эмбриона на 7-8-й неделе внутриутробного развития. Следовательно, с этого момента можно считать, что у эмбриона зарождаются кости скелета.
После рождения интенсивно увеличиваются размеры скелета, параллельно нарастает масса и длина тела. Скелет ребенка никак не может расцениваться как стабильная, закостеневшая структура. Чрезвычайно интенсивно протекают процессы перемоделирования костной ткани. Так, наряду с ростом костей в длину и ширину, большое значение имеет перестройка направления костных балок под влиянием гравитационного стимула, изменяющегося в своем направлении с возрастом ребенка. Если у плода и новорожденного кости имеют волокнистое строение, то к 3-4 годам – пластинчатое. На первом году жизни перемоделируется до 70% костной ткани, в то время как у взрослого всего 5%. Клиническое значение приведенных фактов состоит, вероятно, в том, что регенерация костей у детей происходит скорее по сравнению со взрослыми. Кроме того, волокнистое строение и особый по сравнению со взрослыми химический состав (пропорционально более значительное содержание воды и органических веществ в противовес минеральным) обусловливает большую эластичность и податливость костей у детей при переломах в ответ на сгибание или сдавление, меньшую их хрупкость. Надкостница, обеспечивающая трофическую функцию, так как через нее подводятся питающие сосуды к костям, у детей представляет более толстое образование, особенно внутренний ее слой, отчего переломы развиваются под надкостницей без смещения костных отломков (по детскому варианту по типу «зеленой ветки»).
88
 Рис. 1. Поднадкостничный винтообразный перелом большеберцовой кости (без смещения отломков).
Рис. 1. Поднадкостничный винтообразный перелом большеберцовой кости (без смещения отломков).
Значение состояния костной ткани и формирование скелета в жизни ребенка очень велико. По крайней мере 3 параметра, ассоциированных с костной тканью и родственной ей по биохимии зубным матриксом, участвуют в оценке биологического возраста ребенка.
Биологический возраст может быть оценен по:
5.росту ребенка
6.срокам формирования ядер окостенения
7.срокам прорезывания постоянных зубов.
Понятие об ядрах окостенения. В запястьях, чаще всего используемых для определения так называемого костного возраста ребенка после рождения, ядра окостенения появляются в строго определенной последовательности. К 6 месяцам формируется первое ядро, к году второе, затем каждый год до 9 лет по 1 ядру. Возможны индивидуальные колебания, но, как правило, ускоренное или замедленное их появление свидетельствует о замедлении или ускорении костного возраста по сравнению с паспортным и используется для диагностики заболеваний желез внутренней секреции.
Совпадение костного, ростового возраста и формулы постоянных зубов с паспортным возрастом говорит о нормальном биологическом развитии, и, если возраст психического развития также соответствует паспортному, говорят о гармоничном пропорциональном развитии ребенка. В противоположных случаях выносится заключение о замедленном, ускоренном, или диспропорциональном развитии.
Методы обследования и важнейшая семиотика поражений скелета.
При оценке состояния костной системы используют жалобы и дополнительный расспрос матери, а также объективные методы: осмотр,
89
пальпацию, иногда перкуссию и инструментальные (преимущественно,
рентгенологическое) исследования.
Жалобы.
Наиболее распространенной жалобой детей бывает боль. Чаще всего боли у детей носят посттравматический характер.
«Боли роста»- доброкачественные симптомы у детей 4-5 лет. Их происхождение до сих пор представляется неясным. Связывают с интенсивно растущей надкостницей и перераздражением нервных окончаний, находящихся в ней. Часто связаны с избыточной нагрузкой и вечерней двигательной ажитацией. Особенности ухода. «Боли роста» преодолеваются осторожным невниманием, при необходимости помогают тепловые процедуры и массаж.
Боли при плоскостопии возникают у детей в икроножных мышцах чаще в вечернее время после физической нагрузки. Нельзя забывать, что у детей первых 2 лет жизни существует «физиологическое» плоскостопие, которое лучше всего рассмотреть поставив ребенка на возвышение. Ступни выглядят плоскими (можно сделать мокрый отпечаток) из-за несформированности свода стопы, податливости ее связочного аппарата и обилия жировой клетчатки, которая выполняет свод стопы. Особенности ухода, направленные на формирование нормального свода стопы сводятся к ношению с самого раннего детства обуви с достаточно твердой подошвой и с невысоким каблуком. По рекомендации ортопеда может быть использовано ношение стельки-супинатора, поддерживающего внутреннюю часть свода стопы.
Наиболее прогностически серьезным симптомом боли являются ночные боли в костях, которые нередко сопровождаются сосудистыми пульсациями и ощущением сосудистого шума. Могут быть при остеосаркоме (злокачественной опухоли кости) или лейкемии (разрушение костной ткани происходит при инфильтрации ее лейкозными клетками). Особенности ухода – возвышенное положение облегчает симптом.
Большое диагностическое значение имеет сочетание боли и фиксированного положения конечности.
 Например, при гнойно-воспалительном остеоартрите тазобедренного сустава ребенок стремиться принять положение с согнутой и отведенной в тазобедренном суставе конечностью. Такое положение снимает напряжение капсулы сустава облегчает боль. Дальнейшее накопление
Например, при гнойно-воспалительном остеоартрите тазобедренного сустава ребенок стремиться принять положение с согнутой и отведенной в тазобедренном суставе конечностью. Такое положение снимает напряжение капсулы сустава облегчает боль. Дальнейшее накопление
90
