
баиров хирургия
.pdfГлава 25
ОСЛОЖНЕННЫЕ ТЕРАТОМЫ КРЕСТЦОВО-КОПЧИКОВОЙ ОБЛАСТИ
Тератомы — смешанные опухоли сложного строения, чаще всего локали зуются в крестцово-копчиковой области. По своему течению и прогно зу они могут быть расценены как порок развития (ряд авторов относят тератомы к категории опухолей в связи с наличием в них незрелых эмбриональных тканей). Морфология тератом чрезвычайно разнообраз на и вполне оправдывает свое название «чудесных опухолей». В них можно встретить ткани, возникающие из 2—3 зародышевых листков. Иногда опухоль содержит сформированные органы или целый плод (организмоидная тератома).
До последнего времени отмечают высокую летальность у детей с те ратомами крестцово-копчиковой области. Дети погибают от тяжелых ос ложнений, связанных с наличием опухоли: сдавления и непроходимости кишечника, нагноения кистозных полостей с последующим развитием сепсиса, кровотечения и злокачественных перерождений. Осложнения могут встречаться в любом возрасте, но чаще в период новорожден ное™ [Баиров Г. А., Манкина Н. С, 1977, и др.].
Многие хирурги считают, что дети с тератомами крестцово-копчико вой области маложизнеспособны и погибают вскоре после рождения. В последние годы отмечено, что правильный уход за ребенком, постоян ное наблюдение хирурга для выявления и предупреждения различных ос ложнений позволяют детям некоторое время развиваться удовлетвори тельно. Вместе с тем большая величина опухоли, быстрый ее рост и воз можная малигнизация приводят к необходимости сравнительно раннего оперативного вмешательства, срок которого большинство хирургов оп ределяют возрастом 6 мес. К этому времени ребенок окрепнет и может лучше перенести операцию, тяжесть которой общеизвестна.
На основании наших наблюдений (194 ребенка) и опубликованных данных можно выделить четыре основные группы осложнений, возник новение которых является показанием к срочному оперативному лече нию тератом крестцово-копчиковой области:
1)сдавление опухолью прямой кишки или уретры;
2)разрыв или резкое истончение оболочек при кистозном виде опу холи;

ОСЛОЖНЕННЫЕ ТЕРАТОМЫ КРЕСТЦОВО-КОПЧИКОВОЙ ОБЛАСТИ |
413 |
3)изъязвление или некроз кожи, нагноение отдельных кистозных по лостей;
4)быстрый рост опухоли, подозрение на злокачественное перерож дение.
К л и н и ч е с к а я к а р т и н а . При наружном |
расположении опухоли |
(рис. 86, а) ребенок после рождения обычно не |
проявляет беспокойства, |
берет грудь; стул и мочеиспускание нормальны. Опухоль вначале не влияет на общее состояние больного, и только в последующем можно отметить постепенное понижение питания ребенка, связанное, видимо, с ростом опухоли, которая, развиваясь за счет больного, истощает его си лы. Следует отметить, что до 6—8-месячного возраста тератома обычно увеличивается медленно, пропорционально росту ребенка.
Распознавание тератом крестцово-копчиковой области обычно не трудно из-за типичной локализации и внешнего вида новообразования, размер которого варьирует в значительных пределах, превышая иногда окружность головы больного.
Рис. 86. Локализация крестцово-копчиковых тератом.
а — наружно е расположение ; б — наружно - внутреннее расположение ; в — внутрен нее расположение .

ОСЛОЖНЕННЫЕ ТЕРАТОМЫ КРЕСТЦОВО-КОПЧИКОВОЙ ОБЛАСТИ
Рис. 87. Рентгенологическое обследование ребенка с тератомой крестцовокопчиковой области.
а — опухоль с участками обызвествления; б — мягкотканная тень опухоли.
ла функции тазовых органов. Быстрый рост тератомы привел к наруше нию проходимости прямой кишки — акт дефекации стал затрудненным, появилось беспокойство, вздутие живота. Общее состояние у таких но ворожденных прогрессивно ухудшается, аппетит понижен, бывают срыгивания, рвота. Постепенно развиваются явления полной непроходимости.
Сдавление уретры возникает сравнительно редко — при высоком внутреннем расположении опухоли. Осложнение проявляется задержкой мочи; ребенок беспокоится при мочеиспускании, тужится. Катетеризация затруднена. Вскоре моча начинает отделяться по каплям, мочевой пузырь растянут. В запущенных случаях наступает полная задержка мочи. Сдав ление уретры большой опухолью часто сочетается с нарушением прохо димости прямой кишки.
Резкое истончение оболочек или разрыв стенки кистозной тера томы при рождении мы наблюдали у 6 детей. У новорожденных с много камерной тератомой при разрыве опорожняется одна или несколько по лостей, но опухолевидное образование остается. У одной оперированной нами девочки тератоидная однокамерная киста была настолько велика, что роды закончились благополучно только после разрыва оболочек и истече ния содержимого. При поступлении в клинику в крестцово-копчиковой области определялся кожный «мешок» размером 20 х 30 см.
416 |
ГЛАВА 25. ОСЛОЖНЕННЫЕ ТЕРАТОМЫ КРЕСТЦОВО-КОПЧИКОВОЙ ОБЛАСТИ |
В ряде случаев истончение оболочек тератомы достигает такой сте пени, что стенка делается полупрозрачной, блестящей. Создается впечат ление, что от неосторожного прикосновения киста вскроется, это иногда и бывает при пеленании ребенка.
Изъязвление опухоли и некроз кожи являются показаниями для срочной госпитализации ребенка в хирургическое отделение и раннего оперативного лечения. Наличие инфицированной раны или нагноение кисты без активной специальной помощи может быстро привести ново рожденного к сепсису и летальному исходу, что мы наблюдали у 2 из 8 новорожденных с подобным осложнением.
У детей с некрозом и изъязвлением тератомы в ряде случаев воз никает спонтанное кровотечение, которое без немедленной операции ве дет к гибели.
Малигнизацию мы наблюдали у 6 детей в возрасте от 1 до 3 лет: у 3 имело место первичное перерождение тератомы, у 3 злокачественному перерождению подвергся участок опухоли, оставленный при операции.
Тератомы, в составе которых имеются незрелые тканевые элементы, склонны к раннему злокачественному перерождению. Быстрый рост опу холи, появление венозного рисунка, ухудшение общего состояния ребен к а — основные признаки малигнизации тератомы. По нашим наблюдени ям и опубликованным данным, злокачественное перерождение наблюда ется у детей старше 10—12 мес, чаще после нерадикальных операций.
Лечение. Хирургическое вмешательство по экстренным показаниям проводят при возникающих осложнениях у новорожденных. Прогноз при крестцово-копчиковых тератомах в большой степени зависит от ви да осложнений, своевременного начала лечения, величины опухоли и техники вмешательства. Не меньшее значение имеет правильное веде ние предоперационного и послеоперационного периода.
Предоперационная подготовка. Характер и продолжительность предоперационной подготовки зависят от вида осложнений.
Детей, поступающих с явлениями непроходимости прямой кишки или уретры, а также с разрывами оболочек опухоли, берут в операционную после обычной медикаментозной подготовки к анестезии.
При истончении оболочек также не требуется специальной подготов ки. Если у больного имеется анемия, то операцию назначают после не скольких переливаний крови.
Более длительную предоперационную подготовку проводят детям с нагноительными и воспалительными изменениями со стороны опухоли. В таких случаях назначают антибактериальное лечение (антибиотики, повязки с антисептиками), вскрывают имеющиеся гнойные затеки и ве дут активное общеукрепляющее лечение (трансфузии крови, плазмы, ви таминотерапия и др.). Операцию откладывают до улучшения общего со стояния, стихания местных воспалительных процессов, нормализации температуры тела и показателей анализов крови.
Хирургическое вмешательство у новорожденных проводят под эндотрахеальным наркозом. Во время операции необходимо постоянное переливание крови, полностью возмещающее массивную кровопотерю.

ОСЛОЖНЕННЫЕ ТЕРАТОМЫ КРЕСТЦОВО-КОПЧИКОВОЙ ОБЛАСТИ |
417 |
418 ГЛАВА 25. ОСЛОЖНЕННЫЕ ТЕРАТОМЫ КРЕСТЦОВО-КОПЧИКОВОЙ ОБЛАСТИ
Отсюда возникает необходимость катетеризации верхней полой вены для измерения центрального венозного давления в процессе наркоза и тщательного кровезамещения.
Т е х н и к а о п е р а ц и и . Положение ребенка — на животе с согну тыми в коленях и разведенными ногами. Дугообразный разрез кожи производят с таким расчетом, чтобы концы его доходили до больших вертелов, а середина дуги располагалась на 5—7 см позади заднепро ходного отверстия (рис. 88, а). Ширина лоскута должна приблизительно соответствовать основанию опухоли. После рассечения кожи и подкож ной клетчатки опухоль выделяют вначале спереди, стараясь не вскры вать оболочек. Применяя гидравлическую препаровку 0,25% раствором новокаина, удается выполнить наиболее трудную часть операции — отде ление опухоли от задней поверхности прямой кишки (рис. 88, б). Для предупреждения повреждений и облегчения мобилизации прямой кишки в последнюю вводят толстую газоотводную трубку.
Для наиболее широкого доступа к той части опухоли, которая распо ложена в тазе, некоторые авторы рекомендуют резецировать копчик и часть крестца (рис. 88, в). Мы пользуемся подобным доступом у детей с рецидивом опухоли или внутренним расположением тератомы (обыч но у более старших детей).
После удаления опухоли тщательно останавливают кровотечение. Та зовое дно зашивают кетгутовыми швами после припудривания раны су хими антибиотиками. Избыток кожи иссекают, и на рану накладывают узловые капроновые швы. На сутки в угол раны между швами вводят тонкий резиновый дренаж. В тех случаях, когда технически не представ ляется возможным полное удаление опухоли, операцию проводят двух-
этапно. Мы считаем, что II |
этап — радикальное иссечение оставшихся |
|||
участков |
тератомы — следует |
проводить спустя |
не более |
1—2 мес пос |
ле первой |
операции. |
|
|
|
Послеоперационное лечение. |
После операции |
ребенка |
укладывают |
|
на живот, тем самым препятствуя загрязнению раны. Больной быстро привыкает к такому положению и лежит в течение 7—9 дней совер шенно спокойно. При промокании повязки ее немедленно меняют.
На первые сутки ребенку оставляют систему для внутривенного ка пельного вливания, количество жидкости высчитывают соответственно массе тела и возрасту. Кормить разрешается через 6—10 ч после опе рации. Начинают кормление у новорожденных с 10 мл сцеженного мо лока, количество которого постепенно увеличивают, через сутки перехо дя на обычную возрастную норму. Старшие дети в течение 3—4 дней получают послеоперационную щадящую норму.
В течение первой недели ребенку назначают антибиотики широкого спектра действия, проводят общеукрепляющее лечение. Повторные трансфузии крови необходимы 2 —3 раза в неделю до улучшения об щего состояния. Швы снимают на 9—11-й день. Ребенка выписывают домой после полного заживления раны. В дальнейшем необходимо сис тематическое наблюдение хирурга для раннего выявления возможного рецидива опухоли.
Глава 26
НЕКРОТИЧЕСКАЯ ФЛЕГМОНА НОВОРОЖДЕННЫХ
У детей первых недель жизни может возникнуть своеобразное поражение подкожной клетчатки, которое получило название «флегмона новорожден ных». Заболевание характеризуется тяжелым течением, быстрым разви тием обширных некрозов клетчатки с последующей отслойкой и оттор жением кожи. В очаге поражения некротические изменения преобладают над воспалительными. В связи с этим большинство детских хирургов для обозначения этого заболевания применяют термин «некротическая флег мона новорожденных», что более точно отражает сущность патологическо го процесса и настораживает внимание практических врачей на возмож
ных |
тяжелых последствиях болезни |
[Каипов Ф. И., Остромоухо- |
ва Г. |
А., 1971; Баиров Г. А., Манкина Н. |
С., 1977, и др.]. |
В нашей клинике за период с 1960 по 1990 г. наблюдались 196 ново рожденных с некротической флегмоной. Большинство из них заболели в первые дни после выписки из родильного дома (68%) . Следует отме тить, что более чем у 3 6 % из них имелись опрелости или гнойничковое поражение кожи, а у 4 1 % — незажившие раны пупка. Эти данные лиш ний раз подтверждают нежелательность выписки из родильного дома де тей с неблагополучным течением периода новорожденности.
Прогноз при некротической флегмоне новорожденного всегда се рьезен из-за быстрого развития тяжелых септических осложнений. Большинство хирургов рассматривают некротическую флегмону как септическое заболевание, которое в одних случаях бывает следствием имеющегося сепсиса и возникает путем метастазирования или первично, а затем является причиной развития сепсиса.
Летальность при некротической флегмоне новорожденных до послед него времени остается высокой. Прогноз зависит главным образом от ранней диагностики и своевременного начала комплексного лечения.
К л и н и ч е с к а я к а р т и н а . По нашим данным, некротическая флегмона во всех случаях развивается настолько интенсивно, что местные явле ния заметно нарастают каждый час. Степень изменения общего состоя ния ребенка в начале болезни бывает различной.
В большинстве случаев заболевание начинается остро с явлений бурной интоксикации (62%) . При этой форме заболевания, названной
420 ГЛАВА 26. НЕКРОТИЧЕСКАЯ ФЛЕГМОНА НОВОРОЖДЕННЫХ
токсико-септической формой некротической флегмоны, вначале вы является ухудшение общего состояния ребенка. Новорожденный отка зывается от груди; быстро повышается температура тела (38—40 °С), бывает рвота. У ребенка появляется беспокойство. Затем он становит ся вялым. Кожа приобретает сероватый оттенок. Язык обложен, сухой. Тоны сердца глуховатые, пульс плохо сосчитывается, мягкий. В крови лейкоцитоз до (12—18) х 1 0 9 / л со сдвигом в формуле влево. Без соответствующего лечения болезнь катастрофически быстро прогресси рует. Температура тела остается на высоких показателях, усиливаются явления интоксикации. Ребенок не реагирует на окружающее, адинамичен. Аппетит отсутствует, рвота частая, появляется жидкий стул. Раз виваются явления эксикоза. Ребенок погибает в первые 2— 3 дня, или заболевание переходит в тяжелый затяжной сепсис. В этих случаях возможно развитие множественных пиемических очагов. Сре ди наблюдаемых нами новорожденных с токсико-септической формой некротической флегмоны у 19 диагностирована абсцедирующая стафи лококковая пневмония, у 7 — перитонит, у 26 — гнойный отит.
В ряде случаев при некротической флегмоне вначале нет выражен ной интоксикации, и она развивается подостро. Эта простая форма некротической флегмоны встречается значительно реже (38%) . При ней температура тела нарастает постепенно (37,2—38 °С), аппетит по нижен. Ребенок несколько бледен, язык обложен, в крови отмечается умеренный лейкоцитоз. С первых часов заболевания появляется беспо койство, которое усиливается при пеленании новорожденного. В этих случаях местный процесс развивается значительно быстрее, чем изме няется общее состояние. Если ребенок не получает правильного лече ния, то болезнь прогрессирует, общее состояние быстро ухудшается изза нарастающих явлений интоксикации, обезвоживания и анемии. Че рез несколько дней развивается клиническая картина септикопиемии.
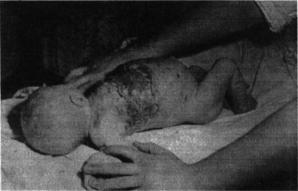
Развитие местных явлений протекает при обеих формах флегмоны новорожденных почти одинаково. В первые часы заболевания на коже появляется ограниченный участок гиперемии небольших размеров, диа метром 1,5—2 см. Воспаление чаще локализуется в межлопаточной и пояснично-крестцовой области (39%), на груди (24%) или на верхних конечностях (18%), реже на других частях тела. Спустя 5—8 ч участок измененной кожи заметно увеличивается, появляются легкий отек в об ласти поражения и уплотнение. К концу 1-х и началу 2-х суток гипере мия занимает значительную поверхность, края ее четкие, выражен отек тканей вокруг. При пальпации можно выявить пологое углубление в центре гиперемированного участка, где со 2—3-х суток появляется си нюшность и вскоре образуются мелкие свищевые ходы с серозно-гной- ным отделяемым. С 5—7-го дня кожа в этой области становится мацерированной, истонченной, темно-багрового цвета (период прогрес сирующего течения болезни).
Начинается бурное отторжение некротизированных участков и об разуется раневой дефект (рис. 89). Некроз может распространяться на глубже расположенные ткани, и тогда обнажаются мышцы, хрящи.
НЕКРОТИЧЕСКАЯ ФЛЕГМОНА НОВОРОЖДЕННЫХ |
421 |
|||||||
При |
расположении |
флег |
|
|
||||
моны на груди иногда не- |
|
|
||||||
кротизируются |
все |
слои |
|
|
||||
грудной |
стенки |
и |
возни |
|
|
|||
кает |
|
пиопневмоторакс. |
|
|
||||
После 10—15-го дня не- |
|
|
||||||
кротизированные |
ткани |
|
|
|||||
обычно |
отторгаются; |
к |
|
|
||||
этому |
времени |
стихают |
|
|
||||
воспалительные |
явления, |
|
|
|||||
и |
раневая |
поверхность |
|
|
||||
постепенно |
покрывается |
|
|
|||||
грануляциями. |
Самопро |
|
|
|||||
извольная |
полная |
эпите- |
Рис. 89. Глубокие некрозы мягких тканей |
при |
||||
лизация |
(рубцевание) |
ра |
некротической флегмоне новорожденных. |
|
||||
ны |
происходит |
в разные |
|
|
||||
сроки, зависящие от способов и сроков лечения, общего состояния больного и величины дефекта тканей (период репарации). Соответст венно динамике развития местных процессов изменяется общее состоя ние ребенка.
Д и ф ф е р е н ц и а л ь н а я диагностика. В ранней стадии заболевания (24 — 36 ч) наиболее трудно отличить некротическую флегмону от ро жистого воспаления. Оба заболевания обычно сопровождаются однотип ными изменениями общего состояния больного. Однако при рожистом воспалении, в отличие от некротической флегмоны, гиперемия кожи на участке поражения имеет четкие края, кожа блестящая, напряженная, распространение отека и гиперемии идет в виде «языков». Часто видны входные ворота инфекции — инфицированные ссадины, потертость. Для рожистого воспаления характерна локализация на лице, в области пупка и промежности. При пальпаторном исследовании области рожистого воспа ления отчетливо ощутима граница отечной кожи по краю гиперемии, кото рая возвышается над здоровой кожей (при некротической флегмоне часто бывает ощутимо углубление, полого идущее к центру гиперемии). Проводя дифференциальную диагностику, следует учитывать, что рожистое воспа ление у новорожденных возникает крайне редко.
В ряде случаев необходимо дифференцировать склерему новорожден ных от простой формы некротической флегмоны. Прогрессирующее уп лотнение подкожной жировой клетчатки в виде различных по размеру участков развивается постепенно, без изменений общего состояния. Кожа сухая, плотная, холодная на ощупь. Температура тела нормальная или по нижена. Заболевание прогрессирует и часто ведет к летальному исходу.
Подкожный адипонекроз новорожденных характеризуется постепен ным развитием в подкожной клетчатке множественных некрупных ин фильтратов, плотных, безболезненных при пальпации. Кожа над инфильт ратами не изменена. Общее состояние ребенка остается удовлетвори тельным, температура тела — нормальной. Самоизлечение наступает че рез 5—6 нед.
422 |
ГЛАВА 26. НЕКРОТИЧЕСКАЯ ФЛЕГМОНА НОВОРОЖДЕННЫХ |
Дифференциальная диагностика с абсцессом, гнойным лимфадени том и маститом обычно не вызывает затруднений. При этих заболе ваниях имеется ограниченная, резко болезненная припухлость, часто вы является флюктуация. Ошибочный диагноз не влечет за собой неприят ных последствий, так как во всех случаях показаны срочное хирурги ческое лечение и проведение общеукрепляющих мероприятий.
Лечение. Ребенок с некротической флегмоной подлежит срочной госпитализации в детский хирургический стационар, где должно быть немедленно начато комплексное лечение. Комплекс лечебных мероприя тий включает хирургическое вмешательство в очаге воспаления, анти бактериальную, детоксикационную и общеукрепляющую терапию. Ха рактер лечебных мероприятий варьирует в зависимости от общего со стояния ребенка (формы клинического течения флегмоны) и сроков, прошедших с начала заболевания.
В процессе лечения врачебная тактика меняется соответственно пере ходу одного периода заболевания в другой. В первом периоде ведут борьбу с интоксикацией, пассивную иммунизацию ребенка и срочное хирургическое вмешательство. Одновременно воздействуют на микро организмы. Во втором периоде продолжают пассивную и начинают активную иммунизацию, действуют на возбудителей заболевания и проводят местное лечение, способствующее заживлению ран или от торжению некротических участков. В некоторых случаях у ребенка
нарастают |
явления сепсиса и возникают новые пиемические |
очаги. |
В связи с |
этим во втором периоде должны быть приняты все |
меры |
для предупреждения развития септикопиемии. В третьем периоде лече ние направлено на стимуляцию заживления ран.
Новорожденный с некротической флегмоной нуждается в экстрен ном проведении всего комплекса лечебных мероприятий независимо от сроков поступления и клинической формы заболевания.
Оперативное лечение проводят всем больным по срочным показа ниям вслед за установлением диагноза. Обезболивание — кратковре менный наркоз.
Т е х н и к а о п е р а ц и и . Некротическую флегмону вскрывают в центре разрезом длиной 1,5—2 см. Затем на всем отслоенном участке кожи производят еще несколько таких же небольших разрезов в шах матном порядке. При этом обычно выделяется в небольшом количест ве серозно-гнойная жидкость, которую берут на посев и определение чувствительности микробов к антибиотикам. При позднем поступлении во время операции через разрезы отходит гной с комочками некротизировавшейся подкожной жировой клетчатки. При значительных по раз меру поражениях делают дополнительные разрезы по краю воспален ных тканей, на границе со здоровыми. Количество разрезов зависит от
величины флегмоны, но расстояние между ними |
не должно превышать |
2—3 см (рис. 90). Раны осторожно промывают |
3% раствором водоро |
да пероксида, не дренируют и покрывают влажной повязкой с антисеп тиками или раствором антибиотиков. Необходим повторный осмотр об ласти поражения через 6—8 ч после операции. Если при этом выявля-
