
6 курс / Кардиология / Джон_Кэмм_Болезни_сердца_и_сосудов_2011
.pdfназначают симптоматическое лечение. Оперативное вмешательство рекомендовано только при возникновении клинических признаков обструкции или аритмии.
ФИБРОМА
По данным авторов, фибромы составляют около 20% опухолей сердца у детей [10, 56]. Диагностика основана на визуализации опухоли в грудном или пубертатном возрасте. Есть упоминания о случаях пренатальной диагностики при проведении внутриутробной ЭхоКГ [61, 62].
Макроскопически фиброма состоит из одного (реже - множественных) овального бескапсульного белесоватого и плотного образования в миокарде желудочков (рис. 20.17). Как правило, она располагается интрамурально (МЖП, правая или левая свободная стенка желудочков) и при ЭхоКГ и МРТ представлена гомогенным образованием [63]. Кроме того, при МРТ можно отметить гипоперфузию центральной зоны опухоли. Размер и локализация - основные определяющие факторы фибромы. Размер может быть настолько большим (до 8 см), что это может вызывать обструкцию или облитерацию полостей желудочков и привести к развитию ХСН. Небольшие фибромы могут протекать бессимптомно. Опухоль может препятствовать интрамиокардиальному проведению импульса и способствовать возникновению феномена повторного входа возбуждения с развитием опасных для жизни желудочковых тахиаритмий (ЖТ, ФЖ). Есть данные о внезапной смерти как первом признаке заболевания.
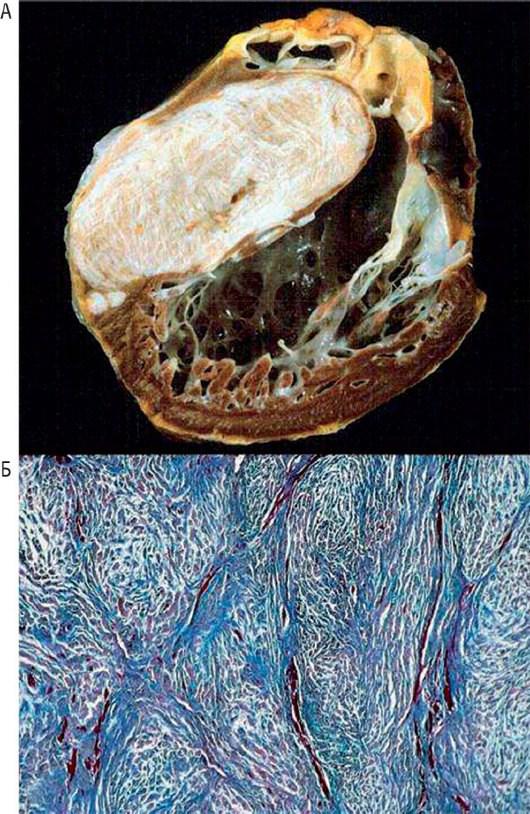
Рис. 20.17. Фиброма сердца у 40-летней женщины с неправильно установленным диагнозом гипертрофической кардиомиопатии с субаортальной обструкцией, перенесшей трансплантацию органа в связи с ХСН. А - на продольном срезе родного сердца заметны интрамуральные гигантские твердые белые овальные опухоли и два маленьких узелка в МЖП. Б - гистологически (окраска трихромом Гейденгайна) опухоль состоит в основном из коллагеновых пучков. Изменено: Valente M., Cocco P., Thiene G. et al. Cardiac fibroma and heart transplantation // J. Thorac. Cardiovasc. Surg. - 1993. - Vol. 106. - P. 1208-1212.
Гистологически новообразование состоит из множества пролиферирующих фибробластов с отложением пучков коллагена. У новорожденных и младенцев в пролиферацию вовлечены кардиомиоциты. Можно предположить, что фиброма в большей степени - фиброматоз, чем настоящее новообразование. Как правило, на рентгенографии или КТ обнаруживают отложения кальция, патогномоничные для интрамуральной фибромы.
ТЕРАТОМА
Тератома - опухоль из зародышевых клеток, в 90% случаев локализующаяся в полости перикарда, обычно - в основании сердца (рис. 20.18) [64]. Тератомы составляют около 10% опухолей сердца у детей. Диагноз обычно ставят детям в возрасте 1 мес с тяжелыми симптомами компрессии артерий и легких, признаками ХСН и респираторного дистресс-синдрома. Такие больные нуждаются в проведении срочной операции. Более того, размер опухоли может быть очень большим и превышать по размерам собственно сердце. Возможно скопление выпота в полости перикарда, приводящее к тампонаде сердца. В последнее время появились сообщения о множестве случаев пренатальной диагностики, что связано с широким распространением ЭхоКГ плода. Макроскопически такие тератомы подобны кистам и хорошо различимы при использовании визуализирующих методов исследования (ЭхоКГ, МРТ). При гистологическом исследовании обнаруживают пролиферацию различных тканей всех трех зародышевых листков (невральные, железистые и стромальные структуры), легко определяемую при иммуногистохимическом исследовании.
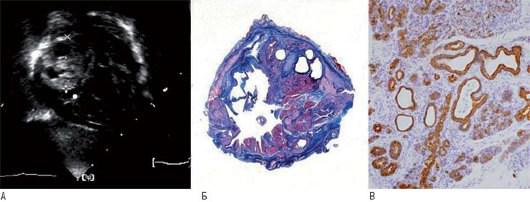
Рис. 20.18. Перикардиальная тератома у ребенка в возрасте 12 дней, сопровождающаяся экссудативным перикардитом. А - при 2D-ЭхоКГ в четырехкамерной позиции обнаружены неоднородные кистозные опухоли в корне магистральной артерии. Б - при гистологическом исследовании можно определить признаки кисты (окраска трихромом Гейденгайна). В - ткани эмбрионального происхождения, в некоторых зонах - кератинположительные.
Изменено: Padalino M., Basso C., Milanesi O. et al. Surgically treated primary cardiac tumors in early infancy and childhood // J. Thorac. Cardiovasc. Surg. - 2005. - Vol. 129. - P. 1358-1363.
ГИСТИОЦИТОЗНАЯ КАРДИОМИОПАТИЯ
Гистиоцитозная кардиомиопатия - достаточно редкое опухолеподобное образование, состоящие из мелких бескапсульных белесовато-желтых узелков размером 1-15 мм, как правило, локализованных интрамурально в ЛЖ под эндокардом. Образование состоит из больших пенистых круглых клеток (онкоцитов) [65]. Последние иммунопозитивны при исследовании на миоглобин, десмин и миозин, но не имеют звездчатой формы. Вероятно, это специализированные клетки Пуркинье проводящей системы, в связи с чем гистиоцитозную кардиомиопатию также называют пуркиномой. Дифференциальную диагностику обычно проводят с митохондриальной кардиомиопатией, при которой отсутствуют отдельные узелки, но обнаруживают диффузное вовлечение в патологический процесс кардиомиоцитов. Гистиоцитоидная кардиомиопатия - аритмогенное поражение, приводящее к развитию тахиаритмий, нарушений проводимости (включая преждевременное возбуждение желудочков) и даже к внезапной смерти.
РЕДКИЕ ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
Недавно были опубликованы сведения о других доброкачественных опухолях, что требует пересмотра классификации ВОЗ.
Гамартома зрелых кардиомиоцитов - одиночное или множественное бескапсульное образование, состоящее из зрелых гипертрофированных кардиомиоцитов с поперечной
исчерченностью, большим необычным ядром и пространственной дезорганизацией ("миокардиальный беспорядок"), имитирующее фокальную гипертрофическую кардиомиопатию
[66].
Рабдомиома взрослых состоит из кардиомиоцитов округлой формы с поперечной исчерченностью, иногда содержащих вакуоли. Для рабдомиомы младенцев характерна звездчатая форма клеток. Образование размером 2-5 см с псевдокапсулой обычно располагается интрамурально в миокарде предсердий и выступает в полость последних. Данных о взаимосвязи с туберозным склерозом нет [67].
Воспалительную миофибробластическую опухоль (гранулема плазматических клеток,
воспалительная псевдоопухоль), вероятно, нельзя считать истинным новообразованием [68]. Эти образования очень редко обнаруживают в сердце. В патологический процесс может вовлекаться любой участок эндокарда, хотя в основном отмечают поражение желудочков. Опухоль может достигать больших размеров (до 8 см) и состоит из пролиферирующих веретенообразных миофибробластов, фибробластов и воспалительных клеток (плазмоциты, лимфоциты, макрофаги и эозинофилы).
К другим доброкачественным новообразованиям или опухолеподобным образованиям, не входящим в классификацию ВОЗ [9], о которых есть сообщения в традиционных изданиях Института патологии (Вашингтон, округ Колумбия), относят зернистоклеточную опухоль, параганглиому (феохромоцитому сердца), нейрофиброму, лейомиому, внутрисердечные бронхогенные кисты, гетеротопию щитовидной железы и мезотелиальные опухоли [11].
ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ СЕРДЦА
Первичные злокачественные опухоли составляют около 10% всех новообразований сердца и включают, главным образом, саркомы и лимфомы [8-11, 69, 70].
Обновленный список представлен в последней классификации ВОЗ (см. табл. 20.1) [9]. В него вошла такая злокачественная опухоль, как эпителиоидная гемангиоэндотелиома, а также злокачественная фиброгистиоцитома, недифференцированная плеоморфная саркома, остеосаркома, фибросаркома и так называемая злокачественная миксома. Из классификации исключены другие очень редкие первичные опухоли сердца - злокачественная шваннома, злокачественная рабдоидная опухоль и карциносаркома.
Французским федеральным национальным центром борьбы с раком была предложена гистологическая классификация [71-73], основанная на накопленных результатах исследований и включающая три параметра:
•степень дифференцировки опухоли;
•число митозов;
•наличие некроза опухоли.
АНГИОСАРКОМА
Ангиосаркома (гемангиоэндотелиома, гемангиосаркома, гемангиоэндотелиальная саркома, злокачественная гемангиоэндотелиома, злокачественная гемангиома, злокачественная ангиоэндотелиома) - самое распространенное злокачественное новообразование сердца, характеризующееся дифференцировкой эндотелиальных клеток [8-11, 74].
Ангиосаркома может поражать лиц любого возраста (чаще - в возрасте около 40 лет) и пола. Самая частая локализация - полость ПП, вблизи от предсердно-желудочковой борозды. Тем не менее возможно вовлечение в патологический процесс любой полости сердца, в том числе и перикарда (см. рис. 20.6 и 20.7)
Типичные симптомы: повышение температуры, потеря массы тела, боли в груди, наджелудочковые аритмии, на поздних стадиях - ХСН и геморрагический перикардиальный выпот. Первым признаком может быть метастазирование в легкие. В значительном количестве случаев отмечены эпизоды кровотечений, коагулопатии и анемии.
Макроскопически опухоль представлена дольчатым интрамуральным образованием коричневого цвета размером более 2 см, инфильтрирующим стенку сердца и перикард и выступающим в правые отделы органа с инвазией в нижнюю полую вену и отверстие ТК. Подобная локализация идеальна для диагностики in vivo посредством эндомиокадиальной биопсии (см. рис. 20.7) [23].
На ЭхоКГ можно визуализировать образование неоднородной эхогенности, связанное с перикардиальным выпотом или напрямую распространяющееся в перикард. Для
ангиографической картины характерна обильная васкуляризация опухоли. Гетерогенность новообразованных тканей с геморрагиями и некрозом хорошо заметна при выполнении МРТ и КТ с контрастированием. После введения гадолиния можно увидеть типичное усиление сигнала вдоль сосудистых бассейнов. Более того, КТ и МРТ лучше, чем ЭхоКГ, позволяют определить вовлечение в патологический процесс перикарда и инвазию смежных тканей, а также предоставляют информацию о внесердечных метастазах.
При гистологическом исследовании в 2/3 случаев ангиосаркома хорошо или умеренно дифференцирована. Обнаруживают неравномерную сосудистую сеть, богатую анастомозами и окруженную плеоморфными атипичными клетками со множеством митозов. Также характерно существование струноподобных структур и отсутствие свободных просветов сосудов. В трети случаев опухоль слабо дифференцирована и состоит из анапластических веретенообразных клеток, расположенных внутри гиалиновой стромы, содержащей внесосудистые эритроциты. Отдельные сосудистые структуры отсутствуют. Иммуногистохимическое исследование играет ключевую роль в диагностике (особенно при недифференцированных формах опухоли). Оно позволяет определить клетки, экспрессирующие антигены эндотелиальных клеток (фактор VIII Виллебранда, CD31, CD34). Есть сообщения о мутации генов TP53, K-ras и некоторых хромосомных нарушениях [75].
Прогноз очень плохой, что связано с поздней диагностикой. Средняя выживаемость даже после хирургического удаления опухоли и проведения адъювантной терапии или трансплантации сердца составляет 10 мес.
ЭПИТЕЛИОИДНАЯ ГЕМАНГИОЭНДОТЕЛИОМА
Эпителиоидная гемангиоэндотелиома - распространенная внесердечная опухоль, как правило, поражающая конечности, легкие и печень. Она редко возникает в сердце, обычно - в области предсердно-желудочковой борозды или клапанов. Макроскопически опухоль представлена маленькими красноватыми узелками и кальцификатами. При гистологическом исследовании обнаруживают круглые или овальные CD34-позитивные клетки с небольшим внутриклеточным просветом, расположенные короткими нитями и пучками. Благодаря положительной иммуногистохимической реакции с фактором VIII, CD31 и CD34, возможно проведение дифференциальной диагностики с метастазами аденокарциномы. Таким образом, эпителиоидная гемангиоэндотелиома - ангиосаркома с эпителиоидными признаками. Метастазирование отмечают редко, как и при внесердечной эпителиоидной гемангиоэндотелиоме.
ЗЛОКАЧЕСТВЕННАЯ ПЛЕОМОРФНАЯ ФИБРОЗНАЯ ГИСТИОЦИТОМА (НЕДИФФЕРЕНЦИРОВАННАЯ ПЛЕОМОРФНАЯ САРКОМА)
Злокачественная плеоморфная фиброзная гистиоцитома - диагноз исключения, который ставят в том случае, когда иммуногистохимическими исследованиями нельзя подтвердить специфическую дифференцировку клеток. В то время, когда иммуногистохимические исследования не были доступными, недифференцированная саркома составляла 50% всех сердечных новообразований, но в последних публикациях упоминаний о ней практически не было [9, 76].
Самая частая локализация опухоли - ЛП. Злока-чественная плеоморфная фиброзная гистиоцитома характеризуется внутриполостным ростом, как и миксома ЛП, обструктивные и конституциональные симптомы которой она имитирует (рис. 20.19). Опухоль также может расти из ПП и ПЖ. Метастазирование в лимфатические узлы, легкие, кожу и внутренние органы обнаруживают редко.
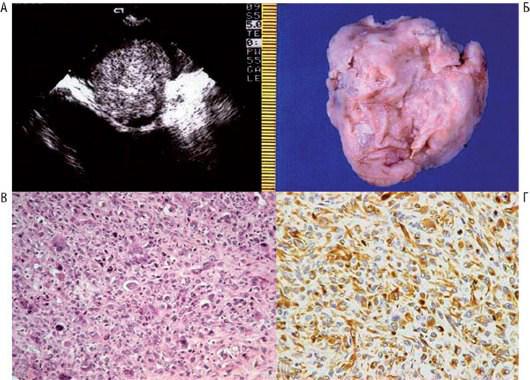
Рис. 20.19. Злокачественная плеоморфная фиброзная гистиоцитома ЛП у 68-летнего мужчины, предъявляющего жалобы на высокую лихорадку и утомляемость. А - при чреспищеводной 2D-ЭхоКГ обнаружена округлая неинфильтративная внутриполостная опухоль в ЛП. Б - удаленная опухоль, имеющая шероховатую поверхность и нежелатинозный вид. В - при гистологическом исследовании обнаруживают неправильные плеоморфные, часто гигантские многоядерные клетки с высокой митотической активностью. Г - иммуногистохимическое исследование указывает на недифференцированные мезенхимальные виментинположительные клетки. Изменено:
Basso C., Valente M., Thiene G. Tumori del cuore. Monografie di Cardiologia. - Società Italiana di Cardiologia, 2005.
Образование легко определяется при ЭхоКГ. МРТ и КТ позволяют определить метастазирование в легкие и вовлечение в процесс лимфатических узлов, установить объем резекции и возможность рецидивирования.
Макроскопически образование легко отличить от миксомы, поскольку оно имеет множественный характер, белесоватую неровную поверхность и плотную консистенцию при отсутствии студенисто-слизеподобного внешнего вида.
Микроскопически определяют пролиферацию необычных плеоморфных, часто многоядерных гигантских клеток с высокой митотической активностью. Отсутствие иммуногистохимического окрашивания указывает на существование недифференцированных мезенхимальных клеток. Положительной может быть только реакция на виментин.
Очень плохой прогноз связан с метастазированием и местным рецидивированием. Средняя продолжительность жизни прооперированных больных составляет 5-18 мес.
Участки дифференцировки кости обнаруживают в 15% случаев недифференцированных плеоморфных сарком. Ранее о них сообщали как о первичных остеосаркомах сердца, большинство которых располагается в ЛП. В настоящее время их относят к группе плеоморфных фиброзных гистиоцитом (недифференцированных плеоморфных сарком с остеосаркоматозной дифференцировкой).
ФИБРОСАРКОМА И МИКСОИДНАЯ ФИБРОСАРКОМА
Фибросаркома представлена злокачественной пролиферацией мезенхимальных клеток, напоминающих фибробласты, и извилистыми, расположенными в виде елочки пучками опухолевых клеток в коллагеновой строме [24]. Эта опухоль составляет около 5% всех первичных злокачественных новообразований сердца. Самая частая локализация фибросаркомы - предсердия (чаще - левое). Опухоль может располагаться как внутри полости, так и
интрамурально (см. рис. 20.8). Существует перикардиальная форма фибросаркомы (одиночная злокачественная фиброзная опухоль перикарда), которая может имитировать мезотелиому. Как и при других саркомах, клинические признаки зависят от локализации и размера опухоли. Поскольку она чаще располагается слева, обнаруживают признаки и симптомы застоя в легких, митрального стеноза и обструкции легочной вены.
Фибросаркома состоит из коллагеновой стромы и мономорфных веретенообразных клеток с различным митотическим индексом (см. рис. 20.8). Плеоморфизм, гигантские клетки и васкуляризация отсутствуют.
При иммуногистохимическом исследовании обнаруживают положительную реакцию на виментин и, нередко, на актин. Кроме того, сохранена дифференцировка миофибробластов.
Прогноз плохой (средняя выживаемость - 5 мес) даже при внутриполостном расположении опухоли, когда возможна радикальная хирургическая резекция.
Миксосаркому считают миксоидным вариантом фибросаркомы сердца, от которой она отличается не только миксоидной стромой, но и присутствием звездчатых или яйцевидных клеток. Миксосаркому нельзя считать злокачественным вариантом миксомы, как предполагали ранее.
В атласе, изданном Институтом патологии ВВС, эту опухоль причислили к недифференцированным саркомам сердца с миксоидной стромой. В настоящее время миксоидную фибросаркому считают эквивалентом миксофибросаркомы мягких тканей внесердечной локализации и фибромиксоидной саркомы с низкой степенью дифференцировки, которые входят в группу фибробластных (миофибробластных) новообразований.
РАБДОМИОСАРКОМА
Рабдомиосаркома - мезенхимальное злокачественное новообразование, состоящее из клеток, дифференцировка которых подобна таковой клеток поперечнополосатых мышц. Ранее ее считали самой частой саркомой сердца, что связано с кардиомиоцитарным происхождением опухоли, но с внедрением иммуногистохимического исследования было доказано, что она составляет менее 5% первичных злокачественных новообразований сердца [8-11, 77].
Рабдомиосаркома - однородная интрамуральная инфильтрирующая опухоль, происходящая из миокарда предсердий, желудочков и перегородки, редко выступающая в полости.
Опухоль чаще поражает детей и молодых людей и более распространена среди мужчин. Типичные признаки - перикардиальный выпот, одышка, нарушение проводимости и внесердечное метастазирование.
В сердце чаще всего обнаруживают эмбриональную рабдомиосаркому, характеризующуюся более ранним возрастом дебюта заболевания по сравнению с другими саркомами [78]. В пределах пролиферирующих круглых клеток с высокой митотической активностью обнаружена положительная реакция с реактивом Шиффа рабдомиобластов в форме ракетки или похожих на головастиков. Чем крупнее миобласты, тем выше их дифференцировка. В диагностических целях выполняют окрашивание ядер, направленное на определение антител против миогенина. Положительная цитоплазматическая реакция на десмин подтверждает мышечную дифференцировку. В определении миофиламентов поможет электронная микроскопия.
Ранее была описана локализованная в сердце гроздевидная саркома - форма эмбриональной рабдомиосаркомы, представленная гелеобразной массой в виде виноградной грозди. При гистологическом исследовании в ней обнаружили богатую мукоидом строму, а при генетическом - мутации на уровне экзона I K-ras.
Об альвеолярной рабдомиосаркоме сообщают только как о метастатическом поражении.
ЛЕЙОМИОСАРКОМА
Лейомиосаркома - саркома гладкомышечных клеток, составляющая около 10% всех сердечных злокачественных новообразований. Как правило, заболевание обнаруживают у лиц в возрасте 4050 лет [8, 11].
Существуют две типичные локализации первичной опухоли. Одна из них - ЛП, где лейомиосаркома может существовать в качестве одиночной или многоузловой внутриполостной опухоли, имитирующей миксому ЛП (рис. 20.20) [79], а также инфильтрировать легочные вены. Вторая типичная локализация - легочная воронка и артерия, где опухоль может имитировать острую ТЭЛА
[80].
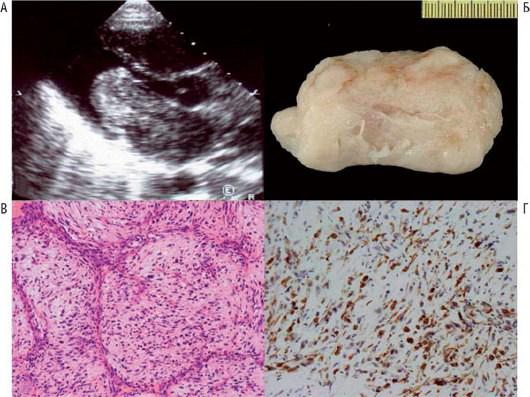
Рис. 20.20. Лейомиосаркома левого предсердия у 21-летней женщины с предоперационным диагнозом миксомы. А - при 2D-ЭхоКГ в парастернальной позиции по длинной оси обнаружена опухоль ЛП, пролабирующая во время диастолы в полость ЛЖ. Б - макропрепарат удаленной опухоли, которая выглядит твердой, немиксоидной и имеет шероховатую поверхность. В - при гистологическом исследовании обнаружена извилистая пролиферация плеоморфных клеток. Г - при иммуногистохимическом исследовании получена диффузная положительная реакция на маркер гладких мышц десмин. Изменено (с
разрешения): Mazzola A., Spano J.P., Valente M. et al. Leiomyosarcoma of the left atrium mimicking a left atrial myxoma // J. Thorac. Cardiovasc. Surg. - 2006. - Vol. 131. - P. 224-226.
Макроскопически образование неоднородное, достаточно плотное, имеет белесоватый или серый цвет и неровную поверхность. При гистологическом исследовании видны пучки перпендикулярно ориентированных веретенообразных клеток с высокой митотической активностью. Кроме того, обнаруживают плеоморфизм, гигантские клетки и некроз. Для определения гистологического типа опухоли выполняют иммуногистохимический анализ, в результате которого получают положительную реакцию на специфический для гладких мышц актин и десмин. Несмотря на то что прогноз, как правило, плохой, есть данные о выживаемости, превышающей семь лет после хирургического удаления опухоли и последующей адъювантной химиотерапии [80].
ЛИПОСАРКОМА
Липосаркома - очень редкая мезенхимальная злокачественная опухоль сердца, состоящая из липобластов и обнаруживаемая у взрослых. Обычно она представлена массивным образованием, располагающимся в полости ЛП и имитирующим миксому [9, 11, 81].
Для липосаркомы характерны желтый цвет, мягкая и часто мукоидная консистенция. Поражение сердца вызывают опухоли двух типов: плеоморфного (имитирует злокачественную фиброзную гистиоцитому) и миксоидного. Новообразованная клетка - липобласт, цитоплазма которого при плеоморфной форме опухоли заполнена жировыми вакуолями. При миксоидном гистологическом типе в цитоплазме обнаруживают одиночную большую вакуоль с жиром, сдавливающую ядро, как перстень. Липосаркома миксоидного типа имеет хорошее кровоснабжение. В некоторых липосаркомах обнаруживают и миксоидные, и плеоморфные признаки. При иммуногистохимическом исследовании лимфобласты экспрессируют антиген S100. При электронной микроскопии заметно, что отдельная мембрана у липидной вакуоли отсутствует.
ЗЛОКАЧЕСТВЕННАЯ МЕЗОТЕЛИОМА
Злокачественную мезотелиому, происходящую из мезотелия перикарда, обнаруживают чрезвычайно редко (1% всех злокачественных мезотелиом, включая мезотелиому плевры и брюшины) [85]. Развитие опухоли связано с воздействием асбеста, хотя в некоторых случаях этиологическим фактором может служить лучевая терапия новообразований средостения и рака молочной железы.
Опухоль может возникать у лиц любого возраста (средний возраст - 45 лет) и манифестирует образованием геморрагического перикардиального выпота, приводящего к тампонаде сердца, и ОСН, связанной с констриктивным действием перикарда. При визуализирующих исследованиях (ЭхоКГ, МРТ, КТ) обнаруживают диффузное утолщение перикарда и выпот в его полости, при этом необходимо исключить любое новообразование (особенно легких), сопровождающееся вторичным поражением перикарда. Макроскопическая картина: множественные узелки в полости перикарда или диффузное утолщение последнего, вовлечение в патологический процесс венозной (полая вена) и артериальной (аорта и ЛА) системы.
Гистологически выделяют эпителиоидные клетки с папиллярной или трубчатой структурой и саркоматоидные клетки. Они дают положительную реакцию на калретинин и цитокератины 5 и 6 и отрицательную реакцию на карциноэмбриональный антиген. При метастазировании аденокарциномы в перикард результат последней реакции, напротив, будет положительным. Диагностическим признаком также считают обнаружение при электронной микроскопии длинных микроворсинок на клетках.
Прогноз очень плохой. Летальный исход регистрируют в течение нескольких месяцев с момента начала заболевания. Отдаленное метастазирование отмечают чрезвычайно редко.
ЗЛОКАЧЕСТВЕННАЯ ЭМБРИОНАЛЬНАЯ ОПУХОЛЬ
Большинство эмбриональных опухолей перикарда составляют доброкачественные тератомы [9]. В строме последних можно обнаружить участки озлокачествления с признаками опухоли желточного мешка, продуцирующей α-фетопротеин. Прогноз зависит от скорости распространения этих злокачественных участков.
В литературе представлено лишь одно описание истинной опухоли желточного мешка.
МЕТАСТАТИЧЕСКИЕ ОПУХОЛИ СЕРДЦА
Любая внесердечная злокачественная опухоль может метастазировать в сердце. Когда у пациента, страдающего злокачественным новообразованием, возникают необъяснимые симптомы нарушения сердечной деятельности, следует подозревать метастазирование в сердце. Частота последнего при аутопсии лиц со злокачественными новообразованиями варьирует от 4 до 18% [8, 9, 11]. Буссани (Bussani) и соавт. [86] опубликовали данные о 662 из 7289 пациентов (9,1%). Снижение частоты метастазирования с увеличением возраста больных (16,8% среди лиц в возрасте моложе 64 лет против 8,5% среди лиц в возрасте старше 85 лет), возможно, связано с меньшей агрессивностью опухолей у пожилых пациентов. Метастазирование при меланоме, карциноме легких и раке молочной железы характеризуется наибольшим кардиотропным эффектом. Обычно метастазы в сердце возникают в условиях вторичного вовлечения в патологический процесс многих органов. Различают ранние и одиночные метастазы в сердце. При лимфомах отмечают интрамуральное поражение с инвазией и инфильтрацией миокарда сероватым лимфопролиферативным образованием. Кроме того, метастазирование в сердце чаще регистрируют при неходжскинской, чем при ходжкинской, лимфоме.
Метастазирование в перикард сопровождается образованием геморрагического перикардиального выпота и симптомами тампонады сердца (пародоксальный пульс, снижение вольтажа
комплекса QRS в стандартных отведениях при ЭКГ). Выполнение пункции перикарда способствует устранению сдавления, а цитологическое исследование выпота позволяет установить происхождение и гистологический тип опухоли. При запущенных опухолях сохранение сдавления даже после пункции перикарда связано с диффузным утолщением эпикарда подобно панцирю.
При интрамуральном миокардиальном метастазировании клиническая картина зависит от локализации и распространения опухолевой инвазии. Возникают предсердные и желудочковые аритмии, включая ТП и ФП, а также нарушения проводимости (при вовлечении проводящих путей). При множественном или обструктивном метастазировании возможно развитие ХСН. Крупные метастазы в эндокард способствуют формированию внутриполостной обструкции. Они характерны для карциномы почек и гепатокарциномы, распространяющейся вблизи нижней полой вены и способной облитерировать отверстие полой вены, ТК и ПП (опухолевый тромбоз). В результате
