
- •Глава 1. Гипертоническая болезнь (эссенциальная гипертензия)
- •Глава 2. Стенокардия......................................................................................................................48
- •Глава 3 Инфаркт миокарда ........................................................................................................88
- •Глава 4. Осложнения инфаркта миокарда ........................................................................136
- •Глава 5. Нрс ……………………………………………………………...............................157
- •Глава 6. Недостаточность кровообращения ......................................................................230
- •Глава 1 Гипертоническая болезнь (эссенциальная гипертензия) и симптоматические гипертензии
- •1.1. Классификация гипертонической болезни
- •1 Класс – «Острые» артериальные гиперетензии:
- •2 Класс – вторичные или симптоматические артериальные гипертензии.
- •3 Класс - хроническая артериальная гипертензия (эссенциальная гипертензия).
- •4 Класс - злокачественная артериальная гипертензия (при эссенциальной или тяжелое течение вторичной артериальной гипертензии).
- •I стадия II стадия III стадия
- •1.2. Патогенез гипертонической болезни
- •2. Факторы, связанные с образом жизни:
- •1.3. Клиническая картина и особенность течения гипертонической болезни
- •1.4.1. Электрокардиографические признаки гипертрофи левого желудочка
- •1.4.2. Рентгеноскопия и рентгенография грудной клетки
- •1.4.3. Эхокардиографические критерии гипертрофии левого желудочка
- •1.4.4. Оценка состояния глазного дна
- •1.4.5. Изменение почек при гипертонической болезни
- •1.5. Симптоматические артериальные гипертензии
- •1.5.1. Почечные артериальные гипертензии
- •1.5.2. Вазоренальная артериальная гипертензия
- •1.5.4. Эндокринные артериальные гипертензии
- •1.5.4.1. Акромегалия
- •1.5.4.2. Болезнь и синдром Иценко-Кушинга
- •1.5.6.. Гемодинамические артериальные гипертензии
- •1.5.6.1. Склеротическая систолическая артериальная гипертензия
- •1.5.6.2. Коарктация аорты
- •1 Изменение образа жизни в лечении гипертонической болезни:
- •1.7.1. Характеристика гипотензивных средств
- •1.7.1.1. Бета-адреноблокаторы
- •1.7.2. Альфа-1-адреноблокаторы
- •1.7.3. Антагонисты кальция
- •1.7.4. Диуретики
- •1.7.5. Ингибиторы ангиотензинпревращающего фермента
- •1.7.6. Монотерапия гипертонической болезни
- •1.7.7. Комбинированное использование антигипертензивных препаратов
- •1.7.8. Лечение изолированной систолической артериальной гипертензии у пожилых больных
- •1.7.9. Гипертензивные (гипертонические) кризы и их лечение
- •Глава 2
- •Стенокардия
- •2.1. Классификация и клинические формы стенокардии
- •2.1.1. Стабильная стенокардия
- •2.1.2. Нестабильная стенокардия
- •2.1.3. Острая коронарная недостаточность
- •2.2. Диагностика стенокардии
- •2.2.1. Диагностика стенокардии с помощью нагрузочных проб
- •2.2.1.1. Пробы, проводимые при отсутствии изменений конечной части желудочкового комплекса – зубца т и сегмента s-t
- •2.2.1.2. Функциональные нагрузочные пробы при наличии изменения конечного комплекса qrs-t (подъем или депрессия сегмента s-t или инверсия зубца т)
- •2.3. Дифференция диагностика стенокардии (кардиалгий)
- •II группа. Основной клинический синдром – постоянные боли в области грудной клетки, длительностью от нескольких суток до нескольких недель или месяцев, не купирующиеся приемом нитроглицерина.
- •III группа. Основной клинический синдром – боли в грудной клетке, появляющиеся при физической нагрузке, стрессе, в покое длительностью от нескольких минут до 1 ч, уменьшающиеся в покое.
- •IVб подгруппа. Основной клинический синдром – развитие болей в грудной клетке при приеме пищи, уменьшающихся в покое, не купирующихся приемом нитроглицерина.
- •2.4. Лечение больных стенокардией
- •2.4.1 Антиангинальные препараты
- •2.4.1.1. Нитросоединения (нитраты)
- •2.4.1.2. Бета-адреноблокаторы и антагонисты кальция
- •2.4.1.3. Ингибиторы ангиотензинпревращающего фермента
- •2.4.1.4. Антиагреганты
- •2.4.2. Выбор препаратов при лечении стенокардии
- •2.4.3. Оперативное лечение больных стенокардией
- •2.4.4. Использование низкоинтенсивного лазерного излучения в терапии стенокардии
- •Глава 3
- •Инфаркт миокарда
- •3.1. Этиология инфаркта миокарда
- •3.2. Диагностика инфаркта миокарда
- •3.2.1. Электрокардиографическая диагностика инфаркта миокарда
- •3.2.1.1. Крупноочаговый инфаркт миокарда
- •3.2.1.2. Мелкоочаговый инфаркт миокарда
- •3.2.1.3. Атипичные формы первого инфаркта миокарда
- •3.2.1.4. Изменения электрокардиограммы при повторных инфарктах миокарда
- •3.2.2. Биохимическая диагностика инфаркта миокарда
- •3.2.3. Сцинтиграфия миокарда
- •3.2.4. Эхокардиографическая диагностика
- •3.3. Дифференциальная диагностика инфаркта миокарда
- •3.4. Неосложненный инфаркт миокарда
- •3.4.1. Резорбционно-некротический синдром при инфаркте миокарда
- •3.4.2. Лечение неосложненного инфаркта миокарда
- •R Комментарии к лечению больных неосложненным инфарктом миокарда
- •R Наблюдение за больными инфарктом миокарда
- •R Уровень активности больных инфарктом миокарда
- • Анальгезия и использование антидепрессантов при инфаркте миокарда
- • Гепарин.
- •Заключение по антагонистам кальциевых каналов
- •R Магнезия (MgS04 25% раствор)
- •3.5. Инфаркт правого желудочка и его дисфункция
- •3.6. Подготовка к выписке больных инфарктом миокарда из стационара
- •3.7. Вторичная профилактика у больных инфарктом миокарда после выписки из стационара
- •3.8. Длительное ведение больных инфарктом миокарда
- •Глава 4
- •Осложнения инфаркта миокарда
- •4.1. Осложнения инфаркта миокарда
- •4.1.2. Кардиогенный шок.
- •4.1.3. Сердечная астма и отек легких.
- •4.1.4. Нарушения сердечного ритма и проводимости
- •4.1.4.1. Тахисистолические нарушения сердечного ритма
- •1 Лечение фибрилляции и трепетания предсердий, пароксизмальной наджелудочковой тахикардии
- •1 Желудочковая тахикардия и фибрилляция желудочков.
- •4.1.4.2. Брадиаритмии и блокады сердца
- •4.1.5. Разрывы миокарда
- •4.1.5.1. Острая митральная регургитация
- •4.1.5.2. Постинфарктный дефект перегородки
- •4.1.5.3. Разрыв свободной стенки левого желудочка
- •4.1.6. Аневризма левого желудочка
- •4.1.7. Тромбоэмболия легочной артерии
- •4.1.8. Перикардит
- •2 Лечение перикардита при инфаркте миокарда.
- •4.1.9. Острая язва желудка
- •4.1.10. Атония мочевого пузыря
- •4.1.11. Парез желудочно-кишечного тракта
- •4.1.12. Синдром Дресслера (постинфарктный синдром)
- •4.1.13.Хроническая недостаточность кровообращения
- •4.1.14. Показания для экстренного проведения аортокоронарного шунтирования при инфаркте миокарда
- •4.1.15.Рецидивирующий инфаркт миокарда
- •Глава 5 Нарушения сердечного ритма и проводимости: диагностика и лечение
- •5.1. Классификация антиаритмических средств и характеристика основных противоаритмических препаратов
- •5.2. Экстрасистолия
- •5.2.1. Электрокардиографическая диагностика желудочковой и наджелудочковой экстрасистолии
- •5.2.2. Лечение и профилактика наджелудочковой и желудочковой экстрасистолии в зависимости от механизмов их развития
- •5.2.2.1. Оценка механизмов развития экстрасистолии
- •5.3. Диагностика и лечение пароксизмальных тахикардий
- •5.3.1. Диагностика наджелудочковых тахикардий
- •5.3.1.1. Электрокардиографические критерии однофокусных предсердных тахикардий
- •5.3.1.2. Электрокардиографические критерии постоянно-возвратной или экстрасистолической формы предсердной тахикардии (форма Gallaverdin)
- •5.3.1.3. Электрокардиографические критерии многофокусной (политопной) или хаотической предсердной тахикардии
- •5.3.1.4. Электрокардиографические критерии реципрокных атриовентрикулярных тахикардий
- •5.3.2. Электрокардиографические признаки желудочковой тахикардии
- •5.3.3.1. Лечение атриовентрикулярных, очаговых (реципрокных) предсердных тахикардий
- •5.3.3.3. Лечение многофокусной, политопной или хаотической пароксизмальной предсердной тахикардии
- •5.3.4. Лечение желудочковых тахикардий
- •5.3.4.1. Лечение экстрасистолической или возвратной формы пароксизмальной желудочковой тахикардии
- •5.4. Фибрилляция (мерцание) и трепетание предсердий
- •5.4.1. Электрокардиографическая диагностика фибрилляции и трепетания предсердий
- •5.4.1.1. Электрокардиографическая диагностика трепетания предсердий
- •5.4.1.2. Электрокардиографические диагностические критерии фибрилляции (мерцания) предсердий
- •5.4.2. Классификация мерцания и трепетания предсердий
- •5.4.3. Лечение и профилактика пароксизмов фибрилляции и трепетания предсердий
- •5.4.3.1. Лечение и профилактика пароксизмов трепетания предсердий
- •I тип II тип эит (кардиоверсия) 150-400 j
- •5.4.3.2. Лечение и профилактика мерцания (фибрилляции) предсердий
- •2. Особенность течения пароксизмов мерцания предсердий:
- •5.5. Использование лазеротерапии для лечения нарушений сердечного ритма
- •5.6. Аритмии, обусловленные нарушением функции проводимости
- •. Алгоритм диагностики брадисистолических форм нарушений сердечного ритма, в том числе характерных для синдрома слабости синуовго узла, представлен на рис. 5.28.
- •5.6.2. Атриовентрикулярная блокада
- •5.6.3. Лечение синдрома слабости синусового узла и атриовентрикулярных блокад
- •5.6.3.1. Электрокардиостимуляция
- •Глава 6
- •6.1. Причины сердечной недостаточности
- •2. Некардиальные:
- •6.2. Патогенез недостаточности кровообращения
- •Митральная регургитация
- •1 Классификация недостаточности кровообращения.
- •Классификация недостаточности кровообращения в.Х. Василенко, н.Д. Стражеско при участии г.Ф. Ланга (1935) с дабавлениями н.М. Мухарлямова (1978).
- •I стадия. Подразделяется на период а и б.
- •6.4. Лечение хронической сердечной недостаточности
- •6.4.1. Фармакотерпия сердечной недостаточности
- •6.4.1.1. Применение ингибиторов ангиотензинпревращающего фермента для лечения сердечной недостаточности
- •6.4.1.2. Применение диуретиков для лечения сердечной недостаточности
- •1 Тактика назначения диуретиков:
- •1 Причины резистентности к диуретикам:
- •Выбор диуретика в зависимости от стадии (функционального класса) сердечной недостаточности.
- •6.4.1.3. Применение b-адреноблокаторов для лечения сердечной недостаточности
- •1 Противопоказания к использованию b-адреноблокаторов при сердечной недостаточности (помимо общих противопоказаний):
- •6.4.1.4. Применение сердечных гликозидов для лечения сердечной недостаточности
- •1 Взаимодействие сердечных гликозидов с другими препаратами:
- •6.4.1.5. Принципы лечения недостаточности кровообращения в зависимости от стадии заболевания
- •1 Принципы лечения недостаточности кровообращения в зависимости от стадии заболевания (Smith j.W. Et al., 1997).
- •1 Критерии стабильного клинического состояния при недостаточности кровообращении (Stevenson l.W. Et al., 1998)
- •6.4.2. Хирургическое лечение сердечной недостаточности
- •Глава 7 Приобретенные пороки сердца
- •7.1. Митральный стеноз
- •2 Классификация митрального стеноза по а.Н. Бакулеву и е.А. Дамир (1955).
- •Осложнения митрального стеноза
- •7.2. Митральная недостаточность
- •2 Показание к оперативному лечению:
- •7.3. Аортальный стеноз
- •7.4. Аортальная недостаточность
- •Основные клинические симптомы аортальной недостаточности, выявляемые при объективном обследовании:
- •7.5. Трикуспидальные пороки сердца
- •7.5.1. Трикуспидаольный стеноз.
- •7.5.2. Трикуспидальная недостаточность
- •2Этиология трикуспидальной недостаточности.
- •7.6. Дифференциальная диагностика пороков сердца
1.7.2. Альфа-1-адреноблокаторы
Общая характеристика -адреноблокаторов:
- венозная и артериальная вазодилатация;
- быстрое наступление гипотензивного эффекта: выраженный гипотензивный эффект первой дозы;
- развитие тахикардии в ответ на стимуляцию -2-адренорецепторов и стимулирующего действия на ЦНС;
- задержка жидкости в организме;
- благоприятного воздействие на показатели липидного обмена;
- снижение выработки инсулина и повышение чувствительности тканей к действию инсулина;
- снижение агрегационных свойств тромбоцитов;
- уменьшение степени гипертрофии левого желудочка.
Характеристика -адреноблокаторов, применяемых для лечения гипертонической болезни: доксазозин (тонокардин, кардура) - терапевтическая доза 1-16 мг в сутки, Т1/2 - 20-24 ч, празозин (пратсиол, адверзутен, минипресс, новопразин) - терапевтическая доза 4-20 мг в сутки, Т1/2 - 6-12 ч, тетразозин (хайтрин) - терапевтическая доза 1-5 мг в сутки, Т1/2 - 12-18 ч.
Эти препараты следует рекомендовать в качестве препаратов первого ряда у лиц молодого возраста, при необходимости сохранить высокую физическую активность, а также у лиц с профессией, связанной с повышенным вниманием. -1-адреноблокаторы показаны для коррекции артериальной гипертензии у больных с нарушениями липидного обмена, особенно при высоком уровне общего холестерина, триглицеридов и одновременном снижении содержания холестерина высокой плотности, при облитерирующем атеросклеротическом поражении периферических артерий, а также при сопутствующем сахарном диабете, подагре, с явлениями хронической почечной недостаточности, при доброкачественной гиперплазии предстательной железы. При наличии коронарной и сердечной недостаточности, наклонности к наджелудочковым аритмиям, лечение -1-адреноблокаторами требует особой осторожности, тщательно подбирая поддерживающие дозы препаратов, исключающих рефлекторную симпатикотонию.
Противопоказания к -1-адреноблокаторам:
- Стенокардия напряжения;
- Склонность к ортостатическим реакциям (пожилой возраст, диабетическая нейропатия, применение нитратов).
- При неэффективности три-терапии (диуретиками в сочетании с антагонитами кальция и ингибиторами АПФ).
-1-адреноблокаторы целесообразно комбинировать с -адреноблокаторами, антагонистами кальция, типа верапамила, дилтиазема, в небольших дозах с диуретиками и ингибиторами АПФ.
1.7.3. Антагонисты кальция
Имеются три различных группы антагонистов кальция по механизму действия, представленные верапамилом, нифедипином (никардипин), дилтиаземом, исрадипином (амилодипином, фелодипином).
Классификация антагонистов кальция (T.Toyo-Oka, W.Nayler, 1996).
I группа. Производные дигидроперидинов. К этой группе относят три поколения препаратов.
Первое поколение – препараты-прототипы с обычной (короткой) длительностью действия: нифидипин (коринфар, кордафлекс, адалат).
Второе поколение – препараты с длительным периодом полувыведения, которые подразделяются на две подгруппы: IIа – медленно высвобождающиеся формы: дилтиазема, верапамила, нифедиина, IIв – производные прототипов, отличающиеся по химической структуре: филодипин, нисольдипин, исрадипин, нимодипин, лацидипин, риодипин.
Третье поколение – амилодипин (норваск, амлор).
II группа. Производные фенилалкиламинов. К этой группе относятся два поколения.
Первое поколение - препараты-прототипы с обычной длительность действия: верапамил (изоптин, финоптин, лекоптин).
Второе поколение – препараты с длительным периодом полувыведения: верапамил SR, анипамил, галлопамил.
III группа. Производные бензотиазепинов. К этой группе относятся два поколения препаратов.
Первое поколение - препараты-прототипы с обычной длительность действия: дилтиазем (кардизем, кардил).
Второе поколение – препараты с длительным периодом полувыведения: дилтиазем –ретард или «Алтиазем-РР», дилтиазем SR, клентиазем.
Классификация антагонистов кальция по точке приложения действия на кардиомиоциты и миоциты гладкомышечных сосудов. Их подразделяют на 5 групп:
I группа - блокада кальциевых каналов клеточных мембран, преимущественно кардиомиоцитов и в меньшей степени на миоциты гладкомышечных клеток - производные фенилалкиламинов (верапамил, галлопамил).
II группа - блокада кальциевых каналов клеточных мембран как кардиомиоцитов, так и гладкомышечных клеток сосудов - производные бензотиазепина (дилтиазем, клентиазем).
III группа - блокада кальциевых каналов мембран в меньшей степени кардимиоцитов и в большей - саркоплазматического ретикулома гладкомышечных клеток сосудов - производные дигидропиридина (нифедипин, никардипин).
IV группа - блокада кальциевых каналов только саркоплазматического ретикулома гладкомышечных клеток сосудов - дигидроперидиновые антагонисты кальция (исрадипин, амилодипин, фелодипин, лацидипин, нитрендипин).
V группа - блокада кальциевых каналов саркоплазматического ретикулома только гладкомышечных клеток мозговых артерий (циннаризин, ноотропил)
Верапамил блокирует кислые фосфолипиды, расположенные вокруг ионного канала и препятствует связыванию с ними ионам кальция. Его влияние проявляется, в первую очередь, в ритмично работающих клетках, которым постоянно необходимы ионы Са для мгновенного входа. После блокады кальциевых рецепторов отмечается уменьшение частоты и силы сердечных сокращений, которые будут сохраняться только при физиологических или низких концентрациях ионов Са.
Циннаризин используется для лечения сосудистых заболеваний головного мозга (дисциркуляторная энцефалопатия, инсульт).
Противопоказания к применению антагонистов кальция (верапамил, дилтиазем, нифедипин)
1. Возраст до 60 лет;
2. Частота сердечных сокращений 50 ударов в минуту;
3. Коллапс;
4. Недостаточность кровообращения;
5. Атриовентрикулярные блокады;
6. Слабость синусового узла;
7. Непереносимость препаратов;
Исрадипин (амилодипин, фелодипин) используется только для лечения гипертонической болезни и считается одним из препаратов первого ряда при применении их в качестве монотерапии. Характеристика антагонистов кальция представлена в таблице 1.8.
В настоящее время, как было показано в многоцентровых исследованиях, из-за высокого риска внезапной смерти не рекомендуется использовать дигидроперидиновые антагонисты кальция короткого действия (нифедипин, исрадипин, никардипин, нимодипин, фелодипин и т.д.) для длительной терапии у больных гипертонической болезнью, особенно при ее сочетании с ИБС. Наиболее безопасными из антагонистов кальция являются верапамил, дилтиазем, амилодипин и ретардные формы нифедипина, которые практически не вызывают нежелательной активации симптикоадреналовой и ренин-ангиотензиновой систем.
В основе положительного антигипертензионного действия антагонистов кальция лежат дилатация артерий и артериол, уменьшение общего периферического сопротивления, увеличение почечного кровотока. Следует отметить, что антагонисты кальция неоднородно влияют на почечную гемодинамику: амилодипин, дилтиазем, нифедипин достоверно увеличивают почечный кровоток в среднем на 18-20%, в то время как верапамил, нитрендипин и фелодипин его практически не изменяют. Протеинурия в большей степени уменьшается под влиянием верапамила, дилтиазема, чем при лечении антагонистамикальция дигидроперидинового ряда.
Таблица 1.8. Характеристика антагонистов кальция
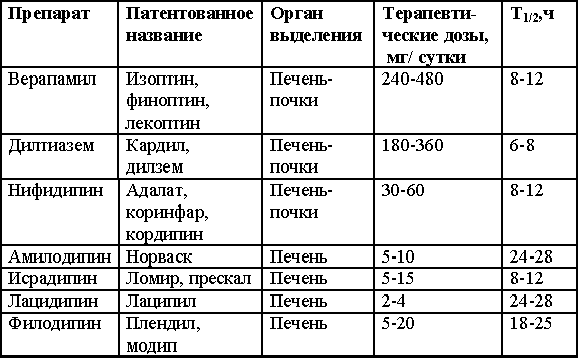
Примечание: Т1/2 - период полуэлиминации, часы.
В контролируемых исследованиях при применении амилодипина, нифедипина-ретарда, верапамила, дилтиазема показано, что наилучший антигипертензивный эффект наблюдался только при использовании амилодипина (норваск), причем продолжительность действия этого препарата сохранялась по меньшей мере в течение 48 ч, в то время как действие нифедипина-ретарда не превышало 24 часа, причем верапамил и дилтиазем, при отсутствии к ним противопоказаний, оказались наиболее эффективными для лечения гипертонической болезни в сочетании с нарушением функции почек, включая наличие микроальбуминурии (Meredith P., Elliot H., 1994).
Комбинированное применение антагонистов кальция. Эти препараты целесообразно применять в сочетании с ингибиторами АПФ, диуретиками, а дигидроперидиновые антагонисты кальция - с -адреноблокаторами. Нежелательно сочетать верапамил и дилтиазем между собой, а также эти препараты - с -адреноблокаторами. Не следует назначать антагонисты кальция с -адреноблокаторами из-за высокого риска развития коллапса. Верапамил и дилтиазем не следует комбинировать с сердечными гликозидами из-за возможности замедления их выведения.
