
20 Болезни желез внутренней секреции
.pdfБОЛЕЗНИ ЖЕЛЕЗ ВНУТРЕННЕЙ СЕКРЕЦИИ.
Составила доцент Матвеенко М.Е.
Эндокринным заболеванием можно назвать такое, при котором патология эндокринной железы составляет сущность болезни. Эндокринные заболевания обладают рядом особенностей:
1.Для них характерно плюригландулярное поражение, т.е. при заболевании любой эндокринной железы к этому процессу присоединяются патологические изменения в других эндокринных железах, так как все органы эндокринной системы связаны между собой функционально, и между ними существуют тесные заместительные связи.
2.Эндокринные заболевания не бывают только эндокринными. Это нейро-эндокринно-иммунные заболевания, т.к. синтез и секреция гормонов регулируются нервной системой, либо непосредственно, либо через выделение других гормонов и гуморальных факторов. В гипоталамусе концентрируются нейроны, выделяющие в кровь портальной системы гипофиза в ответ на приходящие извне импульсы особые рилизинг-гормоны, стимулируя или тормозя выделение гипофизарных гормонов. С иммунной системой эндокринная связана через вилочковую железу. С другой стороны изменения иммунного статуса, например, наличие аутоантител ведет в некоторых случаях к недостаточности эндокринных желез.
3.Эндокринная система путем гормональной регуляции поддерживает гомеостаз организма, поэтому при эндокринных заболеваниях нарушается взаимосвязь между жировым, белковым, минеральным и водным обменами. При этом в различных органах и тканях появляются морфологические изменения, выражающиеся в дистрофических, атрофических, гиперпластических, склеротических, диспластических и неопластических процессах. В самой эндокринной системе преобладают две группы патологических процессов: гиперпластические, которые выражаются, как правило, гиперфункцией, и дистрофические, атрофические и склеротические, которые выражаются гипофункцией желез внутренней секреции.
Болезни гипоталамуса и гипофиза.
Гипоталамус – высший вегетативный центр, координирующий функции различных систем. Он представляет собой скопление нервных клеток, которые трансформируют разнообразные нервные сигналы, поступающие извне, в гуморальные путем выработки рилизинг-гормонов. Гипоталамические гормоны могут активировать или угнетать выделение тропных гормонов. При появлении в гипоталамусе патологических процессов, таких как травматические повреждения, воспаление или
2
гамартом, нарушаются связи, регулирующие функцию гипофиза и других эндокринных желез.
Гипофиз состоит из двух долей: передней (аденогипофиз) и задней (нейрогипофиз). Аденогипофиз вырабатывает тропные гормоны, воздействующие на эндокринные железы-мишени (щитовидную железу, надпочечники, половые железы), а также гормоны, контролирующие рост и лактацию. Врожденные пороки развития, такие как выраженная гипоплазия или аплазия гипофиза, несовместимы с жизнью. Описанные в литературе удвоения гипофиза сочетаются с тяжелыми пороками ЦНС. Встречаются гипофизарные кисты, которые располагаются между передней долей и средней частью гипофиза. При их значительном увеличении гипофиз атрофируется, что сопровождается хронической гипофизарной недостаточностью.
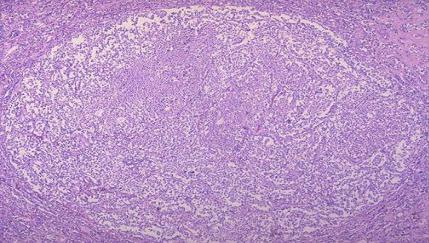
Из опухолей гипофиза наиболее важное место занимают аденомы, которые часто встречаются у пожилых людей (рис.1). Аденомы почти всегда вызывают гиперсекрецию тропных гормонов, т.е. являются гормонально активными (соматотропная – из эозинофильных клеток гипофиза, пролактинотропная – из хромофобных или эозинофильных клеток и др.)(рис.2). Однако аденомы могут быть и гормонально неактивными (мелкоклеточная недифференцированная и оксифильная онкоцитома).
Рис.1 Микроаденома передней доли гипофиза: такая аденома встречается у взрослых пациентов в 5% случаев. Редко бывает гормонально активной.
Аденомы могут озлокачествляться, приобретая инвазивный рост, прорастая капсулу органа. Опухоли гипофиза, в том числе доброкачественные, в случае значительного увеличения оказывают давление на перекрест зрительных нервов, вызывая вначале сужение полей зрения, а затем потерю зрения. Чаще всего аденомы вырабатывают несколько гормонов одновременно, но возможна преимущественная продукция одного гормона.
3
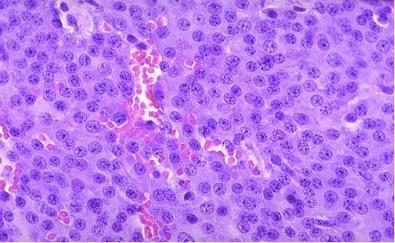
Рис.2 Аденома гипофиза состоит из небольших круглых клеток с четкими ядрами и умеренно базофильной цитоплазмой. В центре видны сосуды.
С гиперфункцией гормона роста связаны три синдрома: гигантизм, акромегалия и сахарный диабет. Гигантизм (свыше 190 см у девушек и 200 см у мужчин) возникает у детей и подростков с незакончившимся физиологическим ростом. Рост костей и патологические изменения в них, по мнению одних исследователей, связаны с высокой функциональной активностью остеобластов, по мнению других, с особой реактивностью эпифизарных хрящей к СТГ. После окостенения эпифизарных хрящей гигантизм переходит в акромегалию. Ведущим признаком акромегалии является рост тела в ширину за счет периостального увеличения костей скелета и размеров внутренних органов, что сочетается с нарушением обмена веществ. Заболевание развивается у взрослых. У больных гигантизмом и акромегалией обнаруживается спланхномегалия (увеличение размеров внутренних органов в 2–4 раза), обусловленная гипертрофией паренхиматозных структур и избыточным ростом фиброзной ткани. Так как гормон роста оказывает влияние на толерантность к глюкозе, у больных с гиперпродукцией гормона роста развивается сахарный диабет. Как правило, у них снижена половая функция, и они быстро стареют.
При повышении уровня в сыворотке крови другого гормона гипофиза – пролактина возникает синдром аменореи – галактореи, для которого характерно бесплодие, вторичная аменореи и галакторея. Этот синдром может появляться у молодых женщин после приема оральных контрацептивов. При гиперпролактинемии в гипофизе обнаруживаются аденомы.
Гипофункция аденогипофиза (пангипопитуитаризм) ведет к снижению продукции тропных гормонов, что вызывает различные сочетания эндокринных и обменных нарушений. При абсолютном или относительном дефиците СТГ, развивается гипофизарный нанизм (карликовость), проявляющийся малым ростом при сохранении пропорциональности телосложения.
4
Большинство форм гипофизарного нанизма относится к генетическим заболеваниям. Другую группу больных нанизмом (приобретенным) составляют пациенты с различными видами органической патологии ЦНС, которые возникли внутриутробно или в раннем детском возрасте. Морфологическими причинами, вызывающими эту патологию, являются гипоплазия гипофиза, дистрофические изменения в нем, кистозная дегенерация, атрофия вследствие сдавления опухолью, травматические повреждения гипоталамо-гипофизарной области, инфекционные заболевания и токсические повреждения.
При рождении гипофизарные карлики имеют нормальные размеры и массу тела, но с второго-третьего года жизни рост замедляется. Взрослые карлики сохраняют детские пропорции тела. У них отмечается предрасположенность к гипогликемии (преобладание инсулинового эффекта при отсутствии ингибирующего действия СТГ), есть признаки гипогонадизма (дефицит гонадотропинов), гипотиреоидизма (при подавлении секреции ТТГ), гипокортицизма (выпадение АКТГ), утомляемость, гипотония, плохая переносимость стресса, гиперхолестеринемия и т.д.
При морфологических исследованиях находят, что у таких больных щитовидная железа и половые железы гипоплазированы, в надпочечниках
– гипоплазия пучковой и сетчатой зон при относительной сохранности клубочковой. У мальчиков отмечается крипторхизм, отстают в развитии наружные половые органы, не развивается половое оволосение в пубертатном периоде. У девочек не развиты матка и придатки, не развиваются молочные железы, отсутствует менструация.
Нейрогипофиз накапливает и выделяет два гормона: окситоцин, который стимулирует сокращение матки и вызывает лактацию, и вазопрессин (антидиуретический гормон), поддерживающий нормальную осмолярность сыворотки крови путем резорбции воды в дистальных канальцах почечного нефрона. Дефицит вазопрессина снижает реабсорбцию жидкости в дистальном отделе почечного нефрона и способствует выделению большого количества гипоосмолярной неконцентрированной мочи. Это характерно для центрального несахарного диабета в отличие от периферического, при котором синтезируется достаточное количество вазопрессина, но снижена или отсутствует чувствительность к гормону рецепторов почечных канальцев.
Причиной центрального несахарного диабета могут быть воспалительные, дегенеративные, травматические, опухолевые и другие поражения различных участков гипоталамо-нейрогипофизарной системы. Среди острых и хронических инфекций, вызывающих перечисленные морфологические изменения наиболее часто встречается грипп с его нейротропным действием. Заболевание может возникать после черепномозговой и психической травм. Причиной несахарного диабета у детей может быть родовая травма. Симптоматический несахарный диабет вызывается первичными и метастатическими опухолями гипоталамуса и
5
гипофиза. Метастазируют в гипофиз чаще всего рак молочной и щитовидной желез и бронхов.
Вместе с тем у значительно числа больных (60–70%) этиология заболевания остается неизвестной – идиопатический несахарный диабет. По данным последних лет идиопатический несахарный диабет часто связан с аутоиммунными заболеваниями и органоспецифическими антителами к вазопрессинсекретирующим и реже окситоцинсекретирующим клеткам. При этом в нейросекреторных органах обнаруживается лимфоидная инфильтрация с формированием лимфоидных фолликулов и замещением паренхимы этих органов лимфоидной тканью.
Сахарный диабет.
Сахарный диабет имеет наибольший удельный вес среди заболеваний эндокринной системы. В настоящее время около 2% населения земного шара больны сахарным диабетом, что связано с относительной или абсолютной недостаточностью инсулина.
Сахарный диабет может быть спонтанный (спонтанный – возникающий без внешнего воздействия), вторичный (при заболеваниях поджелудочной железы, эндокринных органов, генетических синдромах), диабет беременных, латентный. Как самостоятельное заболевание рассматривают лишь спонтанный диабет, который делят на инсулинзависимый (I тип)(рис.3, 4) и инсулиннезависимый диабет (II тип)(рис.5).
Рис.3 Нормальный островок Лангерганса: содержит альфа-клетки, секретирующие глюкагон, бетта-клетки, выделяющие инсулин и дельта-клетки – соматостатин.
Этиологические факторы:
1.Генетически обусловленное изменение количества и функции бетаклеток, ведущее к снижению синтеза инсулина, продукции аномального инсулина, к нарушению превращения проинсулина в инсулин.
6
2.Факторы внешней среды – вирусы, аутоиммунные заболевания, характер питания (ожирение), повышение активности адренергической нервной системы.
Рис.4 Островок Лангерганса у пациента с диабетом I типа. Присутсвие лимфоидной инфильтрации в ткани островка подтверждает аутоиммунный механизм заболевания.
Рис.5 Островок Лангерганса у пациента с диабетом II типа. Гиалиноз островка сопровождается гибелью эндокринных клеток, количество которых резко уменьшено.
Среди факторов риска для диабета I типа, возникающего, в основном, у молодых людей (пик заболеваемости приходится в 10–12 лет) необходимо отметить вирусную инфекцию (эндемический паротит, краснуху, Коксаки-инфекцию, вирусный гепатит), генетическую предрасположенность, аутоиммунизацию при заболеваниях, протекающих с появлением антител к субклеточным компонентам.
Для диабета II типа, наиболее часто встречающегося у пожилых людей, характерно появление обменных антиинсулярных факторов и снижение рецепторной активности бета-клеток.
Недостаток инсулина вызывает нарушение синтеза гликогена, повышается содержание глюкозы в крови (гипергликемия), появляется глюкоза в моче (глюкозурия), т.к. максимальная концентрация глюкозы в крови, при которой она реабсорбируется почками полностью составляет
7
10–11 ммоль на литр. Кроме этого снижается почечный порог выведения глюкозы, в результате нарушения реабсорбции и превращения в эпителии канальцев в глюкозо-6-фосфат.
В связи с усиленным распадом жиров и белков и появлением недоокисленных продуктов их распада возникают гиперлипидемия (холестеринемия), ацетонеия и кетонемия. Гиперкетонемия способствует возникновению ацидоза и вызывает интоксикацию организма.
Макроскопически поджелудочная железа часто уменьшена в размерах, склерозирована с участками ожирения (липоматоза). Островки гиалинизированы и склерозированы, могут быть подвергнуты кистозному перерождению.
Печень увеличена, в клетках наблюдается жировая дистрофия, нет гликогена в цитоплазме гепатоцитов, но в ядрах этих клеток определяется гликоген, который придает им светлый тон ("дырявые ядра").
Диабетическая макроангиопатия проявляется атеросклерозом крупных сосудов (эластического и мышечно-эластического типов). Диабетическая микроангиопатия поражает микроциркуляторное русло, при этом наблюдается:
1.Плазморрагическое пропитывание стенки сосуда с повреждением базальной мембраны эндотелия.
2.Пролиферация эндотелия и перителия.
3.Завершается процесс склерозом и гиалинозом стенки сосудов,
появляется характерный для сахарного диабета – липогиалин. Повреждения сосудистой стенки являются "расплатой"
микроциркуляторного русла за попытку вывести недоокисленные продукты за пределы сосудистой стенки. Микроангиопатия при диабете имеет генерализованный характер: мирососуды повреждаются в почках, сетчатке глаз, скелетных мышцах, коже, слизистых оболочках, поджелудочной железе, головном мозге, периферической нервной системе.
В почках микроангиопатия проявляется диабетическим гломерулонефритом и гломерулосклерозом. В основе лежит пролиферация мезангиальных клеток и образование ими большого количества мембраноподобного вещества в ответ на отложение в мезангиуме мукополисахаридов. Диабетический гломерулосклероз (синдром Киммельстила – Уилсона) клинически проявляется отеками, протеинурией, артериальной гипертензией, высокой гипергликемией с прекращением глюкозурии. Кроме пролиферативных изменений могут быть экссудативные, которые проявляются образованием "фибриновых шапочек" на капиллярах клубочков и "капсульной капли". В канальцах наибольшие изменения определяются в узком сегменте нефрона, где происходит полимеризация глюкозы в гликоген (гликогеновая инфильтрация эпителия).
Для диабетической ангиопатии характерны:липогранулемы в сосудах легких, инфильтарция липидами гистио-макрофагальный системы (селезенка, лимфатические узлы, печень) и кожи (ксантоматоз).

8
Диабетическая нейропатия включает следующие клинические синдромы: радикулопатию, мононейропатию, полинейропатию, амиотрофию, вегетативную нейропатию и энцефалопатию, которые обусловлены демиелинизацией осевых цилиндров в задних корешках и столбах спинного мозга и дегенеративными изменениями нейронов.
Наиболее часто встречающиеся осложнения сахарного диабета: диабетическая кома, гангрена конечности, инфаркт миокарда, слепота в результате микро- и макроангиопатии, диабетическая нефропатия (почечная недостаточность, которая может быть острой при папиллонекрозе и хронической при гломерулосклерозе), инфекции (пиодермия, фурункулез, сепсис, обострение туберкулеза). Указанные осложнения часто являются причинами смерти.
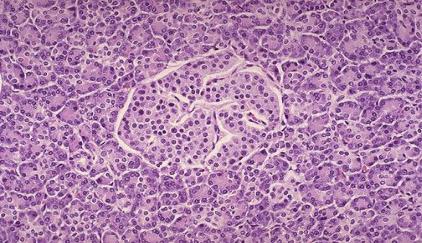
Нередкой патологией является аденома поджелудочной железы, построенная из островковых клеток, которая может вызвать синдром Цоллингера-Эллисона (рис.6).
Рис.6 Аденома из клеток островков Лангерганса отделена капсулой от нормальной ткани железы. Справа видны неизмененные островки.
Болезни щитовидной железы.
Основные заболевания – зоб (струма), тиреоидиты и опухоли.
Зоб – патологическое увеличение щитовидной железы. Оно может быть диффузное или в виде узла. В зависимости от функциональных и клинических особенностей, а также от причин возникновения различают эндемический зоб, спорадический зоб, диффузный токсический зоб (базедова болезнь).
Эндемический зоб развивается у лиц, проживающих на территории, где мало йода в питьевой воде. Щитовидная железа при этом увеличивается в размерах за счет гиперплазии фолликулов, но функциональные способности ее снижены. Если зоб появляется в детском возрасте, то отмечается умственное недоразвитие – кретинизм.
По гистологическим признакам различают коллоидный зоб, часто узловой, плотный. При этом меняется гистологическое строение
9
щитовидной железы: происходит увеличение содержания коллоида в фолликулах и полиморфизм фолликулов,что говорят о микроили макрофолликулярном зобе, который может быть с пролиферацией фолликулярного эпителия.
При значительном разрастании фолликулярного эпителия, но малом количестве коллоида, т.е. при увеличении за счет паренхимы говорят о паренхиматозном зобе. В таком зобе может быть полное отсутствие коллоида в железе, при этом микроскопически видны солидные структуры.
Спорадический зоб возникает у жителей неэндемических районов. Значительного влияния на организм не оказывает, если нет сильного разрастания. В некоторых случаях он может стать основной для базедовой болезни.
Базедова болезнь (диффузный токсический зоб) возникает чаще у женщин после нервно-психических травм. Считают, что при этом активируется гипоталамус и симпатико-адреналовая система. Это приводит к усиленному образованию гормонов щитовидной железы. У больных появляется триада клинических симптомов: зоб, пучеглазие (экзофтальм), тахикардия. Больные худеют, нарушается деятельность нервной системы и мышц, обусловленная дефицитом АТФ, истощением в мышцах запаса гликогена. Тахикардия связана с активизацией симпатоадреналовой системы.
Характерные морфологические признаки тиреотоксикоза выявляются в щитовидной железе. Она увеличена в размерах (в 3–4 раза больше, чем нормальная). Железа плотной консистенции, богата сосудами. При большом содержании коллоида цвет у среза желтый, при малом – серый, полупрозрачный. При микроскопии видны фолликулы различной величины и формы, с коллоидом и без него. Эпителий фолликулов высокий, цилиндрический, клетки, надвигаясь друг на друга, образуют выступы (подушки Сандерсона). Строма железы хорошо выражена, часто инфильтрирована лимфоцитами, образующими скопления и фолликулы.
Со стороны внутренних органов наиболее значительные изменения наблюдаются в сердце (тиреотоксическое сердце). Макроскопически наблюдается гипертрофия левого желудочка. При микроскопии виден внутриклеточный отек кардиомиоцитов, диффузная жировая инфильтрация миокарда, очаги некроза в мышечных волокнах. Перечисленные процессы связаны с тем, что тиреоидные гормоны повышают потребность тканей в кислороде, которого не хватает из-за разобщения процессов окислительного фосфорилирования, что создает условия для кислородного голодания тканей. В исходе заболевания наблюдается кардиосклероз.
В печени определяется серозный отек, который может перейти в фиброз (тиреотоксический фиброз печени). В промежуточном и продолговатом мозге – дистрофические изменения нервных клеток.
Часто отмечается гиперплазия лимфоидной ткани в тимусе, лимфатических узлах и селезенке.

10
Смерть может наступить от острой надпочечниковой недостаточности во время операции по поводу удаления зоба, без операции – от сердечной недостаточности.
Тиреоидиты.
Среди них наибольшее значение имеют тиреодит Хасимото – истинный аутоиммунный зоб, при котором появляются аутоантитела к микросомальному антигену, поверхностным антигенам тиреоцитов, тиреоглобулину. В структуре тиреоидной патологии заболеваемость аутоиммунным тиреоидитом составляет 20–40% среди взрослого населения Белоруссии.
Факторы, предрасполагающие к развитию этого тиреоидита, можно разделить на генетические и средовые. К последним относятся: избыточное (более 1 мг в сутки) применение йода, вирусные и бактериальные инфекции (способствуют аутоиммунизации организма), повышенная тиреотропная стимуляция (усиливает синтез тиреопероксидазы и тиреоглобулина, а также способствует выходу в кровь повышенного количества тиреоглобулина и образованию антитиреоидных антител), радиация, нарастающая общая аллергизация населения.
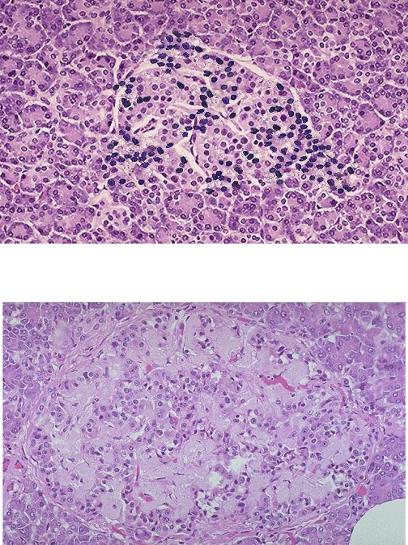
Микроскопически железа инфильтрирована лимфоцитами, в ней образуются лимфатические фолликулы (рис.7). Со временем паренхима железы погибает и замещается соединительной тканью.
Рис.7 Тиреоидит Хашимото: справа виден лимфоидный фолликул со светлым реактивным реактивным центром.
Тиреодит Риделя характеризуется первичным разрастанием соединительной ткани, сопровождающимся гибелью паренхимы. Иногда соединительная ткань разрастается за пределы железы, имитируя злокачественную опухоль.
Опухоли щитовидной железы.
Аденома щитовидной железы может быть фолликулярная из А и В клеток (рис.8) и солидная из С клеток.
