
диссертации / 114
.pdf161
ГЛАВА 5.
КЛИНИЧЕСКОЕ ЗНАЧЕНИЕ ОПРЕДЕЛЕНИЯ УРОВНЯ ЭНДОТОКСИНА, ЛЕЙКОЦИТАРНОГО ИНДЕКСА ИНТОКСИКАЦИИ И ПРОКАЛЬЦИТОНИНА У ПАЦИЕНТОВ С ЦИРРОЗОМ ПЕЧЕНИ И ИНФЕКЦИОННЫМИ ОСЛОЖНЕНИЯМИ
5.1. Значение определения эндотоксина у больных с циррозом печени и инфекционными осложнениями
Для обнаружения эндотоксина грамотрицательных бактерий в крови использовался метод LAL-теста (хромогенный тест, HBT, Голландия). Все пробы были исследованы дважды: при поступлении в стационар (3-5 сутки) и
через 3 недели (21-24 сутки) госпитализации. Референсное значение эндотоксина крови = ≤0,1 МЕ/мл. Среди пациентов I группы (ЦП+ИО) у 39
больных из 102 выявлено повышение эндотоксина крови при поступлении в стационар (МЕ= 20,5 МЕ/мл; ДИ=0,2-110 МЕ/мл). При этом наибольшее повышение уровня эндотоксина зафиксировано при развитии СПБ ‒ уровень эндотоксина составил от 60 МЕ/мл до 110 МЕ/мл, что значительно выше, чем у пациентов с ЦП и другими ИО. Так, при пневмонии уровень эндотоксина был от 50 МЕ/мл до 0,26 МЕ/мл, при обострении пиелонефрита ‒ от 22 МЕ/мл до
0,1 МЕ/мл. К третьей неделе госпитализации у 15 больных, имевших при поступлении в стационар уровень эндотоксина крови в норме, зафиксировано повышение эндотоксина до 16 МЕ/мл (МЕ=5,0 МЕ/мл; ДИ=0,26-90 МЕ/мл) и
было диагностировано развитие нозокомиальных инфекций. В среднем к 21-24
суткам госпитализации у пациентов I группы отмечено снижение уровня эндотоксина крови на фоне проводимой терапии (МЕ=9,7 МЕ/мл; ДИ=0,26-90
МЕ/мл). При проведении статистического анализа отмечено достоверное снижение уровня эндотоксина у больных с ЦП и ИО (p<0,05) к третьей неделе госпитализации.
162
При диагностике признаков СИРБ кишечника у больных I группы отмечены положительные результаты водородного дыхательного теста (ВДТ) у 17 пациентов; у 53 больных данной группы выявлены изменения в анализе кала на дисбактериоз – снижение количества бактерий нормофлоры (лакто- и
бифидобактерий) и избыточный рост кишечной палочки (12%) и клебсиеллы
(26%); у 13 больных зафиксирован избыточный рост грибковой флоры.
Среди больных II группы (ЦПбезИО) у 22 из 90 пациентов выявлено повышение эндотоксина при поступлении в стационар (МЕ=0,82 МЕ/мл; ДИ=0-
50 МЕ/мл). Следует отметить, что данный повышенный уровень эндотоксина крови сохранялся у этих пациентов на протяжении всей госпитализации. Так, к 21-24 суткам пребывания в стационаре он составил (МЕ=1,02 МЕ/МЛ; ДИ=0-40
МЕ/мл). При этом во II группе развития инфекционного процесса диагностировано не было. Статистических закономерностей динамики эндотоксина обследованных пациентов данной группы не обнаружено.
При исследовании клинических признаков СИРБ кишечника у больных
II группы нами выявлены положительные результаты ВДТ у 21 пациента, а у
46 диагностированы изменения в анализе кала на дисбактериоз – снижение количества бактерий нормофлоры (лакто- и бифидобактерий) и избыточный рост кишечной палочки (n=11) и клебсиеллы (n=9), рост энтерококков ‒ у 10
больных, грибковой флоры ‒ у 4, лактозонегативная кишечная палочка превышала норму у 5 пациентов, у 3 больных наблюдался избыточный рост бактерий стафилококковой группы, и у 4 – синегнойная палочка.
Таким образом, можно предполагать, что у пациентов II группы в отсутствии инфекционного процесса повышение уровня эндотоксина крови может быть связано с явлениями транзиторной бактериемии и феноменом БТ,
возникающей у иммунокомпрометированных больных на фоне ЦП и СИБР.
В III группе (ЦПlet+ИО) на 3-5 сутки госпитализации у 22 больных выявлено повышение уровня эндотоксина крови (МЕ=15,7 МЕ/мл; ДИ=0,12-110
МЕ/мл). Следует отметить, что у пациентов с клинической картиной
163
обострения хронического пиелонефрита в сочетании с пневмонией, ИЭ и сепсисом повышение уровня эндотоксина было с 26 МЕ/мл до 110 МЕ/мл, что значительно выше, чем у пациентов с другими инфекциями: при СБП ‒ от 0,12
МЕ/мл до 4 МЕ/мл, пневмониях ‒ от 0,72 МЕ/мл до 45 МЕ/мл).
К третьей неделе госпитализации у 10 больных отмечено повышение эндотоксина до 12,4 МЕ/мл (МЕ=10,2 МЕ/мл; ДИ=0,4-90 МЕ/мл),
зафиксировано развитие нозокомиальных инфекций. В среднем к 21-24 суткам госпитализации у пациентов I группы наблюдалось снижение уровня эндотоксина крови на фоне проводимой терапии (МЕ=9,7 МЕ/мл; ДИ=0,26-90
МЕ/мл). При проведение статистического анализа выявлено достоверное снижение уровня эндотоксина у больных с ЦП и ИО (p<0,05) к третьей неделе госпитализации.
При исследовании клинических признаков СИРБ кишечника у больных
III группы положительные результаты ВДТ диагносцированы у 25 пациентов,
а у 23 выявлены изменения в анализе кала на дисбактериоз – снижение количества бактерий нормофлоры (лакто- и бифидобактерий) и избыточный рост кишечной палочки (n=10) и клебсиеллы (n=7), рост энтерококков ‒у 5
больных, у 1 пациента избыточный рост гемолитической кишечной палочки,
грибковая флора ‒ у 7.
В IV группе (ЦПletбезИО) на 3-5 сутки госпитализации у 7 больных зафиксировано незначительное повышение уровня эндотоксина крови
(МЕ=0,03 МЕ/мл; ДИ=0-0,06 МЕ/мл). Следует отметить, что данные значения не превышали норму возможного содержания эндотоксина в крови. К третьей неделе госпитализации также статистически значимых изменений уровня эндотоксина не выявлено.
При исследовании клинических признаков СИРБ кишечника у больных
IV группы положительные результаты ВДТ отмечены у 4 пациентов, а у 7
выявлены изменения в анализе кала на дисбактериоз – снижение количества бактерий нормофлоры (лакто- и бифидобактерий) и избыточный рост
164
клебсиеллы (n=2), рост энтерококков ‒ у 3 больных, у 2 пациентов ‒ избыточный рост лактозонегативной кишечной палочки.
При проведении межгруппового статистического анализа обращает на себя внимание тот факт, что у пациентов с инфекцией I группы, несмотря на более значимое повышение уровня эндотоксина, статистически значимых достоверностей по сравнению с группой без ИО не отмечено (табл. 33) При сравнении данного показателя среди пациентов с инфекцией (I и III группа)
следует отметить, что у выживших пациентов I группы уровень эндотоксина крови при поступлении в стационар был выше, чем в группе больных с летальным исходом, однако статистически значимых закономерностей не зафиксировано. третьей неделе госпитализации в группе больных с инфекцией и летальным исходом данный показатель был достоверно выше, хотя снижение уровня эндотоксина крови наблюдалось в обеих группах. Таким образом,
можно предполагать, что течение ИО в III группе было более тяжелым, чем в группе выживших больных (табл. 33).
При сравнении уровня эндотоксина у пациентов I и IV групп нами отмечено, что эндотоксин крови был достоверно выше у пациентов с инфекцией (I группа) по сравнению с уровнем эндотоксина у больных без ИО
(табл. 33).
Таблица 33. Уровень эндотоксина у обследованных пациентов на 3-4 сутки госпитализации.
Эндотоксин |
I группа |
II |
|
III |
|
IV |
|
|
(n=102) |
группа |
|
группа |
|
группа |
|
|
|
(n=90) |
P1<0,05 |
(n=41) |
P2<0,05 |
(n=90) |
P3<0,05 |
3-4 сутки |
20,5 |
0,82 |
0,285 |
15,7 |
0,739 |
0,03 |
0,005 |
госпитализации |
|
|
|
|
|
|
|
(≤0,1 МЕ/мл) |
|
|
|
|
|
|
|
21-24 сутки |
9,7 |
1,02 |
0,111 |
10,2 |
0,005 |
0,01 |
0,241 |
госпитализации |
|
|
|
|
|
|
|
(≤0,1 МЕ/мл) |
|
|
|
|
|
|
|
P1 – сравнение показателей I и II группы Р2 – сравнение показателей I и III группы Р3 - сравнение показателей I и IV группы
165
При сравнении уровня эндотоксина среди пациентов, у которых инфекционного процесса отсутствовал (II и IV группы), повышение уровня эндотоксина крови было выше у больных I группы, чем у пациентов с летальным исходом, однако статистически значимых результатов выявлено не было (табл. 34).
Таблица 34. Уровень эндотоксина у пациентов II и IV групп
Эндотоксин |
II группа |
III группа |
|
|
(n=90) |
(n=41) |
P<0,05 |
3-4 сутки госпитализации |
0,82 |
0,03 |
0,168 |
(≤0,1 МЕ/мл) |
|
|
|
21-24 сутки госпитализации |
1,02 |
0,01 |
0,008 |
(≤0,1 МЕ/мл) |
|
|
|
Анализируя вышеизложенные результаты, обратим внимание, что в I и III
группах пациентов с ЦП и ИО при обнаружении инфекционного процесса отмечено стойкое и достоверное повышение уровня эндотоксина крови и прослеживаются особенности в темпах повышения и снижения эндотоксина крови в зависимости от тяжести ИО, а также от характера инфекционного процесса (внебольничная или назокомиальная флора).
Так, в I группе изначально повышенный уровень эндотоксина крови снизился к 21-24 суткам госпитализации. Активность инфекционного процесса в I группе сопровождалось достоверным повышением уровня лейкоцитов,
содержанием D-димеров, эндотоксина крови без статистически значимых изменений остальных маркеров воспаления, что, вероятнее всего, может быть обусловлено нарушением синтетической функции печени.
В III группе также наблюдался достоверный рост уровня эндотоксина,
лейкоцитов и СРБ крови к 21-24 суткам госпитализации, что может быть связано с развитием более тяжелых (назокомиальных) инфекций (БЭ, СБП,
пиелонефрит).
Во II и IV группах у пациентов с ЦП и без ИО статистически достоверных повышений маркеров воспаления не выявлено. При анализе II группы зафиксировано повышение уровня эндотоксина крови у пациентов с ЦП и без ИО, однако статистически достоверных различий не отмечено. Данное
166
повышение эндотоксина, вероятнее всего, может быть обусловлено
бактериальной транслокацией у пациентов с ЦП.
5.2. Значение лейкоцитарного индекса интоксикации у больных с циррозом печени и инфекционными осложнениями
ЛИИ ‒ показатель, характеризующий степень эндогенной интоксикации и остроту воспаления. Величина ЛИИ в зависимости от возраста колеблется от
0,62±0,09 до 1,6±0,5 и даже до 1–3 усл. ед. Возрастание данного показателя свидетельствует о повышении уровня эндотоксинемии и активации процессов распада. Повышение ЛИИ до 4–9 усл.ед. свидетельствует о наличии бактериальных токсинов.
В I группе ЛИИ при поступлении стационар составил 4 усл.ед. (МЕ=2
усл.ед; ДИ=0-4 усл.ед.), что соответствует тяжелой степени эндогенной интоксикации и свидетельствует о присутствии бактериальных токсинов в крови. К 21-24 суткам госпитализации отмечается снижение данного показателя до 2 усл.ед. (МЕ=2 усл.ед.; ДИ=0-4 усл.ед.). Снижение ЛИИ на фоне проводимой антибактериальной терапии говорит о положительной динамике течения инфекционного процесса у больных с декомпенсированным ЦП.
Во II группе в отсутствие ИО ЛИИ к 3-5 суткам госпитализации составил
1 усл.ед. (МЕ=1 усл.ед.; ДИ=0-2 усл.ед.), к третьей неделе госпитализации также не было зафиксированного значимого повышения данного показателя в исследуемой группе (МЕ=0,5 усл.ед.; ДИ=0-9 усл.ед.).
В III группе, при наличии инфекционного процесса и впоследствии летального исхода, при поступлении в стационар выявлено, что ЛИИ составил
6 усл.ед. (МЕ=6 усл.ед.; ДИ=2-9 усл.ед.), что, как и в группе выживших пациентов с ИО (I группа), свидетельствовало о выраженной эндотоксинемии.
К третьей неделе госпитализации значимого снижения ЛИИ не зафиксировано
(МЕ=6 усл.ед.; ДИ=2-9 усл.ед.). Отсутствие динамики снижения ЛИИ у пациентов с ИО и летальным исходом, вероятно, указывает на тяжесть
167
состояния пациентов в данной группе и предполагает неблагоприятный прогноз данного заболевания.
В IV группе ‒ пациентов с летальным исходом и отсутствием ИО ‒ к 3-4
суткам госпитализации ЛИИ составил 2 усл. ед. (МЕ=2 усл.ед.; ДИ=1-3 усл.ед.),
к третьей неделе пребывания пациентов в стационаре значимого снижения ЛИИ не наблюдалось (МЕ=2 усл.ед.; ДИ=1-3 усл.ед.). Повышение ЛИИ до 2
усл. ед. соответствует легкой степени эндогенной интоксикации, что в отсутствие инфекционного процесса может свидетельствовать о наличии у пациентов данной группы декомпенсированного заболевания печени, а также о развитии БТ с выбросом эндотоксина грамотрицательных бактерий в кровяное русло.
При проведении сравнительного анализа повышения ЛИИ между группами обращает на себя внимание то, что в I группе (ЦП+ИО) при поступлении в стационар и к третьей неделе госпитализации уровень эндотоксина крови был достоверно выше, чем группе без ИО (II группа). При этом сравнение больных с инфекцией (I и III групп) показало, что ЛИИ был достоверно выше в группе больных с летальным исходом и сохранялся повышенным на протяжении всего периода госпитализации пациента (табл. 35).
Те же закономерности прослеживаются и при проведении статистического анализа показателей пациентов I и IV групп и больных с инфекцией. Как уже было описано выше, уровень ЛИИ при поступлении в стационар был статистически значимо выше в группе больных с инфекцией,
чем в группе без инфекции и с летальным исходом. А к третьей неделе госпитализации достоверных различий в исследуемых группах выявлено не было (табл. 35).
168
Таблица 35. ЛИИ у пациентов на 3-4 сутки в в стационаре
Лейкоцитарный |
I |
II |
|
|
III |
|
IV |
|
индекс |
группа |
группа |
|
|
группа |
|
группа |
|
интоксикации |
(n=102) |
(n=90) |
|
|
(n=41) |
|
(n=15) |
|
|
|
|
|
P1<0,05 |
|
P2<0,05 |
|
P3<0,05 |
3-4 сутки |
4 |
1 |
|
0,000 |
6 |
0,000 |
2 |
0,000 |
госпитализации |
|
|
|
|
|
|
|
|
21-24 сутки |
2 |
0,5 |
|
0,000 |
6 |
0,000 |
2 |
0,281 |
госпитализации |
|
|
|
|
|
|
|
|
P1 – сравнение показателей I и II |
группы |
|
|
|
|
|||
Р2 – сравнение показателей I и III |
группы |
|
|
|
|
|||
Р3 - сравнение показателей I и IV группы |
|
|
|
|
||||
При проведении сравнительного анализа пациентов с ЦП без ИО (II и IV
группы) отмечено, что уровень ЛИИ был достоверно выше в группе больных с летальным исходом (табл. 36). По-видимому, данное повышение ЛИИ у больных с летальным исходом обусловлено тяжестью состояния пациента и может свидетельствовать о неблагоприятном прогнозе заболевание, даже при отсутствии инфекционного процесса. Статистический анализ клинических данных больных II и III групп, показал, как и в предыдущих исследованиях, что уровень ЛИИ в группе с ИО и летальным исходом (III группа) был достоверно выше, чем в группе выживших больных без инфекции (II группа) (табл. 36), как при поступлении в стационар, так и на третьей неделе госпитализации.
При проведении статистического анализа показателей больных с летальным исходом (III и IV группа) было замечено, что значение ЛИИ достоверно выше в группе больных с инфекцией, как при поступлении в стационар, так и на 21-24 сутки госпитализации.
Таблица 36. ЛИИ у пациентов
Лейкоцитарный |
II группа |
|
III группа |
|
IV |
|
индекс |
(n=90) |
|
(n=41) |
|
группа |
|
интоксикации |
|
|
|
|
(n=15) |
|
|
|
|
|
P1<0,05 |
|
P2<0,05 |
3-4 сутки |
1 |
|
6 |
0,003 |
6 |
0,000 |
госпитализации |
|
|
|
|
|
|
21-24 сутки |
0,5 |
|
6 |
0,000 |
6 |
0,000 |
госпитализации |
|
|
|
|
|
|
P1 – сравнение показателей II и III |
группы |
|
|
|
||
Р2 – сравнение показателей II и IV группы
169
Анализируя вышеизложенные результаты, обратим внимание на то, что в
I и III группе пациентов с ЦП и ИО при обнаружении инфекционного процесса отмечено стойкое и достоверное повышение ЛИИ, при этом прослеживаются особенности в темпах повышения и снижения ЛИИ в зависимости от тяжести ЦП.
Так, в I группе изначально повышенный ЛИИ достоверно снизился к 21-
24 суткам госпитализации. В III группе также отмечен достоверный рост ЛИИ без значимого снижения к 21-24 суткам госпитализации, что может быть связано с развитием более тяжелых (нозокомиальных) инфекций (БЭ, СБП,
пиелонефрит).
Во II и IV группах у пациентов с ЦП и без ИО клинически значимого повышения ЛИИ не зафиксировано. При анализе показателей ЛИИ IV группы отмечено повышение уровня эндотоксина крови у пациентов с ЦП и без ИО,
что может быть обусловлено БТ у пациентов с ЦП.
5.3. Значение определения уровня прокальциотонина у больных с циррозом печени и инфекционными осложнениями
Уровень прокальциотонина в данном исследовании определялся только пациентам в группах с инфекцией при подозрении на генерализацию инфекционного процесса и развитие сепсиса. Так, среди больных I группы у
43 человек был исследован уровень прокальциотонина, однако повышения данного показателя выше нормы у обследованных не зафиксировано, даже в случаях диагностики у больных сепсиса.
В III группе у 21 больного с подозрением на сепсис исследован уровень прокальциотонина; только у 7 человек данный показатель составил 0,5.
При проведении статистического анализа достоверного повышения уровня прокальциотонина не выявлено.
Таким образом, у пациентов с ЦП и ИО при развитии сепсиса не отмечено значимого повышения уровня прокальциотонина.
170
ГЛАВА 6.
СПЕКТОР ВЫЯВЛЕННЫХ МИКРООРГАНИЗМОВ И ЭТИОТРОПНОЕ ЛЕЧЕНИЕ У БОЛЬНЫХ С ЦИРРОЗОМ ПЕЧЕНИ И ИНФЕКЦИОННЫМИ ОСЛОЖНЕНИЯМИ
6.1. Бактериологическое исследование мочи у больных с циррозом печени и мочевой инфекцией
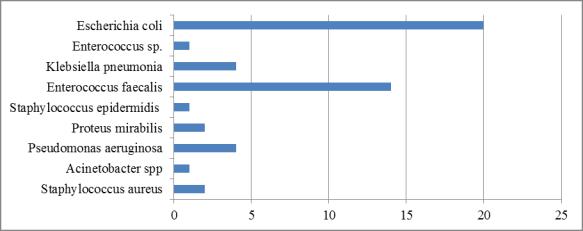
При бактериологическом исследовании положительные результаты посевов отмечены у 41 (84%) пациента с обострением пиелонефрита и мочевой инфекцией в I группе. Спектр выявленных микроорганизмов и частота выявления представлены на рисунке 16.
Рис. 16. Спектр микроорганизмов, выявленных у пациентов с хроническим пиелонефритом
В нашем исследовании преобладали пациенты с обострением ХП,
который был ассоциирован с E. сoli у 20 пациентов и с Enterococcus faecalis (Ent. faecalis) у 18, что не противоречит данным литературы о частоте встречаемости грамотрицательной флоры у больных с ЦП.
Обращает на себя внимание тот факт, что у 6 (8,2%) больных обострение ХП было ассоциировано с синегнойной палочкой, у 3 (2%) ‒ с acinetobacter spp.
Данные микроорганизмы относятся к возбудителям, вызывающим нозокомиальные инфекции. У 11 больных (22,4%) ХП был связан с сочетанием двух и более микроорганизмов: enterococcus faecalis+escherichia coli ‒ у 5
