
Методические указания др. университетов / Основы сестринского дела
.pdf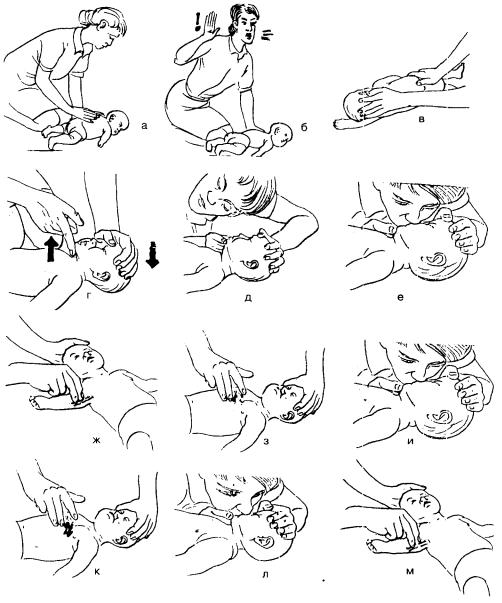
Рис. 15.30. СЛР младенца
•слегка запрокинуть его голову и слегка поднять подбородок;
•наблюдать, слушать и попытаться почувствовать дыхание ребенка в течение 5 с.
Если ребенок дышит:
•поддерживать его дыхательные пути открытыми;
•наблюдать за дыханием;
•посмотреть, нет ли кровотечения;
•ожидать п р и е з д а «скорой помощи» .
Если ребенок |
не дышит: |
5. Сделать 2 |
медленных дыхания: |
342
Глава 16
Посмертный уход
Студент должен знать:
-признаки агонального состояния;
-признаки клинической смерти;
-признаки биологической смерти . Студент должен уметь:
-осуществить посмертный уход.
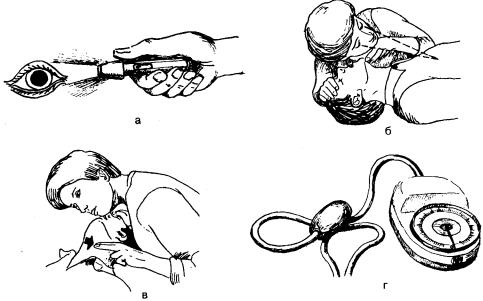

• Последовательность трупного окоченения
• Помутнение роговицы |
6-8 |
8-10 |
15-20 часов |
1-4 |
• Трупные пятна
Рис. 16.2. Признаки биологической смерти
В е щ и у м е р ш е г о , б ы в ш и е при нем в отделении, с о б и р а ю т , о п и с ы в а ю т и пере д а ю т р о д с т в е н н и к а м . Ценности с у м е р ш е г о медицинская с е с т р а снимает в лечеб ном о т д е л е н и и в п р и с у т с т в и и д е ж у р н о г о врача, оформляя это актом, и также пе редает р о д с т в е н н и к а м .
Постельные принадлежности с койки умершего, включая матрац, подушки и оде яла, п о м е щ а ю т в мешок и отдают на дезинфекцию . В некоторых случаях д е з и н фекции п о д в е р г а е т с я и кровать.
Кровать и тумбочку п р о т и р а ю т в соответствии с требованиями санитарно - про - т и в о э п и д е м и ч е с к о г о режима .
•

