
- •Послеродовые гнойно- септические заболевания
- •Послеродовые гнойно-септические
- •Обострение латентного инфекционного процесса обусловлено снижением
- •Отрицательное влияние снижения иммунитета проявляется:
- •Классификация.
- •ХОРИОАМНИОНИТ
- •ПОСЛЕРОДОВАЯ ЯЗВА – это гнойно-воспалительный процесс в области промежности, вульвы, влагалища, шейки матки.
- •при нагноении необходимы дренирование гнойных полостей и тщательное промывание их антисептическими жидкостями,
- •ПОСЛЕРОДОВОЙ ЭНДОМЕТРИТ
- •Тяжелый эндометрит (чаще возникает после кесарева сечения):
- •трансвагинальное, ультразвуковое сканирование, при котором оценивают состояние полости матки (расширение полости матки), миометрия,
- •Лечение
- •Целесообразно применение иммунных препаратов: антистафилококковый гаммаглобулин или иммуноглобулин вводят внутримышечно или внутривенно через
- •ИНФЕКЦИЯ ОПЕРАЦИОННОЙ РАНЫ ПОСЛЕ КЕСАРЕВА СЕЧЕНИЯ
- •АКУШЕРСКИЙ ПЕРИТОНИТ
- •В.Н.Серов и соавт. (1984) выделяют 3 возможных
- •ПАТОГЕНЕЗ
- •Клиническая картина и диагностика
- •Синдром воспалительной реакции –
- •Признаки полиорганной недостаточности: изменение психического статуса,
- •Диагноз устанавливают на основании:
- •Лечение.
- •Антибактериальная терапия:
- •Сепсис
- •МИКРОБИОЛОГИЧЕСКИЕ
- •ПАТОГЕНЕЗ СЕПСИСА
- •КЛАССИФИКАЦИЯ (Костюченко Б.М., Светухин А.П., 1982)
- •ДИАГНОСТИКА
- •ПРИЗНАКИ ПОН
- •СЕПТИЦЕМИЯ
- •КЛИНИЧЕСКАЯ КАРТИНА СЕПТИЦЕМИИ
- •КЛИНИЧЕСКАЯ КАРТИНА СЕПТИЦЕМИИ (ПРОДОЛЖЕНИЕ)
- •СЕПТИКОПИЕМИЯ
- •КЛИНИЧЕСКАЯ КАРТИНА СЕПТИКОПИЕМИИ
- •КЛИНИЧЕСКАЯ КАРТИНА СЕПТИКОПИЕМИИ
- •ЛЕЧЕНИЕ
- •Воздействие на матку
- •ФАЗЫ КЛИНИЧЕСКОГО ТЕЧЕНИЯ
- •ФАЗЫ ИТШ
- •ДИАГНОСТИКА ИТШ
- •Синдром полиорганной
- •ЛЕЧЕНИЕ ИТШ
- •Хирургическая тактика ИТШ
- •Классификация мастита:
- •Клиническая картина
- •Лечение
- •Лечение
- •Гидратационную терапию необходимо проводить всем больным с инфильтративным и гнойным маститом, при серозном
- •Лактация

Диагноз устанавливают на основании:
характерной клинической картины,
данных УЗИ, которое позволяет выявить раздутые, снижение или отсутствие перистальтики. Нередко визуализируется свободная жидкость в брюшной полости между петлями кишечника, в латеральных каналах и в позадиматочном пространстве. О неполноценности швов на матке свидетельствуют неравномерная толщина стенки матки в проекции шва, наличие в этой области жидкостных структур, симптомов "ниши".
при рентгенологическом исследовании органов брюшной полости также выявляются признаки пареза кишечника: вздутие его петель, утолщение стенок; при динамической паретической непроходимости определяются уровни жидкости.

Лечение.
Тактика ведения больных с перитонитом после кесарева сечения зависит от его формы, тяжести заболевания, эффективности консервативной терапии.
При симптомах перитонита в первые 3—4 сут. проводится комплексная консервативная терапия, и только в отсутствие эффекта и при ухудшении состояния больной (парез кишечника не разрешается и переходит в паралитическую непроходимость, появляются экссудат в брюшной полости, тахикардия, тахипноэ) показано оперативное вмешательство.
Объем оперативного лечения при перитоните заключается в экстирпации матки с трубами; ревизия, дренировании брюшной полости и нижних отделов боковых каналов через влагалище и переднюю брюшную стенку; при разлитом перитоните выполняют дренирование верхних отделов живота и проточное орошение брюшной полости.

Антибактериальная терапия:
Имипенем+циластатин по 0,5 гр 3 раза в сутки в/в;
Мефопенем по 0,5 гр 3 раза в сутки в/в;
Цефепим по 2 гр/сут в/в + метронидазол по 500 мг 3 раза/сут.
Цефоперазон + сульбактам 2-4-гр/сут 2 раза в/в
Метронидазол 500мг 3 раза/сут. с фторхинолонами (офлоксацин 400 мг 2 раза/сут и др.)
Цефоперазон 2 гр 3 раза/сут в/в +метронидазол по 500 мг 3 раза/сут.
АБ – терапия назначается за 30-40 мин до операции, средняя продолжительность терапии 10-14 дней.

Сепсис
Характеризуется непрерывным или периодическим поступлением в кровь микроорганизмов из гнойного очага, микробной или тканевой интоксикацией с развитием тяжелых полиорганных нарушений и часто образованием в различных органах и тканях новых очагов гнойного воспаления.
Характерной особенностью сепсиса является утрата способности организма бороться с возбудителями за пределами инфекционного очага.

МИКРОБИОЛОГИЧЕСКИЕ
ТЕНДЕНЦИИ
Основными возбудителями у больных
сепсисом считаются высоковирулентные
грамотрицательные и анаэробные
бактерии, реже грамположительная флора.
Наиболее чаще при сепсисе изолируются E. Coli, S. aureus, S.Pheumoniae и
облигатные анаэробы.
Особенно тяжело акушерский сепсис протекает после вирусной инфекции.
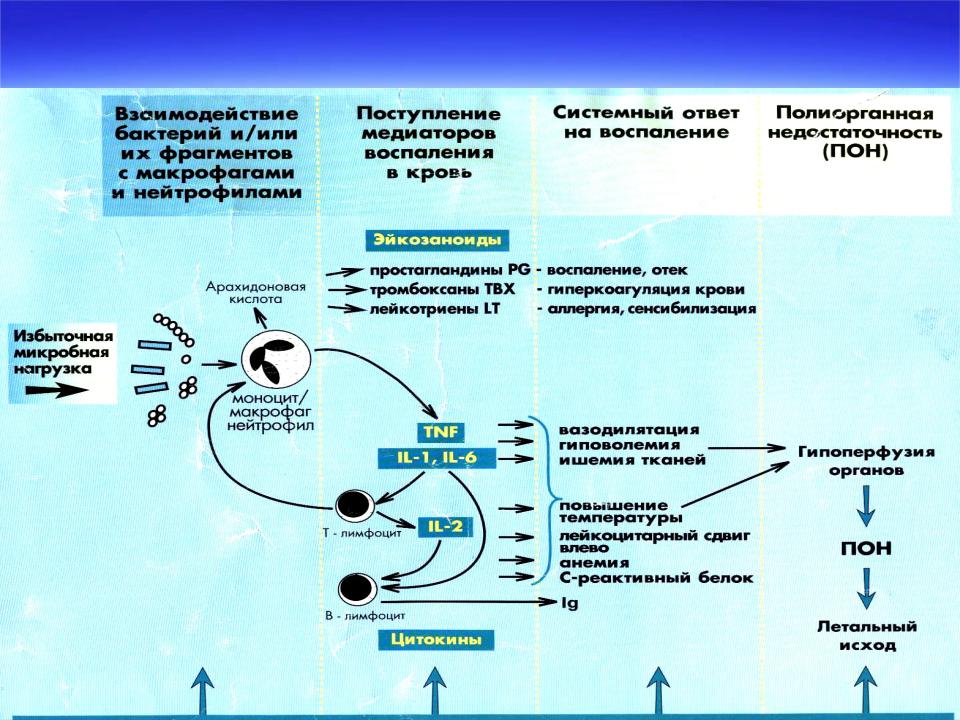
ПАТОГЕНЕЗ СЕПСИСА

КЛАССИФИКАЦИЯ (Костюченко Б.М., Светухин А.П., 1982)
№ |
Признаки |
|
Форма и фазы развития |
1 |
по наличию очага |
Первичный |
|
|
|
Вторичный (при наличии первичного очага) |
|
2 |
по локализации |
Хирургический, акущерско-гинекологический, |
|
|
первичного очага |
урологический, отогенный и др. |
|
3 |
по возбудителю |
1. Вызванный аэробной флорой: |
|
|
|
А) грамположительный: стафилококковый, |
|
|
|
стрептококковый; |
|
|
|
Б) грамотрицательный: колибацилярный, |
|
|
|
синегнойный, протейный |
|
|
|
2. Вызванный анаэробной флорой: |
|
|
|
А) клостридиальный |
|
|
|
Б) неклостридиальный |
|
4 |
по фазам |
• |
Начальная фаза сепсиса |
|
развития |
• |
Септицемия |
|
|
• |
Септикопиемия |
5 |
по клиническому |
|
Молниеносный, острый, подострый, |
|
течению |
|
хронический, септический шок |
|
|
|
|

ДИАГНОСТИКА
•Для диагностики сепсиса обязательно наличие первичного гнойного очага и не
менее 2-х признаков синдрома системной
воспалительной реакции ( температура >38 или < 36 градусов, тахикардия> 90 уд/ мин, тахипноэ, изменение лейкоцитарной
формулы крови).
•Обнаружение возбудителя в крови – необязательно.

ПРИЗНАКИ ПОН
•Нарушение нервной системы.
•Нарушение функции дыхания.
•Нарушение микроциркуляции внутренних органов.
•Нарушение выделительной системы, функции
печени.
•Нарушение гемодинамики с развитием кардиогенной недостаточности
кровообращения.
•Нарушение водно-электролитного баланса

СЕПТИЦЕМИЯ
Септицемией называют наличие в
кровеносном русле и во всем организме
бактерий и их токсинов, которые в течение
длительного времени периодически (волнообразно) поступают в общий ток крови либо из раны, либо из нарушенных
зон микроциркуляции, где резко замедлен
кровоток.
