
лапароскопия в гинекологии / LprGyn-16
.pdfГЛАВА 16. ЭНДОСКОПИЧЕСКИЕ МЕТОДЫ В ДИАГНОСТИКЕ И КОРРЕКЦИИ ПОРОКОВ РАЗВИТИЯ МАТКИ И ВЛАГАЛИЩА
Врожд¸нные пороки развития женских половых органов сост авляют 4% всех врожд¸нных аномалий развития. В последние годы отмечена т енденция к увеличению частоты выявления пороков развития различных ор ганов и систем, в том числе и пороков развития гениталий.
Диагностика пороков развития матки и/или влагалища предс тавляет значи- тельные трудности, что приводит к ошибкам в распознавании характера заболевания. Следствием диагностических ошибок становится в ыполнение необоснованных, порой радикальных хирургических вмешательств у 24 –34% пациенток, особенно при пороках развития, сопровождающихся нарушен ием оттока менструальной крови. Возможно, высокий процент диагностичес ких ошибок объясняется отсутствием единой классификации пороков разв ития матки и/или влагалища, облегчающей диагностику и выбор тактики веден ия больных. Предложенные классификации аномалий развития матки и/или вла галища, основанные только на клинических или морфологических призна ках, не отражают всех клинико-анатомических особенностей пороков развит ия и в основном их различия определяются степенью детализации порока разв ития. В то же время выбор оптимальной тактики ведения пациенток с пороками р азвития матки и/ или влагалища возможен только при наличии максимально по лной и достоверной информации об анатомии порока. Это особенно важно, пос кольку от правильного диагноза, выбора метода и доступа корригирующей операции зависит не только здоровье больной с пороком развития матки и/или влагалища, но и генеративная, половая, сексуальная функции и качество жиз ни пациентки.
16.1. КЛАССИФИКАЦИЯ
На основании клинического обследования и лечения 855 больн ых с различ- ными пороками развития матки и/или влагалища с использова нием УЗИ, МРТ, КТ, гистероскопии и лапароскопии нами предложена классиф икация пороков развития матки и/или влагалища, коренным образом отличающ аяся от используемых в настоящее время классификаций клинико-анатомич еским подходом. Такая классификация облегчает диагностику и способству ет выбору правильной тактики ведения больной.
Классификация пороков развития матки и/или влагалища (по Л.В. Адамян и А.З. Хашукоевой, 1998)
I класс. Аплазия влагалища
1. Полная аплазия влагалища и матки:
à. рудимент матки в виде одного мышечного валика (справа, слева, в центре); á. рудимент матки в виде двух мышечных валиков;
269

Глава 16
â. мышечных валиков нет.
∙Маточные трубы не соединены с рудиментами матки.
∙Рудименты матки без признаков функционирования, без поло сти.
∙Придатки матки расположены в брюшной полости высоко прис теночно.
2. Полная аплазия влагалища и функционирующая рудиментарная матка:
à. функционирующая рудиментарная матка в виде одного или двух мышеч-
ных валиков; á. функционирующая рудиментарная матка с аплазией шейки матки;
â. функционирующая рудиментарная матка с аплазией цервикального канала.
∙При всех вариантах возможны гемато- и пиометра, хроническ ий эндометрит, периметрит, гемато- и пиосальпинкс.
∙Во всех случаях стенки матки дифференцированы.
∙Маточные трубы соединены с маткой.
3. Аплазия части влагалища при функционирующей матке: а — аплазия верхней трети влагалища; à1 — аплазия верхних двух третей влагалища;
b — аплазия средней трети влагалища;
b1 — аплазия средней части влагалища, занимающая по площади две трети влагалища;
ñ — аплазия нижней трети влагалища; ñ1 — аплазия нижних двух третей влагалища.
∙При а и а1 — гемато- и/или пиометра, гемато- и пиосальпинкс.
∙При b и b1 — гемато- и/или пиокольпос.
∙При с и с1 — гемато- и/или пиокольпос.
II класс. Однорогая матка
1. Однорогая матка с рудиментарным рогом, сообщающимся с полостью основного рога.
2. Однорогая матка с замкнутым рудиментарным рогом.
∙ В обоих вариантах эндометрий может быть функционирующим или нефункционирующим.
3. Рудиментарный рог без полости.
4. Отсутствие рудиментарного рога. III класс. Удвоение матки и влагалища
1. Удвоение матки и влагалища без нарушения оттока менструальной крови. 2. Удвоение матки и влагалища с частичной аплазией одного влагалища:
à — аплазия верхней трети; à1 — аплазия верхних 2/3; b — аплазия средней трети;
b1 — аплазия средней части влагалища, занимающая по площади две трети влагалища;
ñ — аплазия нижней трети; ñ1 — аплазия нижних 2/3.
∙При а и а1 — гемато- и/или пиометра, гемато- и/или пиосальпинкс .
∙При b и bl — гемато- и/или пиокольпос.
∙При с и с1 — гемато- и/или пиокольпос, свищевой ход в частично аплазированном влагалище.
3. Удвоение матки и влагалища при одной нефункционирующей матке. IV класс. Двурогая матка
1. Седловидная форма.
270

Эндоскопические методы в диагностике пороков развития матки и влагалища
2. Неполная форма.
3. Полная форма.
V класс. Внутриматочная перегородка
1. Полная внутриматочная перегородка (до внутреннего зева).
2. Неполная внутриматочная перегородка.
∙Перегородка может быть тонкой или располагаться на широк ом основании, одна гемиполость может быть длиннее другой.
VI класс. Пороки развития маточных труб и яичников 1. Аплазия придатков матки с одной стороны.
2. Аплазия труб (одной или обеих).
3. Наличие добавочных труб.
4. Аплазия яичников (одного или двух).
5. Гипоплазия яичников.
6. Наличие добавочных яичников.
∙Встречаются изолированно или в сочетании с пороками разв ития матки и/или влагалища.
VII класс. Редкие формы пороков развития половых органов
1. Мочеполовые пороки развития: экстрофия мочевого пузыря.
2. Кишечно-половые пороки развития: врожд¸нный ректовестибулярный свищ, сочетающийся с аплазией влагалища и матки; врожд¸нный рек товестибулярный свищ, сочетающийся с однорогой маткой и функционирующ им рудиментарным рогом.
∙Встречаются изолированно или в сочетании с пороками разв ития матки и/или влагалища.
Основной метод лечения подавляющего числа больных с пороками развития матки и/или влагалища — хирургическая коррекция порока.
Провед¸нный авторами сравнительный анализ результатов эффективности проводимого оперативного лечения показал неоспоримые преимущества эндоскопического доступа:
1. Незначительные инвазивность и кровопотеря.
2. Сведение к минимуму риска ранения соседних органов.
3. Сокращение времени операции, сроков пребывания в стационаре и времени нетрудоспособности.
4. Возможность перехода к корригирующей операции сразу после уточнения диагноза.
Авторы представили собственные методы реконструктивно-пластических операций с использованием эндоскопического доступа. В настоящее время этими методами выполняют операции при различных пороках разви тия матки и/или влагалища.
16.2. АПЛАЗИЯ ВЛАГАЛИЩА И МАТКИ
Аплазия влагалища и матки (синдром Рокитанского–Кюстера–Майера) — порок развития, для которого характерны врожд¸нное отсут ствие матки и влагалища (матка обычно имеет вид одного или двух рудиментар ных мышечных валиков), нормальная функция яичников, женский фенотип и к ариотип (46,ХХ). Часто встречается сочетание аплазии влагалища и матки с д ругими врожд¸нными пороками развития (скелета, органов мочевыделения, ЖКТ и др.).Основные
271

Глава 16
жалобы пациенток с аплазией влагалища и матки: отсутствие менструаций и невозможность половой жизни. Этот порок развития относят к патологическим состояниям, вызывающим нервный стресс у женщин в силу нев озможности половой жизни и создания семьи. Такие пациентки часто сог ласны на любую корригирующую операцию, даже с риском для жизни.
После продолжительных дискуссий вопрос об этичности, доп устимости и целесообразности создания искусственного влагалища при его врожд¸нном отсутствии был реш¸н положительно. Многочисленность спосо бов кольпопоэза, их модификаций свидетельствовала о неудовлетвор¸нности полученными результатами лечения. На протяжении многих лет уч¸ные стрем ились изыскать способ кольпопоэза, дающий наиболее над¸жные и стойкие ре зультаты в отношении функциональной пригодности создаваемого органа и вместе с тем наиболее безопасный для жизни больной.
С внедрением новых высокоэффективных технологических в озможностей в настоящее время коррекцию аплазии влагалища выполняют п о методике, разработанной в отделении оперативной гинекологии Научног о центра акушерства, гинекологии и перинатологии РАМН (Л.В. Адамян и др., 1992). По этой методике все основные этапы операции (идентификацию и ра ссечение брюшины, создание купола неовлагалища) производят эндоскопиче ским доступом.
Предложенная техника одноэтапного кольпопоэза из тазов ой брюшины лапароскопическим доступом имеет следующие преимущества:
1. Лапароскопия с абсолютной точностью позволяет определить наиболее подвижную часть брюшины, что необходимо для выбора адеква тных размеров лоскутов, достаточных для покрытия стенок канала между мо чевым пузыр¸м и прямой кишкой.
2. Лапароскопия да¸т возможность безошибочно определить направление создаваемого канала, что служит профилактикой травмы моч евого пузыря и прямой кишки.
3. Создание купола неовлагалища эндоскопическим доступом позволяет вклю- чать рудиментарные мышечные валики, расположенные высок о пристеночно, что существенно помогает укрепить формируемый купол нео влагалища.
4. Визуальный контроль за наложением швов при формировании купола неовлагалища предупреждает ранение соседних органов, возни кновение трофических нарушений и прорезывание швов.
5. При формировании купола лапароскопическим доступом длина неовлагалища превышает таковую при формировании его традиционны м методом.
6. Кольпопоэз, осуществляемый традиционным методом, — травматичная операция. Е¸ выполняют хирурги, имеющие большой опыт тазо вой хирургии, так как операцию производят практически вслепую, при возн икновении осложнений необходимы знания и навыки.
7. Лапароскопический доступ значительно облегчает технику операции, сокращает е¸ продолжительность, делает операцию доступной для широкого круга хирургов. Длительность операции при традиционном коль попоэзе равна 98,1±3,0 мин, при кольпопоэзе лапароскопическим доступом — 25–55 мин. Продолжительность лечения при традиционном кольпопоэзе составляет 13,4±1,5 дня, при одноэтапном кольпопоэзе лапароскопическим дост упом — 3–7 дней. 8. При лапароскопии одновременно оценивают состояние органов малого таза, уточняют характер порока развития матки, подвижность брю шины, расположение и состояние яичников, маточных труб, рудиментарных мы шечных валиков.
272

Эндоскопические методы в диагностике пороков развития матки и влагалища
9. При выявлении сопутствующей гинекологической патологии возможно проведение е¸ одновременной коррекции.
Ход операции. Операцию выполняют комбинированным лапаропромежностным доступом (рис. 16-1, 16-3, см. цв. вклейку è ðèñ. 16-2). Пациентку укладывают на операционный стол в положении, как для литотомии, с развед¸нными б¸драми.
1. Под общим (эндотрахеальным) наркозом производят диагностическую лапароскопию.
à. Оценивают состояние органов малого таза, уточняют характер порока развития, определяют подвижность брюшины пузырно-прямокишечного углубления.
á. Выявляют количество и расположение мышечных валиков, определяют состояние яичников, маточных труб, идентифицируют самую п одвижную часть брюшины (низводимую в ходе операции в создаваемый канал). Манипулятором (или зажимом) захватывают эту часть брюшины и подают е ¸ вниз, постоянно удерживая.
2. После диагностической лапароскопии приступают к промежностному этапу операции.
à. Кожу промежности рассекают на 3–3,5 см в поперечном направлении между прямой кишкой и мочевым пузыр¸м на уровне задней спайки (п о нижней границе малых половых губ).
á. Острым и тупым пут¸м создают канал между мочевым пузыр¸м и прямой кишкой. Создание канала — наиболее сложный этап операции в связи с высоким риском ранения соседних органов — мочевого пузыря и п рямой кишки.
Сложности возникают при атипичном (низком) расположении уретры, рубцовых изменениях в области входа во влагалище, возникших в результате повторных курсов кольпоэлонгации, попыток половой жизни и п еренес¸нных операций на промежности. У пациенток, имеющих в анамнезе н еэффективные курсы кольпоэлонгации или попытки половой жизни, как прав ило, созда¸тся ложный ход, направленный в сторону прямой кишки, что необх одимо всегда учитывать для предотвращения ранения прямой кишки.
â. Канал создают до тазовой брюшины. Наиболее ответственный момент операции — идентификация брюшины, осуществляемая при пом ощи лапароскопа. Определив наиболее мобильную часть брюшины между мо чевым пузы- р¸м и прямой кишкой (часто раздел¸нную поперечной складк ой между мышеч- ными валиками рудиментов матки), последнюю низводят к про межности или в созданный канал с помощью лапароскопического атравмати ческого инструмента.
ã. Складку брюшины захватывают в канале зажимами и рассекают ножницами либо со стороны брюшной полости, либо со стороны создан ного канала. Края разреза брюшины низводят и подшивают отдельными вик риловыми швами к краям кожного разреза, формируя вход во влагалище.
ä. Сразу после создания входа во влагалище герметизируют брюшную полость введением в канал влажного тампона или влагалищног о экстрактора C.C.L. («Karl Storz», Германия) и вновь создают ПП.
3. Заключительный этап — формирование купола вновь созданного влагалища. Этот этап осуществляют лапароскопическим наложением од ного кисетного или двух полукисетных швов изогнутой иглой на брюшину мочево го пузыря, мышечные валики (рудименты матки), брюшину, покрывающую боко вые стенки таза, и сигмовидную кишку с последующим экстракорпоральн ым завязыванием узла (узлов).
273
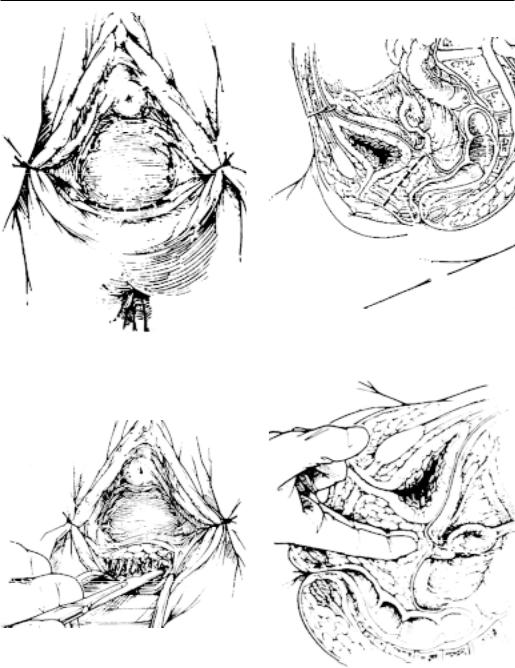
Глава 16
à |
á |
â |
ã |
Ðèñ. 16-2. Одноэтапный кольпопоэз из тазовой брюшины лапароскопическим доступом: а — линия разреза кожи; б — направление создаваемого канала; в — с оздание канала острым пут¸м; г — создание канала тупым пут¸м;
274
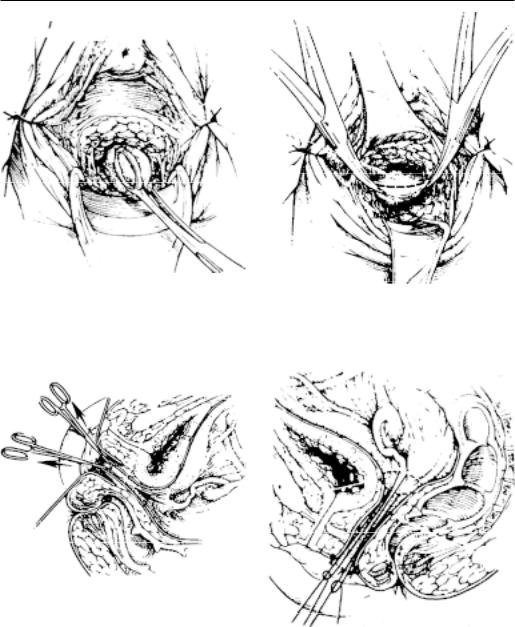
Эндоскопические методы в диагностике пороков развития матки и влагалища
ä |
å |
æ |
ç |
Ðèñ. 16-2. Продолжение: д — создание канала между мочевым пузыр¸м и прямой кишкой до париетальной брюшины; е — идентификация брюшины; ж — вскрытие п ариетальной брюшины; з — низведение париетальной брюшины;
275

Глава 16
è |
ê |
ë |
ì |
Ðèñ. 16-2. Продолжение: и, к — подшивание кра¸в низвед¸нной брюшины к входу в неовлагалище; л — формирование купола неовлагалища; м — окончательны й этап операции. В мочевом пузыре катетер Фолея, в неовлагалище — тампон с вазелинов ым маслом.
276

Эндоскопические методы в диагностике пороков развития матки и влагалища
Место для создания купола неовлагалища определяют на рас стоянии 10– 12 см от входа во влагалище (от кожного разреза промежности).
При большом натяжении тканей возможно создание купола не овлагалища наложением отдельных швов, соединяющих поперечную складку брюшины с мышечными валиками и брюшину передне- и заднебоковых стен ок таза.
При отсутствии мышечного валика (у пациенток с тестикуля рной феминизацией, у больных с аплазией влагалища) используют биолог ически совместимый полимерный материал, предпочтительно сополимер глик олида и лактида (викрил в виде сетки) или полигликолевой кислоты (дексон в виде сетки). Швы накладывают эндоскопически, сетку подшивают к передней, з адней и боковым стенкам созданного влагалища.
Интраоперационно всем пациенткам с целью профилактики и нфекционных осложнений вводят â/â антибиотики (в основном цефалоспорины). Последующую антибактериальную терапию в течение 24 или 36 ч проводят только в слу- чае высокого риска возникновения инфекционных осложнен ий. После выполнения кольпопоэза другими методами курс антибактериаль ной терапии продолжают не менее 5–8 дней.
Чтобы избежать ранений мочевого пузыря и прямой кишки (пр и наличии сращений) на этапе формирования канала в клетчатке, до раз реза слизистой оболочки в тазовую клетчатку между мочевым пузыр¸м и прям ой кишкой пункционной иглой можно ввести 200 мл 0,25% раствора новокаина, что обеспечи- вает гидравлическую препаровку тазовой клетчатки (табл. 16-1).
В ряде случаев для лучшей фиксации ткани применяют фибрин овый клей — ФК, «Beriplast», Германия. Для этого наружную поверхность низвед¸ нной брюшины покрывают тонким слоем ФК и прикладывают к клетчатке канала, расположенного между мочевым пузыр¸м и прямой кишкой (время полимеризации 2–3 мин); прикрепление происходит по всей длине неовлагалища. После этого нижние края низвед¸нной брюшины фиксируют к преддв ерию влагалища с помощью ФК или 2–4 викриловых швов (либо в комбинации). Как правило, переносимость ФК у всех больных хорошая.
Таблица 16-1. Одноэтапный кольпопоэз лапароскопическим доступом при аплазии влагалища и матки
Этап операции |
Применяемые инструменты и материалы |
|
|
Диагностическая лапароскопия |
Диагностический лапароскоп, тупоконечный |
|
манипулятор, атравматические щипцы |
Создание канала между прямой кишкой и |
Традиционные хирургические инструменты |
мочевым пузыр¸м (промежностным доступом |
|
или со стороны брюшной полости) |
|
Идентификация брюшины |
Диагностический лапароскоп — тупоконечный |
|
манипулятор, атравматические щипцы |
Вскрытие брюшины |
Ножницы |
Формирование входа во влагалище |
Нити «Викрил» ¹ 2–0, 3–0 |
|
(для формирования отдельных узловых швов) |
Формирование купола неовлагалища |
Иглодержатель для изогнутой иглы (COOK, |
|
Scabo-Berchi) — PDS ¹ 0, «Викрил» ¹ 0 |
|
|
277

Глава 16
Длина и ¸мкость неовлагалища после завершения операции б ывают достаточными для введения ложкообразного зеркала и подъ¸мника (10–12 см). Растяжимость влагалища вполне приемлемая (4–5 см).
Специальной тампонады неовлагалища не требуется, на 1–2 дня вводят нетугой марлевый тампон, смоченный вазелиновым маслом и ант исептиком.
По завершении операции отмечают значительное (преходяще е) втягивание кожи промежности в сторону вновь созданного влагалища и с оответственно некоторое перемещение наружного отверстия уретры вглуб ь. Это может затруднить катетеризацию мочевого пузыря в послеоперационном периоде, поэтому в мочевой пузырь вводят катетер Фолея и оставляют его на 1–2 дня.
Длительность операции одноэтапного кольпопоэза лапарос копическим доступом составляет 25–45 мин. Через 5–6 ч после операции пациентке разрешают садиться и вставать.
Критерии оценки вновь созданного влагалища: макроскопическое исследование ткани в области преддверия влагалища на 2–3-е сутки посл е операции, визуальный осмотр и вагинальное исследование. Оценку осн овных характеристик неовлагалища проводят через 3–4 мес — возможность половой жизни, данные вагинального исследования.
При макроскопическом исследовании преддверия влагалища íà 2–3-å сутки после операции с использованием современных ареактивных шовных материалов и ФК признаков тканевой реакции (гиперемия, от¸к, точеч ные кровоизлияния) не бывает. В те же сроки после операции, выполненной с применением традиционных шовных материалов (кетгут, капрон, ш¸лк), отм ечают от¸к, гиперемию, прорезывание швов в области преддверия влагалищ а.
Следовательно, применение ФК и ареактивных шовных матери алов способствует благоприятному течению послеоперационного перио да.
Íà 8-å сутки после операции проводят гинекологический осмотр, оценивают состояние входа во влагалище (тканевая реакция, растяжим ость) и выполняют влагалищно-абдоминальное исследование. Длина влагалища колеблется от 11 до 12,5 см, неовлагалище проходимо для двух пальцев. Пациентка надевает стерильные перчатки и указательным пальцем, смазанным вазел иновым маслом, проходит в созданное неовлагалище. Ей рекомендуют период ически повторять эту манипуляцию для поддержания просвета и объ¸ма неовла галища в том слу- чае, если она не будет иметь половых контактов.
Со дня поступления и до выписки с каждой пациенткой необх одимо проводить индивидуальные беседы о методе операции, е¸ безопасн ости, над¸жности, рекомендовать меры по предотвращению осложнений в после операционном периоде (при регулярной половой жизни).
В отдал¸нные сроки после одноэтапного кольпопоэза лапароскопическим доступом у пациенток, живущих половой жизнью, жалоб на дис комфорт при совершении полового акта обычно не бывает. Они ощущают се бя как в социальном, так и в психоэмоциальном плане полноценными женщи нами.
Результаты гинекологического осмотра: видимой границы между преддверием влагалища и неовлагалищем нет, стенки хорошо растяжимы, у меренно склад- чатые, длина влагалища 11–12 см, ¸мкость достаточная. Неовлагалище содержит незначительное слизистое отделяемое.
Морфологическое и электронно-микроскопическое исследования стенок неовлагалища выявило, что через 3 мес после операции покровный эпителий соответствует многослойному плоскому эпителию нормального влагалища.
278
