
- •Часть I. Сердечно-сосудистая хирургия
- •7. Травма сосудов мирного времени. Алгоритм диагностики и лечения. -
- •8. Аневризмы восходящего отдела и дуги аорты- современный подходы к
- •Часть II. Торакальная хирургия
- •Часть III. Абдоминальная хирургия
- •20. Хирургическое лечение рака желудка: современные аспекты проблемы. -
- •32. Диагностика и лечение язвенных гастродуоденальных кровотечений. -
- •33. Эволюция хирургического лечения кровотечений из варикозно расширенных
- •Часть IV. Хирургическая инфекция и гнойно-септическая хирургия
- •Часть V. Анестезиология и реаниматология
- •Часть I Сердечно-сосудистая хирургия
- •Ю.В. Новиков, н.И. Бырихин
- •С.В.Мартемьянов
- •Конечностей
- •Часть II Торакальная хирургия
- •П.Г. Брюсов
- •А. Ф. Черноусое, д.В.Ручкин
- •Часть III Абдоминальная хирургия
- •М.И. Давыдов, м.Д. Тер-Ованесов
- •Г.И. Воробьев
- •Вл.Кубыгикин
- •В.Д. Федоров
- •А. Г. Бебуришвили
- •В.И.Ревякин
- •Желчных протоков?
- •I. По тяжести повреждения и характеру желчеистечения.
- •Эволюция хирургического лечения кровотечений из варикозно расширенных вен пищевода и желудка
- •В.И. Оноприев
- •Часть IV
- •B.C. Савельев
- •Ил. Ерюхин
- •Проблемы
- •Е. Г. Григорьев
- •I степень(кровохарканье)
- •II степень (массивное кровотечение)
- •III степень (профузное кровотечение)
- •I степень(кровохарканье)
- •II степень (массивное кровотечение)
- •III степень (профузное кровотечение)
- •Часть V Анестезиология и реаниматология Мониторинг в хирургии ал.Бунятян, е.В.Флеров
- •3. Постоянная оксиметрия смешанной венозной крови
Е. Г. Григорьев


Хирургия и терапия нагноительных заболеваний легких и плевры прошли непростой путь с глубокой древности и далеко не завершенный сегодня.
В течение многих веков врачи пытались найти наиболее целесообразные способы лечения легочных нагноений. Гиппократ выяснил основные клинические проявления этой патологии и выработал рациональные способы их лечения. При эмпиеме плевры он вскрывал грудную полость ножом или раскаленным железным прутом, следуя своему принципу: ubi pus, ibi incision - где гной, там разрез. После вскрытия гнойника он вводил в плевральную полость бронзовые дренажные трубки.
Наследие П-шпократа было почти забыто в средние века и несчастные больные с легочными нагноениями были обречены на медленное мучительное умирание. И только на рубеже XIX-XX столетий лечение легочных нагноений получило прочную научную основу и стало стремительно совершенствоваться.
Абсцесс и гангрену легких как отдельные нозологические формы выделил Лаэннек в 1819 г. («Traite de l,auscultation mediate et des maladies des poumons et du Coeur»). Он же сделал первое описание гангрены легкого как наиболее тяжелой формы легочной патологии. Зауэрбрух предложил объединить эти заболевания под общим названием «легочные нагноения». Первые сведения о патогенезе гангрены легкого опубликованы в 1871 г. Л. Траубе.
Г. Сокольский (1838) в работе «Учение о грудных болезнях, преподанное в 1837 г. в отделении врачебных наук императорского Московского университета слушателям 3, 4 и 5 курсов» привел подробное клиническое описание гангрены легкого. Первое сообщение об оперативном лечении гангрены относится к 1889 г., когда Н.Г. Фрайберг описал пневмотомию, выполненную К.К. Рейером. Первая обобщающая работа, в которой описаны 26 случаев пневмотомии у больных гангреной легких, опубликована в 1894 г. М.Б. Фабрикантом.
|
Рис. 1. Классификация легочных нагноений. | ||
|
1 По этиологии 1. Посттравматические 2. Гематогенные 3. Аспирационные 4. Постпневмонические |
|
i., ПО КЛИНИКО- 2 ) морфологическим 4 ' характеристикам 1. Острый абсцесс 1.1 Единичный 1.2 Множественные (односторонние или двухсторонние) 2. Гангрена легкого; 2.1 Ограниченная (гангренозный абсцесс) 2.2 Распространенная |
|
|
| |
|
3 По осложнениям 1. Блокированный абсцесс 2. Эмпиема плевры 2.1 С бронхоплееральным сообщением 2.1 Вез бронхоллеврельного сообщения 2. Легочное кровотечение 3. Легочный сепсис |
| |
|
|
| |
В 1924 г. на XVI съезде Российских хирургов И.И. Греков сообщил о 20-летнем опыте Обуховской больницы в лечении больных гангреной легкого -все пациенты погибли.
Щадящую миниинвазивную методику дренирования патологических полостей легкого впервые применил Дэвид в 1783 г. Затем метод трансторакального дренирование полостей при туберкулезе активно применял В. Мональди (1938 г.). В СССР дренирование при гангрене и абсцессах легкого впервые применено по предложению И.С. Колесникова в 1968 г.
С введением антибиотиков в клиническую практику распространенность этой патологии не уменьшилась, но улучшились результаты лечения и прогноз. Вместе с тем при распространенных деструкциях, вызванных ассоциациями микроорганизмов, до сих пор сохраняются неудовлетворительные результаты лечения и высокая летальность.
Удачное определение деструктивных легочных процессов дано в руководстве И.С. Колесникова и МИЛыткина (1988). Абсцесс легкого - гнойный или гнилостный распад некротических участков легочной ткани, чаще в пределах сегмента с наличием одной или нескольких полостей деструкции, заполненных густым или жидким гноем и окруженных перифокальной воспалительной инфильтрацией легочной ткани. Гангрена легкого - это гнойно-гнилостный некроз значительного участка легочной ткани, чаще доли, 2 долей или всего легкого, без четких признаков демаркации, имеющий тенденцию к дальнейшему распространению и проявляющийся крайне тяжелым общим состоянием больного. В отличие от абсцесса полость при гангрене легкого содержит секвестры легочной ткани.
Классификация острых легочных нагноений
С учетом опыта нашей клиники и на основании ранее известных классификаций нами предложена классификационная схема, причем мы не настаиваем на ее бесспорности, но полагаем, что в практическом отношении она достаточно удобна (рис. 1).
Этиология и патогенез
Предрасполагающие факторы легочных нагноений хорошо известны: бессознательное состояние, алкоголизм, наркомания, эпилепсия, черепно-мозговая травма, цереброваскулярные расстройства, кома, передозировка седативных средств, общая анестезия; стенозирующие заболевания пищевода, иммунодефицитные состояния. Воспалительные заболевания периодонта также относятся к способствующим факторам.
Респираторный тракт имеет достаточно локальных и системных механизмов, поддерживающих стерильность терминальных бронхиол и легочной паренхимы. Возбудитель контаминирует легкое
351
 хирургическая
инфекция
и
гнойно-септическая
хирургия
хирургическая
инфекция
и
гнойно-септическая
хирургия
либо путем вдыхания аэрозоля из мелких частиц, либо после аспирации орофарингеального секре-•й. Механическая задержка на уровне верхних отделов в комбинации с мукоцилиарным транспортом предупреждает проникновение в бронхиолы большинства частиц, попавших в бронхиальное дерево. Аспирация орофарингеального содержимого предупреждается кашлем и надгортанным рефлексом. Локальное присутствие иммуноглобулинов (особенно IgA), комплемента, гликопротеинов (фибронектина) в секрете предупреждает колонизацию слизистых оболочек вирулентными микроорганизмами. Если инфекционный агент достигает альвеолярного уровня, активируются клеточные и гуморальные механизмы, призванные элиминировать патогенные микроорганизмы. Они включают неспецифическую антибактериальную активность сурфактанта, опсонизацию иммуноглобулинами, прямой лизис при активации комплемента, фагоцитоз альвеолярными макрофагами, фагоцитоз, привлеченными полиморфонуклеарами.
Недостаточность того или иного фактора защиты ассоциируется с особенностями воспалительных изменений респираторного тракта и типичными возбудителями. К примеру, нарушения сознания или расстройства глотания изменяют функцию надгортанника и делают возможной чрезмерную аспирацию ротоглоточного секрета в нижние дыхательные пути. Кишечные грамотрица-тельные бактерии колонизируют ротоглотку вследствие подавления нормальной микрофлоры при массивной антибиотикотерапии или вследствие изменения гликопротеина эпителиальной поверхности при тяжелых сопутствующих заболеваниях. Некоторые микроорганизмы этой группы
|
Таблица 1. Частота i |
зысеваемости микроорга- |
| |
|
низмов (в %) из очага легочного нагноения |
| ||
|
Микроорганизм |
| ||
|
анаэробы |
|
аэробы |
|
|
Bacteroides spp. |
47 |
Pseudomonas |
41 |
|
|
|
aeruginosa |
|
|
Bacteroides ovatus |
14 |
Acinetobacter spp. |
16 |
|
Bacteroides fragilis |
9 |
Escherichia coli |
13 |
|
Bacteroides vulgatus |
9 |
Proteus mirabilis |
19 |
|
Bacteroides distasonis |
12 |
Klebsiella |
31 |
|
|
|
pneumoniae |
|
|
Bacteroides |
3 |
Klebsiella oxytoca |
6 |
|
thetaiotaomicron |
|
|
|
|
Peptostreptococcus |
13 |
Citrobacter freundii |
6 |
|
productus |
|
|
|
|
Fusobacterium spp. |
9 |
Enterobacter |
9 |
|
|
|
aerogenes |
|
|
Peptococcus spp. |
8 |
Staphylococcus |
12 |
|
|
|
aureus |
|
|
|
|
Staphylococcus |
9 |
|
|
|
epidermidis |
|
|
|
|
Streptococcus |
25 |
|
|
|
pyogenes |
|
|
|
|
Streptococcus |
22 |
|
|
|
viridans |
|
|
|
|
Streptococcus |
3 |
|
|
|
pneumoniae |
|
|
|
|
Enterococcus avium |
15 |
|
|
|
Enterococcus faecalis |
15 |
|
|
|
Enterococcus faecium |
18 |
|
|
|
Candida spp. |
32 |
могут выделять протеазы, разрушающие IgA. Мик-совирусы, особенно вирус инфлюэнцы, способны внедряться и разрушать цилиарные клетки бронхиального тракта и нарушать бактерицидную активность фагоцитов, способствуя, таким образом, развитию поствирусной пиогенной пневмонии.
Для пациентов с аспленией, гипоглобули-немией или дисглобулинемиями различного генеза обычными являются инфекции, вызванные инкапсулированными бактериями, такими как 5. pneumoniae, H. influenzae. Гранулоцитопении приводят к уменьшению количества привлекаемых в инфицированный очаг полиморфонуклеарных лейкоцитов, облегчая тем самым развитие грамот-рицательной бактериальной пневмонии. Недостаточность клеточно-опосредованных иммунных механизмов при азотемии, кахексии, использовании глюкокортикостероидов, трансплантации органов, ВИЧ-инфекция предрасполагают к деструктивным пневмониям, вызванным внутриклеточными патогенами, такими как Legionella pneumophila, Pneumocystis camii и к эндемическим микозам.
Прогресс в развитии микробиологической диагностики острых бактериальных деструкции легких (ОБДЛ) связан с работами J.Bartlett, S.Fingold (1974), S.Nelson (1976). Ими было доказано, что в этиологии острых легочных нагноений, несомненно, лидирующую роль играют строгие неспорооб-разующие анаэробные микроорганизмы (60-70%). В настоящее время известно более 350 видов возбудителей этой группы, способных вызывать легочную деструкцию. Из гнойных очагов наиболее часто выделяются Bacteroides, Peptostreptococcus, Fusobacterium, Peptococcus, т.е. флора, обычно колонизирующая назофарингеальную область.
Наши данные, полученные от 52 пациентов с помощью бактериологического анализатора «Auto-sceptor» и технологии анаэробного культивирования «GasPak» ("Becton Dickinson", США), приведены в табл. 1.
Только у 32% больных возбудитель выделен в монокультуре. У остальных пациентов наблюдали ассоциации из 2-3 и более микроорганизмов. В 10% случаев посев оказался без роста. Большая часть выделенных анаэробных микроорганизмов продемонстрировала высокую универсальную антибиотикорезистентность.
Клиника и диагностика
С 1996 по 2002 г. в Иркутском областном центре хирургической инфекции проходил лечение 781 пациент с нагноительными заболеваниями легких и плевры. Абсцесс (269) и гангрена (98) легкого составили 367 (47%) случаев. Нужно отметить, что в основном заболевания носили распространенный характер и, как правило, сопровождались осложнениями. Подавляющее большинство пациентов перед госпитализацией уже получали безуспешное лечение длительностью от 4 до 30 дней в городских или районных терапевтических стационарах с диагнозами Пневмония, ОРВИ и др.
Мужчины составили большинство - 525 (67%). Чаще всего страдали лица трудоспособного возраста - 44,3±7,9 года. Более чем 2/3 пациентов имели неопределенный социальный статус: без постоянной работы, злоупотребляющие алкоголем. По этой причине доминировал аспирационный
352
хирургическая инфекция и гнойно-септическая хирургия
|
Рис. 2. Диагностический |
алгоритм при ОБДЛ. | |
|
Основные |
^\ | |
|
-j методы |
| |
|
исследования ^ |
| |
|
Анамнез, осмотр |
^^^^^ ^^1Я^ f \ | |
|
бального, перкуссия. |
| |
|
аускультация. пальпация |
|
|
|
Инструментальные |
|
|
|
2 методы |
|
|
|
исследования ^^и |
|
|
|
Рентгенография ■^в^ии |
| |
|
Фибробронхосколия |
| |
|
Компьютерная томография |
| |
|
Ультрасонография |
у~у у | |
|
Ввнтилляционмо-лерфузионная |
| |
|
гаммасцинграфия легких |
| |
|
Бронхоартвриог рафия |
| |
|
Лабораторная ^ |
. Исследования в 4 динамике | |
|
3 диагностика | ||
|
Бактериологическое |
Динамическая (1-3 раза в | |
|
исследование мокроты, смывов |
| |
|
бронхов, содержимого гнойной |
Фданой клетки | |
|
полости |
КТ . УЗС исследования, ФВС - | |
|
Цитоморфологическай |
в комплекса с лечебными | |
|
диагностика |
мероприятиями по показаниям | |
механизм развития деструкции в легком, при
котором наиболее часто поражаются задние сегменты. При метапневмонических процессах характерна локализация гнойников в базальной пирамиде и средней доле. Посттравматические ОБДЛ наблюдали в 9(2,5%) случаях. Нагноения обтураци-онной этиологии встретили у 17 (4,6%) пациентов. Из них окклюзия бронха была вызвана инородным телом у 4 (1%), а у 13 (3,5%) - бронхогенной карциномой. Двусторонние деструктивные поражения легких при сепсисе (гематогенные абсцессы) стафилококковой и стрептококковой этиологии составили 14 (3,8%) наблюдений. 2/3 этих пациентов страдали наркоманией. В 5 (1,3%) случаях можно было говорить о легочном нагноении, развившемся на фоне иммунодефицитного состояния, вызванного приемом кортикостероидов (бронхиальная астма). ВИЧ-инфицированных пациентов было 6 (1,6%). Заболеваемость ОБДЛ в последние годы изменилась несущественно.
Классическое клиническое течение острого абсцесса легкого до и после опорожнения гнойника в бронхиальное дерево наблюдалось лишь в 20-25% случаев. При гангрене граница между этими периодами была неотчетливой.
Деструктивный инфекционный процесс в легких должен быть заподозрен при недомогании больного, ознобе, фебрильной или гек-тической температуре тела, сопровождающейся проливными потами, болями в грудной клетке, связанными с дыханием. Могут беспокоить затруднение дыхания, одышка, непродуктивный кашель в начале заболевания или экс-пекторация гнойной мокроты позднее. Экспекто-рация мокроты при гангрене легкого значительная, мокрота зловонная, иногда с тканевыми секвестрами, причем это не только продукт распада легочной паренхимы, но результат развития эмпие-мыплевры, дренирующейся через множество бронхоплевральных свищей в бронхиальное дерево. Однако перечисленные симптомы обладают невысокой (50%) специфичностью. Более того, у пожилых людей и пациентов, страдающих иммуноде-фицитами, признаки воспалительного процесса в легком могут маскироваться.
Диагностические методы, применяемые при легочных нагноениях, и их последовательность приведены на рис. 2.
Рентгенологическое исследование остается основным методом подтверждения диагноза бактериальной деструкции легких. Характерным является одностороннее затемнение с нечеткими границами, полисегментарное, долевое или тотальное. Иногда еще до прорыва гноя в бронхи на фоне массивного инфильтрата возникают множественные просветления, связанные со скоплением газа в гнойном субстрате, вызванные анаэробной флорой. Нередко можно наблюдать «провисание» косой или горизонтальной междолевой щелей. Во втором периоде заболевания на фоне инфильтрата начинает определяться полость с уровнем жидкости в случае формирования острого абсцесса легкого. При гангрене легкого по мере прогрессирова-ния распада мелкие полости сливаются между собой, образуя более крупные, с уровнями жидкости.
Последние десятилетия характеризуются активным внедрением методов цифрового медицинского изображения в диагностику легочных нагноений. Лидирующую роль при этом, несомненно, занимает компьютерная томография (КГ), обладающая высокими диагностическими характеристиками. Она, с одной стороны, оказывает неоценимую помощь при дифференциальной диагностике полостных образований легких. С другой - под контролем КТ можно провести биопсию солидных образований лёгких, дренирование гнойных полостей при внутрилегочном расположении и «трудной» траектории доступа к образованию.
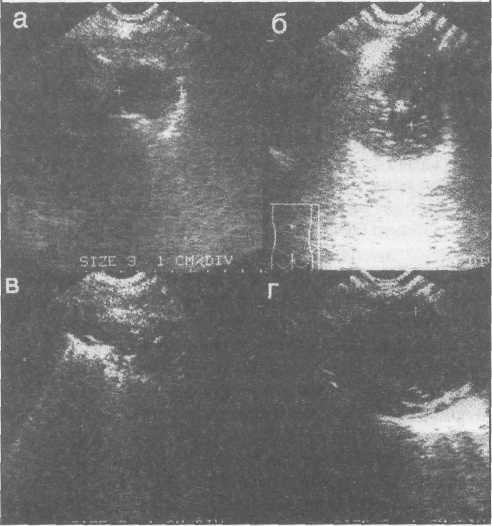
Значительно позднее в диагностическом арсенале легочной хирургии заняла место ультрасоно-графическая диапевтика. Несмотря на то что воздухсодержащие ткани являются средой, плохо проводящей ультразвук, метод все чаще используется при дифференциальной диагностике и лечении гнойно-воспалительных заболеваний грудной стенки, плевральной полости, средостения, субпле-врально расположенных образований легкого. Приборы последнего поколения, использующие цифровые технологии формирования и обработки ультразвукового луча, еще более увеличивают чувствительность и специфичность метода при легочной патологии (рис. 3).
Биопсия солидных образований грудной стенки, плевры и дренирование полостей, расположенных субплеврально, под ультрасонографическим контролем стали результатом внедрения в клиническую практику высокочастотных датчиков со специальным инструментальным портом. Преимущество этой методики состоит в визуализации иглы или дренажа в ходе манипуляции в режиме реального времени, отсутствии ионизирующего излучения, портативности, возможности выбрать аваску-лярную зону для дренирования.
Перечень обязательных инструментальных исследований включает бронхоскопию, позволяющую оценить выраженность и характер эндоброн-хита, исключить опухолевую природу процесса, провести забор материала для бактериологического и цитологического исследований.
Помимо диагностических задач, эндоскопические методы играют важную роль в лечебном алгоритме. Бронхоскопия позволяет выполнять многократную санацию трахеобронхиального дерева (ТБД), селективную микротрахеостомию, трансбронхиальное дренирование (деблокирование)
353
хирургическая инфекция и гнойно-септическая хирургия

 Рис.3.
Ультрасонография
в
диагностике
нагно-ительных
легочных
заболеваний.
Рис.3.
Ультрасонография
в
диагностике
нагно-ительных
легочных
заболеваний.
а - абсцесс верхней доли правого легкого; б - периферический рак с полостью распада; в -фибриноторакс; г - ограниченная эмпиема плевры.
полости гнойника, окклюзию свищнесущего бронха и эндоскопическую остановку легочного кровотечения.
Весьма ценным диагностическим методом при ОБДЛ, особенно осложненной развитием легочного кровотечения, является бронхиальная арте-риография. Катетеризация бронхиальной артерии и других ветвей аорты проводится чрезбедрен-ным доступом по методике Сельдингера. Изменения регионарного кровотока при легочных нагноениях не однотипны. При остром абсцессе легкого развивается гиперваскуляризация легочной ткани со значительным увеличением периферических ветвей и интенсивной паренхиматозной фазой контрастирования (рис. 4а). Расширение, извитость бронхиально-легочных сообщений характерны для хронического абсцесса. Для гангрены легкого свойственен гиповаскулярный вариант кровоснабжения патологической зоны (рис. 56).
Диагностическая манипуляция при этом исследовании может быть легко трансформирована в лечебную. При легочном кровотечении в большинстве случаев эффективен эндоваскулярный гемостаз. Необратимое прекращение регионарного кровотока достигается введением нерассасываю-щегося материала - мелкопористого поролона или тефлонового велюра. Манипуляция должна быть завершена установкой катетера в устье бронхиальной артерии для проведения эндоваскуляр-ной регионарной инфузионной терапии (ЭРИТ) продолжительностью до 6—7 сут. Концентрация лекарственных препаратов в зоне поражения при этом может увеличиваться в несколько раз и, следовательно, повышается эффективность медикаментозного лечения.
Важную характеристику функционального состояния пораженного легкого можно получить
при оценке перфузии легких путем внутривенного введения альбуминовых микросфер, меченных 99m-rc Имеется прямое соответствие объема пораженной легочной ткани зонам пониженного накопления радиофармпрепарата.
Бактериологическое исследование должно быть по возможности проведено до начала антиби-отикотерапии. Нужно отдавать предпочтение результатам, полученным при заборе материала непосредственно из гнойного очага во время пункции и дренирования по Мональди или при бронхо-альвеолярном лаваже. Рутинное исследование мокроты, вследствие контаминации микрофлорой ротоглотки, может дать неверное представление о возбудителях гнойного процесса в легком, особенно при анаэробном его характере
Без использования анаэробных методик культивирования наблюдается высокая частота «стерильных» посевов, маскирующих облигатных анаэробов.
Лечение
Алгоритм лечения ОБДЛ
Основой успешного лечения рассматриваемой патологии является своевременное устранение гнойно-воспалительного процесса в легком, выявление и адекватная коррекция осложнений, вызванных его течением. Несомненно, что эффективное решение этих задач возможно только в условиях специализированного отделения, имеющего современное оснащение и коллективный опыт лечения этой категории больных.
Острый абсцесс в большинстве случаев удается купировать консервативными и парахирургичес-кими мероприятиями. При гангрене легкого консервативное лечение рассматривается в качестве предоперационной подготовки, целью которого является максимальная санация полостей распада и плевральной полости при сопутствующей эмпиеме плевры, лечение пневмогенного сепсиса. Также у всех без исключения пациентов с распространенной гангреной легкого необходимо проводить профилактику жизнеутрожающих осложнений -профузного легочного кровотечения, распространения процесса на контралатеральное легкое.
Последовательность лечебных мероприятий при рассматриваемой патологии представляется следующим образом.
Консервативные и парахирургические
методы лечения
Инфузионная терапия, характер которой оп ределяется выраженностью волемических расст ройств и интоксикации.
Антибактериальная терапия должна прово диться с учетом выделенных возбудителей и их чув ствительности к антибактериальным препаратам. Но, учитывая продолжительность бактериологиче ского исследования, лечение необходимо начинать с эмпирической схемы ("золотой стандарт").
Поскольку причиной ОБДЛ являются ассоциации анаэробно-аэробных микроорганизмов, то представляются целесообразными следующие схемы антибактериальной терапии: монотерапия амоксиклавом либо цефалоспорины 3-го поколения для парентерального введения, дополненные клиндамицином. При непереносимости препаратов пенициллинового ряда возможно введение
354
хирургическая инфекция и гнойно-септическая хирургия
Р ис.
4. Бронхиальная
артериография.
ис.
4. Бронхиальная
артериография.
а - при остром абсцессе легкого. Умеренная гиперплазия правого межреберно-бронхиального ствола (1), периферическая гиперваскуляризация, насыщенная паренхиматозная фаза контрастирования; б -при гангрене легкого. Обширная гиповаскулярная зона в бассейне межреберно-бронхиального ствола.

Анаболические стероиды (для борьбы с по следствиями активации катаболизма).
Витаминотерапия, особенно витамины С и Е, поскольку последние являются блокаторами пере- кисного окисления липидов.
Антиферментные препараты (ингибирование протеаз, циркулирующих в крови).
Гемотрансфузии для коррекции анемии.
Иммунотерапия:
специфическая (антистафилококковый гамма- глобулин, стафилококковый бактериофаг)
неспецифическая (интерлейкин-2, Т-активин и
ДР-)
8. Постуралъный дренаж.
9. Ингаляции антисептиков, протеолитических ферментов, бронхолитиков.
Парахирургические мероприятия включают в себя дренирование полостей абсцессов по Мональди, дренирование плевры при парапневмонической эмпиеме плевры. Дренированию по Мональди подвергаются субплевральные полости, причем в последнее время данная манипуляция зачастую производится под контролем УЗИ. Торакоцентез проводится по стандартной методике, однако для дренирования в нашей клинике применяется методика «стилет-катетера», что позволяет избегать возникновения парадренажных анаэробных флегмон. Широко применяются двухпросветные дренажные
трубки для одновременного введения растворов антисептиков и вакуум-аспирации.
Всем без исключения пациентам целесообразно проводить пролонгированную катетеризацию дренирующего бронха в варианте микроконикостомии. Для лаважа, проводимого 1-3 раза в стуки, используется изотонический раствор хлорида натрия с добавлением протеолитических ферментов, бронхолитиков, муколитиков и отхаркивающих препаратов.
При бронхоплевральных свищах оптимально сочетать катетеризацию бронха с одновременной его окклюзией. Причем дисталь-ный конец микроконикостомы заводится за ок-клюдер, что позволяет проводить ирригацию лекарственными препаратами непосредственно патологического очага. При этом возникает эффект «двойного» дренирования полости, профилактиру-ется, с одной стороны, контаминация контралате-рального легкого, с другой - фатальные последствия вероятного профузного кровотечения.
Окклюзия главного или межуточного бронха возможна только при ригидной бронхоскопии. Селективное отграничение гнойника проводится с помощью фибробронхоскопа. В предварительно смоделированный по форме рентгеноконтраст-ный катетер вводится струна, облегчающая его продвижение в сегментарные и субсегментарные бронхи. При блокированных гнойниках приведенную методику можно дополнить бужированием соответствующего бронха струной, по которой затем в гнойную полость внедряется катетер (рис.6).
Санационная бронхоскопия проводится в основном у пациентов, находящихся на ИВЛ, либо при невозможности установки конико- или микротра-хеостомы. Для санации применяются антибактери-
355

 хирургическая
инфекция
и
гнойно-септическая
хирургия
хирургическая
инфекция
и
гнойно-септическая
хирургия
Р ис.
5. Алгоритм
лечения
ОБДЛ.
ис.
5. Алгоритм
лечения
ОБДЛ.
а - при остром абсцессе легкого; б - при гангрене легкого
 а)
а)
Острый абсцесс
Лечение в условиях отделения грудной хирургии
б)
Гангрена легкого
Лечение в условиях ПИТиР гнойно-септического центра






Неосложненное
течение
Расположен в пределах 1-2 сегментов
Умеренное перифо- кальное воспаление
К
 онсервативное
лечение
онсервативное
лечение
Осложненное течение
Размеры в пределах доли или более
Выраженное перифокальное воспаление, интоксикация
Наличие осложнения (эмпиема плевры, кровотечение и др.)
Неосложненное течение
П
 арахирургические
методы
лечения
арахирургические
методы
лечения
• Микротрахеостомия
• Дренирование по Мональди
ЭОБ
ЭРИТ
ЭОБА
Осложненное течение
И
нфекционно-токсический
шок
ИВЛ, ингаляция кислорода
Инотропная поддержка
Антибиотикотерапия
• Инфузионная терапия











Прогрессирующий
процесс
О
 перация
перация
Лобэктомия,
сегментэктомия
Парахирургические методы лечения
• Микротрахеостомия
• Дренирование по Мональди
ЭОБ
ЭРИТ
ЭОБА
Х ронизация
процесса
ронизация
процесса
Формирование
остаточной полости
4-8 нед.
Стабилизация: санация гнойной полости, эмпиемы плевры,купирование системных воспалительных проявлений 3-6 недель.
О
тсроченная
операция
Лобэктомия пульмонэктомия
Н
 еотложнаяоперация
еотложнаяоперация
Легочное кровотечение
Лаваж бронхов охлажденным изотоническим раствором
Эндоскопичес кая окклюзия бронха
Эндоваскуляр- ный гемостаз
Н
 еэффективныйгемостаз
еэффективныйгемостаз
 альные
препараты, протеолитические ферменты,
муколитики
и бронхолитики. Хирургическое
лечение
альные
препараты, протеолитические ферменты,
муколитики
и бронхолитики. Хирургическое
лечение
Согласно алгоритму лечения гангрены и абсцесса легкого (см. рис. 5) показаниями к неотложному хирургическому лечению острых бактериальных деструкции легких является:
Распространенная гангрена легкого.
Легочное кровотечение при неэффективности парахирургических методов гемостаза.
В настоящее время наиболее признанным при гангрене легкого является выполнение радикального анатомического иссечения некротических тканей - лобэктомии либо пневмонэктомии под эндотрахеальным наркозом с раздельной интубацией бронхов. В хирургическом арсенале также остаются дренирующие операции, такие как пневмотомия или торакоабсцессотомия (Гостищев В.К и соавт., 2001) с последующим формированием пле-вростомы и продолжительной санацией ограниченной гангрены (гангренозного абсцесса). Эти виды операций исторически предшествовали резекционным способам и исчерпывающе описаны в классическом руководстве А.Бира, Г. Брауна и Г.Кюммеля (1930).
Тактику лечения пациентов с ограниченной гангреной легкого (гангренозный абсцесс), принятую в нашей клинике, демонстрирует следующий клинический пример.
Пациент А., 42 лет, поступил в Областной центр хирургической инфекции 31.01.02 через 4 нед с начала заболевания, которое связывает с переохлаждением и злоупотреблением алкоголя. Переведен из терапевтического отделения ЦРБ. При поступлении предъявлял жалобы на слабость, кашель с отделением незначительного количества слизисто-гнойной мокроты, повышения температуры тела до 38°С, эпизодов кровохарканья не отмечает.
Общее состояние тяжелое, обусловлено эндогенной интоксикацией, в сознании, адекватен. Кожные покровы бледные. Грудная клетка симметричная, правая половина немного отстает в акте дыхания. Частота дыхательных движений 25 в минуту. При аус-культации дыхание с обеих сторон с жестковатым оттенком, ослаблено в верхних отделах справа. Тоны сердца ясные, сокращения ритмичные. АД 110/ 70 мм рт. ст., ЧСС 98 уд/мин. Живот мягкий, безболезненный. Печень плотная, по краю реберной дуги, селезенка не увеличена. Диурез адекватный.
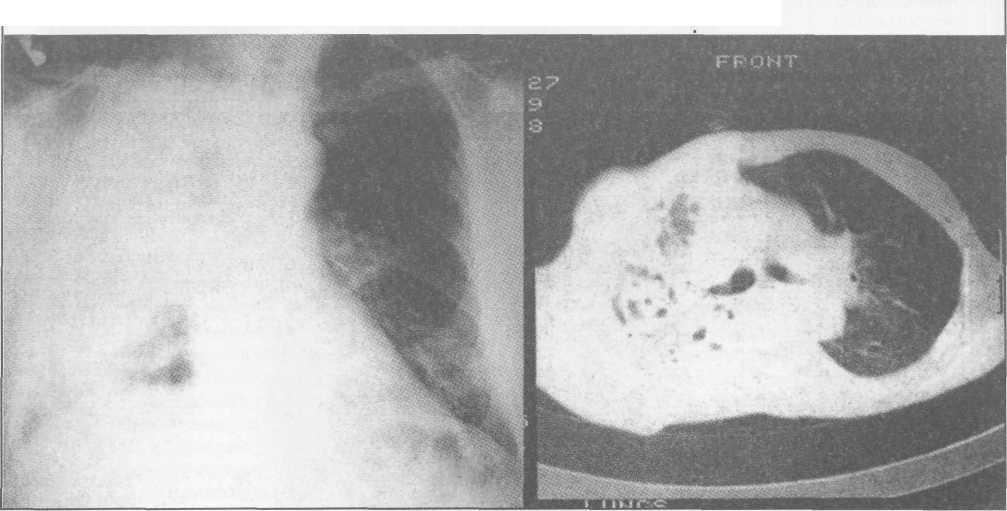
На рентгенограмме грудной клетки верхняя доля справа представлена полостью с неровными внутренними контурами, тканевыми секвестрами внутри (рис. 7).
Произведено дренирование полости по Мональди в третье межреберье по средней линии, выделилось до 100 мл гноя с секвестрами, при анализе которого выявлен гемолитический стрептококк При вакуум-аспирации развился синдром «обкрадывания», поэтому
356
 хирургическая
инфекция
и
гнойно-септическая
хирургия
хирургическая
инфекция
и
гнойно-септическая
хирургия
Р ис.
6. Микроконикостомия.
ис.
6. Микроконикостомия.
а - схема проведения: 1 - микроконикостомический катетер; б - гигантский абсцесс 6-го сегмента до наложения микроконикостомы; в - после наложения коникостомы и санации полости гнойника, значительная положительная динамика: V- катетер, установленный в бронх, 2 - тень катетера в устье бронхиальной артерии для проведения ЭРИТ.
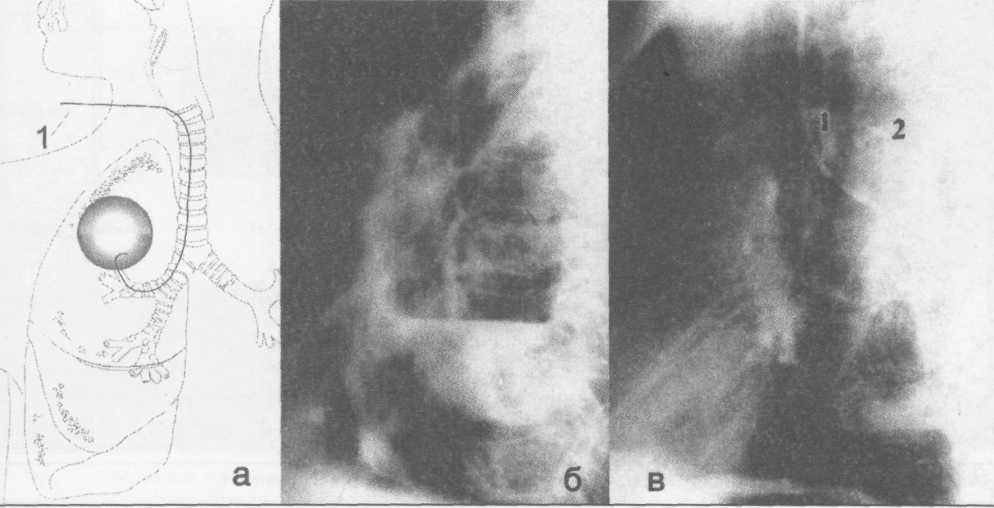


Рис.
7. Рентгенограммы
пациента
А.
а - до дренирования; б - после дренирования

произведена окклюзия верхнедолевого бронха с ми-кроконикостомией. На компьютерной томографии -гангрена верхней доли правого легкого (рис. 8а). На сцинтиграмме - резкое снижение перфузии верхней доли справа (рис. 86). При ангиографии правая бронхиальная артерия значительно увеличена в размере, извита в области верхней доли. Превентивная окклюзия бронхиальных артерий для профилактики кровотечения. Проводилась санация полости гнойника с применением иммобилизованных протеолитичес-ких ферментов, антибактериальная терапия.
14.02 произведена операция - верхняя лобэктомия справа. Верхняя доля уменьшена в размере, плотно
сращена с париетальной плеврой. При гистологическом исследовании - гангрена легкого. Послеоперационный период протекал без особенностей, дренажи удалены на 2-е сутки, кожные швы сняты на 9-е сутки. Пациент выписан в удовлетворительном состоянии на 12 сутки.
Распространенная гангрена легкого остается одной из самых тяжелых заболеваний легких, при консервативном лечении которой летальность достигает 100%.
Первую успешную пневмонэктомию при нагноении в легком произвел в 1931 г. Ниссен. В 1937 г. Ринхофф впервые сделал пневмонэктомию с раз-
357
хирургическая инфекция и гнойно-септическая хирургия

 Рис.
8: а
- компьютерная
томограмма
пациента
А.
после
дренирования
полости
гнойника;
б
- перфузион-сцинти
грамма.
Рис.
8: а
- компьютерная
томограмма
пациента
А.
после
дренирования
полости
гнойника;
б
- перфузион-сцинти
грамма.
!
ЯКИ
ная
B6SI
Hnterior
18739
J
J
95S7S
141
16-1 29
% 203894
129820
18 %

■.i.i:%.


Рис.
9. а
- рентгенограмма
пациента
Н.;
б
- компьютерная
томограмма
пациента
Н.
При гангрене легкого активная хирургическая тактика не вызывает аргументированных возражений, заключающаяся в выполнении радикальных операций по удалению источника инфекции. Оптимальными сроками оперативного лечения является 14-21-й день с начала развития деструктивного процесса в легком при стабилизации общего состояния больного.
Данное положение иллюстрирует следующий клинический пример.
Пациент Н., 64 лет поступил в Областной центр хирургической инфекции 21.03.02 через 2 нед с начала заболевания, которое связывает с переохлаждением. Переведен из терапевтического отделения городской
больницы. При поступлении его беспокоили слабость, кашель с отделением незначительного количества слизисто-гнойной мокроты, гипертермия до 38°С. Эпизодов кровохарканья не отмечает.
Общее состояние тяжелое, обусловлено эндогенной интоксикацией и дыхательной недостаточностью, в сознании, адекватен. Кожные покровы бледные. Грудная клетка симметричная, правая половина немного отстает в акте дыхания. Частота дыхательных движений 28 в минуту. При аускультации дыхание с обеих сторон с жестким оттенком, ослаблено в нижних отделах справа. Тоны сердца глухие, сокращения ритмичные. АД 110/70 мм рт. ст., ЧСС 100 уд/мин.
На рентгенографии грудной клетки (рис.9а) «темный» правый гемиторакс со смещением средостения, на компьютерной томограмме - деструкция правого легкого (рис.9б).
358
хирургическая инфекция и гнойно-септическая хирургия



Рис.
11. Удаленное
легкое
пациента
Н.
|
Рис. 10. Перфузионная сцинтиграмма пациента Н. | |
|
|
BBSfc |
|
If 1 I | |
|
| |
|
21477 i* 72Н1 21 |
|
При бронхоскопии вьывлены признаки гнойного эндобронхита справа. При ангиографии бронхиальные артерии обычного диаметра, артериовенозные шунты не развиты. Пациенту проводилась эндоваску-лярная регионарная антибактериальная, инфузион-ная терапия, микроконикостомия с санацией бронхиального дерева с применением имозимазы. При перфузионной гамма-сцинтиграфии (рис. 10) функция правого легкого резко снижена. В мокроте определяется Enterobacter и Klebsiella pneumoniae в концентрации 10<5 КОЕ.
С целью профилактики контаминации левого легкого выполнена эндоскопическая окклюзия правого главного бронха.
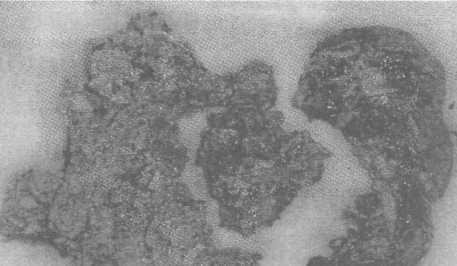
После проведения предоперационной подготовки, коррекции сопутствующей ишемической болезни сердца (стенокардия напряжения III функциональный класс) 10.04 выполнена пневмонэктомия справа. Удаленное легкое грязно-серого цвета, плотное, на разрезе множество очагов деструкции (рис. 11). При гистологическом исследовании дооперационный диагноз «гангрена легкого» подтвержден.
Операция завершена дренированием плевральной полости в отлогих точках и установкой Т-образного ирригатора, с помощью которого производили санацию плевральной полости в послеоперационном периоде (рис. 12).
Дренажи удалены на 3-й сутки, к 5-м суткам гемито-ракс заполнен до уровня III ребра, при пункции получена жидкость коричнево-красного цвета, в которой роста микроорганизмов нет, нейтрофилов до 60%, осадок незначительный. Кожные швы сняты на 10-е сутки. Выписан в удовлетворительном состоянии на 24-е сутки.
Несостоятельность культи главного бронха после пневмонэктомии по поводу гангрены легкого
Летальность после радикального хирургического лечения гангрены легкого, к сожалению, остается высокой не только из-за полиорганной дисфункции в условиях плевропульмонального сепси-
Рис. 12. Схема дренирования плевральной полости после пульмонэктомии по поводу гангрены легкого.

с а,
но и локальных, трудно корригируемых
осложнений,
среди которых особое место занимают
несостоятельность
культи бронха и бронхиальные свищи.
Частота развития несостоятельности
культи
бронха (НКБ) может достигать 50-65%, а
летальность
при возникновении этого жизнеутрожающе-го
осложнения составляет 56-70%.
а,
но и локальных, трудно корригируемых
осложнений,
среди которых особое место занимают
несостоятельность
культи бронха и бронхиальные свищи.
Частота развития несостоятельности
культи
бронха (НКБ) может достигать 50-65%, а
летальность
при возникновении этого жизнеутрожающе-го
осложнения составляет 56-70%.
В зависимости от величины свища Е. А. Вагнер и соавт. (1993) разделяют НКБ на три степени: I — диаметр свища до 0,4 см, II — до 1 см, III —более 1 см и полное расхождение стенок бронха.
Несостоятельность культи бронха возникает вследствие нарушений условий, необходимых для заживления ран первичным натяжением, — это раздавливание бронха браншами сшивающего аппарата, некачественное прошивание культи отдельными танталовыми скобками, дополнительное наложение частых швов на поврежденный участок, обусловливающее нарушение кровоснабжения культи бронха и провоцирующее повторную несостоятельность. Кровоснабжение тканей культи нарушается при выделении бронха из клетчатки корня; проведение швов через слизистые оболочки и просвет бронха способствует ин-
359
хирургическая инфекция и гнойно-септическая хирургия





 Рис.
13. Миобронхопластика
при
несостоятельности
культи
главного
бронха.
Рис.
13. Миобронхопластика
при
несостоятельности
культи
главного
бронха.
Рис. 14. Пациент И. после внутрипросветной миобронхопластики.
![]()

 фицированию
тканей раны, формированию лигатурных
бронхоплевральных сообщений; пересечение
вблизи бифуркации, где выражена
ригидность хрящевого
каркаса, вызывает прорезывание краев
раны
швами. Приведенные выше причины НКБ
универсальны
для оперативных вмешательств, выполненных
при любой легочной патологии. В случае
распространенной гангрены легкого
добавляется
еще один немаловажный фактор - это
явления
некротического панбронхита.
Гистологические
исследования краев пересеченного
бронха продемонстрировали
глубокое вовлечение в деструктивный
воспалительный процесс всех его слоев,
включая хрящевую ткань.
фицированию
тканей раны, формированию лигатурных
бронхоплевральных сообщений; пересечение
вблизи бифуркации, где выражена
ригидность хрящевого
каркаса, вызывает прорезывание краев
раны
швами. Приведенные выше причины НКБ
универсальны
для оперативных вмешательств, выполненных
при любой легочной патологии. В случае
распространенной гангрены легкого
добавляется
еще один немаловажный фактор - это
явления
некротического панбронхита.
Гистологические
исследования краев пересеченного
бронха продемонстрировали
глубокое вовлечение в деструктивный
воспалительный процесс всех его слоев,
включая хрящевую ткань.
Вышеприведенные факторы обусловили формирование нового направления - внутри-просветного формирования культи главного бронха. В качестве пластического материала использовали как мышечную ткань (широчайшая мышца спины), так и большой сальник.
Существо метода внутрипросветного закрытия несостоятельности культи бронха и бронхиального свища с использованием мышечного лоскута с сохраненным осевым кровоснабжением заключалось в следующем (рис. 13). Мобилизовали аутотранс-плантат из широчайшей мышцы спины путем пересечения трех точек фиксации - от гребня подвздошной кости, остистых отростков позвонков, нижних ребер. Из него формировали большой и подвижный мышечный лоскут (а). Далее из дистального конца мышечного трансплантата формировали три пряди (б). Среднюю прядь адаптировали к размеру просвета культи бронха и внедряли до карины трахеи под контролем фибробронхоскопа (в). Крайние пряди располагали перибронхиально и фиксировали отдельными швами циркулярно (г). Тем самым достигали эффективной окклюзии свища.
В качестве иллюстрации приводим следующее наблюдение.
Больной И., 46 лет, доставлен в клинику 23.08.96 машиной скорой помощи в тяжелом состоянии.
Ранее, в 1995 г., перенес пневмонэктомию по поводу распространенной гангрены правого легкого. На
протяжении всего послеоперационного периода чувствовал себя неплохо. За последние два месяца появилась одышка в покое, слабость, кашель с отхожде-нием зловонной мокроты в объеме до 500-700 мл за сутки. За медицинской помощью, до момента поступления в клинику, не обращался.
При поступлении: АД 60/0 мм рт.ст., пульс на периферических сосудах нитевидный, одышка до 38 в минуту. Сознание угнетено (сопор). Больной помещен в палату интенсивной терапии и реанимации, где переведен на искусственную вентиляцию левого легкого. При дренировании правой плевральной полости эвакуировано 1500 мл мутной жидкости с хлопьями и неприятным запахом. При фибробронхоскопии осмотрена культя правого главного бронха длиной до 1 см - видны лигатуры и металлические скрепки, при дыхательных экскурсиях обнаружен дефект культи в 1/4 ее просвета. На обзорной рентгенограмме грудной клетки определяется уровень жидкости до I ребра. Слева, по всей легочной ткани, определяются множественные инфильтративные тени, больше выраженные в базальных отделах. В течение 5 сут проводилась продленная ИВЛ, санация плевральной полости, антибактериальная, симптоматическая терапия. После стабилизации состояния, 28.08.96 переведен в общее отделение, где была продолжена антибактериальная, противовоспалительная терапия, санация плевральной полости. 30.11.96 больному была выполнена операция: внутрипросветная миобронхопластика. Доступом, разработанным в клинике (рис.14), обнажена широчайшая мышца спины и отсечена от 3-х точек ее фиксации с сохранением осевого кровоснабжения (a. et v. thoracodorsalis).
Мышца истончена, видны признаки ее рубцового перерождения. Единым блоком резецированы III—VI ребра. Объем плевральной полости до 800 мл, стенки покрыты рыхлым фибрином, небольшое количество мутной жидкости. Париетальная декортикация. Свищ культи бронха диаметром 1,5 см. Выполнена внутри-
360







Рис. 16. Алгоритм лечебных мероприятий в зависимости от степени легочного кровотечения.
Операция
*
Гемостаз
Специализированное
отделение




 Рис.
17. Бронхиальная
артериография
больного
М.
Рис.
17. Бронхиальная
артериография
больного
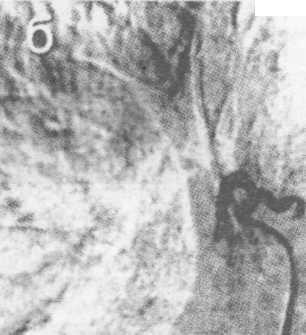
М.
а - ранняя артериальная фаза. Массивная экстравазация контрастированной крови в 3-м сегменте левого легкого (3); б - после эндоваскулярной окклюзии обеих ветвей бронхиального ствола.



тата осуществлялось ветвями левой желудочно-сальниковой артерии. Проведение трансплантата в грудную полость осуществляли через окно в диафрагме в области реберно-диафрагмального синуса. И далее по аналогии мышечного трансплантата выполняли внутрипросветную бронхопластику (рис.15).
Опыт лечения 66 больных НКБ показал преимущество пластических способов укрытия при первичных и вторичных операциях по поводу гангрены легкого. Рецидивы свища произошли в 9,2 % случаев, послеоперационная летальность снизилась с 79,4 до 15,6%.
361

 Рис.
18. Схема
проведения
окклюзии
сегментарного
бронха
с
помощью
фибробронхоскопа
при
ЛК
первой
степени.
Рис.
18. Схема
проведения
окклюзии
сегментарного
бронха
с
помощью
фибробронхоскопа
при
ЛК
первой
степени.
а - схема манипуляции; б - внешний вид фибробронхоскопа с окклюдером; 1 - коникостомический катетер; 2 - окклюдер

Легочное кровотечение
Легочное кровотечение (ЛК) является жизнеуг-рожающим осложнением ОБДЛ. Его частота достигает 12-27% и не находится в прямой зависимости от массивности поражения легочной ткани. Что касается источника кровотечения, то в настоящее время принято считать, что как ветви легочной артерии, так и бронхиальные артерии (преимущественно), при их вовлечении в патологический процесс, могут стать причиной геморрагии различной интенсивности
Ниже приведем классификацию легочных кровотечений, разработанную в клинике госпитальной ХИрурГИИ:
