
- •Содержание предмета анатомии, физиологии и школьной гигиены.
- •Вопрос 3. Рефлекс – основной механизм работы нервной системы. Рефлекторная дуга.
- •Вопрос 10. Скелет человека (обзорно). Рост и развитие скелета.
- •Вопрос 10. Осевой скелет. Изгибы позвоночника и их фиксирование в онтогенезе (инд.Развитие).
- •Возрастные особенности системы кровообращения.
- •Пищеварительная система.
- •Выделительная система. Мочевыделительная система.
- •Вопрос 30. Физиологическое значение питательных веществ для детского организма.
- •Вопрос 49. Роль кожи в закаливании организма. Принципы закаливания.
Возрастные особенности системы кровообращения.
Формирование сердечно-сосудистой системы у плода начинается очень рано — уже на 3-й неделе после зачатия появляется группа клеток, обладающих периодической сократительной активностью, из которых впоследствии формируется сердечная мышца. Однако даже к моменту рождения некоторые особенности эмбрионального кровообращения сохраняются. Поскольку источником кислорода и питательных веществ в эмбриональном периоде являются не легкие и пищеварительный тракт, а плацента, соединенная с организмом плода через пуповину, строгого разделения сердца на две независимые половины не требуется. Кроме того, легочный кровоток еще не имеет функционального смысла, и этот участок не должен быть включен в магистральное кровообращение. Поэтому у плода имеется овальное отверстие, соединяющее между собой оба предсердия, а также специальный артериальный проток, соединяющий аорту и легочную артерию. Вскоре после рождения эти шунтирующие протоки закрываются, и два круга кровообращения начинают функционировать, как у взрослых. Хотя основную массу стенок сердца составляет мышечный слой, там имеется несколько дополнительных слоев тканей, защищающих сердце от внешних воздействий и укрепляющих его стенки, которые испытывают огромное давление во время работы.
За первые 8 мес после рождения масса сердца возрастает вдвое, к 3 годам — втрое, к 5 годам — в 4 раза, а к 16 годам — в 11 раз по сравнению с массой сердца новорожденного. Мышца сердца состоит из волокон, подобных волокнам скелетной мускулатуры. Однако наряду со структурами, обладающими сократительной активностью, в сердце представлена также другая — проводящая — структура, которая обеспечивает быстрое проведение возбуждения ко всем участкам миокарда и его синхронное периодическое сокращение.
Вопрос
11.
Дыхательная система. Возрастные
особенности.
Д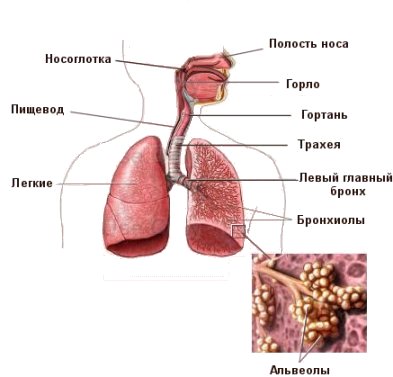 ыхательная
система – система органов, проводящих
воздух и участвовавших в газообмене
между организмом и окружающей средой.
Дыхательная система состоит из путей,
проводящих воздух – носовая полость,
трахея и бронхи, и собственно дыхательной
части – легких. Пройдя через носовую
полость, воздух согревается, увлажняется,
очищается и попадает сначала в носоглотку,
а потом в ротовую часть глотки и, наконец,
в ее гортанную часть. Воздух сюда может
попасть, если мы дышим ртом. Однако в
этом случае он не очищается и не
согревается, поэтому мы легко простужаемся.
ыхательная
система – система органов, проводящих
воздух и участвовавших в газообмене
между организмом и окружающей средой.
Дыхательная система состоит из путей,
проводящих воздух – носовая полость,
трахея и бронхи, и собственно дыхательной
части – легких. Пройдя через носовую
полость, воздух согревается, увлажняется,
очищается и попадает сначала в носоглотку,
а потом в ротовую часть глотки и, наконец,
в ее гортанную часть. Воздух сюда может
попасть, если мы дышим ртом. Однако в
этом случае он не очищается и не
согревается, поэтому мы легко простужаемся.
Из гортанной части глотки воздух попадает в гортань. Гортань располагается в передней части шеи, где заметны контуры гортанного возвышения. Непосредственным продолжением гортани является трахея. Из области шеи трахея переходит в грудную полость и на уровне 4-5 грудных позвонков делится на левый и правый бронхи. В области корней легких бронхи делятся сначала на долевые, затем на сегментные бронхи. Последние делятся еще на более мелкие, образуя бронхиальное дерево правого и левого бронхов.
Легкие расположены по обеим сторонам от сердца. Каждое легкое покрыто влажной блестящей оболочкой – плеврой. Каждое легкое бороздами делится на доли. Левое легкое делится на 2 доли, правое – на три. Продолжая делиться внутри, бронхи переходят в дыхательные бронхиолы, на стенках которых образуется множество маленьких пузырьков – альвеол. Стенки альвеол оплетены густой сетью мельчайших капилляров и представляют собой мембрану, через которую происходит газообмен между кровью, протекающей через капилляры и воздухом, попадающим в альвеолы при дыхании. Возрастные особенности. Органы дыхания к моменту рождения ребенка морфологически несовершенны. В течение первых лет жизни они интенсивно растут. К 7 годам формирование органов дыхания заканчивается и в дальнейшем происходит только увеличение их размеров. Носовая полость отличается узкими носовыми отверстиями и ходами. Затруднено носовое дыхание, дети часто дышат с открытым ртом, что приводит к подверженности простудным заболеваниям. Носоглотка отличается меньшей длиной, большей шириной и низким расположением евстахиевой трубы. Эти особенности приводят к тому, что заболевания верхних дых. путей у детей часто осложняются воспалением среднего уха (отит), так как инфекция легко проникает в ухо через широкую и короткую слуховую трубу. Заболевания миндалевидных желез, расположенных в глотке, серьезно отражаются на здоровье ребенка. Гортань детей расположена выше, чем у взрослых, в раннем возрасте имеет форму воронки. С возрастом она принимает цилиндрическую форму. Наиболее интенсивно гортань растет на 1-3-м годах жизни и в момент полового созревания. С 12 лет появляются половые различия. Трахея новорожденного относительно широкая и длинная, располагается выше, чем у взрослого. Она увеличивается в соответствии с ростом туловища. Бронхи к моменту рождения узкие, их хрящи мягкие, мышечные и эластические волокна развиты слабо, слизистая оболочка содержит мало слизистых желез, богато снабжена сосудами. Наибольший рост отмечен в первый год жизни и в момент полового созревания. В раннем детстве бронхиальное дерево выполняет очистительную функцию недостаточно. Механизмы самоочищения - развиты намного слабее, чем у взрослых. Легкие у новорожденного недостаточно сформированы. До 3 лет происходит их усиленный рост. В возрасте от 3 до 7 лет темпы роста легких снижаются. Особенно усиленно растут после 12 лет. По сравнению с объемом новорожденного, к 12 годам легкие увеличиваются в 10 раз, а к концу полового созревания – в 20 раз (в основном за счет увеличения объема альвеол). С возрастом изменяется и масса легких.
Эндокринная система. Эндокринная система — система регуляции деятельности внутренних органов посредством гормонов, выделяемых эндокринными клетками непосредственно в кровь.
Эндокринная система делится на гландулярную эндокринную систему, в которой эндокринные клетки собраны вместе и формируют железу внутренней секреции, и диффузную эндокринную систему. Железа внутренней секреции производит гландулярные гормоны, к которым относятся все стероидные гормоны, гормоны щитовидной железы и многие пептидные гормоны. Диффузная эндокринная система представлена рассеянными по всему организму эндокринными клетками, продуцирующими гормоны, называемые агландулярными. Практически в любой ткани организма имеются эндокринные клетки.
Функции эндокринной системы: - Принимает участие в химической регуляции функций организма и координирует деятельность всех органов и систем. - Обеспечивает сохранение саморегуляции организма при меняющихся условиях внешней среды.
Гландулярная эндокринная система представлена железами внутренней секреции, вырабатывающими гормоны и выделяющие их в кровь или лимфу. Гормоны — химические регуляторы, необходимые для жизни. Эндокринные железы могут быть как самостоятельными органами, так и производными эпителиальных тканей. Классические железы внутренней секреции: эпифиз, гипофиз, щитовидная, паращитовидная железы, островковый аппарат поджелудочной железы, корковое и мозговое вещество надпочечников, яички, яичники.
Гипофиз - небольшая железа, осуществляющая контроль над работой большинства желез внутренней секреции. Она расположена в углублении в основании черепа, состоит из трёх долей — передней, средней и задней. Гипоталамические гормоны по гипофизарной ножке стекают в заднюю долю гипофиза, где хранятся и откуда при необходимости выбрасываются в кровоток. В передней доле гипофиза вырабатываются следующие гормоны: соматотропин (гормон роста), гормоны, стимулирующие функции клеток коркового вещества надпочечников и половых желез, гормоны, усиливающие выделение гормонов щитовидной железы и увеличивающие продукцию прогестерона в желтом теле яичника и продукцию молока, меланоцитогропин (обусловливает окраску кожных покровов). Тропные гормоны регулируют секрецию гормонов гипофизозависимых желез по принципу обратной связи: при снижении концентрации определенного гормона в крови соответствующие клетки гипофиза выделяют тропный гормон, который стимулирует образование гормона именно этой железой. И наоборот.
Щитовидная железа — эндокринная железа, хранящая йод и вырабатывающая йодсодержащие гормоны, участвующие в регуляции обмена веществ и росте отдельных клеток, а также организма в целом. Паращитовидная железа регулирует уровень кальция в организме в узких рамках, так чтобы нервная и двигательная системы функционировали нормально.
Поджелудочная железа — крупный (длиной 12—30см) секреторный орган двойного действия, расположенный в изгибе двенадцатиперстной кишки. Ее экзокринные структуры (ацинусы) вырабатывают поджелудочный сок. Эндокринная функция поджелудочной железы осуществляется за счет ее клеток - островков Лангерганса, состоящих из разных типов эпителиальных клеток (альфа-, бета-и дельта-клеток). Альфа-клетки располагаются обычно по периферии островка, содержат гранулы. Они продуцируют гормон глюкагон. Бета-клетки (их большинство) более крупные, заполняют центр островка, вырабатывают гормон инсулин. Дельта-клетки — немногочисленные, темные, содержат гормоны гастрин и соматостатин.
Надпочечники. На верхних полюсах обеих почек находятся небольшие железы пирамидальной формы — надпочечники. Они состоят из внешнего коркового слоя и внутреннего мозгового вещества, клетки которого лежат группами и оплетены широкими венозными синусами. Гормональная активность обеих частей надпочечников разная. Кора надпочечников вырабатывает гормоны, имеющие стероидную структуру. Одни регулируют ионный обмен в клетках и поддерживают их электролитическое равновесие; а вторые стимулируют распад белков и синтез углеводов. Мозговое вещество вырабатывает адреналин, который поддерживает тонус симпатической нервной системы. Ещё корковое вещество в небольших количествах вырабатывает мужские половые гормоны (андрогены). Работа коры надпочечников активизируется центральной, а мозговое вещество — периферийной нервной системой.
Гонады (половые железы). К ним относятся мужские яички и женские яичники. У маленьких детей половые гормоны вырабатываются в небольших количествах, но по мере взросления организма в определённый момент наступает быстрое увеличение уровня половых гормонов, и тогда мужские гормоны (андрогены) и женские гормоны (эстрогены) вызывают у человека появление вторичных половых признаков.
Эпифиз. Выделяет вещества гормональной природы, мелатонин и норадреналин. Мелатонин — гормон, который контролирует очерёдность фаз сна, а норадреналин влияет на систему кровообращения и нервную систему.
Тимус. Производит большое количество гормонов, регулирующие процессы роста, созревания и дифференцировки Т-клеток и функциональную активность зрелых клеток иммунной системы. С возрастом тимус деградирует.
Главные
железы внутренней секреции (слева
— мужчина, справа —
женщина): 1. Эпифиз (относят
к диффузной эндокринной
системе) 2.Гипофиз 3. Щитовидная
железа 4. Тимус
5. Надпочечник 6. Поджелудочная
железа 7. Яичник 8. Яичко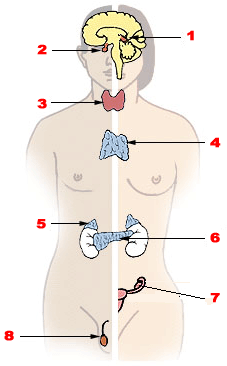
Диффузная эндокринная система. В диффузной эндокринной системе эндокринные клетки не сконцентрированы, а рассеяны. Некоторые эндокринные функции выполняют печень, почки, желудок, кишечник, селезёнка и др. Эндокринные клетки содержатся во всём организме человека.
Иммунитет человека - это его способность обеспечить защиту и безопасность организма от разного рода возбудителей болезни путем выработки против них соответствующих антител.
1. Неспецифический (врожденный) иммунитет. Он передается генетическим путем, именно этот вид иммунитета является "фундаментом" нашего здоровья. Неспецифический иммунитет организма начинает свое формирование уже на 2-ом месяце беременности. Именно в этот период уже можно обнаружить фагоциты - первые клеточные компоненты. Этот иммунитет характеризуется простыми и однотипными реакциями на любой антиген. Фагоциты тут так же не являются специфическими и они всегда имеют одну функцию: "заглотить" антиген и переварить его.
2.Специфический иммунитет. Он так же формируется из стволовых клеток, которые затем попадают в тимус, где и получают свою "специализацию". Тимус начинает формироваться на 2-ом месяце беременности, а на 4-ом тимус начинает уже принимать участие формировании иммунного ответа. Формирование специфического иммунитета заканчивается к началу половозрелой жизни. Антитела (эффекторыне клетки, клетки-убийцы, супрессорные и клетки иммунной памяти), сформированные в тимусе, вместе с кровотоком разносятся по всему организму, они накапливаются в лимфоузлах и лимфоидных тканях и уничтожают только те антигены, против которых получили "профориентацию". Чем больше разного рода микроорганизмов попадают в тимус, тем большее количество специфических антител вырабатывает организм. И именно поэтому ребенка нельзя растить в стерильных условиях. Плохо сформированный специфический иммунитет организма - причина плохого здоровья во взрослой жизни.
Остается только добавить, что клеточными носителями СИО являются лимфоциты, а растворимыми иммуноглобулины. И те и другие являются сложными соединениями из белка и углеводов.
Возрастные особенности. Во время беременности иммунная система матери проявляет толерантность к антигенным структурам плода, благодаря чему не происходит его отторжения. Это связано с наличием плацентарного барьера. Женский организм, плацента и плод синтезируют ряд белковых факторов и небелковых соединений, подавляющих реакции отторжения.
